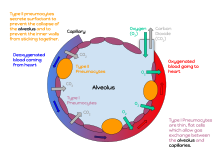
Легочная альвеола ( мн.: альвеолы , от латинского alveolus , «маленькая полость»), также известная как воздушный мешок или воздушное пространство , представляет собой одну из миллионов полых, растяжимых чашеобразных полостей в легких, где происходит газообмен в легких. . [1] Кислород заменяется на углекислый газ на гематовоздушном барьере между альвеолярным воздухом и легочными капиллярами . [2] Альвеолы составляют функциональную ткань легких млекопитающих , известную как паренхима легких , которая занимает 90 процентов от общего объема легких. [3] [4]
Альвеолы сначала располагаются в респираторных бронхиолах , отмечающих начало респираторной зоны . Они расположены редко в этих бронхиолах, выстилают стенки альвеолярных ходов и более многочисленны в слепых альвеолярных мешках . [5] Ацинусы являются основными единицами дыхания, при этом газообмен происходит во всех имеющихся альвеолах. [6] Альвеолярная мембрана представляет собой поверхность газообмена, окруженную сетью капилляров . Кислород диффундирует через мембрану в капилляры, а углекислый газ выделяется из капилляров в альвеолы и выдыхается. [7] [8]
Альвеолы характерны для легких млекопитающих. У других позвоночных в газообмене участвуют разные структуры. [9]

Альвеолы сначала располагаются в дыхательных бронхиолах в виде разрозненных карманов, выходящих из их просветов. Респираторные бронхиолы имеют значительную длину и становятся все более ячеистыми, с боковыми ветвями альвеолярных ходов , которые глубоко выстланы альвеолами. Количество протоков от двух до одиннадцати от каждой бронхиолы. [10] Каждый проток открывается на пять или шесть альвеолярных мешочков , в которые открываются скопления альвеол.
Каждая терминальная единица дыхания называется ацинусом и состоит из респираторных бронхиол, альвеолярных ходов, альвеолярных мешков и альвеол. Новые альвеолы продолжают формироваться до восьмилетнего возраста. [5]
Типичная пара легких человека содержит около 480 миллионов альвеол, [11] что обеспечивает общую площадь поверхности газообмена от 70 до 80 квадратных метров. [10] Каждая альвеола покрыта тонкой сеткой капилляров , занимающей около 70% ее площади. [12] Диаметр альвеолы составляет от 200 до 500 мкм . [12]
Альвеола состоит из эпителиального слоя простого плоского эпителия (очень тонкие, уплощенные клетки) [13] и внеклеточного матрикса, окруженного капиллярами . Эпителиальная выстилка является частью альвеолярной мембраны, также известной как дыхательная мембрана, которая обеспечивает газообмен . Мембрана имеет несколько слоев — слой альвеолярной выстилающей жидкости , содержащий сурфактант , эпителиальный слой и его базальную мембрану; тонкое интерстициальное пространство между эпителиальной выстилкой и капиллярной мембраной; базальная мембрана капилляров, которая часто сливается с базальной мембраной альвеол, и эндотелиальная мембрана капилляров. Однако толщина всей мембраны составляет всего от 0,2 мкм в самой тонкой части до 0,6 мкм в самой толстой части. [14]
В стенках альвеол имеются соединяющиеся между собой воздушные ходы, известные как поры Кона . Альвеолярная перегородка , разделяющая альвеолы в альвеолярном мешке, содержит некоторое количество коллагеновых и эластических волокон . В перегородках также находится запутанная капиллярная сеть, окружающая каждую альвеолу. [3] Эластичные волокна позволяют альвеолам растягиваться, когда они наполняются воздухом во время вдоха. Затем во время выдоха они возвращаются назад, чтобы вытеснить воздух, богатый углекислым газом.

Существует три основных типа альвеолярных клеток . Двумя типами являются пневмоциты или пневмоноциты , известные как клетки типа I и типа II, обнаруженные в альвеолярной стенке, и большие фагоцитарные клетки , известные как альвеолярные макрофаги , которые перемещаются в просветах альвеол и в соединительной ткани между ними. Клетки типа I, также называемые пневмоцитами типа I или альвеолярными клетками типа I, являются плоскими, тонкими и плоскими и образуют структуру альвеол. Клетки типа II, также называемые пневмоцитами типа II или альвеолярными клетками типа II, выделяют легочный сурфактант для снижения поверхностного натяжения , а также могут дифференцироваться для замены поврежденных клеток типа I. [12] [15]
Развитие самых ранних структур, содержащих альвеолы, начинается на 22-й день и делится на пять стадий: эмбриональную, псевдожелезистую, канальцевую, саккулярную и альвеолярную стадию. [16] Альвеолярная стадия начинается примерно на 36 неделе развития. Незрелые альвеолы выглядят как выпуклости мешочков, проникающие в первичные перегородки. По мере развития саккул выпячивания первичных перегородок становятся больше; новые перегородки длиннее и тоньше и известны как вторичные перегородки. [16] Вторичные перегородки отвечают за окончательное разделение саккул на альвеолы. Большая часть альвеолярного деления происходит в течение первых 6 месяцев, но продолжает развиваться до 3-летнего возраста. Чтобы создать более тонкий диффузионный барьер, двухслойная капиллярная сеть сливается в одну сеть, каждая из которых тесно связана с двумя альвеолами по мере их развития. [16]
В первые три года жизни увеличение легких является следствием увеличения числа альвеол; после этого момента количество и размер альвеол увеличиваются, пока развитие легких не завершится примерно в 8-летнем возрасте. [16]


Клетки типа I являются более крупными из двух типов клеток; это тонкие плоские эпителиальные клетки (мембранозные пневмоциты), образующие структуру альвеол. [3] Они чешуйчатые (давая больше площади поверхности каждой клетке) и имеют длинные цитоплазматические расширения, которые покрывают более 95% альвеолярной поверхности. [12] [17]
Клетки I типа участвуют в процессе газообмена между альвеолами и кровью . Эти клетки чрезвычайно тонкие – иногда всего 25 нм – электронный микроскоп понадобился, чтобы доказать, что все альвеолы выстланы эпителием . Эта тонкая подкладка обеспечивает быструю диффузию газообмена между воздухом в альвеолах и кровью в окружающих капиллярах.
Ядро клетки I типа занимает большую площадь свободной цитоплазмы, а его органеллы группируются вокруг него, уменьшая толщину клетки. Это также сводит толщину гематовоздушного барьера к минимуму.
Цитоплазма в тонкой части содержит пиноцитозные везикулы , которые могут играть роль в удалении мелких частиц примесей с внешней поверхности. Помимо десмосом , все альвеолярные клетки I типа имеют окклюзионные соединения, препятствующие выходу тканевой жидкости в альвеолярное воздушное пространство.
Относительно низкая растворимость (и, следовательно, скорость диффузии) кислорода требует большой площади внутренней поверхности (около 80 квадратных метров [96 квадратных ярдов]) и очень тонких стенок альвеол. Между капиллярами вплетается и помогает поддерживать их внеклеточный матрикс , сетчатая ткань из эластичных и коллагеновых волокон. Коллагеновые волокна, будучи более жесткими, придают стенкам твердость, а эластические волокна позволяют расширять и сжимать стенки во время дыхания.
Пневмоциты I типа не способны к репликации и чувствительны к токсическим воздействиям . В случае повреждения клетки типа II могут пролиферировать и дифференцироваться в клетки типа I для компенсации. [18]
Клетки типа II имеют кубовидную форму и намного меньше клеток типа I. [3] Это самые многочисленные клетки в альвеолах, но они не покрывают такую большую площадь поверхности, как плоскоклеточные клетки I типа. [18] Клетки типа II (гранулозные пневмоциты) в альвеолярной стенке содержат секреторные органеллы , известные как пластинчатые тельца или пластинчатые гранулы, которые сливаются с клеточными мембранами и секретируют легочный сурфактант . Этот сурфактант представляет собой пленку жировых веществ, группы фосфолипидов , снижающих поверхностное натяжение альвеол . Фосфолипиды хранятся в пластинчатых тельцах. Без этого покрытия альвеолы разрушались бы. Поверхностно-активное вещество непрерывно высвобождается путем экзоцитоза . Повторное надувание альвеол после выдоха облегчается благодаря сурфактанту, который снижает поверхностное натяжение в тонкой жидкой выстилке альвеол . Жидкая оболочка вырабатывается организмом для облегчения переноса газов между кровью и альвеолярным воздухом, а клетки типа II обычно обнаруживаются на гематовоздушном барьере . [19] [20]
Клетки типа II начинают развиваться примерно на 26 неделе беременности , секретируя небольшое количество сурфактанта. Однако адекватное количество сурфактанта не секретируется примерно до 35 недель беременности – это основная причина увеличения частоты респираторного дистресс-синдрома у младенцев , который резко снижается в возрасте старше 35 недель беременности.
Клетки типа II также способны к клеточному делению, образуя больше альвеолярных клеток типа I и II при повреждении легочной ткани. [21]
MUC1 , человеческий ген , связанный с пневмоцитами типа II, был идентифицирован как маркер рака легких . [22]
Важность альвеолярных клеток легких 2 типа в развитии тяжелых респираторных симптомов COVID-19 и потенциальные механизмы защиты этих клеток СИОЗС флувоксамином и флуоксетином были обобщены в обзоре, опубликованном в апреле 2022 года. [23]
Альвеолярные макрофаги располагаются на внутренних просветных поверхностях альвеол, альвеолярных ходах и бронхиолах. Это мобильные поглотители, которые служат для поглощения инородных частиц в легких, таких как пыль, бактерии, частицы углерода и клетки крови от травм. [24] Их также называют легочными макрофагами и пылевыми клетками .
Недостаток сурфактанта в альвеолах является одной из причин, которые могут способствовать ателектазу (коллапс части или всего легкого). Без легочного сурфактанта ателектаз неизбежен. [25] Тяжелое состояние острого респираторного дистресс-синдрома (ОРДС) вызвано дефицитом или дисфункцией сурфактанта. [26] Недостаток сурфактанта в легких недоношенных детей вызывает респираторный дистресс-синдром младенцев (ИРДС). Соотношение лецитин -сфингомиелин является показателем амниотической жидкости плода и указывает на зрелость или незрелость легких. [27] Низкое соотношение указывает на фактор риска ИРДС. Лецитин и сфингомиелин — два гликолипида легочного сурфактанта.
Нарушение регуляции сурфактанта может привести к накоплению белков сурфактанта в альвеолах в состоянии, называемом легочным альвеолярным протеинозом . Это приводит к нарушению газообмена. [28]
Пневмония – воспалительное заболевание легочной ткани , которое может быть вызвано как вирусами , так и бактериями . Цитокины и жидкости высвобождаются в альвеолярную полость, интерстиций или и то, и другое в ответ на инфекцию, вызывая уменьшение эффективной площади поверхности газообмена. В тяжелых случаях, когда клеточное дыхание невозможно поддерживать, может потребоваться дополнительный кислород . [29] [30]

Практически любой тип опухоли легких или рака легких может сдавливать альвеолы и снижать газообменную способность. В некоторых случаях опухоль заполняет альвеолы. [32]
Ушиб легкого – это ушиб легочной ткани, вызванный травмой. [33] Поврежденные капилляры в результате ушиба могут привести к скоплению крови и других жидкостей в тканях легких, ухудшая газообмен.
Отек легких – это скопление жидкости в паренхиме и альвеолах. Отек обычно вызван левожелудочковой сердечной недостаточностью или повреждением легких или их сосудистой сети.
Из-за высокой экспрессии ангиотензинпревращающего фермента 2 (АПФ2) в альвеолярных клетках типа II легкие восприимчивы к инфекциям, вызываемым некоторыми коронавирусами , включая вирусы , вызывающие тяжелый острый респираторный синдром (ТОРС) [34] и коронавирусную болезнь 2019 (COVID). -19). [35]
{{cite book}}: |website=игнорируется ( помощь )