Межфаланговые суставы кисти — это шарнирные суставы между фалангами пальцев , которые обеспечивают сгибание руки в сторону ладони .
В каждом пальце имеется два набора (за исключением большого пальца, который имеет только один сустав):
Анатомически проксимальные и дистальные межфаланговые суставы очень похожи. Существуют некоторые незначительные различия в том, как ладонные пластины прикреплены проксимально, и в сегментации влагалища сухожилия сгибателя, но основные различия заключаются в меньшем размере и сниженной подвижности дистального сустава. [1]


Сустав PIP демонстрирует большую боковую устойчивость. Его поперечный диаметр больше переднезаднего диаметра, а его толстые коллатеральные связки тугие во всех положениях во время сгибания, в отличие от таковых в пястно-фаланговом суставе . [1]
Капсула, сухожилие разгибателя и кожа очень тонкие и дряблые с дорсальной стороны, что позволяет обеим фалангам сгибаться более чем на 100° до тех пор, пока основание средней фаланги не соприкоснется с мыщелковой вырезкой проксимальной фаланги. [1]
На уровне сустава PIP разгибательный механизм разделяется на три полосы. Центральная полоса крепится к дорсальному бугорку средней фаланги около сустава PIP. Пара боковых полос, в которые входят сухожилия разгибателей, продолжается за суставом PIP дорсально к оси сустава. Эти три полосы объединены поперечной ретинакулярной связкой, которая проходит от ладонной границы боковой полосы к оболочке сгибателя на уровне сустава и которая предотвращает дорсальное смещение этой боковой полосы. На ладонной стороне оси движения сустава лежит косая ретинакулярная связка [Ландсмера], которая тянется от оболочки сгибателя через проксимальную фалангу к конечному сухожилию разгибателя. При разгибании косая связка предотвращает пассивное сгибание DIP и гиперэкстензию PIP, поскольку она натягивает и тянет конечное сухожилие разгибателя проксимально. [2]
Напротив, на ладонной стороне толстая связка предотвращает переразгибание . Дистальная часть ладонной связки, называемая ладонной пластиной , имеет толщину от 2 до 3 миллиметров (от 0,079 до 0,118 дюйма) и имеет фиброзно-хрящевую структуру. Наличие хондроитина и кератансульфата в дорсальной и ладонной пластинах важно для сопротивления силам сжатия, направленным против мыщелков проксимальной фаланги. Вместе эти структуры защищают сухожилия, проходящие спереди и сзади сустава. Эти сухожилия могут выдерживать силы тяги благодаря своим коллагеновым волокнам. [1]
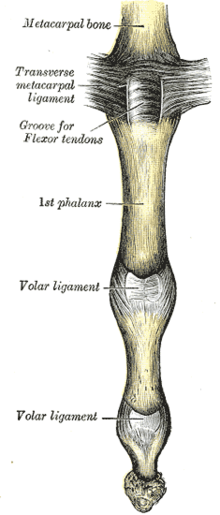
Ладонная связка тоньше и более гибкая в своей центрально-проксимальной части. С обеих сторон она укреплена так называемыми связками check rein. Дополнительные коллатеральные связки (ПКС) берут начало на проксимальной фаланге и вставляются дистально в основание средней фаланги ниже коллатеральных связок. [1]
Добавочная связка и проксимальный край ладонной пластины гибкие и складываются сами на себя во время сгибания. Сухожилия сгибателей прочно прикреплены к проксимальной и средней фалангам кольцевыми шкивами A2 и A4, в то время как шкив A3 и проксимальные волокна связки C1 прикрепляют футляры к подвижной ладонной связке в суставе PIP. Во время сгибания такое расположение создает пространство в шейке проксимальной фаланги, которое заполняется складчатой ладонной пластиной. [2]
Ладонная пластина поддерживается связкой по обе стороны сустава, называемой коллатеральными связками, которые предотвращают отклонение сустава из стороны в сторону. Связки могут частично или полностью порваться и могут оторваться с небольшим фрагментом перелома, когда палец принудительно отводится назад в переразгибание. Это называется «травмой ладонной пластины или ладонной пластины». [3]
Ладонная пластина образует полужесткое дно, а коллатеральные связки — стенки в подвижной коробке, которая движется вместе с дистальной частью сустава и обеспечивает стабильность сустава во всем диапазоне его движения. Поскольку ладонная пластина прилегает к поверхностному сгибателю пальцев около дистального прикрепления мышцы, она также увеличивает момент действия сгибателя. В суставе PIP разгибание более ограничено из-за двух так называемых связок check-rein , которые прикрепляют ладонную пластину к проксимальной фаланге. [2]
Единственными разрешенными движениями в межфаланговых суставах являются сгибание и разгибание .
Мышцы, производящие эти движения:
Относительная длина пальца изменяется во время движения IP-суставов. Длина ладонной поверхности уменьшается во время сгибания, в то время как дорсальная поверхность увеличивается примерно на 24 мм. Полезный диапазон движения PIP-сустава составляет 30–70°, увеличиваясь от указательного пальца к мизинцу. Во время максимального сгибания основание средней фаланги плотно прижимается к ретрокондилярному углублению проксимальной фаланги, что обеспечивает максимальную устойчивость сустава. Устойчивость PIP-сустава зависит от проходящих вокруг него сухожилий. [2]
Ревматоидный артрит обычно не затрагивает дистальные межфаланговые суставы. [4] Таким образом, артрит дистальных межфаланговых суставов настоятельно предполагает наличие остеоартрита или псориатического артрита . [5]
![]() В статье использован текст, находящийся в открытом доступе, со страницы 333 20-го издания « Анатомии Грея» (1918 г.)
В статье использован текст, находящийся в открытом доступе, со страницы 333 20-го издания « Анатомии Грея» (1918 г.)