Эумицетома , также известная как мадурская стопа , [1] [6] — это стойкая грибковая инфекция кожи и тканей под кожей , поражающая чаще всего стопы, хотя может встречаться на руках и других частях тела. [5] Она начинается с безболезненного влажного узелка , который может присутствовать в течение многих лет, прежде чем изъязвится, опухнет, зернистыми выделениями и мокнутием из пазух и свищей , за которыми следует деформация костей. [3]
Эумицетому могут вызывать несколько грибков, [5] в том числе: Madurella mycetomatis , Madurella grisea , Curvularia lunata , виды Scedosporium , виды Acremonium и Fusarium . [2] Диагноз ставится с помощью биопсии , визуализации грибков под микроскопом и культивирования . [5] Медицинская визуализация может выявить степень поражения костей. [4] Другие тесты включают ИФА , иммунодиффузию и ДНК-штрихкодирование . [4]
Лечение включает хирургическое удаление пораженных тканей и противогрибковые препараты . [3] После лечения часто случаются рецидивы. [5] Иногда требуется ампутация. [5]
Инфекция обычно встречается в тропиках [7] и является эндемичной в странах Африки к югу от Сахары, особенно в Судане, Индии, некоторых частях Южной Америки и Мексики. [3] Несколько случаев были зарегистрированы в Северной Африке. [8] [9] Мицетома, вероятно, является низкоэндемичной для Египта с предрасположенностью к эумицетоме. [10] В 2016 году Всемирная организация здравоохранения признала эумицетому забытым тропическим заболеванием . [7]

Первоначальное поражение представляет собой небольшую припухлость под кожей после незначительной травмы, которая нарушает целостность кожи. [11] [12] Он выглядит как безболезненный влажный узелок , который может присутствовать в течение многих лет до изъязвления, отека и выделения из пазух , за которыми следует деформация костей. [3] [7] Пазухи выделяют зернистую жидкость грибковых колоний. [11] Эти зерна обычно черные или белые. [13] На более поздних стадиях может произойти разрушение более глубоких тканей, а также деформация и потеря функции в пораженных конечностях. [14] Как правило, он возникает на одной стопе. [13] Мицетома, вызванная бактериями, имеет схожие клинические признаки. [15]
Эумицетома — это тип мицетомы , вызываемый грибами, отличающийся от мицетомы, вызываемой бактериями из типа актиномицетов ; [11] [12] обе имеют схожие клинические признаки. [15]
Наиболее распространенным грибком, вызывающим белые выделения, является Scedosporium (ex. Pseudoalleschia) boydii . [13] [16] Другими возбудителями нечернозерновой эумицетомы являются виды Acremonium и Fusarium . [13]
Черные выделения, как правило, вызываются видами из родов Madurella , Pyrenochaeta , Exophiala , Leptosphaeria и Curvularia . [13] Наиболее распространенными видами являются Madurella mycetomatis [13] [17] и Trematospheria grisea (ранее называвшаяся Madurella grisea ). [13] [18]
Другие возбудители грибковых заболеваний включают:
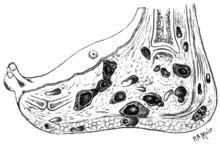
Заболевание приобретается путем проникновения спор грибка из почвы через повреждение кожи, вызванное незначительной травмой, например, уколом шипа. [21] Затем заболевание распространяется на более глубокие ткани, а также образует свищевые ходы, ведущие к поверхности кожи. [12] Зрелые поражения характеризуются зернистыми выделениями из этих свищей. Эти выделения содержат колонии грибков и являются заразными. Распространение инфекции внутрь через кровь или лимфу встречается редко. [ необходима цитата ]
Инфекции, которые вызывают черные выделения, в основном распространяются подкожно. При красных и желтых разновидностях глубокое распространение происходит рано, проникая в мышцы и кости, но не затрагивая нервы и сухожилия, которые обладают высокой устойчивостью к инвазии. [22]
Ботриомикоз , также известный как бактериальный псевдомикоз, вызывает похожую клиническую картину и обычно вызывается Staphylococcus aureus . [23] Другие бактерии также могут вызывать ботриомикоз. [24]
Диагностика проводится с помощью биопсии , визуализации грибков под микроскопом и культивирования , которые показывают характерные грибковые нити и везикулы, характерные для грибков. [5] Другие тесты включают ИФА , иммунодиффузию и ПЦР с секвенированием ДНК (так называемое ДНК-штрихкодирование ). [4]
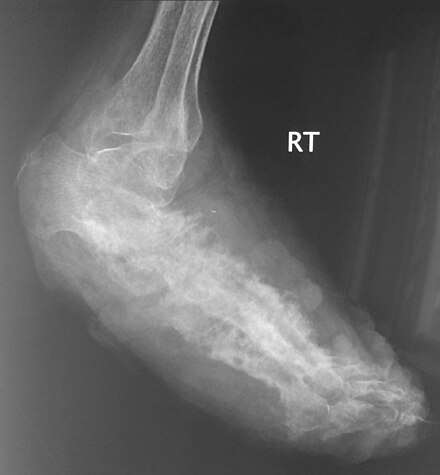
Для оценки степени заболевания могут быть проведены рентгенография и ультрасонография . Результаты рентгенографии крайне изменчивы. Заболевание чаще всего наблюдается на поздней стадии, когда наблюдается обширное разрушение всех костей стопы. Редко может быть обнаружено единичное поражение в большеберцовой кости, где картина идентична хроническому остеомиелиту. Иногда может быть проведена цитология тонкоигольной аспирации или гноя из поражения, а также биопсия ткани. [11] В некоторых публикациях утверждается, что «знак точки в круге» является характерным признаком МРТ для этого состояния (этот признак также был описан при ультразвуковом исследовании). [14]
Перед диагностикой мицетомы у пациента могут быть рассмотрены следующие клинические состояния: [ необходима цитата ]
Вакцины нет. Простые гигиенические меры предосторожности, такие как ношение обуви или сандалий при работе в поле, а также регулярное мытье рук и ног, могут помочь предотвратить заболевание. [ необходима цитата ]
Хирургическое вмешательство в сочетании с итраконазолом может быть назначено на срок до года, когда зерна почернеют. [4] Позаконазол является еще одним вариантом. [4] Вориконазол можно использовать при инфекциях, вызванных видами Fusarium . [4]
Кетоконазол использовался для лечения эумицетомы, но имеет много побочных эффектов. [25] Актиномицеты обычно хорошо поддаются медикаментозному лечению, но эукариотические инфекции, как правило, устойчивы и могут потребовать хирургического вмешательства, включая процедуры спасения, такие как резекция кости или даже более радикальная ампутация. [26] [12] [14]
В 2023 году в ходе клинических испытаний фазы II было установлено, что пероральный фосравуконазол, который намного дешевле итраконазола, что является важным фактором, поскольку эумицетома в основном поражает молодых людей в бедных сельских районах, безопасен, удобен для пациентов и эффективен при лечении эумицетомы. [27] [28]
Заболевание чаще встречается у мужчин в возрасте 20–40 лет, работающих в качестве рабочих, фермеров и скотоводов, а также у путешественников в тропические регионы, где это заболевание является эндемичным. [4]
Мадурская стопа или мадуромикоз или мадурамикоз [29] описана в древних писаниях Индии как Падавальмика , что в переводе означает Муравейник стопы . [12] Первое современное описание мадурской стопы было сделано в 1842 году в Мадурае (городе, в честь которого болезнь была названа Мадура -микозом) в Индии, Гиллом. [12] Грибковая причина заболевания была установлена в 1860 году Картером. [12]
В 2016 году Всемирная организация здравоохранения признала эумицетому забытым тропическим заболеванием . [7] Традиционно встречается в регионах с ограниченными ресурсами, лекарства могут быть дорогими, а диагностика часто проводится поздно, когда может потребоваться более инвазивное лечение. [7]
Глава отделения мицетомы в DNDi назвал открытие «знаменательным» и сказал: «Мы все были очень взволнованы, это изменит правила игры».