Жизнеспособность плода — это способность человеческого плода выживать вне матки . Жизнеспособность зависит от таких факторов, как вес при рождении , гестационный возраст и доступность современной медицинской помощи . В странах с низким уровнем дохода более 90% крайне недоношенных новорожденных (менее 28 недель гестационного возраста ) умирают из-за отсутствия указанной медицинской помощи; в странах с высоким уровнем дохода подавляющее большинство этих новорожденных выживают. [1]
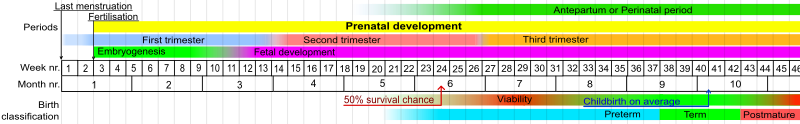
Медицинская жизнеспособность обычно считается между 23 и 24 неделями гестации, что означает, что у этих новорожденных есть < 50% шансов умереть или выжить с серьезными нарушениями, если будет начата активная помощь; это применимо к большинству плодов на ≥ 24 неделе беременности и к некоторым плодам на 23 неделе беременности с благоприятными факторами риска. [2] [3] [4]
По состоянию на 2022 год мировой рекорд по самому низкому гестационному возрасту, который выжил, принадлежит Кертису Зай-Кейту Минсу, который родился 5 июля 2020 года в США на 21 неделе и 1 дне беременности, весом 420 граммов. [5]
Жизнеспособность , как это слово используется в конституционном праве США со времен дела Роу против Уэйда , — это потенциальная возможность плода выжить вне матки после рождения, естественного или искусственного, при поддержке современной медицины. Жизнеспособность плода во многом зависит от зрелости органов плода и условий окружающей среды. [6] Согласно энциклопедическому словарю английского языка Вебстера, жизнеспособность плода означает достижение такой стадии развития, когда он способен жить в нормальных условиях вне матки. Жизнеспособность существует как функция биомедицинских и технологических возможностей, которые различаются в разных частях мира. Как следствие, в настоящее время не существует единого всемирного гестационного возраста, определяющего жизнеспособность. [7]
Согласно медицинскому словарю McGraw-Hill, нежизнеспособный плод — это «выброшенный или рожденный плод, который, хотя и живой, не может дожить до точки поддержания жизни самостоятельно, даже при поддержке наилучшей доступной медицинской терапии». [8] Юридическое определение гласит: «Нежизнеспособный означает неспособный жить, расти или развиваться и успешно функционировать. Это антитеза жизнеспособного, который определяется как достигший такой формы и развития органов, которые обычно способны жить вне матки». [Wolfe v. Isbell, 291 Ala. 327, 329 (Ala. 1973)] [9]
В различных юрисдикциях существуют разные юридические определения жизнеспособности. В Ирландии , в соответствии с Законом о здравоохранении (регулирование прерывания беременности) 2018 года , жизнеспособность плода определяется как «момент беременности, на котором, по обоснованному мнению врача, плод способен выживать вне матки без чрезвычайных мер по поддержанию жизни» [Определения (часть 2)(8)]. [10]
Жизнеспособность. Способность к жизни. Термин, используемый для обозначения способности новорожденного ребенка продолжать свое независимое существование. Эта стадия развития плода, когда жизнь нерожденного ребенка может продолжаться неопределенно долго вне матки с помощью естественных или искусственных систем жизнеобеспечения. Конституционность этого законодательного определения (VAMS (Mo.), 188.015) была подтверждена в деле Planned Parenthood of Central Mo. v. Danforth, 428 US 52,96 S.Ct 2831, 49 L.Ed.2d 788.
В целях регулирования абортов жизнеспособность достигается, когда, по мнению лечащего врача на основании конкретных фактов рассматриваемого им или ею дела, существует обоснованная вероятность устойчивого выживания плода вне матки, с искусственной поддержкой или без нее. Колаутти против Франклина, 439 US 379,388, 99 S.Ct. 675, 682, 58 L.Ed.2d 596. См. также Жизнеспособный; Жизнеспособный ребенок.
В Соединенных Штатах жизнеспособность плода обычно считается начинающейся на 23 или 24 неделе гестации . [11] [12]
Не существует четкого предела развития, гестационного возраста или веса, при котором человеческий плод автоматически становится жизнеспособным. [13] Согласно одному исследованию, в период с 2013 по 2018 год в академических медицинских центрах США процент новорожденных, которые выжили достаточно долго, чтобы покинуть больницу, составил 30% на 22 неделе, 55% на 23 неделе, 70% на 24 неделе и 80% тех, кто родился на 25 неделе гестации. [14] В период с 2010 по 2014 год в Соединенных Штатах уровень выживаемости детей, родившихся с весом менее 500 г (1,10 фунта), составлял приблизительно 70 %, что выше уровня выживаемости в 30,8 % в период с 2006 по 2010 год. [15] Шансы ребенка на выживание увеличиваются на 3–4 процентных пункта в день в период с 23 по 24 неделю беременности и примерно на 2–3 процентных пункта в день в период с 24 по 26 неделю беременности. После 26 недель уровень выживаемости увеличивается гораздо медленнее, поскольку уровень выживаемости уже высок. [16] Прогноз также зависит от медицинских протоколов относительно того, следует ли реанимировать и агрессивно лечить очень недоношенного новорожденного или же оказывать только паллиативную помощь , учитывая высокий риск тяжелой инвалидности у очень недоношенных детей. [17]
Согласно исследованию Стэнфордского университета , проведенному среди детей, родившихся в самых передовых больницах США в период с 2013 по 2018 год, в возрасте 23 недель 55% младенцев выживают после преждевременных родов достаточно долго, чтобы быть выписанными из больницы, обычно через несколько месяцев. [14] У большинства из этих младенцев наблюдалась какая-либо форма значительного нарушения неврологического развития , например, детский церебральный паралич . [14] Большинство из них были повторно госпитализированы из-за респираторных заболеваний или других медицинских проблем в течение первых двух лет жизни. [14] Некоторые использовали адаптивное оборудование, такое как ходунки или зонды для кормления, но большинство могли есть самостоятельно, когда им было 2 года. [14] У большинства были типичные зрение и слух. [14]
Представления о жизнеспособности различаются в зависимости от страны. Медицинские решения относительно реанимации крайне недоношенных детей (EPI), которые считаются находящимися в «серой зоне», обычно учитывают вес и гестационный возраст, а также взгляды родителей. [19] [20] [21] [22] Одно исследование 2018 года показало, что между странами существует значительная разница в том, что считалось «серой зоной»: «серой зоной» считалось 22–23 недели в Швеции, 23–24 недели в Великобритании и 24–26 недель в Нидерландах. [19] Находится ли плод в периоде жизнеспособности, может иметь правовые последствия в том, что касается прав плода на защиту. [23] Традиционно период жизнеспособности относился к периоду после двадцать восьмой недели. [24]
Индийское законодательство считает периодом жизнеспособности период после 28 недель гестационного возраста. [25]
Верховный суд США заявил в деле Роу против Уэйда (1973), что жизнеспособность, определяемая как «промежуточная точка, в которой плод становится... потенциально способным жить вне утробы матери, хотя и с искусственной помощью», [26] «обычно устанавливается примерно на седьмом месяце (28 неделях), но может наступить и раньше, даже на 24 неделе». [26] Определение в 28 недель стало частью «триместровой структуры», отмечая точку, в которой «настоятельный государственный интерес» (в соответствии с доктриной строгого контроля ) в сохранении потенциальной жизни становится, возможно, контролирующим, позволяя штатам свободно регулировать и даже запрещать аборты после 28-й недели. [26] Последующее дело Planned Parenthood против Кейси (1992) изменило «триместровую структуру», разрешив штатам регулировать аборты способами, не налагающими « чрезмерного бремени » на право матери на аборт в любой момент до жизнеспособности; В связи с технологическими достижениями в период с 1973 по 1992 год жизнеспособность была юридически отделена от жесткой черты в 28 недель, в результате чего точка, по достижении которой «неоправданные обременения» считались допустимыми, зависела от технологий того времени и решения законодательных органов штатов.
В 2002 году правительство США приняло Закон о защите новорожденных, родившихся живыми . В то время как плод может быть жизнеспособным или нежизнеспособным in utero, этот закон дает юридическое определение личной человеческой жизни, когда он не находится in utero. Он определяет «рожденный живым» как «полное изгнание или извлечение из его или ее матери этого члена на любой стадии развития, который после такого изгнания или извлечения дышит или имеет бьющееся сердце, пульсацию пуповины или определенное движение произвольных мышц» [27] и указывает, что любое из этого является действием живого человека. Хотя последствия этого закона для определения жизнеспособности в медицине могут быть не полностью изучены [28] , на практике врачам и медсестрам рекомендуется не реанимировать таких лиц с гестационным возрастом 22 недели или менее, весом менее 400 г, с анэнцефалией или с подтвержденным диагнозом трисомии 13 или 18. [29] [30 ]
В сорока трех штатах действуют законы, запрещающие аборты после жизнеспособности плода, если только беременность не угрожает жизни или здоровью женщины или нет аномалий плода . Некоторые штаты позволяют врачам самостоятельно решать, жизнеспособен ли плод. Некоторые требуют, чтобы врачи проводили тесты, чтобы доказать, что плод является преджизнеспособным, и требуют, чтобы несколько врачей заверяли результаты. Процедура интактной дилатации и извлечения (IDX) стала центральным моментом в дебатах об абортах [31], основанных на убеждении, что она используется в основном после жизнеспособности. [32] IDX был объявлен незаконным в большинстве случаев Законом о запрете абортов при частичном рождении в 2003 году, который Верховный суд США поддержал в деле Гонсалес против Кархарта .
Предел жизнеспособности — это гестационный возраст , при котором у недоношенного плода / младенца есть 50% шансов на долгосрочное выживание вне утробы матери. При поддержке отделений интенсивной терапии новорожденных предел жизнеспособности в развитых странах снизился с 1960-х годов. [33] [34]
По состоянию на середину 2000-х годов пределом жизнеспособности считалось около 24 недель, хотя частота серьезных нарушений на этом этапе остается высокой. [35] [36] Неонатологи, как правило, не оказывают интенсивную терапию на 23 неделе, но делают это с 26 недели. [37] [35] [38]
В разных юрисдикциях существуют разные политики в отношении реанимации крайне недоношенных новорожденных, которые могут основываться на различных факторах, таких как гестационный возраст, вес и медицинское состояние ребенка, желания родителей и врачей. Высокий риск тяжелой инвалидности у очень недоношенных детей или смертности, несмотря на медицинские усилия, приводит к этическим дебатам о качестве жизни и бесполезной медицинской помощи , а также о святости жизни, как она рассматривается в различных религиозных доктринах. [39]
По состоянию на 2022 год мировой рекорд по самому низкому гестационному возрасту, который выжил, принадлежит Кертису Зай-Кейту Минсу, который родился 5 июля 2020 года в США на 21 неделе и 1 дне беременности, весом 420 граммов. [5]
Преждевременные роды , также известные как преждевременные роды , определяются как рождение живыми детей до завершения 37 недель беременности. [40] Существует три типа преждевременных родов: крайне преждевременные (менее 28 недель), очень преждевременные (от 28 до 32 недель) и умеренно- поздние преждевременные (от 32 до 37 недель). [40]
Есть несколько факторов, которые влияют на шанс выживания ребенка. Два примечательных фактора — возраст и вес. Гестационный возраст ребенка (количество полных недель беременности) на момент рождения и вес ребенка (также показатель роста) влияют на то, выживет ли ребенок. Другим важным фактором является пол: у младенцев мужского пола риск смерти немного выше, чем у младенцев женского пола, [41] чему были предложены различные объяснения. [42]
Несколько типов проблем со здоровьем также влияют на жизнеспособность плода. Например, проблемы с дыханием, врожденные аномалии или пороки развития, а также наличие других тяжелых заболеваний, особенно инфекции, угрожают выживанию новорожденного. [ необходима цитата ]
Другие факторы могут влиять на выживаемость, изменяя скорость созревания органов или изменяя подачу кислорода к развивающемуся плоду. [ необходима цитата ]
Здоровье матери играет важную роль в жизнеспособности ребенка. Диабет у матери, если его не контролировать, замедляет созревание органов; у младенцев таких матерей более высокая смертность. Сильное повышенное кровяное давление до 8-го месяца беременности может вызвать изменения в плаценте, уменьшая доставку питательных веществ и/или кислорода к развивающемуся плоду и приводя к проблемам до и после родов. [ необходима цитата ]
Разрыв плодных оболочек до 24 недель беременности с потерей амниотической жидкости значительно снижает шансы ребенка на выживание, даже если ребенок рождается гораздо позже. [16]
Качество учреждения — предлагает ли больница услуги по интенсивной терапии новорожденных, является ли это учреждением по оказанию помощи при детских травмах уровня I, наличие кортикостероидов и других лекарств в учреждении, опыт и количество врачей и медсестер в области неонатологии и акушерства, а также поставщиков услуг — все это имеет ограниченное, но все же существенное влияние на жизнеспособность плода. Учреждения, в которых есть акушерские службы, отделения неотложной помощи и операционные, даже если они меньше, могут использоваться в районах, где более высокие службы недоступны для стабилизации матери и плода или новорожденного, пока их не переведут в соответствующее учреждение. [43] [44] [45] [46]
Все будут оказывать интенсивную терапию на 26 неделе, а большинство — нет на 23 неделе. Серая зона — это 24 и 25 недель беременности. Эта группа младенцев составляет 2 на 1000 родов.