Замена суставов — это процедура ортопедической хирургии, известная также как артропластика , при которой артритная или дисфункциональная поверхность сустава заменяется ортопедическим протезом . Замена суставов рассматривается как лечение, когда сильная боль в суставах или дисфункция не облегчается менее инвазивными методами лечения. Операция по замене суставов часто показана при различных заболеваниях суставов , включая остеоартрит и ревматоидный артрит . [ требуется ссылка ]
Замена суставов стала более распространенной, в основном это касается замены коленного и тазобедренного суставов . Около 773 000 американцев перенесли замену тазобедренного или коленного сустава в 2009 году. [1]
Для замены плеча существует несколько основных подходов к доступу к плечевому суставу. Первый — дельтопекторальный подход, который сохраняет дельтовидную мышцу, но требует рассечения надостной мышцы. [2] Второй — трансдельтовидный подход, который обеспечивает прямой доступ к гленоиду. Однако при этом подходе дельтовидная мышца подвергается риску потенциального повреждения. [2] Оба метода используются в зависимости от предпочтений хирурга. [ необходима цитата ]
Число операций по замене плечевого сустава, проводимых каждый год, увеличивается, однако исследования, изучающие мировые данные, показывают, что девять из десяти операций по замене плеча служат не менее десяти лет. [3] [4]
Замена тазобедренного сустава может быть выполнена как полная замена или полузамена. Полная замена тазобедренного сустава состоит из замены как вертлужной впадины, так и головки бедренной кости, в то время как гемиартропластика обычно заменяет только головку бедренной кости. Замена тазобедренного сустава в настоящее время является наиболее распространенной ортопедической операцией, хотя удовлетворенность пациентов в краткосрочной и долгосрочной перспективе сильно различается. [ необходима цитата ]
Неясно, поможет ли использование вспомогательного оборудования в послеоперационном уходе. [5]
Операция по замене тазобедренного сустава может быть выполнена с трех основных направлений, каждое из которых имеет свои преимущества и недостатки. Классический подход — задний, требующий рассечения большой ягодичной мышцы и других крупных мышц задней поверхности бедра для доступа к вертлужной впадине. Передний подход обеспечивает доступ к тазобедренному суставу спереди с менее крупным рассечением мышц, но из-за близости бедренной артерии, соответствующей вены и основного нервного пучка ноги, лежащей чуть медиальнее вертлужной впадины, хирург должен проявлять осторожность и сохранять подходящие ориентиры. Боковой подход рассекает более мелкие мышцы, чем задний подход, но имеет те же проблемы с навигацией, что и передний подход. Опыт хирурга, как правило, определяет предпочтения хирурга, а это означает, что хирург лишь в редких случаях будет отклоняться от того метода, которому его изначально обучили.
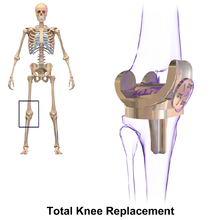
Замена коленного сустава включает обнажение передней части колена с отсоединением части четырехглавой мышцы ( vastus medialis ) от надколенника . Надколенник смещается в одну сторону сустава, позволяя обнажить дистальный конец бедренной кости и проксимальный конец большеберцовой кости . Затем концы этих костей аккуратно обрезаются по форме с помощью режущих направляющих, ориентированных по длинной оси костей. Хрящи и передняя крестообразная связка удаляются; задняя крестообразная связка также может быть удалена, но большеберцовые и малоберцовые коллатеральные связки сохраняются. [6] Затем металлические компоненты вдавливаются в кость или фиксируются с помощью цемента на основе полиметилметакрилата (ПММА). Существуют альтернативные методы, которые крепят имплантат без цемента. Эти методы без цемента могут включать остеоинтеграцию , включая протезы из пористого металла . [7]
Операция обычно сопровождается существенной послеоперационной болью и включает в себя энергичную физическую реабилитацию. Период восстановления может длиться шесть недель или дольше и может включать использование вспомогательных средств для передвижения (например, ходунки, трости, костыли), чтобы человек мог вернуться к предоперационной подвижности. [8]
Замена голеностопного сустава стала методом выбора для людей, которым требуется артропластика, заменив традиционное использование артродеза , т.е. сращивания костей. Восстановление диапазона движения является ключевым фактором в пользу замены голеностопного сустава по сравнению с артродезом. Однако клинические доказательства превосходства первого были продемонстрированы только для отдельных изолированных конструкций имплантатов. [9]

Замена сустава пальца — относительно быстрая процедура, которая занимает около 30 минут, но требует нескольких месяцев последующей терапии. [10] Послеоперационная терапия может состоять из ношения шины для руки или выполнения упражнений для улучшения функции и уменьшения боли. [11]
Стресс, связанный с операцией, может привести к медицинским проблемам различной степени тяжести. [ необходима цитата ]
Существует много противоречий. Большая часть исследовательских усилий ортопедического сообщества направлена на изучение и улучшение замены суставов. Основные противоречия [ необходима цитата ]
Перед проведением крупной операции требуется полное предоперационное обследование. У пожилых людей это обычно включает ЭКГ, анализы мочи, гематологию и анализы крови. Перекрестная проба крови также является рутинной процедурой, поскольку большой процент людей получает переливание крови. Предоперационное планирование требует точных рентгеновских снимков пораженного сустава, выбора дизайна имплантата и соответствия размера рентгеновским снимкам (процесс, известный как шаблонизация). [ необходима цитата ]
За несколькими днями госпитализации следуют несколько недель защищенной функции, заживления и реабилитации. Затем могут последовать несколько месяцев медленного улучшения силы и выносливости.
Ранняя мобилизация человека считается ключом к снижению вероятности осложнений [1], таких как венозная тромбоэмболия и пневмония . Современная практика заключается в том, чтобы мобилизовать людей как можно скорее и передвигаться с помощью вспомогательных средств для ходьбы, если они переносятся. В зависимости от пораженного сустава и предоперационного состояния человека время госпитализации варьируется от 1 дня до 2 недель, при этом в большинстве регионов средний показатель составляет 4–7 дней. [ необходима цитата ]
Физиотерапия широко используется для помощи людям в восстановлении функций после операции по замене суставов. Первоначально необходима ступенчатая программа упражнений, поскольку мышцам человека требуется время для восстановления после операции; упражнения для диапазона движений суставов и передвижения не должны быть напряженными. Позже, когда мышцы заживут, цель упражнений расширяется, включая укрепление и восстановление функций.
Некоторые керамические материалы, обычно используемые при замене суставов, включают оксид алюминия (Al 2 O 3 ), оксид циркония (ZrO 2 ), диоксид кремния (SiO 2 ), гидроксиапатит (Ca 10 (PO 4 ) 6 (OH) 2 ), нитрид титана (TiN), нитрид кремния (Si 3 N 4 ). Комбинация титана и карбида титана представляет собой очень твердый керамический материал, часто используемый в компонентах артропластики из-за впечатляющей степени прочности и вязкости, которую он демонстрирует, а также его совместимости с медицинской визуализацией. [ необходима цитата ]
Карбид титана оказался возможным для использования в сочетании с спеченной поликристаллической алмазной поверхностью (PCD), сверхтвердой керамикой, которая обещает обеспечить улучшенный, прочный, долговечный материал для искусственных суставов. PCD формируется из поликристаллического алмазного компакта (PDC) с помощью процесса, включающего высокие давления и температуры. По сравнению с другими керамическими материалами, такими как кубический нитрид бора, нитрид кремния и оксид алюминия, PCD показывает много лучших характеристик, включая высокий уровень твердости и относительно низкий коэффициент трения. Для применения в искусственных суставах он, вероятно, будет сочетаться с определенными металлами и металлическими сплавами, такими как кобальт, хром, титан, ванадий, нержавеющая сталь, алюминий, никель, гафний, кремний, кобальт-хром, вольфрам, цирконий и т. д. [12] Это означает, что люди с аллергией на никель или чувствительностью к другим металлам подвержены риску осложнений из-за химических веществ в устройстве. [13]
В коленных эндопротезах есть две части, которые являются керамическими, и они могут быть сделаны либо из одной и той же керамики, либо из разных. Однако, если они сделаны из одной и той же керамики, они имеют разное соотношение веса. Эти керамические части сконфигурированы таким образом, что если осколки откалываются от имплантата, частицы являются доброкачественными и не острыми. Они также сделаны таким образом, что если осколок отколется от одного из двух керамических компонентов, это будет заметно через рентгеновские лучи во время проверки или осмотра имплантата. В таких имплантатах, как тазобедренные имплантаты, шарик имплантата может быть сделан из керамики, а между керамическим слоем и тем местом, где он крепится к остальной части имплантата, обычно находится мембрана, которая помогает удерживать керамику. Мембрана может помочь предотвратить трещины, но если трещины возникают в двух точках, которые создают отдельный кусок, мембрана может удерживать осколок на месте, так что он не покидает имплантат и не вызывает дальнейших травм. Поскольку эти трещины и разделения могут возникать, материал мембраны представляет собой биосовместимый полимер, который имеет высокую вязкость разрушения и высокую прочность на сдвиг. [14]
Протез может нуждаться в замене из-за осложнений, таких как инфекция или перелом протеза. Замена может быть сделана за один хирургический сеанс. В качестве альтернативы может быть проведена первоначальная операция по удалению предыдущего протезного материала, а новый протез затем вставляется в отдельной операции позже. В таких случаях, особенно если они осложнены инфекцией, может использоваться прокладка , которая представляет собой прочную массу, обеспечивающую некоторую базовую стабильность сустава и подвижность до тех пор, пока не будет вставлен более постоянный протез. Он может содержать антибиотики, помогающие лечить любую инфекцию. [15]
Стивен С. Хадак, хирург из Нью-Йорка, начал проводить испытания на животных с использованием искусственных суставов в 1939 году. [16] К 1948 году он работал в Нью-Йоркской ортопедической больнице (часть Колумбийского пресвитерианского медицинского центра ) и при финансировании Управления военно-морских исследований заменял тазобедренные суставы у людей. [16]
Две ранее [ когда? ] популярные формы артропластики были: (1) интерпозиционная артропластика , с интерпозицией некоторой другой ткани, такой как кожа , мышца или сухожилие, чтобы держать воспаленные поверхности отдельно и (2) эксцизионная артропластика, при которой поверхность сустава и кость удалялись, оставляя рубцовую ткань для заполнения зазора. Другие формы артропластики включают резекционную(ал) артропластику , восстановительную артропластику , формовую артропластику , чашечную артропластику и силиконовую заместительную артропластику . Остеотомия для восстановления или изменения конгруэнтности сустава также является формой артропластики. [ требуется ссылка ]
В последние десятилетия наиболее успешной и распространенной формой артропластики является хирургическая замена сустава или суставной поверхности протезом . Например, тазобедренный сустав, пораженный остеоартритом, может быть полностью заменен ( полная эндопротезирование тазобедренного сустава ) протезом тазобедренного сустава. Эта процедура включает замену как вертлужной впадины (вертлужной впадины), так и головки и шейки бедренной кости . Целью этой операции является облегчение боли, восстановление диапазона движений и улучшение способности ходить, что приводит к улучшению мышечной силы.