
В Соединенных Штатах медицинское страхование обеспечивается несколькими государственными и частными источниками. В 2019 году общая численность населения США составляла примерно 330 миллионов человек, из них 59 миллионов человек в возрасте 65 лет и старше охвачены федеральной программой Medicare . 273 миллиона неинституционализированных лиц в возрасте до 65 лет либо получили страховое покрытие от источников, основанных на работодателе (159 миллионов) или не связанных с работодателем (84 миллиона), либо не были застрахованы (30 миллионов). В 2019 году 89% неинституционализированного населения имели медицинскую страховку. [1] Кроме того, около 12 миллионов военнослужащих (считающихся частью «институционального» населения) получили медицинскую помощь через Управление по делам ветеранов и систему военного здравоохранения. [2]
Несмотря на то, что США входят в число ведущих мировых экономических держав, они остаются единственной промышленно развитой страной в мире, не имеющей всеобщего медицинского страхования. [3] [4]
Непомерно высокая стоимость является основной причиной, по которой американцы называют проблемы с доступом к медицинской помощи. [4] Число людей, не имеющих медицинской страховки в США , в 2019 году составило примерно 30 миллионов, [1] больше, чем все население Австралии. Это одна из основных проблем, поднятых сторонниками реформы здравоохранения . Отсутствие медицинской страховки связано с повышенной смертностью, в пределах 30-90 тысяч смертей в год, в зависимости от исследования. [5] [6]
Многочисленные опросы показывают, что число незастрахованных сократилось в период с 2013 по 2016 год из-за расширения права на участие в программе Medicaid и обмена медицинского страхования, установленного в соответствии с Законом о защите пациентов и доступном медицинском обслуживании , также известным как «ACA» или «Obamacare». По данным Бюро переписи населения США , в 2012 году в США было 45,6 миллиона человек (14,8% населения моложе 65 лет), не имевших медицинской страховки. После реализации основных положений ACA в 2013 году эта цифра снизилась на 18,3 миллиона, или на 40%, до 27,3 миллиона к 2016 году, или 8,6% населения в возрасте до 65 лет. [7] [1]
Однако при президенте Трампе улучшение освещения начало обращаться вспять. Бюро переписи населения сообщило, что число незастрахованных лиц выросло с 27,3 миллиона в 2016 году до 29,6 миллиона в 2019 году, увеличившись на 2,3 миллиона или 8%. Уровень незастрахованных вырос с 8,6% в 2016 году до 9,2% в 2019 году. [7] Увеличение в 2017 году стало первым увеличением количества и доли незастрахованных с 2010 года. Кроме того, по оценкам Фонда Содружества в мае 2018 года, количество незастрахованных увеличилось. на 4 миллиона с начала 2016 по начало 2018 года. По их методологии доля незастрахованных увеличилась с 12,7% в 2016 году до 15,5%. Воздействие было сильнее среди взрослых с низкими доходами, у которых уровень незастрахованности был выше, чем у взрослых с более высокими доходами. В региональном масштабе на Юге и Западе уровень незастрахованности был выше, чем на Севере и Востоке. [8] В мае 2019 года CBO прогнозировало, что в 2021 году в соответствии с политикой Трампа еще 6 миллионов человек останутся без медицинской страховки (33 миллиона) по сравнению с продолжением политики Обамы (27 миллионов). [9]
Причины такого уровня незастрахованности остаются предметом политических дебатов. В 2018 году в штатах, которые расширили Medicaid в рамках ACA, уровень незастрахованных лиц составлял в среднем 8%, что примерно вдвое ниже, чем в тех штатах, которые этого не сделали (15%). [10] Почти половина тех, у кого нет страховки, называют ее стоимость основным фактором. Рост расходов на страхование способствовал тенденции к тому, что все меньше работодателей предлагают медицинское страхование, а многие работодатели управляют расходами, требуя более высоких взносов сотрудников. Многие из незастрахованных являются работающими бедняками или безработными . [11]
Медицинское страхование обеспечивается несколькими государственными и частными источниками в Соединенных Штатах. Анализ этой статистики усложняется из-за множества методов опроса [12] и лиц, имеющих несколько источников страхования, например, тех, кто имеет покрытие как по плану работодателя, так и по программе Medicaid. [1]
Для 273 миллионов неинституциональных лиц в возрасте до 65 лет в 2019 году: [1]
Центры США по контролю и профилактике заболеваний (CDC) ежегодно сообщают о количестве и проценте незастрахованных. В следующую таблицу включены лица в возрасте до 65 лет, которые не были застрахованы на момент собеседования. [14]
Показатель 2010 года представляет собой самый последний пик, который был вызван Великой рецессией . Большинство основных положений ACA вступили в силу в 2014 году, поэтому 2013 год отражает уровень, существовавший до принятия ACA. Достигнув рекордного минимума в 2016 году в конце правления администрации Обамы, число и процент незастрахованных возросли в течение первых двух лет правления администрации Трампа. В январе 2019 года газета New York Times сообщила, что администрация Трампа предприняла ряд шагов для ослабления ACA, что отрицательно сказалось на освещении событий. [15] Рост числа незастрахованных в первые три года правления администрации Трампа (2017–2019 гг.) прекратился в 2020–2021 гг., поскольку меры по оказанию помощи в связи с коронавирусом расширили право на получение помощи и сократили расходы. [16]


Несколько государственных и частных источников сообщают о количестве и проценте незастрахованных. [12] Бюджетное управление Конгресса ( CBO) сообщило, что фактическое количество незастрахованных составило 28,3 миллиона в 2015 году, 27,5 миллиона в 2016 году, 27,8 миллиона в 2017 году и 28,9 миллиона в 2018 году. [19] Десятилетний прогноз CBO от мая 2019 года отражал Согласно оценкам администрации Трампа, число незастрахованных вырастет с 30 миллионов в 2019 году до 34 миллионов к 2026 году и до 35 миллионов к 2029 году . Администрация Обамы, CBO прогнозирует 27 миллионов незастрахованных в 2019 году и 28 миллионов в 2026 году . был принят в рамках снижения налогов Трампом , при этом люди не получают комплексную страховку из-за отсутствия мандата или из-за более высоких затрат на страхование. [9]
По оценкам Gallup , в июле 2014 года уровень незастрахованности среди взрослых (лиц 18 лет и старше) составлял 13,4% по состоянию на второй квартал 2014 года по сравнению с 18,0% в третьем квартале 2013 года, когда в соответствии с Законом о защите пациентов и доступном медицинском обслуживании были созданы биржи медицинского страхования ( PPACA или «Obamacare») впервые открылась. Уровень незастрахованности упал почти во всех демографических группах. [21]
Фонд Содружества сообщил, что уровень незастрахованности среди взрослых в возрасте от 19 до 64 лет снизился с 20% в третьем квартале 2013 года до 15% во втором квартале 2014 года, а это означает, что примерно на 9,5 миллионов взрослых имели медицинскую страховку. [22]
Бюро переписи населения США ежегодно сообщает статистику незастрахованных. В сводном отчете Бюро переписи населения по медицинскому страхованию 2018 года говорится, что:
Те, кто застрахован, могут быть застрахованы недостаточно, так что они не могут позволить себе адекватную медицинскую помощь. По оценкам 2003 года, 16 миллионов взрослых в США были недостаточно застрахованы в 2003 году, что непропорционально затронуло людей с более низкими доходами - 73% недостаточно застрахованных в исследуемой популяции имели годовые доходы ниже 200% федерального уровня бедности. [23]
В 2019 году Gallup обнаружил, что 25% взрослых американцев заявили, что они или члены их семей откладывали лечение серьезного заболевания в течение года из-за стоимости, по сравнению с 12% в 2003 году и 19% в 2015 году. По любому заболеванию 33% сообщили отсрочка лечения по сравнению с 24% в 2003 г. и 31% в 2015 г. [24]
Среди застрахованного населения также наблюдаются пробелы в страховом покрытии. Профессор Университета Джона Хопкинса Висенте Наварро заявил в 2003 году: « Проблема не заканчивается на незастрахованных . Отсутствие медицинской помощи было подтверждено исследованием, проведенным профессорами Гарвардской медицинской школы Химмельштейном и Вулхэндлером. [25] Они пришли к выводу, что почти 100 000 человек ежегодно умирают в США из-за отсутствия необходимой помощи». [26] Другое исследование, посвященное влиянию отсутствия страховки, показало, что у людей с частной страховкой реже диагностируется рак на поздней стадии, чем у незастрахованных или получателей медицинской помощи. [27] Исследование, изучающее влияние распределения затрат на медицинское страхование в целом, показало, что хронически больные пациенты с более высокими доплатами обращались за меньшей помощью как при незначительных, так и при серьезных симптомах, в то время как никакого влияния на самооценку состояния здоровья не наблюдалось. Авторы пришли к выводу, что эффект разделения затрат следует тщательно отслеживать. [28]
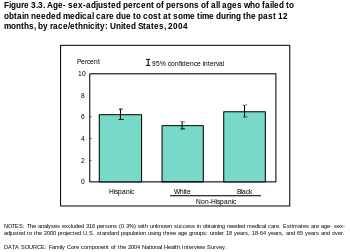
Пробелы в страховом покрытии и доступности также выявились в ходе международного сравнения, проведенного Фондом Содружества в 2007 году. Среди взрослых, опрошенных в США, 37% сообщили, что в прошлом году они отказались от медицинской помощи из-за ее стоимости; либо пропуск приема лекарств, отказ от посещения врача во время болезни, либо отказ от другого рекомендованного ухода. Этот показатель был выше – 42% – среди лиц с хроническими заболеваниями. Исследование показало, что эти показатели значительно превышают показатели в других шести обследованных странах: Австралии, Канаде, Германии, Нидерландах, Новой Зеландии и Великобритании. [29] Исследование также показало, что 19% опрошенных взрослых в США сообщили о серьезных проблемах с оплатой медицинских счетов, что более чем вдвое превышает этот показатель в следующей по величине стране.
Успехи в сфере здравоохранения при президенте Обаме начали идти на спад при президенте Трампе. CDC сообщил, что число незастрахованных выросло с 28,2 миллиона в 2016 году (последний год правления администрации Обамы) до 32,8 миллиона в 2019 году, увеличившись на 4,6 миллиона или 16%. [30]
По оценкам Фонда Содружества в мае 2018 года, число незастрахованных увеличилось на 4 миллиона человек с начала 2016 по начало 2018 года. Доля незастрахованных увеличилась с 12,7% в 2016 году до 15,5%. Это произошло по двум причинам: 1) Не устранение конкретных недостатков ACA; и 2) Действия администрации Трампа, которые усугубили эти слабости. Воздействие было сильнее среди взрослых с низкими доходами, у которых уровень незастрахованности был выше, чем у взрослых с более высокими доходами. В региональном масштабе на Юге и Западе уровень незастрахованности был выше, чем на Севере и Востоке. Кроме того, в тех 18 штатах, которые не расширили Medicaid, уровень незастрахованных был выше, чем в тех, которые это сделали. [8]
Примерно 5,4 миллиона американцев лишились медицинской страховки с февраля по май 2020 года после потери работы во время рецессии, вызванной Covid-19 . [31] [32] The Independent сообщила, что в отчете Families USA «обнаружено, что всплеск числа незастрахованных американцев – в добавление к примерно 84 миллионам человек, которые уже незастрахованы или недостаточно застрахованы – на 39 процентов выше, чем любой предыдущий ежегодный прирост, включая наиболее недавний всплеск в разгар рецессии между 2008 и 2009 годами, когда почти 4 миллиона американцев не пожилого возраста потеряли страховку». [33]


В октябре 2016 года Фонд семьи Кайзер сообщил, что в этой группе насчитывается 27,2 миллиона незастрахованных лиц в возрасте до 65 лет, что составляет примерно 10% из 272 миллионов человек. Кайзер сообщил, что:
По состоянию на 2017 год в Техасе было самое большое количество незастрахованных — 17%, за ним следовали Оклахома , Аляска и Джорджия . [36]
По данным Бюро переписи населения 2009 года, 10,0 процентов или 7,5 миллионов детей в возрасте до 18 лет не имели медицинской страховки. Дети, живущие в бедности, на 15,1 процента чаще, чем другие дети, остаются незастрахованными. Чем ниже доход семьи, тем больше вероятность того, что она не застрахована. В 2009 году домохозяйства с годовым доходом 25 000 или менее имели лишь 26,6 процента вероятности не иметь медицинской страховки, а домохозяйства с годовым доходом 75 000 и более вряд ли были бы застрахованы. [37] По данным Бюро переписи населения, в 2007 году в США было 8,1 миллиона незастрахованных детей. Около 8 миллионов молодых людей (в возрасте 18–24 лет) не были застрахованы, что составляет 28,1% их населения. Молодые люди составляют самый большой возрастной сегмент незастрахованных, с наибольшей вероятностью останутся незастрахованными и являются одним из наиболее быстро растущих сегментов незастрахованного населения. Они часто теряют страховое покрытие по полису медицинского страхования или государственным программам своих родителей, когда им исполняется 19 лет. Другие теряют страховое покрытие после окончания колледжа. Многие молодые люди не имеют стабильной работы, которая обеспечивала бы постоянный доступ к медицинскому страхованию. [38] [39] По данным Бюджетного управления Конгресса, нынешний план должен охватывать не состоящих в браке иждивенцев страховкой их родителей до 26 лет. Эти изменения также затрагивают крупных работодателей, в том числе самозастрахованные фирмы, так что фирма несет финансовую ответственность за обеспечение покрытия. Единственным исключением из этого правила является политика, которая постоянно поддерживалась до принятия этого законодательства. Эта политика будет принята по наследству. [40] [ Источник, опубликованный самостоятельно? ]
Неграждане чаще оказываются незастрахованными, чем граждане: доля незастрахованных составляет 43,8%. Это связано с более высокой вероятностью работы на низкооплачиваемой работе , не обеспечивающей льгот по здоровью, а также с ограничениями на право на участие в государственных программах. Чем дольше иммигрант-негражданин находится в стране, тем меньше вероятность, что он окажется незастрахованным. В 2006 году примерно 27% иммигрантов, въехавших в страну до 1970 года, не были застрахованы по сравнению с 45% иммигрантов, въехавших в страну в 1980-х годах, и 49% тех, кто въехал в страну в период с 2000 по 2006 год.
Большинство незастрахованных неграждан – недавние иммигранты; почти половина въехала в страну в период с 2000 по 2006 год, а 36% въехали в страну в 1990-е годы. На долю неграждан иностранного происхождения пришлось более 40% прироста числа незастрахованных в период с 1990 по 1998 год и более 90% прироста в период с 1998 по 2003 год. Одной из причин ускорения после 1998 года могут быть ограничения, наложенные Законом о личной ответственности и Закон о согласовании возможностей трудоустройства (PRWORA) 1996 года. Почти семь из десяти (68%) незастрахованных неграждан живут в Калифорнии, Техасе, Флориде или Нью-Йорке. [41]
В отчете Фонда семьи Кайзер в апреле 2008 года было обнаружено, что экономический спад в США оказывает значительную нагрузку на государственные программы Medicaid и SCHIP . По оценкам авторов, увеличение уровня безработицы на 1% увеличит число участников Medicaid и SCHIP на 1 миллион, а число незастрахованных - на 1,1 миллиона. Государственные расходы на Medicaid и SCHIP увеличатся на 1,4 миллиарда долларов (общие расходы на эти программы увеличатся на 3,4 миллиарда долларов). Это увеличение расходов произойдет, в то время как доходы правительства штата будут снижаться. Во время последнего спада Закон о согласовании налоговых льгот для рабочих мест и экономического роста 2003 года (JGTRRA) включал федеральную помощь штатам, что помогло штатам избежать ужесточения правил предоставления льгот по программам Medicaid и SCHIP. Авторы приходят к выводу, что Конгрессу следует рассмотреть возможность аналогичного смягчения последствий нынешнего экономического спада. [42]
До принятия Закона о защите пациентов и доступном медицинском обслуживании медицинское страхование было обычным явлением, но после вступления закона в силу в 2014 году оно стало фактически запрещено.
Медицинское андеррайтинг затруднил для многих потребителей приобретение страхового покрытия на индивидуальном рынке. Медицинское страхование означало, что страховые компании проверяют кандидатов на наличие ранее существовавших заболеваний и отклоняют тех, у кого есть серьезные заболевания, такие как артрит , рак и болезни сердца , а также такие распространенные заболевания, как прыщи, лишний или недостаточный вес на 20 фунтов и старые спортивные травмы. [43] В 2008 году около 5 миллионов человек, не имеющих медицинской страховки, считались «незастрахованными» из-за ранее существовавших заболеваний. [44]
Сторонники медицинского страхования утверждают, что оно гарантирует, что индивидуальные взносы на медицинское страхование будут максимально низкими. [45] Критики медицинского страхования считают, что оно несправедливо лишает людей с относительно незначительными и излечимыми ранее существовавшими заболеваниями возможность получить медицинскую страховку. [46]
Одно крупное отраслевое исследование показало, что в 2004 году 13% претендентов на индивидуальное медицинское страхование, прошедших медицинское страхование, было отказано в страховании. Темпы снижения значительно увеличивались с возрастом, увеличиваясь с 5% для лиц младше 18 лет до чуть менее одной трети для лиц в возрасте 60 лет. до 64. [47] Исследование показало, что среди тех, кому было предложено страховое покрытие, 76% получили предложения по стандартным ставкам страховых взносов, а 22% были предложены более высокие ставки. [48] Частота увеличения страховых взносов также увеличивалась с возрастом, поэтому примерно половина заявителей старше 40 лет пострадала от медицинского страхования либо в форме отказа, либо в форме увеличения страховых взносов. Напротив, почти 90% заявителей в возрасте 20 лет было предложено страховое покрытие, а трем четвертям из них были предложены стандартные ставки. Семьдесят процентам заявителей в возрасте 60–64 лет было предложено страховое покрытие, но почти в половине случаев (40%) оно было с увеличенной страховой премией. В исследовании не указывалось, сколько заявителей, которым было предложено страховое покрытие по повышенным ставкам, решили отказаться от полиса. Исследование, проведенное Фондом Содружества в 2001 году, показало, что среди людей в возрасте от 19 до 64 лет, которые обращались за индивидуальной медицинской страховкой в течение предыдущих трех лет, большинство сочло ее недоступной, и менее трети в конечном итоге приобрели страховку. В этом исследовании не было сделано различие между потребителями, которым были предложены повышенные ставки из-за медицинского страхования, и теми, кто имел право на стандартные или привилегированные страховые взносы. [49] Некоторые штаты объявили вне закона медицинское страхование как необходимое условие для индивидуально приобретенного медицинского страхования. [50] В этих штатах, как правило, самые высокие страховые взносы по индивидуальному медицинскому страхованию. [51]
.JPG/440px-U.S._Uninsured_and_Uninsured_Rate_(1987_to_2008).JPG)
Незастрахованные американцы могут быть таковыми потому, что их работа не предполагает страховки; они безработные и не могут платить за страховку; или они могут иметь финансовую возможность купить страховку, но считают ее стоимость непомерно высокой. [52] В 2009 году продолжающийся низкий уровень занятости отрицательно повлиял на тех, кто ранее был зачислен в полисы страхования на основе трудоустройства. Бюро переписи населения констатирует падение на 55 процентов. Другие незастрахованные американцы решили присоединиться к министерству совместного медицинского обслуживания в качестве альтернативы страхованию. [53]
Работники с низкими доходами с меньшей вероятностью, чем люди с более высокими доходами, получат страховое покрытие от своего работодателя (или работодателя их супруга) и с меньшей вероятностью смогут позволить себе купить его самостоятельно. Начиная с контроля над заработной платой и ценами во время Второй мировой войны и закрепленного постановлением об освобождении от подоходного налога в 1954 году, большинство работающих американцев получили медицинскую страховку от своих работодателей. [54] Однако последние тенденции показали продолжающееся снижение пособий по медицинскому страхованию, спонсируемых работодателями. В 2000 году 68% небольших компаний с числом работников от 3 до 199 человек предлагали медицинские льготы. С тех пор это число продолжало снижаться до 2007 года, когда 59% предлагали медицинские льготы. Для крупных фирм с 200 и более работниками в 2000 году 99% работодателей предлагали медицинские льготы; в 2007 году это число осталось прежним. В среднем, если рассматривать фирмы с любым количеством сотрудников, в 2000 году 69% предлагали медицинское страхование, и это число снижалось почти каждый год с тех пор, как в 2007 году 60% работодателей предлагали медицинское страхование. [55]
Одно исследование, опубликованное в 2008 году, показало, что люди со средним уровнем здоровья с наименьшей вероятностью останутся незастрахованными, если у них есть большая групповая медицинская страховка, с большей вероятностью останутся незастрахованными, если у них есть небольшая групповая страховка, и с большей вероятностью останутся незастрахованными, если у них есть индивидуальная медицинская страховка. Но «для людей с плохим или удовлетворительным здоровьем шансы потерять страховку гораздо выше у людей, у которых была страховка для небольших групп, чем у тех, у кого была индивидуальная страховка». Авторы объясняют эти результаты сочетанием на отдельном рынке высоких затрат и гарантированной возобновляемости покрытия. Индивидуальное страхование стоит дороже, если оно приобретается после того, как человек заболел, но «обеспечивает лучшую защиту (по сравнению с групповым страхованием) от высоких страховых взносов для уже застрахованных индивидуально людей, которые подвергаются высокому риску». Здоровые люди с большей вероятностью откажутся от индивидуальной страховки, чем от менее дорогой субсидируемой страховки, основанной на трудоустройстве, но групповая страховка делает их «более уязвимыми к прекращению или потере любого и всего страхового покрытия, чем индивидуальное страхование», если они серьезно заболеют. [56]
Примерно четверть незастрахованных имеют право на государственное страхование, но не зачислены. [57] [58] Возможные причины включают недостаточную осведомленность о программах или о том, как записаться, нежелание из-за предполагаемой стигмы, связанной с общественным освещением, плохое удержание участников и обременительные административные процедуры. Кроме того, в некоторых государственных программах установлены ограничения на набор. [58]
Исследование Фонда семьи Кайзер, опубликованное в июне 2009 года, показало, что 45% взрослых с низким доходом в возрасте до 65 лет не имеют медицинской страховки. [59] Почти треть взрослых людей не пожилого возраста имеют низкий доход, при этом семейные доходы ниже 200% федерального уровня бедности. [59] Взрослые с низким доходом, как правило, моложе, менее образованы и с меньшей вероятностью живут в семье с постоянным работником, чем взрослые с более высоким доходом; эти факторы способствуют вероятности остаться незастрахованным. [59] Кроме того, с более низким доходом снижаются шансы быть здоровыми; 19% взрослых с доходами ниже федерального уровня бедности описывают свое здоровье как удовлетворительное или плохое. [59]
Страховое покрытие помогает спасать жизни, способствуя раннему выявлению и предотвращению опасных заболеваний. Согласно исследованию 2014 года, ACA, вероятно, предотвратила около 50 000 предотвратимых смертей пациентов в период с 2010 по 2013 год . по оценкам, ежегодно умирает 43 956 человек. [62]
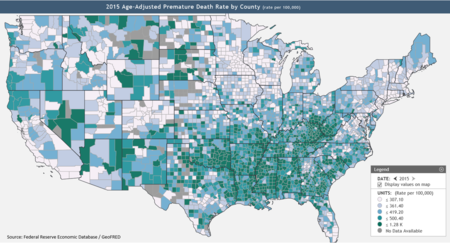
Федеральная резервная система публикует данные о преждевременной смертности по округам, определяемой как смертность в возрасте до 74 лет. [60] По данным Фонда Кайзера, расширение программы Medicaid в остальных 19 штатах охватит до 4,5 миллионов человек, [63] тем самым снизив смертность. . [64] Техас, Оклахома, Миссисипи, Алабама, Джорджия, Теннесси, Миссури и Южная Каролина, обозначенные на карте Федеральной резервной системы (см. график справа) как имеющие множество округов с высоким уровнем преждевременной смертности, [60] не расширяли программу Medicaid. [63]
Исследование, опубликованное в Американском журнале общественного здравоохранения в 2009 году, показало, что отсутствие медицинской страховки связано примерно с 45 000 избыточными предотвратимыми смертями в год. [65] Один из авторов охарактеризовал результаты так: «теперь один человек умирает каждые 12 минут». [66] С тех пор, когда число незастрахованных выросло с примерно 46 миллионов в 2009 году до 48,6 миллионов в 2012 году, число предотвратимых смертей из-за отсутствия страховки выросло примерно до 48 000 в год. [67]
Исследование, опубликованное в 2008 году, показало, что отсутствие страховки влияет на здоровье американских потребителей следующим образом: [68]
Затраты на лечение незастрахованных часто должны покрываться поставщиками медицинских услуг в виде благотворительной помощи , перекладываться на застрахованных посредством перераспределения затрат и более высоких взносов на медицинское страхование или оплачиваться налогоплательщиками за счет более высоких налогов. [69]
С другой стороны, незастрахованные часто субсидируют застрахованных, поскольку незастрахованные пользуются меньшим количеством услуг [70] и им часто выставляются счета по более высоким ставкам. [71] Исследование показало, что в 2009 году незастрахованные пациенты, поступающие в отделения неотложной помощи США, с меньшей вероятностью попадали на стационарное лечение, чем пациенты с Medicare, Medicaid или частной страховкой. [72] 60 Minutes сообщили: «Больницы взимают с незастрахованных пациентов плату в два, три, четыре или более раз больше, чем страховая компания заплатила бы за такое же лечение». [73] В среднем расходы на здравоохранение на душу населения незастрахованных составляют чуть больше половины расходов застрахованных. [74]
Больницам и другим поставщикам услуг возмещаются затраты на оказание некомпенсируемой помощи через программу федерального фонда соответствия. Каждый штат принимает законодательство, регулирующее возмещение средств поставщикам услуг. Например, в Миссури взносы поставщиков на общую сумму 800 миллионов долларов сравниваются – 2 доллара за каждый начисленный 1 доллар – и создается пул размером примерно в 2 миллиарда долларов. По федеральному закону эти средства передаются Ассоциации больниц штата Миссури для выплаты больницам расходов, понесенных при оказании некомпенсируемой помощи, включая непропорциональные выплаты по акциям (больницам с большим количеством незастрахованных пациентов), дефицит Medicaid, выплаты по управляемому медицинскому обслуживанию страховым компаниям и другие расходы, понесенные больницами. [75] В штате Нью-Гэмпшир по закону возмещаемые некомпенсируемые расходы на уход должны включать: расходы на благотворительную помощь, любую часть расходов на уход за пациентами Medicaid, которая не возмещается за счет платежей Medicaid, а также любую часть расходов по безнадежным долгам, которые, по мнению комиссара, будут соответствовать критериям в соответствии с разделом 1396r-4(g) USC 42, регулирующим ограничения для конкретных больниц на непропорциональную долю больничных выплат в соответствии с разделом XIX Закона о социальном обеспечении. [76]
Исследование, опубликованное в августе 2008 года в журнале Healthaffers, показало, что охват всех незастрахованных в США увеличит национальные расходы на здравоохранение на 122,6 миллиарда долларов, что представляет собой увеличение расходов на здравоохранение на 5% и 0,8% ВВП. «С точки зрения общества, страхование незастрахованных по-прежнему является хорошей инвестицией. Неспособность принять меры в ближайшем будущем только сделает страхование незастрахованных более дорогим в будущем, одновременно увеличивая объем потерянной производительности из-за отсутствия страхования всех американцев», сказал профессор Джек Хэдли, ведущий автор исследования. Влияние на государственные расходы может быть более значительным в зависимости от деталей плана, используемого для увеличения охвата, и степени, в которой новое государственное страхование вытесняет существующее частное страхование. [77]
Более 60% личных банкротств вызваны медицинскими счетами. Большинство из этих лиц имели медицинскую страховку. [78]
С 2000 по 2004 год Комитет Медицинского института по последствиям отсутствия страхования опубликовал серию из шести отчетов, в которых были рассмотрены и представлены данные о последствиях отсутствия медицинского страхования. [79]
В отчетах сделан вывод, что комитет рекомендовал стране реализовать стратегию по достижению всеобщего медицинского страхования. По состоянию на 2011 год комплексный национальный план по решению того, что сторонники универсального плана здравоохранения называют «кризисом незастрахованности в Америке», еще не вступил в силу. Некоторые штаты, такие как Мэн, Массачусетс и Вермонт, добились прогресса в достижении цели всеобщего медицинского страхования, но другие штаты, включая Калифорнию, потерпели неудачу в попытках реформ. [80]
В шести отчетах, подготовленных Институтом медицины (МОМ), было установлено, что основные последствия отсутствия страховки заключались в следующем: дети и взрослые, не имеющие медицинской страховки, не получали необходимой медицинской помощи; у них обычно хуже здоровье и они умирают раньше, чем дети или взрослые, у которых есть страховка. Финансовая стабильность всей семьи может оказаться под угрозой, если только один человек не застрахован и нуждается в лечении в связи с непредвиденными расходами на медицинское обслуживание. На общее состояние здоровья сообщества может отрицательно повлиять более высокий процент незастрахованных людей в сообществе. Разрыв в страховом покрытии между застрахованными и незастрахованными не уменьшился даже после недавних федеральных инициатив по расширению покрытия медицинского страхования. [80]
Последний отчет был опубликован в 2004 году и назывался «Страхование здоровья Америки: принципы и рекомендации». В этом отчете рекомендовалось следующее: Президенту и Конгрессу необходимо разработать стратегию достижения всеобщего страхового покрытия и установить четкий график достижения этой цели к 2010 году. Комитет также рекомендовал федеральному правительству и правительствам штатов предоставить достаточные ресурсы для Medicaid и Государственная программа медицинского страхования детей (SCHIP) будет охватывать всех лиц, имеющих в настоящее время право на нее, до тех пор, пока не вступит в силу всеобщее страхование. Они также предупредили, что федеральное правительство и правительства штатов должны предотвратить ослабление информационно-пропагандистской деятельности, права на участие, набора и охвата этих конкретных программ. [80]
Некоторые люди думают, что отсутствие медицинской страховки будет иметь неблагоприятные последствия для здоровья незастрахованных. [81] С другой стороны, некоторые люди считают, что дети и взрослые, не имеющие медицинской страховки, имеют доступ к необходимым медицинским услугам в отделениях неотложной помощи больниц, общественных медицинских центрах или других учреждениях системы социальной защиты, предлагающих благотворительную помощь. [82] Некоторые наблюдатели отмечают, что существует убедительный массив данных, свидетельствующих о том, что значительная часть расходов на здравоохранение в США направляется на лечение, которое неэффективно, а иногда может даже быть вредным. [83] По крайней мере, для застрахованного населения увеличение расходов и использование большего количества медицинских услуг не всегда приводит к улучшению состояния здоровья или увеличению продолжительности жизни. [84]
Дети в Америке обычно считаются здоровыми по сравнению со взрослыми, поскольку наиболее серьезные проблемы со здоровьем возникают в более позднем возрасте. За последние несколько десятилетий некоторые заболевания, включая астму, диабет и ожирение, стали гораздо более распространены среди детей. [80] Растет также популяция уязвимых детей с особыми потребностями в медицинском обслуживании, которым требуется постоянная медицинская помощь, которая была бы недоступна без медицинской страховки. Более 10 миллионов детей в Соединенных Штатах соответствуют федеральному определению детей с особыми медицинскими потребностями, «которые имеют или подвергаются повышенному риску хронических физических, поведенческих или эмоциональных нарушений, а также нуждаются в медицинских и связанных с ними услугах медицинского персонала». тип или количество, превышающее то, что обычно требуется детям». [85] Этим детям требуются медицинские услуги в объеме, превышающем потребности среднестатистических детей в Америке. Обычно, когда дети приобретают медицинскую страховку, у них гораздо меньше шансов столкнуться с ранее неудовлетворенными потребностями в медицинской помощи, включая среднестатистического ребенка в Америке и детей с особыми потребностями в медицинской помощи. [80] Комитет по статусу медицинского страхования и его последствиям пришел к выводу, что влияние медицинского страхования на состояние здоровья детей: Дети с медицинской страховкой получают более своевременную диагностику серьезных заболеваний, меньше госпитализируются и пропускают меньше дней в школе.
Тот же комитет проанализировал влияние медицинского страхования на состояние здоровья взрослых: взрослые, не имеющие медицинской страховки и приобретающие страховку Medicare в возрасте 65 лет, испытывают существенное улучшение здоровья и функционального статуса, особенно те, кто страдает сердечно-сосудистыми заболеваниями или диабетом. Взрослые, страдающие сердечно-сосудистыми заболеваниями или другими факторами риска сердечно-сосудистых заболеваний, не застрахованные, с меньшей вероятностью будут знать о своем состоянии, что приводит к худшим последствиям для здоровья этих людей. Без медицинской страховки у взрослых с большей вероятностью будут диагностированы определенные виды рака, которые можно было бы обнаружить раньше при обследовании врачом, если бы они регулярно посещали врача. Как следствие, эти взрослые с большей вероятностью умрут от диагностированного рака или получат худшие показатели здоровья. [80] [86]
Во многих городах США проживает большое количество людей в возрасте до 65 лет, не имеющих медицинской страховки. [87] Существуют последствия высокого уровня незастрахованности для сообществ и для застрахованных людей в этих сообществах. Комитет Института медицины предупредил о потенциальных проблемах, связанных с высоким уровнем незастрахованности местного здравоохранения, включая ограниченный доступ к первичной медицинской помощи на базе клиник, специализированным услугам и службам неотложной помощи на базе больниц. [88]
В октябре 2020 года авторы отдела здравоохранения обобщили результаты нескольких исследований, согласно которым более высокий уровень смертности среди незастрахованных составляет от 1 на 278 до 1 на 830 человек, не имеющих страховки: «На основе данных о страховом покрытии ACS мы оцениваем, что от 3399 до 10 147 сверхнормативных В период 2017–2019 годов могли произойти смерти среди взрослого населения США не пожилого возраста из-за потери страхового покрытия. Эти цифры не полностью отражают последствия потери страхового покрытия для населения, поскольку они исключают избыточную смертность, которая, вероятно, возникнет в результате потери страхового покрытия среди детей. В 2020 году и в последующий период мы можем прогнозировать еще большие человеческие жертвы, если, как ожидается, еще миллионы людей потеряют медицинскую страховку из-за экономического спада, связанного с пандемией». [12]
EMTALA, принятая федеральным правительством в 1986 году, требует, чтобы отделения неотложной помощи больниц оказывали неотложную помощь всем пациентам, независимо от их платежеспособности, и считается важнейшим элементом «сети безопасности» для незастрахованных. Однако федеральный закон не установил механизма прямой оплаты такой помощи. Косвенные выплаты и возмещения в рамках программ федерального правительства и правительства штата никогда полностью не компенсировали государственным и частным больницам полную стоимость лечения, предусмотренного EMTALA. Фактически, более половины всей неотложной помощи в США сейчас остается без компенсации. [89] Согласно некоторым анализам, EMTALA представляет собой нефинансируемый мандат, который способствовал финансовому давлению на больницы за последние 20 лет, вынуждая их объединять и закрывать учреждения, а также способствовать переполненности отделений неотложной помощи. По данным Института медицины , в период с 1993 по 2003 год количество посещений отделений неотложной помощи в США выросло на 26%, в то время как за тот же период число отделений неотложной помощи сократилось на 425 . Модель «за услуги» , часто взимающая гораздо больше, чем заплатили бы страховщики, [91] и пациенты могут стать банкротами , когда больницы подают иски о взыскании задолженности.
Психически больные пациенты представляют собой уникальную проблему для отделений неотложной помощи и больниц. В соответствии с EMTALA, психически больные пациенты, поступающие в отделения неотложной помощи, проходят обследование на наличие неотложных медицинских состояний. Как только психически больные пациенты становятся стабильными с медицинской точки зрения, для их обследования связываются с региональными учреждениями психического здоровья. Пациентов оценивают на предмет того, представляют ли они опасность для себя или других. Лица, соответствующие этому критерию, помещаются в психиатрическое учреждение для дальнейшего обследования у психиатра. Обычно психически больных пациентов могут содержать под стражей на срок до 72 часов, после чего требуется постановление суда.

Бюро переписи населения США регулярно проводит Текущее обследование населения (CPS), которое включает оценки медицинского страхования в Соединенных Штатах. Данные ежегодно публикуются в Ежегодном социально-экономическом приложении (ASEC). Данные с 1999 по 2014 год воспроизводятся ниже. [n 1] По состоянию на 2012 год [update]пятью штатами с самым высоким предполагаемым процентом незастрахованных являются, по порядку, Техас , Невада , Нью-Мексико , Флорида и Аляска . Пять штатов/территорий с наименьшим предполагаемым процентом незастрахованных за тот же год: Массачусетс , Вермонт , Гавайи , Вашингтон, округ Колумбия , и Коннектикут . Эти рейтинги за каждый год приведены ниже. [6] [92]
Люди, не имеющие медицинской страховки в Соединенных Штатах, могут получать льготы от программ помощи пациентам, таких как Партнерство по оказанию помощи по рецептам. [93] Незастрахованные пациенты также могут воспользоваться службой согласования медицинских счетов, которая может проверить медицинский счет на наличие завышенных цен и ошибок.
3 апреля 2020 года президент Дональд Трамп объявил, что федеральное правительство будет использовать средства Закона CARES для оплаты больницам лечения незастрахованных пациентов, инфицированных вирусом, вызывающим коронавирусную болезнь 2019 года . [94]
{{cite journal}}: Требуется цитировать журнал |journal=( помощь ){{cite web}}: |last=имеет общее имя ( справка ){{cite web}}: Отсутствует или пусто |title=( помощь ){{cite web}}: Отсутствует или пусто |title=( помощь )