Брадикардия — это медицинский термин, используемый для описания частоты сердечных сокращений в состоянии покоя ниже 60 ударов в минуту (BPM). [1] Хотя брадикардия может быть результатом различных патологических процессов, обычно она является физиологической реакцией на сердечно-сосудистую систему или бессимптомной атриовентрикулярной блокадой 1 типа . Частота пульса в состоянии покоя менее 50 ударов в минуту часто является нормальной во время сна у молодых и здоровых взрослых, а также у спортсменов . [2] В крупных популяционных исследованиях среди взрослых без сопутствующих заболеваний сердца частота сердечных сокращений в покое 45-50 ударов в минуту оказалась нижней границей нормы, в зависимости от возраста и пола. [3] [4] Брадикардию чаще всего выявляют у пожилых людей, поскольку ее развитию способствуют как возраст, так и прогрессирование основного сердечного заболевания. [5]
Брадикардия может сопровождаться симптомами усталости , одышки , головокружения , спутанности сознания и явного обморока из-за снижения прямого притока крови к мозгу, легким и скелетным мышцам. [6] Типы симптомов часто зависят от этиологии замедленного сердечного ритма, классифицируемого по анатомическому расположению дисфункции проводящей системы сердца . [7] Как правило, эти классификации включают широкие категории дисфункции синусового узла (СНД), атриовентрикулярной блокады и других заболеваний проводящей ткани. [8] Однако брадикардия может возникать и без нарушения функции собственной проводящей системы, возникая вследствие приема лекарств, включая бета-блокаторы , блокаторы кальциевых каналов , антиаритмические средства и другие холинергические препараты. Избыточная активность блуждающего нерва или гиперчувствительность каротидного синуса являются неврологическими причинами преходящей симптоматической брадикардии. Другими распространенными внешними причинами брадикардии являются гипотиреоз и метаболические нарушения. [6]
Лечение брадикардии обычно назначают пациентам с симптомами, независимо от минимальной частоты сердечных сокращений во время сна или наличия сопутствующих нарушений сердечного ритма (см.: Синусовая пауза ), которые часто встречаются при этом состоянии. [6] Было показано, что отсутствие лечения СНД увеличивает риск сердечной недостаточности и обмороков в будущем, что иногда требует радикального лечения с использованием имплантированного кардиостимулятора . [9] [8] При атриовентрикулярных причинах брадикардии часто требуется имплантация постоянного кардиостимулятора, когда не обнаружено обратимых причин заболевания. [6] [7] Как при СНД, так и при атриовентрикулярной блокаде медикаментозная терапия не имеет большого значения, за исключением случаев, когда пациент гемодинамически нестабильен , что может потребовать использования таких лекарств, как атропин , изопротеренол , и таких вмешательств, как чрескожная электрокардиостимуляция , до тех пор, пока не наступит такой момент. что можно провести соответствующее обследование и выбрать долгосрочное лечение. [7] Хотя бессимптомная брадикардия редко требует лечения, рекомендуется консультация врача, особенно у пожилых людей. [ нужна цитата ]
Термин «относительная брадикардия» может относиться к частоте сердечных сокращений ниже ожидаемой при определенном болезненном состоянии, часто при лихорадочном заболевании. [10] «Хронотропная недостаточность» (ХН) относится к неадекватному увеличению частоты сердечных сокращений в периоды повышенной нагрузки, часто из-за физических упражнений, и является важным признаком СНС и показанием к имплантации кардиостимулятора. [8] [7]
Слово «брадикардия» происходит от греческого βραδύς bradys «медленный» и καρδία kardia «сердце». [11]
Сердце — это тип специализированной мышцы, содержащей повторяющиеся единицы кардиомиоцитов или клеток сердечной мышцы. Как и большинство клеток, кардиомиоциты поддерживают строго регулируемое отрицательное напряжение в состоянии покоя и способны распространять потенциалы действия , как и нейроны. [12] В состоянии покоя отрицательное клеточное напряжение кардиомиоцита может подняться выше определенного порога (так называемая деполяризация ) за счет поступающего потенциала действия, заставляя миоцит сокращаться . Когда эти сокращения происходят скоординировано, предсердия и желудочки сердца начинают перекачивать кровь, доставляя кровь к остальным частям тела. [12]
В норме возникновение потенциала действия, вызывающего сокращение кардиомиоцитов, происходит из синоатриального узла (СА-узла). Это скопление специализированной проводящей ткани расположено в правом предсердии, рядом с входом в верхнюю полую вену . [13] Узел SA содержит клетки-водители ритма, которые демонстрируют «автоматизм» и способны генерировать импульсы, которые проходят через сердце и создают устойчивое сердцебиение. [13]
В начале сердечного цикла узел SA генерирует электрический потенциал действия, который распространяется по правому и левому предсердиям , вызывая сокращение предсердий сердечного цикла . [13] Этот электрический импульс передается в атриовентрикулярный узел (АВ-узел), другую специализированную группу клеток, расположенную в основании правого предсердия, которая является единственной анатомически нормальной электрической связью между предсердиями и желудочками. Импульсы, проходящие через АВ-узел, замедляются перед попаданием в желудочки [14] , что позволяет обеспечить соответствующее наполнение желудочков перед сокращением. Как SA, так и AV-узлы тесно регулируются волокнами вегетативной нервной системы, что позволяет центральной нервной системе регулировать сердечный выброс в периоды повышенных метаболических потребностей.
После замедления проводимости через атриовентрикулярный узел потенциал действия, первоначально возникший в узле SA, теперь течет через систему Гиса-Пуркинье. Пучок Гиса начинается в АВ-узле и быстро разделяется на левую и правую ветви, каждая из которых направляется в отдельный желудочек. Наконец, эти ветви пучка заканчиваются небольшими волокнами Пуркинье , иннервирующими ткань миокарда. Система Гиса-Пуркинье проводит потенциалы действия гораздо быстрее, чем они могут распространяться между клетками миокарда, что позволяет всему миокарду желудочков сокращаться за меньший промежуток времени, улучшая насосную функцию. [13]

Большинство патологических причин брадикардии возникают в результате повреждения этой нормальной проводящей системы сердца на различных уровнях: синоатриального узла, атриовентрикулярного узла или в результате повреждения проводящей ткани между или после этих узлов.
Брадикардию, вызванную изменением деятельности синусового узла, разделяют на три типа.
Синусовый – синусовый ритм менее 50 ударов в минуту. [15] Сердечные потенциалы действия генерируются из узла SA и распространяются через нормальную проводящую систему, но возникают с медленной скоростью. Это распространенное заболевание, встречающееся как у здоровых людей, так и у тех, кто считается хорошо подготовленным спортсменом. [1] Исследования показали, что 50–85% спортсменов, занимающихся физической подготовкой, страдают доброкачественной синусовой брадикардией по сравнению с 23% в общей популяции. [16] Сердечная мышца спортсменов имеет более высокий ударный объем , поэтому ей требуется меньше сокращений для циркуляции того же объема крови. [17] Распространенность бессимптомной синусовой брадикардии снижается с возрастом.
Синусовая аритмия – это нарушение сердечного ритма, характеризующееся изменениями продолжительности сердечного цикла более 120 миллисекунд (самый длинный цикл – самый короткий цикл). [7] Это наиболее распространенный тип аритмии среди населения в целом и обычно не имеет серьезных последствий. Обычно они возникают у молодых людей, спортсменов или после приема таких лекарств, как морфин. Типы синусовой аритмии разделяют на дыхательные и недыхательные. [7]
Дыхательная синусовая аритмия представляет собой физиологически нормальное изменение частоты сердечных сокращений вследствие дыхания. Во время вдоха активность блуждающего нерва снижается, уменьшая парасимпатическую иннервацию синоатриального узла, вызывая увеличение частоты сердечных сокращений. Во время выдоха частота сердечных сокращений падает из-за обратного процесса. [7]
Нереспираторные причины синусовой аритмии включают синусовую паузу, остановку синусового узла и блокаду синоатриального выхода . Синусовая пауза и остановка включают замедление или остановку автоматической генерации импульсов из синусового узла. Это может привести к асистолии или остановке сердца, если выскальзывающие желудочковые ритмы не участвуют в создании резервных источников сердечных потенциалов действия. [7]
Блокада синоатриального выхода — аналогичный нереспираторный феномен временной потери синоатриальных импульсов. Однако, в отличие от синусовой паузы, потенциал действия по-прежнему генерируется в СА-узле, но либо не может покинуть узел, либо задерживается, предотвращая или задерживая деполяризацию предсердий и последующую систолу желудочков. Следовательно, продолжительность паузы в сердечных сокращениях обычно кратна интервалу PP, как видно на электрокардиографии. Как и синусовая пауза, синоатриальная блокада выхода может быть симптоматической, особенно при длительной паузе. [7]
Синдром внутреннего заболевания синусового узла, называемый синдромом слабости синусового узла или дисфункцией синусового узла , охватывает состояния, которые включают симптоматическую синусовую брадикардию или стойкую хронотропную недостаточность, синоатриальную блокаду , остановку синусового узла и синдром тахикардии-брадикардии. [7] Эти состояния могут быть вызваны повреждением самого нативного синусового узла и часто сопровождаются повреждением проводимости АВ-узла и снижением активности резервного кардиостимулятора. [18] Это состояние также может быть вызвано дисфункцией вегетативной нервной системы, которая регулирует узел, и обычно усугубляется приемом лекарств. [7]
Брадикардия также может возникнуть из-за торможения потока потенциалов действия через атриовентрикулярный (АВ) узел. Хотя это может быть нормальным явлением у молодых пациентов из-за чрезмерного тонуса блуждающего нерва, симптоматическая брадикардия из-за дисфункции АВ-узла у пожилых людей обычно возникает из-за структурного заболевания сердца, ишемии миокарда или возрастного фиброза. [19]
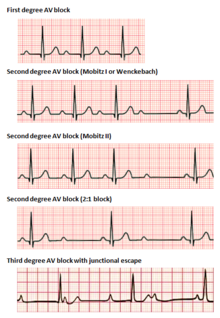
Атриовентрикулярные блокады делятся на 3 категории, ранжированные по степени тяжести. АВ-блокада диагностируется с помощью поверхностной ЭКГ, которой обычно достаточно для определения причинного поражения блокады, без необходимости инвазивного электрофизиологического исследования . [7]
При АВ-блокаде 1-й степени электрические импульсы, возникающие в СА-узле (или другом эктопическом очаге над желудочками), проводятся со значительной задержкой через АВ-узел. Это состояние диагностируется с помощью ЭКГ с интервалами PR , превышающими 200 миллисекунд. [7] Интервал PR представляет собой промежуток времени между началом деполяризации предсердий и началом деполяризации желудочков, представляя поток электрических импульсов между СА и АВ-узлами. Несмотря на термин «блок», при такой проводимости импульсы фактически не теряются полностью, а просто задерживаются. Местоположение причинного поражения может быть где угодно между АВ-узлом и системой Гиса-Пуркинье, но чаще всего оно обнаруживается в самом АВ-узле. [20] Как правило, изолированное удлинение PR при АВ-блокаде 1-й степени не связано с увеличением смертности или госпитализации. [21]
АВ-блокада 2-й степени характеризуется периодической потерей проводимости импульсов между СА-узлом и желудочками. Блокада 2 степени подразделяется на два типа. Блокада Мобитца 1 типа, также известная под эпонимом Венкебаха , классически демонстрирует сгруппированные паттерны сердечных сокращений на ЭКГ. На протяжении всей группы интервал PR постепенно удлиняется до тех пор, пока не произойдет снижение проводимости, в результате чего на поверхностной ЭКГ после последнего зубца P не будет видно комплекса QRS. После задержки группировка повторяется, при этом интервал PR снова сокращается до исходного уровня. [22] АВ-блокада 1-го типа 2-й степени вследствие поражения АВ-узла (в отличие от системы Гиса-Пуркинье) редко требует вмешательства с имплантацией кардиостимулятора. [22]
2-я степень, АВ-блокада 2-го типа по Мобитцу — еще один феномен периодического выпадения комплексов QRS после характерных группировок комплексов, видимых на поверхностной ЭКГ. В этом состоянии интервалы PR и RR совпадают, за чем следует внезапная АВ-блокада и выпадение комплекса QRS. [22] Поскольку блокада 2-го типа обычно возникает из-за поражений ниже АВ-узла, способность желудочковых ритмов поддерживать сердечный выброс оказывается под угрозой. Часто требуется имплантация постоянного кардиостимулятора. [19]
Ритм АВ-перехода , или атриовентрикулярная узловая брадикардия, обычно обусловлен отсутствием электрического импульса из синусового узла . Обычно это появляется на электрокардиограмме с нормальным комплексом QRS , сопровождаемым инвертированным зубцом P до, во время или после комплекса QRS. [17]
Выскальзывающее сердцебиение из АВ-перехода — это замедленное сердцебиение, возникающее из эктопического очага где-то в АВ-переходе. Это происходит, когда скорость деполяризации SA -узла падает ниже скорости AV-узла . [17] Эта аритмия также может возникнуть, когда электрические импульсы из СА-узла не достигают АВ-узла из-за СА или АВ-блокады. [23] Это защитный механизм сердца, компенсирующий работу СА-узла, который больше не отвечает за кардиостимулятор, и является одним из ряда резервных участков, которые могут взять на себя функцию кардиостимулятора, когда СА-узел не может этого сделать. Это будет сопровождаться более длинным интервалом PR . Ускользающий комплекс АВ-перехода является нормальной реакцией, которая может быть результатом чрезмерного тонуса блуждающего нерва в СА-узле. Патологические причины включают синусовую брадикардию, остановку синусового узла, блокаду выхода из синуса или АВ-блокаду. [17]
Идиовентрикулярный ритм , также известный как атриовентрикулярная брадикардия или желудочковый выскальзывающий ритм, представляет собой частоту сердечных сокращений менее 50 ударов в минуту. Это механизм безопасности, когда возникает недостаток электрического импульса или стимулов из предсердий . [17] Импульсы, возникающие внутри или под пучком Гиса в АВ-узле, образуют широкий комплекс QRS с частотой сердечных сокращений от 20 до 40 ударов в минуту. Те, что выше пучка Гиса, также известного как узловой, обычно имеют частоту от 40 до 60 ударов в минуту с узким комплексом QRS. [24] [25] При блокаде сердца третьей степени около 61% приходится на систему Пуркинье, ветвь пучка Гиса, 21% на АВ-узел и 15% на пучок Гиса. [25] АВ-блокаду можно исключить, если ЭКГ показывает «отношение 1:1 между зубцами P и комплексами QRS». [24] Желудочковая брадикардия возникает с синусовой брадикардией, остановкой синусового узла и АВ-блокадой. Лечение часто включает введение атропина и кардиостимуляцию . [17]
Для младенцев брадикардия определяется как частота сердечных сокращений менее 100 ударов в минуту (в норме около 120–160 ударов в минуту). У недоношенных детей чаще, чем у доношенных детей, наблюдаются приступы апноэ и брадикардии; их причина не совсем понятна. Заклинания могут быть связаны с центрами внутри мозга, регулирующими дыхание, которые могут быть не полностью развиты. Осторожное прикосновение к ребенку или легкое покачивание инкубатора почти всегда заставят ребенка снова начать дышать, что приведет к увеличению частоты сердечных сокращений. Стандартной практикой отделения интенсивной терапии новорожденных является электронный мониторинг сердца и легких. [ нужна цитата ]
Брадикардиальная аритмия может иметь множество причин, как сердечных, так и несердечных.
Несердечные причины обычно вторичны и могут включать употребление или злоупотребление рекреационными наркотиками , метаболические или эндокринные проблемы, особенно гипотиреоз , электролитный дисбаланс , неврологические факторы, вегетативные рефлексы , ситуационные факторы, такие как длительный постельный режим , и аутоиммунитет . [26] В покое, хотя тахикардия чаще наблюдается при нарушениях окисления жирных кислот , реже может возникать острая брадикардия. [27]
Сердечные причины включают острую или хроническую ишемическую болезнь сердца , сосудистые заболевания сердца, пороки клапанов сердца или дегенеративное первичное электрическое заболевание. В конечном итоге причины действуют по трем механизмам: подавление автоматизма сердца, блокада проводимости или ускользание кардиостимуляторов и ритмов. [28]
В целом, к брадикардии приводят два типа проблем: нарушения СА-узла и нарушения АВ-узла. [29]
При дисфункции СА-узла (иногда называемой синдромом слабости синусового узла) может наблюдаться нарушение автоматизма или нарушение проведения импульса от СА-узла в окружающую ткань предсердий («выходная блокада»). Синоатриальную блокаду второй степени можно обнаружить только с помощью ЭКГ в 12 отведениях. [30] Трудно, а иногда и невозможно определить механизм какой-либо конкретной брадикардии, но основной механизм не имеет клинического значения для лечения, которое одинаково в обоих случаях синдрома слабости синусового узла: постоянный кардиостимулятор . [28]
Нарушения АВ-проводимости (АВ-блокада; первичная АВ-блокада , вторичная АВ-блокада I типа , вторичная АВ-блокада II типа , третичная АВ-блокада ) могут быть результатом нарушения проводимости в АВ-узле или в любом месте ниже него, например, в пучке Гиса. Клиническая значимость АВ-блокад выше, чем СА-блокад. [30]
Бета-блокаторы также могут замедлить частоту сердечных сокращений и уменьшить силу сокращений сердца. Бета-блокаторы могут замедлить частоту сердечных сокращений до опасного уровня, если их назначают вместе с лекарствами типа блокаторов кальциевых каналов . [31] Брадикардия также является частью нырятельного рефлекса млекопитающих . [32]
Диагноз брадикардии у взрослых ставится на основании частоты сердечных сокращений менее 60 ударов в минуту [1] , хотя в некоторых исследованиях используется частота сердечных сокращений менее 50 ударов в минуту. [33] Обычно это определяется либо пальпацией, либо ЭКГ. [1] При возникновении симптомов определение электролитов может помочь в определении основной причины. [31]
Лечение брадикардии зависит от того, стабилен или нестабильен человек. [1] [33]
Неотложное лечение не требуется, если у человека нет симптомов или симптомы минимальны. [33]
Если состояние человека нестабильно, первоначальным рекомендуемым лечением является внутривенное введение атропина . [33] Не следует использовать дозы менее 0,5 мг, так как это может еще больше снизить частоту. [33] Если это неэффективно, следует использовать внутривенную инфузию инотропов ( дофамин , адреналин ) или чрескожную кардиостимуляцию . [33] Трансвенозная стимуляция может потребоваться, если причина брадикардии не поддается быстрому устранению. [33]
Детям рекомендуется подача кислорода, поддержка дыхания и непрямой массаж сердца . [34] [35]
В клинической практике синусовая брадикардия может наблюдаться у пожилых людей старше 65 лет и молодых спортсменов обоего пола. [1] В 2011 году Центры США по контролю и профилактике заболеваний сообщили, что у 15,2% взрослых мужчин и 6,9% взрослых женщин наблюдалась клинически определяемая брадикардия ( частота пульса в состоянии покоя ниже 60 ударов в минуту). [36]