Бешенство — вирусное заболевание , вызывающее энцефалит у человека и других млекопитающих . [1] Исторически это называлось гидрофобией («боязнь воды») из-за симптома паники при появлении жидкости для питья. Ранние симптомы могут включать лихорадку и ненормальные ощущения в месте воздействия. [1] Эти симптомы сопровождаются одним или несколькими из следующих симптомов: тошнота, рвота, резкие движения, неконтролируемое возбуждение, боязнь воды, неспособность двигать частями тела, спутанность сознания и потеря сознания . [1] [7] [8] [9] Как только симптомы появляются, результатом практически всегда является смерть, независимо от лечения. [1] Период времени между заражением болезнью и появлением симптомов обычно составляет от одного до трех месяцев, но может варьироваться от менее одной недели до более одного года. [1] Время зависит от расстояния, которое вирус должен пройти по периферическим нервам , чтобы достичь центральной нервной системы . [10]
Бешенство вызывают лиссавирусы , в том числе вирус бешенства и лиссавирус австралийских летучих мышей . [4] Он распространяется, когда зараженное животное кусает или царапает человека или других животных. [1] Слюна инфицированного животного также может передавать бешенство, если слюна попадает в глаза, рот или нос. [1] Во всем мире собаки являются наиболее распространенным животным. [1] В странах, где собаки обычно болеют этим заболеванием, более 99% случаев бешенства являются прямым результатом укусов собак . [11] В Америке укусы летучих мышей являются наиболее распространенным источником заражения людей бешенством, и менее 5% случаев приходится на собак. [1] [11] Грызуны очень редко заражаются бешенством. [11] Заболевание можно диагностировать только после появления симптомов. [1]
Программы контроля животных и вакцинации снизили риск заражения бешенством собак в ряде регионов мира. [1] Иммунизация людей до заражения рекомендуется тем, кто находится в группе высокого риска, в том числе тем, кто работает с летучими мышами или проводит длительное время в районах мира, где распространено бешенство. [1] У людей, подвергшихся воздействию бешенства, вакцина против бешенства и иногда антирабический иммуноглобулин эффективны для предотвращения заболевания, если человек получает лечение до появления симптомов бешенства. [1] Промывание укусов и царапин в течение 15 минут водой с мылом, повидон-йодом или моющим средством может уменьшить количество вирусных частиц и может быть в некоторой степени эффективным средством предотвращения передачи вируса. [1] [12] По состоянию на 2016 год [обновлять]было зарегистрировано, что только четырнадцать человек выжили после заражения бешенством после появления симптомов. [13] [14] Однако исследование, проведенное в 2010 году среди населения Перу, сообщившего об одном или нескольких укусах летучих мышей-вампиров (обычно зараженных бешенством), показало, что из 73 человек, сообщивших о предыдущих укусах летучих мышей, , семь человек имели антитела , нейтрализующие вирус бешенства (рВНА). [15] Поскольку только один член этой группы сообщил о предшествующей вакцинации от бешенства, результаты исследования предполагают ранее недокументированные случаи заражения и репликации вируса с последующей абортивной инфекцией. Это может указывать на то, что люди могут подвергаться воздействию вируса без лечения и в результате у них развиваются естественные антитела.
Бешенство является причиной около 59 000 смертей во всем мире в год, [6] около 40% из которых приходится на детей в возрасте до 15 лет. [16] Более 95% смертей людей от бешенства происходят в Африке и Азии. [1] Бешенство присутствует более чем в 150 странах и на всех континентах, кроме Антарктиды. [1] Более 3 миллиардов человек проживают в регионах мира, где встречается бешенство. [1] В ряде стран, включая Австралию и Японию, а также в большей части Западной Европы, бешенство среди собак не встречается. [17] [18] На многих тихоокеанских островах бешенства вообще нет. [18] Классифицируется как забытая тропическая болезнь . [19]
Название бешенство происходит от латинского rabies — «безумие». [20] Греки получили слово лисса от слова lud , что означает «жестокий»; этот корень используется в названии рода вируса бешенства Lyssavirus . [21]

Период между заражением и появлением первых симптомов (инкубационный период) у человека обычно составляет от одного до трех месяцев. [22] Этот период может составлять от четырех дней до шести лет, в зависимости от местоположения и тяжести раны, а также количества введенного вируса. [22] Начальные симптомы бешенства часто неспецифичны, например, лихорадка и головная боль. [22] По мере того, как бешенство прогрессирует и вызывает воспаление головного мозга и мозговых оболочек , симптомы могут включать легкий или частичный паралич , тревогу , бессонницу , спутанность сознания, возбуждение , ненормальное поведение, паранойю , ужас и галлюцинации . [10] [22] Человек также может бояться воды. [1]
Симптомы со временем прогрессируют до делирия и комы . [10] [22] Смерть обычно наступает через два-десять дней после появления первых симптомов. Выживаемость практически неизвестна после появления симптомов, даже при интенсивной терапии. [22] [23]
На протяжении всей своей истории бешенство также иногда называли гидрофобией («боязнь воды»). [24] Это относится к набору симптомов на поздних стадиях инфекции, когда у человека возникают трудности с глотанием, он начинает паниковать, когда ему предлагают пить жидкость, и не может утолить жажду. Выработка слюны значительно увеличивается, и попытки пить или даже намерение или предложение выпить могут вызвать мучительно болезненные спазмы мышц горла и гортани . Поскольку инфицированный человек не может глотать слюну и воду, вероятность передачи вируса гораздо выше, поскольку он размножается и накапливается в слюнных железах и передается через укусы. [25]
Гидрофобия обычно связана с бешенством, которым страдают 80% людей, инфицированных бешенством. Эта форма бешенства вызывает иррациональную агрессию у хозяина, что способствует распространению вируса через укусы животных; [26] [ нужна медицинская ссылка ] эффект «пены изо рта», вызванный скоплением слюны, также часто ассоциируется с бешенством в общественном восприятии и в массовой культуре. [27] [28] [29] Остальные 20% могут страдать паралитической формой бешенства, которая характеризуется мышечной слабостью , потерей чувствительности и параличом ; эта форма бешенства обычно не вызывает боязни воды. [30]
Бешенство вызывается рядом лиссавирусов , включая вирус бешенства и лиссавирус австралийских летучих мышей . [4] Лиссавирус Дювенхаге может вызывать инфекцию, подобную бешенству. [31]
Вирус бешенства — типовой вид рода Lyssavirus семейства Rhabdoviridae , порядка Mononegavirales . Лиссавирионы имеют спиральную симметрию, длину около 180 нм и поперечное сечение около 75 нм. [32] Эти вирионы имеют оболочку и имеют геном из одноцепочечной РНК с отрицательным смыслом . Генетическая информация упакована в виде рибонуклеопротеинового комплекса, в котором РНК прочно связана с вирусным нуклеопротеином. РНК- геном вируса кодирует пять генов, порядок которых высококонсервативен: нуклеопротеин (N), фосфопротеин (P), матричный белок (M), гликопротеин (G) и вирусная РНК-полимераза (L). [33]
Чтобы проникнуть в клетки, тримерные шипы на внешней стороне мембраны вируса взаимодействуют со специфическим клеточным рецептором, наиболее вероятным из которых является рецептор ацетилхолина . Клеточная мембрана сжимается в процессе, известном как пиноцитоз , и позволяет вирусу проникнуть в клетку посредством эндосомы . Затем вирус использует необходимую кислую среду этой эндосомы и одновременно связывается с ее мембраной, высвобождая свои пять белков и одноцепочечную РНК в цитоплазму. [34]
Попав в мышечную или нервную клетку, вирус подвергается репликации. Затем белок L транскрибирует пять цепей мРНК и положительную цепь РНК, все из исходной отрицательной цепи РНК, используя свободные нуклеотиды в цитоплазме. Эти пять нитей мРНК затем транслируются в соответствующие им белки (белки P, L, N, G и M) на свободных рибосомах в цитоплазме. Некоторые белки требуют посттрансляционных модификаций. Например, белок G проходит через шероховатую эндоплазматическую сеть , где подвергается дальнейшему сворачиванию, а затем транспортируется в аппарат Гольджи , где к нему добавляется сахарная группа ( гликозилирование ). [34]
Когда вирусных белков будет достаточно, вирусная полимераза начнет синтезировать новые отрицательные цепи РНК из матрицы РНК с положительной цепью. Эти отрицательные нити затем образуют комплексы с белками N, P, L и M, а затем перемещаются к внутренней мембране клетки, где G-белок внедряется в мембрану. Затем G-белок обвивается вокруг комплекса белков NPLM, захватывая с собой часть мембраны клетки-хозяина, которая образует новую внешнюю оболочку вирусной частицы. Затем вирус отпочковывается от клетки. [34]
С точки проникновения вирус нейротропен и перемещается по нервным путям в центральную нервную систему . Вирус обычно сначала поражает мышечные клетки вблизи места заражения, где они могут размножаться, не будучи «замеченными» иммунной системой хозяина. Как только достаточное количество вируса реплицируется, они начинают связываться с рецепторами ацетилхолина в нервно-мышечном соединении. [35] Затем вирус перемещается по аксону нервной клетки посредством ретроградного транспорта , поскольку его белок P взаимодействует с динеином , белком, присутствующим в цитоплазме нервных клеток. Как только вирус достигает тела клетки, он быстро попадает в центральную нервную систему (ЦНС), реплицируется в мотонейронах и в конечном итоге достигает мозга. [10] После заражения головного мозга вирус центробежно распространяется к периферической и вегетативной нервной системе, в конечном итоге мигрируя в слюнные железы, где он готов к передаче следующему хозяину. [36] : 317
Все теплокровные виды, включая человека, могут заразиться вирусом бешенства и у него могут развиться симптомы. Впервые птиц искусственно заразили бешенством в 1884 году; однако инфицированные птицы в большинстве случаев, если не полностью, протекают бессимптомно и выздоравливают. [37] Известно, что у других видов птиц после кормления зараженными бешенством млекопитающими вырабатываются антитела к бешенству, что является признаком инфекции. [38] [39]
Вирус также приспособился расти в клетках хладнокровных позвоночных. [40] [41] Большинство животных могут быть заражены этим вирусом и могут передать болезнь человеку. Во всем мире около 99% случаев бешенства у людей приходится на домашних собак. [42] Другими источниками бешенства у людей являются летучие мыши , [43] [44] обезьяны , еноты , лисы , скунсы , крупный рогатый скот , волки , койоты , кошки и мангусты (обычно либо маленькие азиатские мангусты, либо желтые мангусты). [45]
Бешенство может также распространяться при контакте с инфицированными медведями , домашними сельскохозяйственными животными , сурками , ласками и другими дикими хищниками . Однако зайцеобразные , такие как зайцы и кролики , и мелкие грызуны , такие как бурундуки , песчанки , морские свинки , хомяки , мыши , крысы и белки , почти никогда не инфицированы бешенством и не известны случаи передачи бешенства человеку. . [46] Укусы мышей, крыс или белок редко требуют профилактики бешенства, поскольку эти грызуны обычно погибают при любой встрече с более крупными бешеными животными и, следовательно, не являются переносчиками. [47] Вирджинский опоссум (сумчатое животное, в отличие от других млекопитающих, названных в этом параграфе, которые все являются плацентарными ) имеет более низкую внутреннюю температуру тела, чем предпочитает вирус бешенства, и поэтому устойчив, но не невосприимчив к бешенству. [48] Сумчатые , наряду с однопроходными ( утконосы и ехидны ), обычно имеют более низкую температуру тела, чем плацентарные особи аналогичного размера . [49]
Вирус обычно присутствует в нервах и слюне животного с симптомами бешенства. [50] [51] Путь заражения обычно, но не всегда, через укус. Во многих случаях зараженное животное исключительно агрессивно, может нападать без всякой причины и демонстрирует нетипичное поведение. [52] Это пример вирусного патогена, изменяющего поведение своего хозяина , чтобы облегчить его передачу другим хозяевам. После типичного заражения человека через укус вирус попадает в периферическую нервную систему . Затем он движется ретроградно по эфферентным нервам к центральной нервной системе . [53] На этом этапе вирус нелегко обнаружить внутри хозяина, и вакцинация все еще может обеспечить клеточный иммунитет для предотвращения симптоматического бешенства. Когда вирус достигает мозга , он быстро вызывает энцефалит , продромальную фазу, которая является началом симптомов. Как только у пациента появляются симптомы, лечение почти никогда не оказывается эффективным, а смертность превышает 99%. Бешенство может также вызвать воспаление спинного мозга , вызывая поперечный миелит . [54] [55]
Хотя теоретически инфицированные бешенством люди могут передать заболевание другим через укус или иным образом, такие случаи никогда не были зарегистрированы, поскольку инфицированных людей обычно госпитализируют и принимают необходимые меры предосторожности. Случайный контакт, такой как прикосновение к человеку, больному бешенством, или контакт с неинфекционной жидкостью или тканью (моча, кровь, фекалии), не является заражением и не требует постконтактной профилактики. Но поскольку вирус присутствует в сперме и вагинальном секрете, бешенство может передаваться половым путем. [56] Зарегистрировано лишь небольшое количество случаев передачи бешенства от человека к человеку, и все они произошли при трансплантации органов , чаще всего при трансплантации роговицы , от инфицированных доноров. [57] [58]
Бешенство бывает трудно диагностировать, поскольку на ранних стадиях его легко спутать с другими заболеваниями или даже с простым агрессивным темпераментом. [59] Эталонным методом диагностики бешенства является флюоресцентный тест на антитела (FAT), иммуногистохимический метод, рекомендованный Всемирной организацией здравоохранения (ВОЗ). [60] FAT основан на способности молекулы-детектора (обычно изотиоцианата флуоресцеина) в сочетании со специфичным к бешенству антителом, образуя конъюгат, связываться с антигеном бешенства и обеспечивать его визуализацию с использованием методов флуоресцентной микроскопии. Микроскопический анализ образцов — единственный прямой метод, позволяющий в короткие сроки и с меньшими затратами идентифицировать специфичный антиген вируса бешенства, независимо от географического происхождения и статуса хозяина. Его следует рассматривать как первый шаг в диагностических процедурах для всех лабораторий. Однако автолизированные образцы могут снизить чувствительность и специфичность FAT. [61] Анализы RT-PCR оказались чувствительным и специфичным инструментом для рутинных диагностических целей, [62] особенно в разложившихся образцах [63] или архивных образцах. [64] Диагноз можно достоверно поставить на основании образцов мозга, взятых после смерти. Диагноз также можно поставить на основании образцов слюны, мочи и спинномозговой жидкости, но это не так чувствительно и надежно, как образцы головного мозга. [61] Церебральные включения, называемые тельцами Негри, на 100% диагностируют инфекцию бешенства, но обнаруживаются только примерно в 80% случаев. [32] Если возможно, животное, от которого был получен укус, также должно быть обследовано на бешенство. [65]
Некоторые методы световой микроскопии также могут использоваться для диагностики бешенства за десятую часть стоимости традиционных методов флуоресцентной микроскопии, что позволяет идентифицировать болезнь в менее развитых странах. [66] Тест на бешенство, известный как LN34, легче провести на мозге мертвого животного и может помочь определить, кто нуждается, а кто нет в постконтактной профилактике. [67] Тест был разработан Центрами по контролю и профилактике заболеваний (CDC) в 2018 году. [67]
Дифференциальный диагноз при подозрении на бешенство у человека может первоначально включать любую причину энцефалита , в частности инфекцию вирусами, такими как герпесвирусы , энтеровирусы и арбовирусы, такие как вирус Западного Нила . Наиболее важными вирусами, которые следует исключить, являются вирус простого герпеса первого типа, вирус ветряной оспы и (реже) энтеровирусы, включая вирусы Коксаки , эховирусы , полиовирусы и энтеровирусы человека 68–71. [68]
Возможны также новые причины вирусного энцефалита, о чем свидетельствует вспышка в 1999 году в Малайзии 300 случаев энцефалита с уровнем смертности 40%, вызванного вирусом Нипах , недавно признанным парамиксовирусом . [69] Аналогичным образом, хорошо известные вирусы могут быть занесены в новые регионы, о чем свидетельствует вспышка энцефалита, вызванного вирусом Западного Нила, на востоке Соединенных Штатов. [70]
Почти все случаи заражения людей бешенством приводили к летальному исходу, пока в 1885 году Луи Пастер и Эмиль Ру не разработали вакцину . Их оригинальная вакцина была получена от инфицированных кроликов, у которых вирус в нервной ткани был ослаблен путем высыхания в течение пяти-десяти дней. [71] Подобные вакцины, полученные из нервной ткани, до сих пор используются в некоторых странах, поскольку они намного дешевле, чем современные вакцины на клеточных культурах. [72]
Производство вакцины против бешенства на основе диплоидных клеток человека было начато в 1967 году. В настоящее время доступны менее дорогие вакцины из очищенных клеток куриного эмбриона и очищенная вакцина против бешенства из очищенных клеток веро . [65] Рекомбинантная вакцина под названием V-RG использовалась в Бельгии, Франции, Германии и США для предотвращения вспышек бешенства среди неодомашненных животных. [73] Иммунизация до заражения применялась как среди людей, так и среди нечеловеческих популяций, где, как и во многих юрисдикциях, домашние животные должны быть вакцинированы. [74]

В годовом отчете Департамента здравоохранения и службы по надзору за инфекционными заболеваниями штата Миссури за 2007 год говорится, что следующее может помочь снизить риск заражения бешенством: [75]
28 сентября – Всемирный день борьбы с бешенством , который способствует распространению информации, профилактике и ликвидации заболевания. [76]
В Азии, а также в некоторых частях Америки и Африки собаки остаются основным хозяином. В сельской местности обязательная вакцинация животных менее эффективна. Домашние животные не могут содержаться в частном порядке, особенно в развивающихся странах, и их уничтожение может быть неприемлемо. Пероральные вакцины можно безопасно распространять в виде приманок. Эта практика позволила успешно снизить заболеваемость бешенством в сельских районах Канады , Франции и США . В Монреале , Квебек, Канада, приманки успешно используются для ловли енотов в районе парка Маунт-Роял. Кампании по вакцинации могут быть дорогостоящими, но анализ затрат и выгод показывает, что приманки могут быть экономически эффективным методом борьбы. [77] В Онтарио резкое снижение заболеваемости бешенством было зафиксировано после начала кампании по вакцинации с помощью приманок с воздуха. [78]
Число зарегистрированных смертей людей от бешенства в Соединенных Штатах снизилось со 100 и более ежегодно в начале 20 века до одного или двух в год из-за повсеместной вакцинации домашних собак и кошек, а также разработки вакцин для человека и лечения иммуноглобулином. Большинство смертей в настоящее время происходит в результате укусов летучих мышей, которые могут остаться незамеченными для жертвы и, следовательно, без лечения. [79]
Лечение после заражения может предотвратить заболевание, если его провести в течение 10 дней. Вакцина против бешенства эффективна на 100%, если ее вводить до появления симптомов бешенства. [32] [34] [80] Каждый год более 15 миллионов человек проходят вакцинацию после потенциального заражения. Хотя это работает хорошо, стоимость значительна. [81] В США людям рекомендуется получать одну дозу человеческого иммуноглобулина против бешенства (HRIG) и четыре дозы вакцины против бешенства в течение 14-дневного периода. [82] HRIG является дорогостоящим и составляет большую часть стоимости постконтактного лечения, достигающую нескольких тысяч долларов. [83] В Великобритании одна доза HRIG обходится Национальной службе здравоохранения в 1000 фунтов стерлингов, [84] хотя это не помечено как «дорогое лекарство». [85] Полный курс вакцинации стоит 120–180 фунтов стерлингов. [86] Как можно больше HRIG следует вводить вокруг укусов, а оставшуюся часть следует вводить путем глубокой внутримышечной инъекции в участок, удаленный от места вакцинации. [34]
Людям, которые ранее были вакцинированы против бешенства, не нужно получать иммуноглобулин — только постконтактные прививки в дни 0 и 3. [87] Побочные эффекты современных клеточных вакцин аналогичны побочным эффектам прививок от гриппа. Старая вакцинация на основе нервной ткани требовала нескольких инъекций в брюшную полость большой иглой, но она недорогая. [88] От него постепенно отказываются и заменяют доступные схемы внутрикожной вакцинации Всемирной организации здравоохранения. [65] Детям до года рекомендуется использовать боковую часть бедра. [89]
Как можно скорее тщательное промывание раны водой с мылом в течение примерно пяти минут эффективно снижает количество вирусных частиц. [90] Затем для дальнейшего снижения вируса рекомендуется прием повидон-йода или алкоголя. [91]
Пробуждение и обнаружение летучей мыши в комнате или обнаружение летучей мыши в комнате ранее оставленного без присмотра ребенка, умственно отсталого или человека в состоянии алкогольного опьянения является показанием для постконтактной профилактики (ПКП). Рекомендации по профилактическому использованию ПКП при встречах с летучими мышами, когда контакт не был выявлен, подвергались сомнению в медицинской литературе на основе анализа затрат и выгод . [92] Тем не менее, исследование 2002 года подтвердило протокол профилактического применения ПКП в тех случаях, когда ребенок или психически больной человек находился наедине с летучей мышью, особенно в спальных помещениях, где укус или воздействие могут произойти без ведома жертвы. [93]
За развитием бешенства почти наверняка следует смерть. Паллиативная помощь в условиях стационара рекомендуется с назначением больших доз обезболивающих и седативных средств вместо физического ограничения. Фрагменты льда можно давать внутрь при жажде, но убедительных доказательств пользы внутривенной гидратации нет. [94]
Было предложено лечение, известное как протокол Милуоки, которое включает в себя введение человека в химическую кому и использование противовирусных препаратов . [95] Первоначально он начал использоваться в 2003 году после того, как Джинна Гизе, девочка-подросток из Висконсина , стала первым человеком, который, как известно, пережил бешенство без профилактического лечения до появления симптомов. [96] [97] С тех пор этот протокол опробовали несколько раз, но он был оценен как неэффективный метод лечения, и были высказаны опасения по поводу затрат и этики его использования. [95] [98]
Вакцинация после заражения (ПКП) весьма успешно предотвращает бешенство. [80] У непривитых людей бешенство почти наверняка приводит к летальному исходу после развития неврологических симптомов. [99]

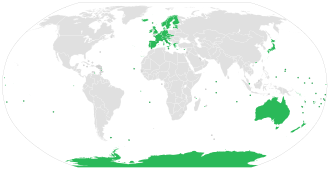
По оценкам, в 2010 году от бешенства умерло 26 000 человек по сравнению с 54 000 в 1990 году . [100] Большинство смертей произошло в Азии и Африке. [99] По состоянию на 2015 год [обновлять]наибольшее количество случаев наблюдалось в Индии (приблизительно 20 847), за которой следовали Китай (приблизительно 6 000) и Демократическая Республика Конго (5 600). [101] Сотрудничество между Всемирной организацией здравоохранения, Всемирной организацией здравоохранения животных (МЭБ), Продовольственной и сельскохозяйственной организацией Объединенных Наций (ФАО) и Глобальным альянсом по контролю над бешенством, организованное в 2015 году, направлено на ликвидацию смертности от бешенства к 2030 году. [102]
В Индии самый высокий уровень заболеваемости бешенством среди людей в мире, в первую очередь из-за бродячих собак, [103] число которых значительно возросло с тех пор, как закон 2001 года запретил убивать собак. [104] Эффективному контролю и лечению бешенства в Индии препятствует форма массовой истерии , известная как синдром щенячьей беременности (PPS). Жертвы укусов собак с ППС, как самцы, так и самки, убеждаются, что внутри них растут щенки, и часто обращаются за помощью к целителям , а не к медицинским услугам. [105] По оценкам, каждый год от бешенства в Индии умирают 20 000 человек, что составляет более трети от общего числа людей в мире. [104]
Австралия имеет официальный статус страны, свободной от бешенства, [106] хотя лиссавирус австралийских летучих мышей (ABLV), обнаруженный в 1996 году, является вызывающим бешенство вирусом, родственным вирусу бешенства, распространенному в местных популяциях летучих мышей Австралии.

В Соединенных Штатах собачье бешенство искоренено, но бешенство распространено среди диких животных, и каждый год в среднем 100 собак заражаются от других диких животных. [107] [108]
Из-за высокой осведомленности общественности о вирусе, усилий по вакцинации домашних животных и сокращения диких популяций, а также доступности постконтактной профилактики заболеваемость бешенством среди людей в Соединенных Штатах очень редка. С 1960 по 2018 год в США было зарегистрировано в общей сложности 125 случаев бешенства у людей; 36 (28%) случаев были связаны с укусами собак во время международных поездок. [109] Среди 89 случаев заражения в США 62 (70%) были связаны с летучими мышами. [109] Последний случай смерти от бешенства в США произошел в ноябре 2021 года: в конце августа 2021 года летучая мышь укусила ребенка из Техаса, но его родители не смогли оказать ему помощь. Он умер менее чем через три месяца. [110]
Ежегодно в Европе либо не регистрируется, либо очень мало случаев бешенства; случаи заражения происходят как во время путешествий, так и в Европе. [111]
В Швейцарии болезнь была практически ликвидирована после того, как ученые поместили в Швейцарские Альпы куриные головы с живой аттенуированной вакциной . [78] Лисы, которые оказались основным источником бешенства в стране, съели куриные головы и получили прививку. [78] [112]
Италия, после того как она была объявлена свободной от бешенства с 1997 по 2008 год, стала свидетелем повторного появления болезни у диких животных в регионах Тривенето ( Трентино-Альто-Адидже/Южный Тироль , Венето и Фриули-Венеция-Джулия ) из-за распространения эпидемии в Балканы , которые также затронули Австрию. Обширная кампания по вакцинации диких животных снова ликвидировала вирус в Италии, и в 2013 году страна восстановила статус страны, свободной от бешенства, причем последний зарегистрированный случай бешенства у рыжей лисицы был зарегистрирован в начале 2011 года. [113] [114]
В Соединенном Королевстве нет бешенства с начала 20-го века, за исключением бешеноподобного вируса (EBLV-2) у нескольких летучих мышей Добентона . Зарегистрирован один смертельный случай передачи EBLV-2 человеку. [115] С 2000 года зарегистрировано четыре случая смерти от бешенства, передающегося за границу через укусы собак. Последнее заражение в Великобритании произошло в 1922 году, а последняя смерть от местного бешенства - в 1902 году. [116] [117]
Швеция и материковая Норвегия свободны от бешенства с 1886 года. [118] У летучих мышей были обнаружены антитела к бешенству (но не вирус). [119] На Шпицбергене животные могут пересекать арктические льды из Гренландии или России.
В 2019 году Мексика была сертифицирована Всемирной организацией здравоохранения как страна, свободная от бешенства, передающегося от собак, поскольку за два года не было зарегистрировано ни одного случая передачи бешенства от собак. [120]
Бешенство известно примерно с 2000 года до нашей эры. [121] Первое письменное упоминание о бешенстве содержится в Месопотамском кодексе Эшнунны ( ок. 1930 г. до н. э .), который предписывает владельцу собаки с симптомами бешенства принимать профилактические меры против укусов. Если бешеная собака укусила другого человека и впоследствии он умер, хозяина наказывали крупным штрафом. [122]
В Древней Греции считалось, что бешенство вызывает Лисса , дух безумной ярости. [123]
Неэффективные народные средства изобиловали медицинской литературой древнего мира. Врач Скрибоний Ларг прописал припарки из ткани и кожи гиены; Антей рекомендовал препарат, приготовленный из черепа повешенного. [124]
Бешенство, судя по всему, зародилось в Старом Свете, а первая эпизоотия в Новом Свете произошла в Бостоне в 1768 году. [125]
Бешенство считалось бедствием из-за его распространенности в 19 веке. Во Франции и Бельгии, где почитали святого Губерта , « Ключ святого Губерта » нагревали и применяли для прижигания раны. С помощью магического мышления собак клеймили этим ключом в надежде защитить их от бешенства.
Нередко человек, укушенный собакой, которую просто заподозрили в бешенстве, покончил жизнь самоубийством или был убит другими. [21]
В древние времена прикрепление языка ( язычная уздечка , слизистая оболочка) разрезалось и удалялось, так как считалось, что именно здесь зародилось бешенство. Эта практика прекратилась с открытием истинной причины бешенства. [36] Вакцина для нервной ткани Луи Пастера в 1885 году оказалась успешной и постепенно улучшалась, чтобы уменьшить зачастую серьезные побочные эффекты. [22]
В наше время страх перед бешенством не уменьшился, а болезнь и ее симптомы, особенно возбуждение, послужили источником вдохновения для нескольких произведений о зомби или художественной литературы аналогичной тематики, часто изображающей бешенство как мутировавшее в более сильный вирус, который поражает людей. убийственной яростью или неизлечимой болезнью, что приводит к разрушительной и широко распространенной пандемии. [126]

Бешенство заразно для млекопитающих ; Выделяют три стадии инфекции центральной нервной системы. Клиническое течение у животных часто короче, чем у людей, но приводит к схожим симптомам и почти всегда к смерти. Первая стадия представляет собой период от одного до трех дней, характеризующийся поведенческими изменениями и известный как продромальная стадия . Вторая – возбуждающая стадия, продолжающаяся три-четыре дня. Эту стадию часто называют «яростным бешенством» из-за склонности больного животного гиперреагировать на внешние раздражители и кусать или атаковать все, что находится рядом. В некоторых случаях животные пропускают стадию возбуждения и развивают паралич, как в третьей фазе; паралитическая фаза. Эта стадия развивается вследствие поражения мотонейронов . Наблюдается нарушение координации вследствие паралича задних конечностей , а слюнотечение и затруднение глотания вызваны параличом мышц лица и горла. Смерть обычно наступает в результате остановки дыхания . [128]
В настоящее время в Индии самый высокий уровень заболеваемости бешенством среди людей в мире.
«Мы не хотим неправильно истолковать тот факт, что бешенство было ликвидировано – вирус собачьего бешенства был ликвидирован», – заявил Reuters в телефонном интервью эксперт CDC по бешенству доктор Чарльз Рупрехт.
Первая крупная эпизоотия в Северной Америке была зарегистрирована в 1768 году и продолжалась до 1771 года, когда лисы и собаки передали болезнь свиньям и домашним животным. Болезнь была настолько необычной, что о ней сообщили как о новой болезни.