Клапанная маска мешка ( BVM ), иногда известная под фирменным названием « Мешок Амбу» или в целом как ручной реанимационный аппарат или «самонадувающийся мешок», представляет собой ручное устройство, обычно используемое для обеспечения вентиляции с положительным давлением у пациентов, которые не дышат или не дышит адекватно. Устройство является обязательной частью реанимационных наборов для подготовленных специалистов во внебольничных условиях (например, бригад скорой помощи ), а также часто используется в больницах как часть стандартного оборудования, находящегося на тележках , в отделениях неотложной помощи или других отделениях интенсивной терапии. настройки. Подчеркивая частоту и известность использования BVM в Соединенных Штатах, Рекомендации Американской кардиологической ассоциации (AHA) по сердечно-легочной реанимации и неотложной кардиологической помощи рекомендуют, чтобы «все медицинские работники были знакомы с использованием устройства «мешок-маска». [1] Ручные реаниматоры также используются в больнице для временной вентиляции пациентов, зависимых от аппаратов искусственной вентиляции легких, когда аппарат искусственной вентиляции легких необходимо проверить на предмет возможной неисправности или когда пациенты, зависимые от аппарата искусственной вентиляции легких, транспортируются внутри больницы. Существуют два основных типа ручных реаниматологов; одна версия является самонаполняющейся воздухом , хотя можно добавить дополнительный кислород (O 2 ), но это не обязательно для работы устройства. Другой основной тип ручного реаниматолога (проточно-надувание) широко используется в неэкстренных случаях в операционной для вентиляции пациентов во время индукции анестезии и восстановления. [ нужна цитата ]
Использование ручных реаниматологов для вентиляции легких пациента часто называют « мешком » пациента [2] и регулярно необходимо в неотложных медицинских случаях , когда дыхание пациента недостаточно ( дыхательная недостаточность ) или полностью прекратилось ( остановка дыхания ). Использование ручного реаниматора принудительно подает воздух или кислород в легкие, чтобы надуть их под давлением, что представляет собой средство ручной вентиляции с положительным давлением . Профессиональные спасатели предпочитают вентиляцию «рот в рот» — напрямую или через дополнительное приспособление, такое как карманная маска .
Концепция маски с клапаном мешка была разработана в 1956 году немецким инженером Хольгером Гессе и его партнером, датским анестезиологом Хеннингом Рубеном, после их первоначальной работы над аспирационным насосом. [3] Позже компания Гессе была переименована в Ambu A/S, которая производила и продавала это устройство с 1956 года. Мешок Ambu — это самонадувающийся реанимационный мешок от Ambu A/S, который до сих пор производит и продает самонадувающиеся реанимационные мешки. [ нужна цитата ]
Сегодня существует несколько производителей самонадувающихся реанимационных мешков. Некоторые из них, например, оригинальная сумка Ambu, долговечны и предназначены для повторного использования после тщательной очистки. Другие недороги и предназначены для использования одним пациентом. [ нужна цитата ]
Первоначально выпускавшиеся в одном размере, BVM теперь доступны в размерах для использования с младенцами, детьми и взрослыми. [ нужна цитата ]

БВМ состоит из гибкой воздушной камеры («мешка» длиной примерно 30 см), прикрепленной к маске через затворный клапан. Когда маска для лица наложена правильно и «мешочек» сжимается, устройство нагнетает воздух в легкие пациента; когда мешок высвобождается, он самостоятельно надувается с другого конца, втягивая либо окружающий воздух, либо поток кислорода низкого давления, подаваемый регулируемым баллоном, а также позволяя легким пациента сдуваться в окружающую среду (а не в мешок). односторонний клапан. [ нужна цитата ]
Комбинации мешка и клапана также можно прикрепить к альтернативному приспособлению для воздуховода, а не к маске. Например, его можно прикрепить к эндотрахеальной трубке или дыхательным путям ларингеальной маски . Можно использовать небольшие теплообменники и влагообменники или увлажняющие/бактериальные фильтры.
Маску с клапаном мешка можно использовать без присоединения к кислородному баллону для обеспечения пациента «комнатным воздухом» (21% кислорода). Однако ручные реанимационные устройства также можно подключать к отдельному резервуару-мешку, который можно наполнять чистым кислородом из источника сжатого кислорода, увеличивая таким образом количество кислорода, подаваемого пациенту почти до 100%. [4]
Маски с клапанами мешков бывают разных размеров, подходящие для младенцев, детей и взрослых. Размер маски для лица может не зависеть от размера сумки; например, одну сумку педиатрического размера можно использовать с разными масками для разных размеров лица, или педиатрическую маску можно использовать с сумкой для взрослых для пациентов с маленькими лицами.
Большинство типов устройств одноразовые и, следовательно, предназначены для одноразового использования, тогда как другие предназначены для очистки и повторного использования.
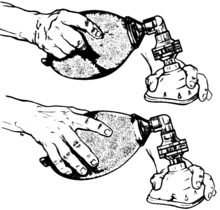
В ручных реаниматорах газ внутри надувной части мешка принудительно подается пациенту через односторонний клапан при сжатии спасателем; Затем газ в идеале доставляется через маску в трахею , бронхи и легкие пациента . Чтобы быть эффективной, маска с клапаном мешка должна доставлять от 500 до 600 миллилитров воздуха в легкие нормального взрослого пациента мужского пола, но если предоставляется дополнительный кислород, 400 мл все равно может быть достаточно. [2] Сжимание мешка каждые 5–6 секунд для взрослого или каждые 3 секунды для младенца или ребенка обеспечивает адекватную частоту дыхания (10–12 вдохов в минуту у взрослого и 20 в минуту у ребенка или младенца). . [5]
Профессиональных спасателей учат следить за тем, чтобы часть маски BVM правильно прилегала к лицу пациента (то есть чтобы обеспечить надлежащее «прилегание маски»); в противном случае давление, необходимое для принудительного раздувания легких, высвобождается в окружающую среду. Это сложно, когда один спасатель пытается одной рукой застегнуть маску, а другой сжимает мешок. Таким образом, в обычном протоколе задействованы два спасателя: один спасатель прижимает маску к лицу пациента обеими руками и полностью сосредотачивается на обеспечении герметичности прилегания маски, в то время как другой спасатель сжимает мешок и сосредотачивается на дыхании (или дыхательном объеме ) и время. [6]
Эндотрахеальная трубка (ЭТ) может быть установлена опытным практикующим врачом и может заменить маску в ручном реаниматологе. Это обеспечивает более безопасный проход воздуха между реаниматологом и пациентом, поскольку эндотрахеальная трубка герметично закрыта надувной манжетой внутри трахеи (или дыхательного горла), поэтому вероятность попадания регургитации в легкие снижается, а давление принудительной инфляции может быть только попасть в легкие, а не случайно в желудок (см. «Осложнения» ниже). ЭТ-трубка также всегда поддерживает открытые и безопасные дыхательные пути, даже во время компрессий СЛР; в отличие от использования ручного реанимационного аппарата с маской, когда во время компрессий трудно поддерживать герметичность лицевой маски. [ нужна цитата ]
Обструкция дыхательных путей является основной причиной смерти при травмах на поле боя. [7] Управление воздушными трассами в бою сильно отличается от гражданского эквивалента. В бою челюстно-лицевая травма является основной причиной обструкции дыхательных путей. Травма часто осложняется борьбой пациента, искаженной анатомией и кровью [8] , и эти травмы часто сопровождаются значительным сопутствующим кровотечением из-за сопутствующих сосудистых повреждений. [9]
Военные парамедики сталкиваются с экстремальными проблемами, включая «темноту, вражеский огонь, ограниченность ресурсов, длительное время эвакуации, уникальные проблемы с транспортировкой раненых, командные и тактические решения, влияющие на здравоохранение, враждебную среду и уровень опыта медработников». [10] Им часто приходится оказывать помощь многочисленным пострадавшим, используя только то оборудование, которое они несут на спине. Поэтому пространство имеет первостепенное значение, и были созданы компактные маски с клапанами мешков, такие как Pocket BVM, для экономии ценного места в аварийном наборе.
При нормальном дыхании легкие наполняются под небольшим вакуумом, когда мышцы грудной клетки и диафрагма расширяются; это «раскрывает» легкие, в результате чего воздух попадает в легкие и раздувается под небольшим вакуумом. Однако при использовании ручного реаниматора, как и при других методах вентиляции с положительным давлением , легкие принудительно раздуваются сжатым воздухом или кислородом. Это по своей сути приводит к риску различных осложнений, многие из которых зависят от того, используется ли ручной реаниматолог с лицевой маской или эндотрахеальной трубкой. Осложнения связаны с чрезмерным надуванием или давлением на пациента, что может привести к: (1) раздуванию желудка воздухом (так называемая инсуфляция желудка); (2) повреждение легких в результате чрезмерного растяжения (так называемая волютравма); или (3) повреждение легких в результате избыточного давления (так называемая баротравма).
Когда маска для лица используется в сочетании с ручным реаниматором, цель состоит в том, чтобы подаваемый с силой воздух или кислород раздували легкие. Однако воздух, поступающий в пациента, также имеет доступ к желудку через пищевод, который может раздуться, если реаниматолог сжимается слишком сильно (вызывает слишком быстрый поток воздуха, чтобы его могли поглотить только легкие) или слишком сильный (заставляя избыток воздуха отводиться в желудок)». [11] Раздувание желудка может привести к рвоте и последующей аспирации содержимого желудка в легкие, что считается основной опасностью вентиляции мешком-клапаном с маской, [12] при этом одно исследование показало, что этот эффект этого трудно избежать даже самым опытным и опытным пользователям, заявив: «При использовании самонадувающегося мешка даже опытные анестезиологи в нашем исследовании могли выполнять вентиляцию со слишком коротким временем вдоха или слишком большими дыхательными объемами, что в некоторых случаях приводило к раздуванию желудка». [ 11] Далее в исследовании говорится, что «Вздутие желудка является сложной проблемой, которая может вызвать срыгивание, аспирацию [желудочной кислоты] и, возможно, смерть». последующее дыхание может привести к попаданию этих едких кислот в легкие, где они вызывают опасные для жизни или смертельные повреждения легких, включая синдром Мендельсона , аспирационную пневмонию , острый респираторный дистресс-синдром и «легочные повреждения, подобные тем, которые наблюдаются у жертв воздействия газообразного хлора». [11] Помимо рисков раздувания желудка, вызывающего рвоту и регургитацию, было обнаружено, по крайней мере, два сообщения, указывающих на то, что инсуфляция желудка остается клинически проблематичной, даже когда рвоты не происходит. В одном случае неудачной реанимации (приведшей к смерти) инсуффляция желудка у 3-месячного мальчика оказала достаточное давление на легкие, что «препятствовало эффективной вентиляции». [13] Еще одним осложнением, о котором сообщалось, был случай разрыва желудка, вызванный чрезмерным раздуванием желудка при помощи ручного реаниматора. [14] Были изучены причинные факторы и степень риска непреднамеренного вздутия желудка, [12] [15] при этом одно опубликованное исследование показало, что во время длительной реанимации до 75% воздуха, подаваемого пациенту, может случайно попасть в желудок. вместо легких. [15]
При установке эндотрахеальной трубки (ЭТ) одним из ключевых преимуществ является то, что обеспечивается прямой воздухонепроницаемый проход от выхода ручного реаниматора к легким, что исключает возможность непреднамеренного раздувания желудка или повреждения легких кислотой желудочного сока. стремление. Однако это подвергает легкие повышенному риску отдельных повреждений легких, вызванных случайным вынужденным чрезмерным надуванием (так называемая волютравма или баротравма). Губчатая легочная ткань нежная, и чрезмерное растяжение может привести к острому респираторному дистресс-синдрому – состоянию, которое требует длительной искусственной вентиляции легких в отделении интенсивной терапии и связано с плохой выживаемостью ( например , 50%), а также значительно увеличивает затраты на лечение. до 30 000 долларов в день. [16] Волютравма легких, которая может быть вызвана «осторожным» выполнением больших и медленных вдохов, также может привести к «лопнувшему» или коллапсу легкого (так называемому пневмотораксу ) . По крайней мере, в одном опубликованном отчете описывается «пациент, у которого во время вентиляции мешком-клапаном развился внезапный напряженный пневмоторакс». [17] Кроме того, есть по крайней мере один отчет об использовании ручного реаниматора, когда легкие были случайно чрезмерно раздуты до такой степени, что «сердце содержало большой объем воздуха», а «аорта и легочные артерии были заполнены воздухом». – состояние, называемое воздушной эмболией , которое «почти всегда приводит к летальному исходу». Однако речь шла о 95-летней женщине, поскольку авторы отмечают, что подобные осложнения ранее наблюдались только у недоношенных детей. [18]
Два фактора, по-видимому, делают население особенно подверженным риску осложнений от ручных реаниматологов: (1) распространенность их использования (что приводит к высокой вероятности заражения) и (2) очевидная неспособность поставщиков защитить пациентов от неконтролируемых, непреднамеренных, вынужденных вмешательств. -инфляция.
Ручные реаниматоры обычно используются для временной поддержки вентиляции, особенно версии с проточной инфляцией, которые используются во время индукции / восстановления анестезии во время рутинных операций. Соответственно, большинство граждан, скорее всего, хотя бы раз в жизни будут «упакованы» во время процедур, связанных с общей анестезией. Кроме того, значительное количество новорожденных вентилируются с помощью ручных реаниматологов детского размера, чтобы стимулировать нормальное дыхание, что делает ручные реаниматоры одними из первых терапевтических медицинских устройств, встречающихся при рождении. Как указывалось ранее, ручные реаниматоры являются устройством первой линии, рекомендуемым для экстренной искусственной вентиляции легких у пациентов в отделениях интенсивной терапии, и поэтому используются не только в больницах, но и в учреждениях внебольничной помощи пожарными, парамедиками и персоналом амбулаторных клиник.
Ручные реаниматоры не имеют встроенного регулятора дыхательного объема — количество воздуха, используемого для принудительного раздувания легких во время каждого вдоха, полностью зависит от того, насколько сильно оператор сжимает мешок. В ответ на опасности, связанные с использованием ручных реаниматологов, были выпущены специальные рекомендации Американской кардиологической ассоциации [1] и Европейского совета по реанимации [19] , в которых указаны рекомендуемые максимальные дыхательные объемы (или объемы дыхания) и скорости вентиляции, безопасные для пациентов. Хотя не известно ни одного исследования, в котором бы оценивалась частота осложнений или смертей из-за неконтролируемого использования ручных реаниматологов, многочисленные рецензируемые исследования показали, что, несмотря на установленные рекомендации по безопасности, частота завышения показателей поставщиков ручных реаниматологов продолжает оставаться «эндемичным явлением». « [20] и не связано с подготовкой или уровнем квалификации поставщика услуг. Другое клиническое исследование показало, что «дыхательный объем, доставляемый ручным реаниматором, сильно варьируется», и был сделан вывод, что «ручной реаниматор не является подходящим устройством для точной вентиляции легких». [21] Отдельная оценка другой высококвалифицированной группы, часто использующей в экстренных случаях ручные реаниматологи (фельдшеры скорой помощи), показала, что «несмотря на кажущуюся адекватную подготовку, персонал скорой помощи постоянно гипервентилировал пациентов во время внебольничной СЛР» с той же исследовательской группой. пришел к выводу, что «нераспознанная и непреднамеренная гипервентиляция может способствовать нынешним мрачным показателям выживаемости после остановки сердца». [20] Рецензируемое исследование, опубликованное в 2012 году, оценило возможную частоту неконтролируемого чрезмерного надувания у новорожденных новорожденных, обнаружив, что «большое несоответствие между доставленными и текущими нормативными значениями наблюдалось для всех параметров» и что «независимо от профессия или техника обращения ... 88,4% оказывали чрезмерное давление, тогда как ... 73,8% превышали рекомендуемый диапазон объема», делая вывод, что «подавляющее большинство исследовательских групп пришли к выводу, что «нераспознанная и непреднамеренная гипервентиляция во всех профессиональных группах вызывала чрезмерное давление». и объемы». [22] Недавно было проведено дальнейшее исследование, чтобы оценить, может ли решение проблемы чрезмерной вентиляции заключаться в использовании ручных реаниматологов педиатрического размера у взрослых или использовании более продвинутой системы проточной инфляции (или «Mapleson C) версии ручных реаниматологов: хотя «детский самонадувающийся мешок обеспечивал вентиляцию, наиболее соответствующую рекомендациям», это не привело к полному соблюдению рекомендаций, поскольку «участники гипервентилировали легкие пациентов при моделировании остановки сердца с помощью всех трех устройств». [23]
«Гипервентиляция» может быть достигнута за счет (1) слишком большого количества вдохов в минуту; (2) вдохи слишком объемные и превышают естественную емкость легких пациента; или (3) сочетание того и другого. При использовании ручных реаниматологов ни скорость, ни объем надувания невозможно физически контролировать с помощью встроенных в устройство регулировок безопасности, и, как отмечалось выше, исследования показывают, что поставщики медицинских услуг часто превышают установленные правила безопасности как по скорости вентиляции (10 вдохов в минуту), так и по объему. (5–7 мл/кг массы тела), как указано Американской кардиологической ассоциацией [1] и Европейским советом по реанимации. [19] Многочисленные исследования пришли к выводу, что скорость вентиляции, превышающая текущие рекомендации, способна мешать кровотоку во время сердечно-легочной реанимации, однако доклинические эксперименты, связанные с этими результатами, включали подачу объемов вдоха, превышающих текущие рекомендации, например : они оценили эффекты гипервентиляции как по чрезмерной частоте, так и по чрезмерным объемам одновременно. [20] [24] Более недавнее исследование, опубликованное в 2012 году, расширило знания по этой теме, оценив отдельные эффекты (1) изолированной избыточной частоты вдоха при объемах вдоха, соответствующих рекомендациям; (2) частота, соответствующая рекомендациям, с чрезмерными объемами вдоха; и (3) комбинированное несоблюдение рекомендаций по чрезмерной дозе и объему. [25] Это исследование показало, что чрезмерная частота дыхания, более чем в три раза превышающая текущий норматив ( например , 33 вдоха в минуту), может не мешать СЛР, когда объемы вдоха доставляются в пределах уровней, соответствующих рекомендациям, что позволяет предположить, что способность поддерживать объем дыхания в пределах норматива может индивидуально смягчить клинические опасности чрезмерной скорости. [25] Также было обнаружено, что при подаче дыхательных объемов, превышающих нормативы, наблюдались изменения кровотока, которые были преходящими при низкой скорости вентиляции, но сохранялись, когда и дыхательный объем, и частота были одновременно чрезмерными, что позволяет предположить, что дыхательный объем, превышающий нормативы, является основной механизм побочных эффектов, при этом скорость вентиляции действует как множитель этих эффектов. [25] В соответствии с предыдущими исследованиями, в которых было обнаружено, что как чрезмерная частота, так и объемы вызывают побочные эффекты нарушения кровотока во время СЛР, [20] [24] осложняющим фактором может быть недостаточное время для полного выдоха при слишком больших вдохах между близко расположенными вдохами. частое дыхание, приводящее к тому, что легким никогда не удается полностью выдохнуть между вдохами (также называемое «наложением» вдохов). [25]Недавним достижением в области безопасности ручной вентиляции может стать растущее использование вспомогательных устройств, которые издают звуковой или визуальный тон метронома или мигающий свет в соответствующем интервале частоты дыхания, установленном рекомендациями; одно исследование показало, что эти устройства могут обеспечить почти 100% соблюдение рекомендаций по скорости вентиляции. [26] Хотя это достижение, по-видимому, обеспечивает решение «проблемы скорости», связанной с чрезмерным использованием ручных реаниматологов, оно может не решить «проблему объема», которая может продолжать делать ручные реаниматоры опасными для пациентов, поскольку могут возникнуть осложнения. по-прежнему происходят из-за чрезмерной инфляции, даже если ставка находится в пределах руководящих принципов.
В настоящее время [ когда? ] единственные устройства, которые могут обеспечить заранее установленные, предписанные врачом объемы инфляции, надежно в соответствии с правилами техники безопасности, - это механические аппараты искусственной вентиляции легких, для работы которых требуется источник электроэнергии или источник сжатого кислорода, более высокий уровень обучения и, как правило, они стоят от сотен до тысяч. долларов больше, чем одноразовый ручной реаниматор.
Иногда между маской и мешком (до или после клапана) помещают фильтр, чтобы предотвратить загрязнение мешка.
Некоторые устройства оснащены разъемами клапана PEEP для лучшего поддержания положительного давления в дыхательных путях.
В клапанный узел может быть встроен закрытый порт, позволяющий вводить ингаляционные лекарства в поток воздуха, что может быть особенно эффективным при лечении пациентов с остановкой дыхания из-за тяжелой астмы.
В узел клапана может быть включен отдельный закрытый порт, позволяющий прикрепить устройство контроля давления, что позволит спасателям постоянно контролировать количество положительного давления, создаваемого во время принудительного раздувания легких.
Клапан сброса давления (часто известный как «выдвижной клапан») обычно входит в комплект педиатрических версий и некоторых версий для взрослых, цель которого — предотвратить случайное создание избыточного давления в легких. В этот узел клапана обычно встроен обходной зажим на случай, если медицинские нужды требуют накачивания при давлении, превышающем нормальное отключение выдвижного клапана.
Некоторые сумки предназначены для складывания при хранении. Сумка, не предназначенная для хранения в сложенном виде, может потерять эластичность при длительном хранении в сжатом виде, что снижает ее эффективность. Складная конструкция имеет продольные надрезы, так что мешок сжимается в «точке поворота», противоположной направлению нормального сжатия мешка.
В больнице длительная искусственная вентиляция легких обеспечивается с помощью более сложного автоматизированного аппарата искусственной вентиляции легких . Тем не менее, частое использование ручного реанимационного аппарата заключается в временном обеспечении ручной вентиляции всякий раз, когда необходимо устранить неполадки механического аппарата ИВЛ, если необходимо изменить схему вентилятора или при отключении электроэнергии или источника сжатого воздуха или кислорода. Простейшим типом механического устройства искусственной вентиляции легких, преимуществом которого является отсутствие необходимости в электричестве, является устройство искусственной вентиляции легких с кислородным приводом и ограничением потока (FROPVD). Они похожи на ручные реаниматоры тем, что кислород подается через маску для принудительного раздувания легких пациента, но в отличие от ручного реаниматора, где давление, используемое для принудительного раздувания легких пациента, исходит от человека, вручную сжимающего мешок, с FROPVD. Давление, необходимое для принудительного раздувания легких, поступает непосредственно из кислородного баллона под давлением. Эти устройства перестанут работать, когда баллон со сжатым кислородом опустошится. [ нужна цитата ]