Гендерно-подтверждающая гормональная терапия ( GAHT ), также называемая заместительной гормональной терапией ( HRT ) или трансгендерной гормональной терапией , является формой гормональной терапии , при которой половые гормоны и другие гормональные препараты вводятся трансгендерным или гендерно неконформным лицам с целью более тесного соответствия их вторичных половых признаков их гендерной идентичности . Эта форма гормональной терапии назначается как один из двух типов в зависимости от того, является ли целью лечения маскулинизация или феминизация :
Право на GAHT может потребовать оценки гендерной дисфории или стойкого гендерного несоответствия; или многие медицинские учреждения теперь используют модель информированного согласия , которая гарантирует, что пациенты будут проинформированы о процессе процедуры, включая возможные преимущества и риски, одновременно устраняя многие исторические барьеры, необходимые для начала гормональной терапии. Руководящие принципы лечения для терапии были разработаны несколькими медицинскими ассоциациями.
Небинарные люди также могут проходить гормональную терапию, чтобы достичь желаемого баланса половых гормонов или помочь привести свое тело в соответствие со своей гендерной идентичностью. [1] Многие трансгендерные люди получают гормональную терапию у лицензированного поставщика медицинских услуг, а другие получают и принимают гормоны самостоятельно .
Формальные требования для начала гормональной терапии, подтверждающей пол, сильно различаются в зависимости от географического положения и конкретного учреждения. Гормоны, подтверждающие пол, могут быть назначены широким кругом медицинских работников, включая, помимо прочего, врачей общей практики, эндокринологов и гинекологов. [2] Требования обычно включают минимальный возраст; по данным Эндокринологического общества , было проведено мало исследований по приему гормонов противоположного пола до достижения возраста около 14 лет. [3]
Исторически многие медицинские центры требовали психиатрическую оценку и/или письмо от терапевта перед началом терапии. Многие центры теперь используют модель информированного согласия , которая не требует какой-либо рутинной формальной психиатрической оценки, но вместо этого фокусируется на снижении барьеров к лечению, гарантируя, что человек может понимать риски, преимущества, альтернативы, неизвестные, ограничения и риски отсутствия лечения. [4] Некоторые организации здравоохранения ЛГБТ (в частности, Чикагский центр здравоохранения Говарда Брауна [5] и Planned Parenthood [6] ) выступают за этот тип модели информированного согласия.
В 7-м издании стандартов медицинской помощи Всемирной профессиональной ассоциации по вопросам здоровья трансгендеров (WPATH) отмечается, что оба этих подхода к оказанию помощи являются целесообразными. [2]
Многие международные руководства и институты требуют наличия устойчивой, хорошо документированной гендерной дисфории в качестве предварительного условия для начала терапии по утверждению пола. Гендерная дисфория относится к психологическому дискомфорту или дистрессу, которые может испытывать человек, если его пол, назначенный при рождении, не соответствует гендерной идентичности этого человека. [7] Признаки гендерной дисфории могут включать сопутствующие факторы психического здоровья, такие как депрессия , тревожность, низкая самооценка и социальная изоляция . [8] Не все гендерно неконформные люди испытывают гендерную дисфорию, и измерение гендерной дисфории человека имеет решающее значение при рассмотрении медицинского вмешательства для гендерной неконформности. [9]
Для трансгендерной молодежи голландский протокол существовал как одно из ранних руководств по гормональной терапии, задерживая половое созревание до 16 лет. [10] [11] Всемирная профессиональная ассоциация по здоровью трансгендеров (WPATH) и Эндокринологическое общество позже сформулировали руководящие принципы, которые создали основу для поставщиков медицинских услуг по уходу за трансгендерными пациентами. [12] [13] Иногда также используются руководящие принципы UCSF . [4] Однако общепринятого набора руководящих принципов не существует. [14]
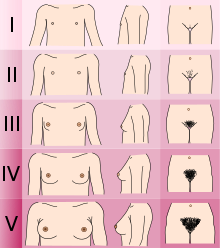
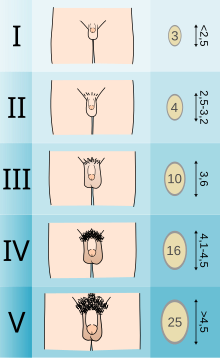
Подростки, испытывающие гендерную дисфорию, могут выбрать гормональную терапию, подавляющую половое созревание, в начале полового созревания. Стандарты ухода, установленные WPATH, рекомендуют лицам, проходящим гормональную терапию, подавляющую половое созревание, подождать, по крайней мере, до достижения стадии 2 по Таннеру пубертатного развития. [7] Стадия 2 по Таннеру определяется появлением скудных лобковых волос, развитием зачатков груди и/или небольшим ростом яичек. [15] WPATH классифицирует гормональную терапию, подавляющую половое созревание, как «полностью обратимое» вмешательство. Задержка полового созревания дает людям больше времени для изучения своей гендерной идентичности, прежде чем принимать решение о более постоянных вмешательствах, и предотвращает физические изменения, связанные с половым созреванием. [7]
Предпочтительным средством, подавляющим половое созревание, как для лиц, рожденных мужчинами, так и для лиц, рожденных женщинами, является аналог ГнРГ. [7] Этот подход временно отключает ось гипоталамус-гипофиз-гонады (ГГГ) , которая отвечает за выработку гормонов (эстрогена, тестостерона), вызывающих развитие вторичных половых признаков в период полового созревания. [16]
Феминизирующая гормональная терапия обычно используется трансгендерными женщинами, которые хотят развития женских вторичных половых признаков . Лица, которые идентифицируют себя как небинарные, также могут выбрать феминизирующую гормональную терапию, чтобы лучше привести свое тело в соответствие с желаемым гендерным выражением. [17] Феминизирующая гормональная терапия обычно включает в себя лекарства для подавления выработки тестостерона и индукции феминизации . Типы лекарств включают эстрогены , антиандрогены (блокаторы тестостерона) и прогестагены . [18] Чаще всего эстроген сочетается с антиандрогеном для подавления и блокировки тестостерона. [19] Это позволяет проводить демаскулинизацию и способствовать феминизации и развитию груди . Эстрогены вводятся различными способами, включая инъекции, трансдермальные пластыри и пероральные таблетки. [19]
Желаемые эффекты феминизирующей гормональной терапии сосредоточены на развитии женских вторичных половых признаков . Эти желаемые эффекты включают: развитие тканей груди, перераспределение жира в организме, уменьшение волос на теле, уменьшение мышечной массы и многое другое. [19] В таблице ниже обобщены некоторые эффекты феминизирующей гормональной терапии у трансгендерных женщин:
Маскулинизирующая гормональная терапия обычно используется трансгендерными мужчинами, которые хотят развития мужских вторичных половых признаков. Маскулинизирующая гормональная терапия обычно включает тестостерон для создания маскулинизации и подавления выработки эстрогена . [33] Варианты лечения включают пероральные , подкожные инъекции или имплантаты , а также трансдермальные ( пластыри , гели ). Дозировка индивидуальна для каждого пациента, зависит от скорости метаболизма пациента и обсуждается с врачом. [34] Наиболее часто назначаемыми методами являются внутримышечные и подкожные инъекции . [ требуется ссылка ] Эта дозировка может быть ежедневной, еженедельной или двухнедельной в зависимости от способа введения и индивидуального пациента. [34]
В отличие от феминизирующей гормональной терапии, люди, проходящие маскулинизирующую гормональную терапию, обычно не нуждаются в дополнительном подавлении гормонов, таком как подавление эстрогена. Терапевтические дозы тестостерона обычно достаточны для подавления выработки эстрогена до желаемых физиологических уровней. [16]
Желаемые эффекты маскулинизирующей гормональной терапии направлены на развитие мужских вторичных половых признаков . Эти желаемые эффекты включают: увеличение мышечной массы, развитие волос на лице, огрубление голоса, увеличение и утолщение волос на теле и многое другое. [35]
В медицинской литературе показано, что гормональная терапия для трансгендерных лиц в целом безопасна, если она проводится под наблюдением квалифицированного медицинского специалиста. [36] Существуют потенциальные риски при гормональном лечении, которые будут контролироваться с помощью скринингов и лабораторных анализов, таких как анализ крови (гемоглобин), функция почек и печени, уровень сахара в крови, калия и холестерина. [34] [18] Прием большего количества лекарств, чем предписано, может привести к проблемам со здоровьем, таким как повышенный риск рака, сердечный приступ из-за загустения крови, тромбов и повышенного холестерина. [34] [37]
Стандарты медицинской помощи, опубликованные Всемирной профессиональной ассоциацией по здоровью трансгендеров (WPATH), обобщают многие риски, связанные с феминизирующей гормональной терапией (изложены ниже). [7] Для получения более подробной информации о профиле безопасности феминизирующей гормональной терапии на основе эстрогена посетите страницу феминизирующей гормональной терапии .
Стандарты медицинской помощи, опубликованные Всемирной профессиональной ассоциацией по здоровью трансгендеров (WPATH), обобщают многие риски, связанные с терапией мужскими гормонами (изложены ниже). [7] Для получения более подробной информации о профиле безопасности терапии мужскими гормонами на основе тестостерона посетите страницу, посвященную терапии мужскими гормонами .
GAHT может ограничить потенциал фертильности. [39] Если трансгендерный человек решит пройти операцию по подтверждению пола , его потенциал фертильности будет полностью утрачен. [40] Перед началом любого лечения люди могут рассмотреть вопросы фертильности и ее сохранения . Варианты включают криоконсервацию спермы , криоконсервацию ооцитов и криоконсервацию ткани яичников . [39] [40]
Исследование, представленное на ENDO 2019 ( конференция Общества эндокринологов ), показывает, что даже после года лечения тестостероном трансгендерный мужчина может сохранить свой фертильный потенциал. [41]
Некоторые интернет-мошенники нацелились на транс-потребителей с помощью продуктов, которые не содержат никаких гормонов или содержат те, которые противоположны рекламируемым. Это может произойти, когда законодательство запрещает или ограничивает доступ к лечению законными медицинскими специалистами. [42]
Многие поставщики используют информированное согласие , посредством которого человек, ищущий гормональную терапию, может подписать заявление об информированном согласии и начать лечение без особого контроля. Для других поставщиков право на участие определяется с использованием основных диагностических инструментов, таких как МКБ-11 или Диагностическое и статистическое руководство по психическим расстройствам (DSM), чтобы классифицировать пациента с гендерной дисфорией . Эндокринологическое общество требует, чтобы врачи, диагностирующие гендерную дисфорию и гендерное несоответствие, были обучены психиатрическим расстройствам с компетенцией в МКБ-11 и DSM-5. Поставщик медицинских услуг также должен получить тщательную оценку психического здоровья пациента и выявить потенциальные психосоциальные факторы, которые могут повлиять на терапию. [43]
Стандарты медицинской помощи WPATH, опубликованные в последний раз в 2022 году, содержат ряд рекомендаций, которые необходимо соблюдать, прежде чем пациенту будет разрешена гормональная терапия, подтверждающая гендер: [38]
Стандарты лечения WPATH различают гормональную терапию, подтверждающую пол, и заместительную гормональную терапию, причем последняя относится к замене эндогенных гормонов после гонадэктомии для предотвращения сердечно-сосудистых и мышечно-скелетных проблем. [38]
Некоторые организации — но меньше, чем в прошлом — требуют, чтобы пациенты провели определенный период времени, проживая желаемую гендерную роль, прежде чем начинать гормональную терапию. Этот период иногда называют опытом реальной жизни (RLE).
В Швеции, например, пациенты, желающие получить доступ к гендерно-подтверждающему медицинскому обслуживанию, должны сначала пройти расширенное обследование у психиатров, в ходе которого они должны — без какой-либо формы медицинского перехода — успешно прожить целый год в соответствии с желаемым полом во всех профессиональных, социальных и личных вопросах. Гендерным клиникам рекомендуется предоставлять пациентам парики и протезы груди для этого начинания. Оценка дополнительно включает, если это возможно, встречи с членами семьи и/или другими близкими пациенту лицами. Пациентам может быть отказано в лечении по любому количеству «психосоциальных измерений», включая выбор работы или семейное положение. [44] [45]
Активисты-трансгендеры и гендерно-неконформисты, такие как Кейт Борнштейн , утверждают, что RLE психологически вреден и является формой «контроля», фактически не позволяющей людям совершать переход как можно дольше, если не навсегда. [46]
В сентябре 2022 года были опубликованы Стандарты медицинской помощи трансгендерным и гендерно-разнообразным людям (SOC) Всемирной профессиональной ассоциации по охране здоровья трансгендеров (WPATH ) версии 8, в которых было отменено требование RLE для всех методов лечения, подтверждающих гендер, включая хирургические вмешательства по подтверждению гендера. [47]
Некоторые трансгендерные люди предпочитают самостоятельно принимать гормонозаместительные препараты, часто потому, что у врачей слишком мало опыта в этой области или потому, что нет врача. Другие принимают их самостоятельно, потому что их врач не выпишет гормоны без письма-одобрения от психотерапевта. Многим терапевтам требуются длительные периоды непрерывной психотерапии и/или реальный жизненный опыт, прежде чем они напишут такое письмо. Поскольку многие люди должны платить за оценку и уход из своего кармана , расходы могут быть непомерно высокими. [ необходима цитата ]
Доступ к лекарствам может быть плохим даже там, где медицинская помощь предоставляется бесплатно. В опросе пациентов, проведенном Национальной службой здравоохранения Соединенного Королевства в 2008 году, 5% респондентов признались, что прибегают к самолечению, а 46% были недовольны количеством времени, которое требуется для получения гормональной терапии. В отчете был сделан частичный вывод: «NHS должна предоставлять услугу, к которой легко получить доступ, чтобы уязвимые пациенты не чувствовали себя вынужденными прибегать к самодельным средствам, таким как покупка лекарств онлайн со всеми вытекающими отсюда рисками. Пациенты должны иметь возможность получить доступ к профессиональной помощи и консультациям, чтобы они могли принимать обоснованные решения о своем лечении, хотят ли они выбрать NHS или частный путь, не подвергая опасности свое здоровье и, в конечном счете, свою жизнь». [48] Самостоятельный прием кросс-гендерных гормонов без медицинского наблюдения может иметь неблагоприятные последствия для здоровья и риски. [49]
Ряд частных компаний попытались повысить доступность гормонозаместительных препаратов и помочь трансгендерным людям преодолеть сложности доступа к лечению. [ необходима цитата ]