Панкреатодуоденэктомия , также известная как операция Уиппла , представляет собой серьезную хирургическую операцию, чаще всего выполняемую для удаления раковых опухолей из головки поджелудочной железы . [2] Он также используется для лечения травм поджелудочной железы или двенадцатиперстной кишки или хронического панкреатита . [2] Из-за общего кровоснабжения органов проксимального отдела желудочно-кишечного тракта хирургическое удаление головки поджелудочной железы также требует удаления двенадцатиперстной кишки , проксимального отдела тощей кишки , желчного пузыря и, иногда, части желудка . [2]

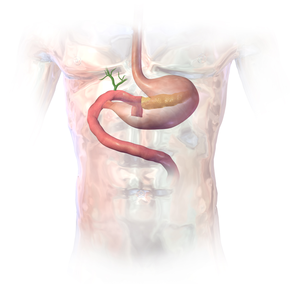
Наиболее распространенный метод панкреатодуоденэктомии заключается в удалении единым блоком дистального отдела (антрального отдела) желудка, первой и второй частей двенадцатиперстной кишки, головки поджелудочной железы, общего желчного протока и желчного пузыря . Лимфатические узлы в этой области часто удаляют и во время операции (лимфаденэктомия). Однако не все лимфатические узлы удаляются при наиболее распространенном типе панкреатодуоденэктомии, поскольку исследования показали, что более обширная операция не приносит пользы пациентам. [3]
В самом начале процедуры, после того как хирурги получили доступ к брюшной полости, осматриваются поверхности брюшины и печени на предмет метастазирования заболевания. Это важный первый шаг, поскольку наличие активного метастатического заболевания является противопоказанием к выполнению операции.
Кровоснабжение поджелудочной железы осуществляется из чревной артерии через верхнюю поджелудочно-двенадцатиперстную артерию и из верхней брыжеечной артерии через нижнюю поджелудочно-двенадцатиперстную артерию . Есть дополнительные более мелкие ветви, отходящие от правой желудочной артерии , которая также происходит от чревной артерии . Причиной удаления двенадцатиперстной кишки вместе с головкой поджелудочной железы является то, что они имеют одно и то же артериальное кровоснабжение (верхняя поджелудочно-двенадцатиперстная артерия и нижняя поджелудочно-двенадцатиперстная артерия). Эти артерии проходят через головку поджелудочной железы, поэтому в случае нарушения единого кровоснабжения необходимо удалить оба органа. Если бы удалили только головку поджелудочной железы, это нарушило бы приток крови к двенадцатиперстной кишке, что привело бы к некрозу тканей .
При сохранении кровоснабжения печени общий желчный проток удаляется. Это означает, что, пока печень остается с хорошим кровоснабжением, хирург должен создать новое соединение для оттока желчи, вырабатываемой в печени. Это делается в конце операции. Хирург установит новое соединение между протоком поджелудочной железы и тощей кишкой или желудком. Во время операции проводят холецистэктомию по удалению желчного пузыря . Эта часть не выполняется целиком, так как желчный пузырь удаляется отдельно.
Соответствующие близлежащие анатомические образования, не удаленные во время процедуры, включают основные сосудистые структуры в этой области: воротную вену , верхнюю брыжеечную вену и верхнюю брыжеечную артерию , нижнюю полую вену . Эти структуры важно учитывать при этой операции, особенно если она проводится по поводу резекции опухоли, расположенной в головке поджелудочной железы. Если опухоль охватывает (окутывает около 50% или более сосуда) чревную артерию, верхнюю брыжеечную артерию или нижнюю полую вену, она считается неоперабельной из-за отсутствия пользы для пациента от операции, но при очень высоком риске. [4] [5] Иногда часть верхней брыжеечной вены или воротной вены прикрепляется к опухоли или неотделима от нее. В этом случае сосудистые хирурги иссекают пораженную часть сосуда, и сосуд восстанавливают либо посредством анастомоза конец в конец, восстановления боковой стенки вены, либо с помощью венозного трансплантата .
Панкреатодуоденэктомия чаще всего выполняется в качестве лечения периампулярного рака , к которому относятся рак желчных протоков, двенадцатиперстной кишки, ампулы или головки поджелудочной железы. [6] Общее кровоснабжение поджелудочной железы, двенадцатиперстной кишки и общего желчного протока требует резекции единым блоком этих многочисленных структур. Другие показания к панкреатодуоденэктомии включают хронический панкреатит , доброкачественные опухоли поджелудочной железы , метастатический рак в поджелудочную железу, множественную эндокринную неоплазию 1 типа [7] и стромальные опухоли желудочно-кишечного тракта . [6]
Панкреатодуоденэктомия — единственное потенциально излечивающее вмешательство при злокачественных опухолях поджелудочной железы . [8] Однако у большинства пациентов с раком поджелудочной железы имеется метастатическое или местно-распространенное неоперабельное заболевание; [9], таким образом, только 15–20% пациентов являются кандидатами на процедуру Уиппла. Хирургическое вмешательство может следовать за неоадъювантной химиотерапией , целью которой является уменьшение опухоли и повышение вероятности полной резекции. [10] Послеоперационная смертность и осложнения, связанные с панкреатодуоденэктомией, стали менее распространенными: уровень послеоперационной смертности снизился с 30–10% в 1980-х годах до менее 5% в 2000-х годах. [11]
Ампулярный рак возникает из слизистой оболочки фатеровой ампулы. [12]
Рак двенадцатиперстной кишки возникает из слизистой оболочки двенадцатиперстной кишки. Большинство случаев рака двенадцатиперстной кишки возникают во второй части двенадцатиперстной кишки, где расположена ампула. [12]
Холангиокарцинома , или рак желчных протоков , является показанием для процедуры Уиппла, когда рак присутствует в дистальной части желчевыводящей системы, обычно в общем желчном протоке, который впадает в двенадцатиперстную кишку. В зависимости от локализации и распространенности холангиокарциномы, лечебная хирургическая резекция может потребовать гепатэктомии или удаления части печени с панкреатодуоденальной резекцией или без нее. [13]
Лечение хронического панкреатита обычно включает купирование боли и лечение экзокринной недостаточности . Некупируемые боли в животе являются основным показанием к хирургическому лечению хронического панкреатита. [14] Удаление головки поджелудочной железы может облегчить обструкцию протоков поджелудочной железы, связанную с хроническим панкреатитом. [15]
Повреждения поджелудочной железы и двенадцатиперстной кишки в результате тупой травмы живота встречаются редко. В редких случаях, когда сообщалось о такой травме, она наблюдалась в результате использования поясного ремня безопасности в дорожно-транспортных происшествиях. [16] Панкреатодуоденэктомия выполнялась, когда травма живота привела к кровотечению вокруг поджелудочной железы и двенадцатиперстной кишки, повреждению общего желчного протока, утечке поджелудочной железы или рассечению двенадцатиперстной кишки. [17] Из-за редкости этой процедуры при травме нет надежных доказательств относительно послеоперационных результатов.
Абсолютными противопоказаниями к процедуре являются метастазы в брюшной полости или близлежащих органах. Чаще всего они обнаруживаются на брюшине, в печени и сальнике. Чтобы определить, есть ли метастазы, хирурги осматривают брюшную полость в начале процедуры после получения доступа. В качестве альтернативы они могут выполнить отдельную процедуру, называемую диагностической лапароскопией , которая включает в себя введение небольшой камеры через небольшой разрез для осмотра брюшной полости. Это может избавить пациента от большого разреза брюшной полости, который произошел бы, если бы ему пришлось перенести начальную часть панкреатодуоденэктомии, которая была отменена из-за метастатического заболевания. [18]
Дополнительные противопоказания включают окклюзирование крупных сосудов (таких как чревная артерия, нижняя полая вена или верхняя брыжеечная артерия), как указано выше.
Клинические испытания не смогли продемонстрировать значительные преимущества тотальной панкреатэктомии для выживаемости , главным образом потому, что у пациентов, подвергшихся этой операции, обычно развивается особенно тяжелая форма сахарного диабета, называемая хрупким диабетом . Иногда панкреатикоеюностомия может не держаться должным образом после завершения операции, и инфекция может распространиться внутрь пациента. Это может привести к повторной операции вскоре после этого, в ходе которой удаляется оставшаяся часть поджелудочной железы (а иногда и селезенки ) , чтобы предотвратить дальнейшее распространение инфекции и возможные осложнения . В последние годы набирает популярность, особенно среди европейских хирургов, панкреатодуоденальная резекция с сохранением привратника (также известная как процедура Траверсо-Лонгмайра/PPPD). Основное преимущество этого метода заключается в том, что теоретически должен быть сохранен привратник и, следовательно, нормальное опорожнение желудка. [19] Имеются противоречивые данные относительно того, связана ли панкреатодуоденальная резекция с сохранением привратника с повышенной вероятностью опорожнения желудка. [20] [21] На практике он показывает такую же долгосрочную выживаемость, как и болезнь Уиппла (панкреатодуоденэктомия + гемигастрэктомия), но у пациентов наблюдается улучшение восстановления веса после PPPD, поэтому ее следует выполнять, когда опухоль не затрагивает желудок. лимфатические узлы по изгибам желудка не увеличены. [21]
По сравнению со стандартной процедурой Уиппла, техника панкреатодуоденэктомии с сохранением привратника связана с более коротким временем операции и меньшей интраоперационной кровопотерей, что требует меньшего количества переливания крови. Послеоперационные осложнения, госпитальная смертность и выживаемость при использовании этих двух методов не различаются. [22] [23] [24]
Панкреатодуоденэктомия по любым стандартам считается серьезной хирургической процедурой.
Многие исследования показали, что больницы, где данная операция проводится чаще, имеют лучшие общие результаты (особенно в случае более сложных процедур, таких как панкреатодуоденэктомия). Часто цитируемое исследование, опубликованное в Медицинском журнале Новой Англии, показало, что уровень операционной смертности в четыре раза выше (16,3 против 3,8%) в больницах с небольшим объемом (в среднем менее одной панкреатодуоденальной резекции в год), чем в больницах с большим объемом (16 или 16 больше в год) больницы. Было обнаружено, что даже в крупных больницах заболеваемость варьируется почти в четыре раза в зависимости от того, сколько раз хирург ранее выполнял эту процедуру. [25] де Уайльд и др. сообщили о статистически значимом снижении смертности одновременно с централизацией процедуры в Нидерландах. [26]
В одном исследовании сообщалось, что фактический риск в 2,4 раза превышает риск, указанный в медицинской литературе, с дополнительными вариациями в зависимости от типа учреждения. [27]
Тремя наиболее распространенными послеоперационными осложнениями являются задержка опорожнения желудка, утечка желчи и утечка из поджелудочной железы. Задержка опорожнения желудка, обычно определяемая как неспособность переносить обычную диету к концу первой послеоперационной недели и необходимость установки назогастрального зонда, возникает примерно в 17% операций. [28] [29] Во время операции создается новое желчное соединение (обычно холедохально-тощекишечный анастомоз, соединяющий общий желчный проток и тощую кишку). Это новое соединение может дать утечку в 1-2% операций. Поскольку это осложнение довольно распространено, при этой процедуре хирург обычно оставляет дренаж на месте. [30] Это позволяет обнаружить утечку желчи по повышенному уровню билирубина в отводимой жидкости. Утечка из поджелудочной железы или свищ поджелудочной железы, определяемый как жидкость, дренируемая после 3-го дня после операции и имеющая содержание амилазы , превышающее или равное в 3 раза верхнему пределу нормы, возникает в 5-10% операций [31] [32] , хотя изменения в определение свища теперь может включать гораздо большую долю пациентов (свыше 40%). [33]
Сразу после операции за пациентами наблюдают на предмет восстановления функции кишечника и соответствующего дренажа брюшной полости с закрытым отсасыванием.
Илеус , который относится к функциональной обструкции или аперистальтике кишечника, является физиологическим ответом на абдоминальную хирургию, включая процедуру Уиппла. [34] Хотя послеоперационная непроходимость кишечника обычно проходит самостоятельно, длительная послеоперационная непроходимость кишечника возникает, когда у пациентов развивается тошнота, вздутие живота, боль или непереносимость пищи через рот. [35] В ближайшем послеоперационном периоде принимаются различные меры, чтобы минимизировать длительную послеоперационную кишечную непроходимость. Назогастральный зонд обычно используется для аспирации и дренирования желудочного и кишечного содержимого. Рекомендуется передвигаться, чтобы стимулировать восстановление функции кишечника. Использование опиоидных препаратов , которые нарушают перистальтику кишечника, ограничено. [36]
Эта процедура была первоначально описана Алессандро Кодивиллой , итальянским хирургом, в 1898 году. [37] Первая резекция периампулярного рака была выполнена немецким хирургом Вальтером Каушем в 1909 году и описана им в 1912 году. Ее часто называют процедурой Уиппла или Процедура Уиппла , в честь американского хирурга Аллена Уиппла , который разработал улучшенную версию операции в 1935 году, находясь в Колумбийско-Пресвитерианском медицинском центре в Нью-Йорке [38] и впоследствии внес множество усовершенствований в свою технику.
Фингерхут и др. утверждают, что, хотя термины панкреатодуоденэктомия и панкреатодуоденэктомия часто используются в медицинской литературе как синонимы, тщательное изучение их этимологии дает разные определения этих двух терминов. [1] В результате авторы предпочитают панкреатодуоденэктомию панкреатодуоденэктомии по названию этой процедуры, поскольку, строго говоря, панкреатодуоденэктомия должна относиться к резекции двенадцатиперстной кишки и протока поджелудочной железы, а не самой поджелудочной железы . [1]