
Хирургическая сетка — это медицинский имплантат , изготовленный из рыхлой сетки , который используется в хирургии в качестве постоянной или временной структурной поддержки для органов и других тканей . Хирургическая сетка может быть изготовлена как из неорганических , так и из биологических материалов и используется в различных операциях, хотя наиболее распространенным применением является грыжесечение . Ее также можно использовать для реконструктивных работ, например, при пролапсе тазовых органов [1] или для восстановления физических дефектов (в основном стенок полостей тела ), созданных обширными резекциями или травматической потерей ткани.
Постоянные сетки остаются в организме, тогда как временные со временем рассасываются. В 2012 году было показано, что одна временная сетка полностью рассосалась через три года в ходе научного испытания на овцах. [2] Некоторые типы сеток сочетают в себе постоянные и временные сетки, в том числе рассасывающийся викрил , изготовленный из полигликолевой кислоты , и пролен , нерассасывающийся полипропилен. [3]
Данные о механическом и биологическом поведении сетки in vivo не всегда могут отражать условия внутри человеческого тела из-за испытаний на нечеловеческих организмах . Большинство опубликованных отчетов экспериментируют на мышах, тем самым создавая вероятность возможных различий при введении в человеческое тело. Кроме того, большинство опубликованных отчетов об исследованиях ссылаются на сетки, которые в настоящее время запрещены на рынке медицинских устройств из-за осложнений после операции. Кроме того, отсутствие одобренных FDA нормативных протоколов и универсальных стандартных рабочих процедур приводит к множеству различных методов тестирования от исследователя к исследователю. Эксперименты могут обнаружить различные результаты для некоторых сеток. [ необходима цитата ] [ оригинальное исследование? ]
Основная функция хирургической сетки — поддерживать выпавшие органы временно или постоянно. Чаще всего она используется при грыжесечении в брюшной полости, которое требуется, когда орган выступает через мышцы живота. Хирургическая сетка также может использоваться для реконструкции тазовой или вагинальной стенки у женщин и применяется в качестве дополнительного направляющего элемента для роста поврежденной ткани. В идеале эти имплантаты должны быть достаточно прочными, чтобы выдерживать механические нагрузки и действия любой области тела, частью которой они становятся.
Хирургия грыжи является одним из наиболее распространенных современных применений хирургической сетки. Грыжи возникают, когда органы или жировая ткань выпячиваются через отверстия или ослабленные области мышц, обычно в брюшной стенке. Хирургическая сетка имплантируется для усиления восстановления тканей и минимизации частоты рецидивов. Операция может быть выполнена лапароскопически (внутренне) или открыто с использованием различных материалов, доступных для протезирования. [4] Полипропилен (ПП) является наиболее часто используемым типом сетки, хотя он может быть неудобен для пациента после имплантации. Другим типом, который реже используется в хирургии грыжи, является полиэтилентерефталат (ПЭТ), который сталкивается с осложнениями, поскольку он легко разрушается после нескольких лет имплантации, стирая эффекты операции. Политетрафторэтилен ( ПТФЭ ) также используется, но он производится в форме фольги и имеет трудности с интеграцией в окружающие ткани, поэтому он теряет стабильность. [5]
Подобно хирургии грыжи, синтетические сетки могут использоваться и при пролапсе органов в области таза. Пролапс органов таза встречается у 50% женщин старше 50 лет с анамнезом одних или более вагинальных родов в течение жизни. [6] Хирургия сетки может проводиться в различных областях тазовой области, таких как цистоцеле, ректоцеле и свод влагалища или матка. Наиболее часто используемым материалом, как и в хирургии грыжи, является ПП, который считается имеющим приемлемую биосовместимость в этой области. Он вызывает легкую воспалительную реакцию, но имеет тенденцию прилипать к внутренним органам. [6]
Стенка влагалища состоит из трех слоев: слизистая оболочка, мышечная оболочка, адвентициальная оболочка. При пролапсе гладкие волокна мышечной оболочки повреждаются. Пролапс у женщин также приводит к увеличению жесткости таза, особенно у женщин в постменопаузе. [6] Хирургическая сетка, используемая при реконструкции таза, должна противостоять этой жесткости, но если модуль упругости слишком высок, она не будет достаточно поддерживать органы. Напротив, если сетка слишком жесткая, ткань будет разрушаться, а воспалительные реакции приведут к послеоперационным осложнениям. После имплантации полипропиленовая сетка иногда демонстрирует микротрещины, расслоение волокон и фиброз. [7]
Кроме того, сетка достаточно прочна, чтобы выдерживать основные действия и поведение ткани в физиологических условиях, особенно во время регенерации ткани через саму сетку. [6] Область подвергается различным нагрузкам, исходящим от содержимого брюшной полости, давлению мышц брюшной полости/диафрагмы и половых органов, а также респираторным воздействиям. Для среднестатистической женщины репродуктивного возраста таз должен выдерживать нагрузки 20 Н в положении лежа на спине, 25–35 Н в положении стоя и 90–130 Н при кашле. [6] Любая сетка, имплантируемая в область таза, должна быть достаточно прочной, чтобы выдерживать эти нагрузки.
В 2018 году Соединенное Королевство временно приостановило использование вагинальных сетчатых имплантатов для лечения недержания мочи до дальнейшего изучения рисков и доступных мер безопасности. [8]
В Соединенных Штатах FDA переклассифицировало трансвагинальную хирургическую сетку как «класс III» (высокий риск) в 2016 году [9] , а в конце 2018 года ввело обязательную подачу заявок на предварительное одобрение сетки, предназначенной для трансвагинальной коррекции пролапса тазовых органов, с дальнейшим расследованием, запланированным на 2019 год. [10] Затем, 16 апреля 2019 года, FDA приказало всем производителям трансвагинальных хирургических сеток немедленно прекратить их продажу и распространение. [9]

Имплантация сетки естественным образом вызовет воспалительную реакцию на вставленную сетку, но биосовместимость варьируется от того, насколько легко она интегрируется, до того, насколько серьезна реакция на инородное тело. Минимальная реакция включает образование фиброза вокруг протеза (очень похоже на образование рубцовой ткани); эта реакция генерируется с наилучшей формой биосовместимости. Физическая реакция запускает острую воспалительную реакцию, которая включает образование гигантских клеток и впоследствии гранулем, что означает, что ткань «достаточно хорошо переносит» сетку. Наконец, химическая реакция допускает серьезную воспалительную реакцию во время попытки интеграции ткани и сетки, включая пролиферацию фибробластических клеток. [6] В конечном счете, цель создания хирургической сетки состоит в том, чтобы сформулировать такую, которая имеет минимальную реакцию in vivo , чтобы обеспечить максимальный комфорт для пациента, избежать инфекции и обеспечить чистую интеграцию в организм для восстановления тканей.
На биосовместимость сетки влияет ряд факторов. Пористость сетки — это отношение пор к общей площади, и она играет роль в развитии либо бактериальной инфекции, либо гладкой регенерации тканей в зависимости от размера пор. Размеры пор менее 10 микрометров восприимчивы к инфекции, поскольку бактерии могут проникать и размножаться, в то время как макрофаги и нейтрофилы слишком велики, чтобы пройти через них, и не могут помочь в их устранении. При размерах пор, превышающих 75 микрометров, фибробласты, кровеносные сосуды и коллагеновые волокна проходят через них в рамках регенерации тканей. Хотя нет общего консенсуса относительно наилучшего размера пор, можно сделать вывод, что более крупные поры лучше подходят для развития ткани и интеграции in vivo . [6]
Зная это, текущая проблема с различными сетками, используемыми во всех типах операций, заключается в том, что они недостаточно биосовместимы. ПП оказывается эффективной сеткой для корректировки выпавших органов, но может вызывать сильный дискомфорт у пациента из-за своего высокого модуля упругости. Это делает протез жестче и приводит к более выраженной воспалительной реакции, что затрудняет интеграцию в организм с врастанием тканей. Как уже упоминалось ранее, ПЭТ слишком легко разрушается in vivo , и ткани с трудом интегрируются с ПТФЭ. По этим причинам исследователи начинают искать различные типы хирургической сетки, которые могут подходить для биологической среды и обеспечивать лучший комфорт при поддержке выпавших органов. [5]
Одним из конкретных типов изучаемой сетки является поливинилиденфторид (ПВДФ) или нановолоконная сетка, которая, как было установлено, более устойчива к гидролизу и распаду, в отличие от ПЭТ, и не увеличивает свою жесткость по мере старения, в отличие от ПП. Она тестируется как для хирургии грыжи, так и для хирургии тазовой/влагалищной стенки и производится путем размещения волокон слой за слоем, тогда как ПП создается с помощью процесса, похожего на ткачество. Это придает нановолоконной сетке тяжелую, но малопористую структуру, а также добавляет большую жесткость и порог напряжения по сравнению с ПП. Это подтверждается наличием HSP70 — индикатора клеточного стресса и защитника формирования клеток от повреждений, что полезно для протеза и формирования тканей, — который отслеживался и наблюдался в большем присутствии в имплантатах ПВДФ. [11] Наблюдения за нановолоконной сеткой in vitro дали доказательства миграции и пролиферации клеток на наборе [ необходимо разъяснение ] сетки. Отмечен успешный рост клеток с удлиненной веретенообразной формой и четкими границами. [11]
Значительным преимуществом использования нановолоконной сетки является то, что она может переносить гораздо больше стволовых клеток, чем традиционная полипропиленовая сетка, что может улучшить клеточную терапию пролапса тазовых органов и методы регенерации. Другим важным преимуществом PVDF является образование капилляров через 12 недель, что необходимо для заживления ран . Чем быстрее происходит неоваскуляризация, тем быстрее может быть восстановлена и регенерирована ткань, что снижает вероятность обнажения или выдавливания сетки. [11]
Некоторые усовершенствования PVDF также должны быть сделаны, прежде чем его можно будет использовать в хирургии человека. Хотя модуль упругости выше, чем у PP, результирующее растяжение при одинаковом напряжении намного меньше, что может вызвать осложнения, такие как дегенерация тканей и потеря механической прочности. Нановолокнистая сетка в настоящее время также способствует большей реакции на инородное тело и воспалительной реакции, что ставит под угрозу биосовместимость сетки. [11] По этим причинам PVDF все еще рассматривается и экспериментально используется для имплантатов тела.
Воспалительные реакции на вставку сетки способствуют формированию ткани вокруг волокон сетки и пролиферации фибробластов, полиморфонуклеоцитов и макрофагов, которые способствуют интеграции сетки. Неспособность разрешить воспалительные реакции может привести к реакциям на инородное тело и окончательной инкапсуляции имплантата, что сводит на нет любую функциональную цель, которой должен был служить имплантат. Известно, что мезенхимальные стволовые клетки (МСК) уменьшают воспалительные реакции, которые в сочетании с хирургической сеткой могут помешать им стать неконтролируемыми и слишком сложными для укрощения. МСК в сочетании с хирургическими сетками могут использоваться как готовые продукты и усиливать поляризацию макрофагов как в условиях in vivo, так и in vitro. Это может стимулировать противовоспалительную реакцию и регулировать воспалительную реакцию, связанную с имплантацией сетки. [12]
Наряду с эрозией сетки, миграцией сетки и кишечно-кожным свищом, инфекции в месте хирургического вмешательства (SSI), связанные с сеткой, остаются значительной проблемой здравоохранения. [13] Ежегодно около 60 000 операций по удалению паховых и вентральных грыж становятся инфицированными, с аналогичными показателями в Европе. [13] CDC различает поверхностные SSI, которые затрагивают только кожу и подкожную клетчатку, и глубокие SSI, когда инфекция может поселиться на импланте и, таким образом, требуют более сложных протоколов лечения. [14]
Патогенез, стоящий за загрязнениями, связанными с сеткой, в основном обусловлен кожей или слизистой оболочкой пациента во время первичного разреза и клинической практики. Было обнаружено, что введение медицинских устройств увеличивает восприимчивость к поглощению адгезивных бактерий в 10 000–100 000 раз. [15] В случае операций по удалению грыжи от одной трети до двух третей имплантированной сетки будут загрязнены в точке введения, хотя только небольшое количество из них вызовет инфекцию. Многие факторы влияют на вероятность возникновения инфекции в материале сетки, среди которых тип хирургической процедуры и местоположение имеют наибольшее значение. [16] Например, вероятность возникновения инфекции составляет 2–4% для открытого пахового восстановления, но достигает 10% для восстановления послеоперационной грыжи. [17] Лапароскопия имеет самый низкий уровень инфицирования, который обычно колеблется ниже 1% и составляет всего 0,1%. [17] Другими факторами, влияющими на вероятность заражения, являются кривая обучения хирурга, поскольку менее опытному хирургу может потребоваться больше времени для проведения операции, и, таким образом, увеличить время, в течение которого разрез будет открыт. Кроме того, тип сетки, при огромном выборе доступных сегодня протезов, можно различить на основе материала и состава, архитектуры нити, абсорбируемости и веса. Демографические данные пациента также влияют на вероятность заражения; к ним относятся курение, диабет, иммунодефицит и ожирение.
Прогностические факторы для ранних и поздних инфекций в области хирургического вмешательства включают воспаление, лихорадку, очаговую болезненность, эритему, отек с выделением гноя, покраснение, жар или боль. [18] Затем это будет оценено с помощью КТ или МРТ с последующей аспирацией жидкости и посевом. Виды стафилококков, а именно S. aureus и S. epidermidis, составляют приблизительно 90% для возникновения инфекций, с преобладающим присутствием метициллин-резистентного Staphylococcus aureus (MRSA). [19] Грамотрицательные виды, такие как Pseudomonas sp., Enterobacteriaceae , также часто встречаются. С многовидовыми биопленками также часто встречаются. Если инфекция оседает на сетке, введение антибиотиков обычно неэффективно из-за барьера между кровью и сеткой, и удаление сетки потребуется для более чем 40% глубоких инфекций в области хирургического вмешательства. [20]
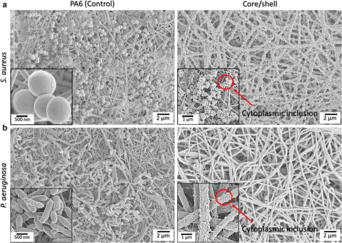
С точки зрения материаловедения сетка может играть пассивную роль в антибактериальной защите посредством своей архитектуры или активную роль, объединяя терапевтические средства в составе сетки. Например, было обнаружено, что монофиламентные сетки в два раза менее склонны к адгезии бактерий, чем многофиламентные сетки. [22] В качестве системы доставки лекарств грыжевая сетка может использоваться для доставки антибиотиков, [23] антисептиков, [24] противомикробных препаратов, [21] противомикробных пептидов [25] или наночастиц. [26] Для внедрения интеграции таких веществ могут использоваться различные методы, включая погружение/замачивание, физическое покрытие, химическую функционализацию поверхности и электропрядение.
Одобренные FDA антимикробные сетки для лечения грыжи
Через 36 месяцев тестовая сетка полностью рассосалась