Спонтанное расслоение коронарной артерии ( SCAD ) — редкое, но потенциально смертельное состояние, при котором в одной из коронарных артерий , снабжающих сердце, спонтанно образуется скопление крови или гематома в стенке артерии из-за разрыва стенки. SCAD — одно из возможных расслоений артерии . [1]
SCAD является основной причиной сердечных приступов у молодых, в остальном здоровых женщин, у которых обычно отсутствуют типичные факторы риска сердечно-сосудистых заболеваний. Хотя точная причина пока неизвестна, SCAD, вероятно, связана с изменениями, которые происходят во время и после беременности, или, возможно, с генетикой, гормональными влияниями, воспалительными проблемами или изменениями из-за болезни. Эти изменения приводят к рассечению стенки, что ограничивает приток крови к сердцу и вызывает симптомы. SCAD часто диагностируется в катетерной лаборатории с помощью ангиографии , хотя существуют более продвинутые подтверждающие тесты. Хотя риск смерти из-за SCAD низок, он имеет относительно высокую частоту рецидивов, что приводит к дальнейшим симптомам, похожим на сердечный приступ, в будущем.
SCAD часто проявляется как сердечный приступ у молодых и средних здоровых женщин. [2] Эта картина обычно включает боль в груди, учащенное сердцебиение, одышку, потливость, сильную усталость, тошноту и головокружение. [3] У небольшого числа людей с SCAD также может наблюдаться кардиогенный шок (2-5%), желудочковые аритмии (3-11%) или после внезапной сердечной смерти . [4] SCAD, связанная с беременностью и послеродовым периодом, обычно имеет худшие исходы по сравнению с другими случаями. [4]
Факторы риска включают беременность и послеродовой период. Данные свидетельствуют о том, что сосудистые изменения, связанные с эстрогеном и прогестероном, влияют на коронарные артерии в этот период, способствуя SCAD. [4] Некоторые отчеты о случаях и серии случаев предполагают связь с аутоиммунными воспалительными заболеваниями, но не было более крупных исследований для изучения этой связи. [4] Основные наследственные состояния, такие как фибромышечная дисплазия [5] и заболевания соединительной ткани (например, синдром Марфана , синдром Элерса-Данлоса и синдром Лоеса-Дитца ) связаны с SCAD, [6] [4] Триггерами SCAD могут быть сильный физический или эмоциональный стресс, но во многих случаях они не имеют очевидной причины. [7] [8]
Симптомы SCAD являются результатом ограничения размера просвета пораженной коронарной артерии. Кровотечение в стенке артерии ( tunica intima ), происходящее из микрососудов, которые перфузируют этот мышечный слой ( vasa vasorum ), приводит к скоплению крови, или гематоме , между слоями стенки артерии. [1] Гематома закрывает просвет, препятствуя току крови к сердечной мышце ( myocardium ). В некоторых случаях (~30%) эта гематома (также называемая интрамуральной гематомой) также сопровождается разрывом самого внутреннего слоя артерии - монослоя эндотелиальных клеток, называемого tunica intima . Неясно, предшествует ли это или следует за кровотечением в стенке артерии. [9] Движение крови в стенке артерии (как при наличии, так и при отсутствии разрыва интимы) называется «ложным просветом ». [10] [11] [12] Ограничение кровотока в «истинном» просвете ограничивает доступ кислорода и питательных веществ к сердечной мышце или миокарду . В результате миокард продолжает требовать кислород, но не получает его в достаточном количестве от коронарной артерии. Этот дисбаланс приводит к ишемии , повреждению и в некоторых случаях может привести к гибели ткани миокарда, вызывая сердечный приступ ( инфаркт миокарда ).

Хотя молекулярные механизмы, лежащие в основе SCAD, все еще плохо изучены, исследования предполагают, что дисфункция vasa vasorum , микрососудов, которые перфузируют мышечный слой коронарной артерии, приводит к кровотечению. Существует обратная корреляция между количеством vasa vasorum, присутствующих в областях коронарной артерии , и вероятностью поражения области SCAD. [1] Была выдвинута гипотеза, что изменения в прочности стенки сосуда из-за дисфункции пути TGF-β , внеклеточного матрикса и сократимости гладкомышечных клеток сосудов изменяют способность vasa vasorum перфузировать стенку сосуда, что приводит либо к (1) потенциальному образованию микротромбов и кровотечению, либо (2) области гипоксии, которая, вероятно, вызовет ангиогенез образования новых микрососудов новых незрелых (и, следовательно, протекающих) сосудов. [1]
Вероятно, что и генетика, и окружающая среда играют роль в возникновении SCAD. Ряд генетических вариантов были связаны с повышенным риском SCAD. Как и в случае с диссекцией (медицинской) в целом, идентифицированные гены подразумевают дисфункцию в четырех основных клеточных молекулярных путях: путь TGF-β , [13] путь внеклеточного матрикса , сократимость гладкомышечных клеток сосудов и клеточный метаболизм. [1] Варианты в генах, включая ALDH18A1, COL3A1, COL4A1, FBN1 и ACVR1, были вовлечены в исследование 91 не связанных между собой случаев SCAD. [13]

Учитывая демографические данные SCAD, важно поддерживать высокий индекс подозрения на это состояние у женщин с низким риском, имеющих симптомы острого коронарного синдрома . Первичная оценка может показать изменения ЭКГ с подъемом ST, как при сердечных приступах, вызванных другими причинами. SCAD составляет 2-4% всех случаев острого коронарного синдрома. [14]
При типично повышенных сердечных биомаркерах и изменениях ЭКГ людям часто приходится проходить коронарную ангиографию . [4] [15] [16] Важно распознать SCAD с помощью ангиографии, поскольку другие подтверждающие меры несут повышенный риск. [17]
Существует 3 типа SCAD на основе ангиографических и анатомических критериев; с обозначениями, основанными на местоположении и степени гематомы в стенках коронарных артерий. [18] SCAD типа 1 возникает в результате разрыва интимы коронарной артерии (разрыв самого внутреннего слоя артериальной стенки), создавая ложный просвет, когда кровь течет в новое пространство. [18] Поражение SCAD типа 1 видно на ангиографии или внутрисосудистой визуализации как рентгенопрозрачный лоскут, разделяющий два канала потока; отделяя ложный просвет от истинного просвета коронарной артерии. [18] SCAD типа 2, наиболее распространенный тип поражений SCAD, наблюдаемый у 60-75% пациентов, возникает из-за интрамуральной гематомы или скопления крови в мышечном слое стенки коронарной артерии при отсутствии разрыва интимы. [18] На коронарной ангиографии это проявляется резким изменением калибра коронарных артерий с длинным сегментом диффузно суженной артерии (обычно длиннее 20 мм). [18] Тип 2 SCAD подразделяется на тип 2A, где суженный сегмент коронарной артерии фланкирован сегментами нормального калибра, и тип 2B, где стеноз продолжается до конечной части коронарной артерии. [18] Тип 3 SCAD, наименее распространенный тип, также обусловлен интрамуральной гематомой, вызывающей коронарный стеноз, но поражения короче, чем при типе 2 SCAD, и составляют менее 20 мм в длину. [18] Из-за короткого сегмента коронарного стеноза при SCAD типа 3 часто бывает трудно отличить поражения SCAD типа 3 от коронарного стеноза, вызванного атеросклеротическими бляшками, и для различения этих двух состояний часто требуется внутрикоронарная визуализация. [18] Некоторые авторы предложили четвертое обозначение SCAD, SCAD типа 4, при котором наблюдается полная внутрипросветная окклюзия коронарной артерии из-за любого из ранее упомянутых типов (тип 1–3). [18]
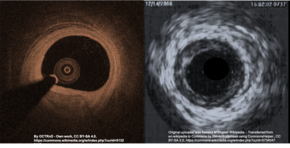
Внутрикоронарная визуализация (ICI), состоящая из внутрикоронарной оптической когерентной томографии (OCT) и внутрисосудистого ультразвукового исследования (IVUS), может помочь отличить SCAD от атеросклеротического поражения , когда это трудно сделать с помощью ангиографии. [19] Методы ICI обеспечивают прямой обзор стенок коронарной артерии для подтверждения SCAD, но на самом деле могут ухудшить расслоение, поскольку зонды вводятся в поврежденную область. [4] ICI дает 3,4% риск ятрогенного расслоения у людей с SCAD по сравнению с 0,2% риском в общей популяции. [4] Из двух методов ICI, OCT — более новая методика — имеет лучшее пространственное разрешение, чем IVUS, и является предпочтительной методикой, если требуется ICI, [4] но необходимость введения дополнительного контраста при OCT создает риск ухудшения расслоения. [14]
В некоторых исследованиях предлагается коронарная КТ-ангиография для оценки SCAD у людей с низким риском, и исследования этого подхода продолжаются. [4] [17]
Лечение зависит от имеющихся симптомов. Большинству людей, которые гемодинамически стабильны без коронарного поражения высокого риска, рекомендуется консервативное медицинское лечение с контролем артериального давления. [4] [20] [21] У таких людей, особенно если ангиография показывает адекватный коронарный поток, наиболее вероятный курс обычно приводит к спонтанному заживлению, часто в течение 30 дней. [22] Антикоагуляцию следует прекратить при диагностике SCAD на коронарной ангиографии, поскольку продолжение антикоагуляции может привести к гематоме и распространению расслоения. [18]
В случаях, связанных с коронарными артериями высокого риска, гемодинамической нестабильностью или отсутствием улучшения или ухудшением после первоначальных попыток лечения, может потребоваться срочное лечение с помощью коронарных стентов или аортокоронарного шунтирования . [17] Стенты несут риск ухудшения расслоения или имеют повышенный риск других осложнений, поскольку стенки сосудов при SCAD уже слабы из-за заболевания до введения стента. [4] Крупных исследований аортокоронарного шунтирования нет, но этот подход используется для перенаправления крови к сердцу вокруг пораженной области в случаях, связанных с левой главной коронарной артерией или когда другие подходы неэффективны. [4] [23] [24]
Стенокардия или боль в груди из-за коронарной недостаточности может сохраняться в течение нескольких месяцев после SCAD, иногда даже когда повторная ангиография показывает заживление сосудов. Антиангинальные средства, такие как нитраты , блокаторы кальциевых каналов и ранолазин, показаны в качестве антиангинальных фармакологических средств после SCAD. [18] Контроль гипертонии также показан после SCAD, причем бета-блокаторы особенно показывают снижение рецидива SCAD. [18] Статины не рекомендуются для лечения после SCAD (при отсутствии других показаний для статинов), поскольку инфаркты миокарда при SCAD не являются результатом атеросклеротических бляшек. [18] Кардиологическая реабилитация рекомендуется всем пациентам после инфаркта миокарда из-за SCAD и связана с уменьшением симптомов стенокардии и повышением психологического благополучия. [18] Двойную антиагрегантную терапию следует начинать после чрескожного коронарного вмешательства (стентов) для лечения SCAD и продолжать в течение как минимум 1 года после этого. [18] Двойную антиагрегантную терапию во время острой фазы и в течение как минимум 1 года после медикаментозного лечения SCAD также можно использовать на основе экспертного консенсуса. [18]
Физический стресс связан с рецидивом SCAD, но у пациентов с SCAD не установлены параметры сердечного ритма, артериального давления или силовых упражнений. В целом, пациентам с SCAD рекомендуется избегать изометрических упражнений , высокоинтенсивных тренировок на выносливость, упражнений до изнеможения и занятий, включающих длительную пробу Вальсальвы , чтобы снизить риск рецидива SCAD. [18]
После устранения SCAD люди часто проходят типичную послеинфарктную терапию, хотя беременным женщинам может потребоваться измененная терапия из-за возможности влияния некоторых тератогенных сердечных препаратов на развитие плода . [17] В зависимости от клинической ситуации врачи могут проводить скрининг на сопутствующие заболевания соединительной ткани. [17]
У людей с SCAD наблюдается низкая внутрибольничная смертность после лечения. Однако поражение может ухудшиться после выписки из больницы в течение первого месяца. [17] [25] Одно исследование показало, что уровень смертности после SCAD составляет 1,2%, но риск смерти, сердечных приступов или инсультов составляет 19,9%. [26] Даже после этого SCAD имеет высокий риск рецидива в 30% в течение 10 лет, часто в другом месте, чем первоначальное поражение, — это означает, что стенты, установленные в месте первого поражения, могут не защитить от второго. [17] Учитывая отсутствие консенсуса относительно причины SCAD, профилактика будущего SCAD может включать медикаментозную терапию, консультирование по поводу повторной беременности (для тех, у кого была SCAD, связанная с беременностью) или избегание терапии эстрогенами. [ необходима цитата ]
В настоящее время проводятся исследования для определения причин SCAD, чтобы предотвратить рецидив или потенциальное начало у членов семей пациентов с SCAD, находящихся в группе риска. Например, австралийские исследователи из Института кардиологической науки имени Виктора Чанга создали линии индуцированных плюрипотентных стволовых клеток (iPSC) от пациентов для моделирования SCAD «в чашке Петри». [27]
SCAD является наиболее распространенной причиной сердечных приступов у беременных и родивших женщин. Более 90% людей, у которых развивается SCAD, — женщины. [25] Это особенно распространено среди женщин в возрасте 43–52 лет. [17] Благодаря ангиографии и улучшению распознавания состояния диагностика SCAD улучшилась с начала 2010-х годов. В то время как предыдущие исследования сообщали о распространенности SCAD менее 1% у пациентов с острым коронарным синдромом, более поздние данные свидетельствуют о том, что распространенность SCAD у пациентов с острым коронарным синдромом может составлять 2–4%. [28]
SCAD была впервые описана в 1931 году при посмертном исследовании 42-летней женщины. [29] [28] Однако из-за отсутствия технологий распознавания и диагностики литература по SCAD до 21-го века включала только отчеты о случаях и серии. [28] С недавним появлением коронарной ангиографии и интракоронарной визуализации распознавание и диагностика SCAD значительно возросли, особенно в 2010-х годах. [28]