
Бета-лактамазы ( β-лактамазы ) — это ферменты ( EC 3.5.2.6), вырабатываемые бактериями , которые обеспечивают множественную устойчивость к бета-лактамным антибиотикам, таким как пенициллины , цефалоспорины , цефамицины , монобактамы и карбапенемы ( эртапенемы ), хотя карбапенемы относительно устойчивы к бета-лактамазе. Бета-лактамаза обеспечивает устойчивость к антибиотикам, разрушая структуру антибиотиков . Все эти антибиотики имеют общий элемент в своей молекулярной структуре: четырехатомное кольцо, известное как бета-лактамное (β-лактамное) кольцо. Путем гидролиза фермент лактамаза разрывает β-лактамное кольцо, дезактивируя антибактериальные свойства молекулы.
Бета-лактамазы, вырабатываемые грамотрицательными бактериями, обычно секретируются, особенно когда в окружающей среде присутствуют антибиотики. [1]
Структура сериновой β-лактамазы Streptomyces (SBL) представлена 1BSG. Альфа-бета-складка ( InterPro : IPR012338 ) напоминает структуру DD -транспептидазы , из которой, как полагают, произошел фермент. β-лактамные антибиотики связываются с DD -транспептидазами, ингибируя биосинтез клеточной стенки бактерий. Сериновые β-лактамазы группируются по сходству последовательностей в типы A, C и D.
Другой тип бета-лактамазы относится к типу металло («тип B»). Металло-бета-лактамазам (MBL) для их каталитической активности необходимы ионы металла (1 или 2 иона Zn 2+ [2] ) на их активном сайте. [3] Структура металло-бета-лактамазы 1 Нью-Дели представлена 6C89. Она напоминает РНКазу Z , от которой, как полагают, она произошла.
Два типа бета-лактамаз работают на основе двух основных механизмов открытия β-лактамного кольца. [2]
SBL по структуре и механизму схожи с β-лактамными целевыми пенициллинсвязывающими белками (PBP), которые необходимы для построения и модификации клеточной стенки. SBL и PBP ковалентно изменяют остаток серина в активном центре. Разница между PBP и SBL заключается в том, что последний генерирует свободный фермент и неактивный антибиотик путем очень быстрого гидролиза промежуточного продукта ацил-фермента. [ необходима цитата ]
MBL используют ионы Zn2 + для активации молекулы воды связывающего участка для гидролиза β-лактамного кольца. Хелаторы цинка недавно были исследованы в качестве ингибиторов металло-β-лактамаз, поскольку они часто способны восстанавливать восприимчивость к карбапенемам. [4]
Пенициллиназа — это особый тип β-лактамазы, проявляющий специфичность к пенициллинам , опять же гидролизуя β -лактамное кольцо. Молекулярные массы различных пенициллиназ имеют тенденцию группироваться около 50 килодальтон.
Пенициллиназа была первой идентифицированной β-лактамазой. Впервые она была выделена Абрахамом и Чейном в 1940 году из E. coli (грамотрицательных бактерий) еще до того, как пенициллин начал применяться в клинической практике [5] , но производство пенициллиназы быстро распространилось на бактерии, которые ранее ее не производили или производили ее очень редко. Были разработаны бета-лактамы, устойчивые к пенициллиназе, такие как метициллин , но в настоящее время широко распространена резистентность даже к ним.
Среди грамотрицательных бактерий возникновение устойчивости к цефалоспоринам расширенного спектра стало серьезной проблемой. Первоначально она появилась у ограниченного числа видов бактерий ( E. cloacae , C. freundii , S. marcescens и P. aeruginosa ), которые могли мутировать для гиперпродукции своих хромосомных β-лактамаз класса C. Несколько лет спустя устойчивость появилась у видов бактерий, которые естественным образом не продуцируют ферменты AmpC ( K. pneumoniae , Salmonella spp., P. mirabilis ) из-за продукции ESBL типа TEM или SHV (бета-лактамазы расширенного спектра). Характерно, что такая резистентность включала оксиимино- (например , цефтизоксим , цефотаксим , цефтриаксон и цефтазидим , а также оксиимино-монобактам азтреонам ), но не 7-альфа-метокси-цефалоспорины ( цефамицины ; другими словами, цефокситин и цефотетан ); блокировалась ингибиторами, такими как клавуланат , сульбактам или тазобактам , и не затрагивала карбапенемы и темоциллин . Хромосомно-опосредованные AmpC β-лактамазы представляют собой новую угрозу, поскольку они обеспечивают устойчивость к 7-альфа-метокси-цефалоспоринам ( цефамицинам ), таким как цефокситин или цефотетан , но на них не влияют коммерчески доступные ингибиторы β-лактамаз, и могут, в штаммах с потерей внешних мембранных поринов, обеспечивать устойчивость к карбапенемам. [6]
Члены этого семейства обычно экспрессируют β-лактамазы (например, TEM-3, TEM-4, [7] и SHV-2 [8] ), которые обеспечивают устойчивость к цефалоспоринам расширенного спектра. В середине 1980-х годов была обнаружена эта новая группа ферментов, β-лактамазы расширенного спектра (ESBL) (впервые обнаружены в 1979 году). [9] Распространенность бактерий, продуцирующих ESBL, постепенно увеличивается в больницах интенсивной терапии. [10] Распространенность среди населения в целом варьируется между странами, например, приблизительно 6% в Германии [11] и Франции, [12] 13% в Саудовской Аравии [13] и 63% в Египте. [14] ESBL представляют собой бета-лактамазы, которые гидролизуют цефалоспорины расширенного спектра с боковой цепью оксиимино. Эти цефалоспорины включают цефотаксим , цефтриаксон и цефтазидим , а также оксиимино-монобактам азтреонам . Таким образом, ESBL обеспечивают множественную устойчивость к этим антибиотикам и родственным оксиимино-бета-лактамам. В типичных обстоятельствах они происходят от генов TEM-1, TEM-2 или SHV-1 путем мутаций, которые изменяют конфигурацию аминокислот вокруг активного центра этих β-лактамаз. Более широкий набор β-лактамных антибиотиков восприимчив к гидролизу этими ферментами. Недавно было описано все большее число ESBL, не принадлежащих к линии TEM или SHV. [15] ESBL часто кодируются плазмидами. Плазмиды, ответственные за продукцию ESBL, часто несут гены, кодирующие устойчивость к другим классам препаратов (например, аминогликозидам). Таким образом, варианты антибиотиков при лечении ESBL-продуцирующих организмов крайне ограничены. Карбапенемы являются предпочтительным лечением для серьезных инфекций, вызванных ESBL-продуцирующими организмами, однако недавно были зарегистрированы изоляты, устойчивые к карбапенемам (в первую очередь, устойчивые к эртапенему ). [16] ESBL-продуцирующие организмы могут оказаться восприимчивыми к некоторым цефалоспоринам расширенного спектра . Однако лечение такими антибиотиками было связано с высокой частотой неудач. [ необходима цитата ]
TEM-1 является наиболее часто встречающейся бета-лактамазой у грамотрицательных бактерий . До 90% резистентности к ампициллину у E. coli обусловлено выработкой TEM-1. [17] Также отвечает за резистентность к ампициллину и пенициллину, которая наблюдается у H. influenzae и N. gonorrhoeae во все большем количестве. Хотя бета-лактамазы типа TEM чаще всего встречаются у E. coli и K. pneumoniae , они также встречаются у других видов грамотрицательных бактерий с возрастающей частотой. Замены аминокислот, ответственные за фенотип бета-лактамазы расширенного спектра (ESBL), кластеризуются вокруг активного центра фермента и изменяют его конфигурацию, открывая доступ к субстратам оксиимино-бета-лактама. Открытие активного центра для субстратов бета-лактама также обычно повышает восприимчивость фермента к ингибиторам β-лактамазы, таким как клавулановая кислота. Замены отдельных аминокислот в положениях 104, 164, 238 и 240 производят фенотип ESBL, но ESBL с самым широким спектром обычно имеют более одной замены аминокислот. На основе различных комбинаций изменений в настоящее время описано 140 ферментов типа TEM. TEM-10, TEM-12 и TEM-26 являются одними из самых распространенных в Соединенных Штатах. [18] [19] [20] Термин TEM происходит от имени афинского пациента (Temoniera), от которого изолят был получен в 1963 году. [21]
SHV-1 разделяет 68 процентов своих аминокислот с TEM-1 и имеет схожую общую структуру. Бета-лактамаза SHV-1 чаще всего встречается у K. pneumoniae и отвечает за до 20% плазмид-опосредованной устойчивости к ампициллину у этого вида. ESBL в этом семействе также имеют аминокислотные изменения вокруг активного центра, чаще всего в положениях 238 или 238 и 240. Известно более 60 разновидностей SHV. SHV-5 и SHV-12 являются одними из самых распространенных. [18] Инициалы обозначают «переменную сульфгидрильного реагента». [22]
Эти ферменты были названы за их большую активность против цефотаксима, чем против других субстратов оксиимино-бета-лактама (например, цефтазидима , цефтриаксона или цефепима ). Вместо того, чтобы возникнуть в результате мутации, они представляют собой примеры плазмидного приобретения генов бета-лактамаз, обычно обнаруживаемых на хромосоме видов Kluyvera , группы редко патогенных комменсальных организмов. Эти ферменты не очень тесно связаны с бета-лактамазами TEM или SHV, поскольку они показывают лишь приблизительно 40% идентичности с этими двумя обычно изолированными бета-лактамазами. В настоящее время известно более 172 [23] ферментов CTX-M. Несмотря на свое название, некоторые из них более активны против цефтазидима, чем против цефотаксима . Они широко описаны среди видов Enterobacteriaceae , в основном E. coli и K. pneumoniae . Обнаруженные в 1980-х годах, они распространились с начала 2000-х годов и в настоящее время являются преобладающим типом ESBL в мире. Они, как правило, объединяются в пять групп на основе гомологии секвенирования: CTX-M-1, CTX-M-2, CTX-M-8, CTX-M-9 и CTX-M-25. CTX-M-15 (принадлежащий к кластеру CTX-M-1) является наиболее распространенным геном CTX-M. [24] Пример бета-лактамазы CTX-M-15, наряду с IS Ecp1 , был обнаружен транспонированным на хромосому Klebsiella pneumoniae ATCC BAA-2146. [25] Аббревиатура означает «Cefotaxime-Munich». [26]
Бета-лактамазы OXA долгое время считались менее распространенным, но также плазмидно-опосредованным вариантом бета-лактамаз, который может гидролизовать оксациллин и родственные антистафилококковые пенициллины. Эти бета-лактамазы отличаются от ферментов TEM и SHV тем, что они принадлежат к молекулярному классу D и функциональной группе 2d. Бета-лактамазы типа OXA обеспечивают устойчивость к ампициллину и цефалотину и характеризуются высокой гидролитической активностью против оксациллина и клоксациллина , а также тем, что они плохо ингибируются клавулановой кислотой . Замены аминокислот в ферментах OXA также могут давать фенотип ESBL. В то время как большинство ESBL были обнаружены у E. coli , K. pneumoniae и других энтеробактерий , ESBL типа OXA были обнаружены в основном у P. aeruginosa . ESBL типа OXA были обнаружены в основном в изолятах Pseudomonas aeruginosa из Турции и Франции. Семейство бета-лактамаз OXA изначально было создано как фенотипическая, а не генотипическая группа для нескольких бета-лактамаз, которые имели специфический профиль гидролиза. Поэтому среди некоторых членов этого семейства наблюдается всего лишь 20% гомологии последовательностей. Однако недавние дополнения к этому семейству показывают некоторую степень гомологии с одним или несколькими существующими членами семейства бета-лактамаз OXA. Некоторые из них придают устойчивость преимущественно к цефтазидиму, но OXA-17 придает большую устойчивость к цефотаксиму и цефепиму, чем устойчивость к цефтазидиму.
Другие плазмидно-опосредованные ESBL, такие как PER, VEB, GES и IBC бета-лактамазы, были описаны, но встречаются редко и были обнаружены в основном у P. aeruginosa и в ограниченном количестве географических мест. PER-1 в изолятах в Турции, Франции и Италии; VEB-1 и VEB-2 в штаммах из Юго-Восточной Азии; и GES-1, GES-2 и IBC-2 в изолятах из Южной Африки, Франции и Греции. PER-1 также распространен у мультирезистентных видов acinetobacter в Корее и Турции. Некоторые из этих ферментов также обнаружены у Enterobacteriaceae, тогда как другие необычные ESBL (такие как BES-1, IBC-1, SFO-1 и TLA-1) были обнаружены только у Enterobacteriaceae.
Хотя ранее организмы, продуцирующие ESBL, ассоциировались с больницами и учреждениями, в настоящее время эти организмы все чаще встречаются в обществе. CTX-M-15-положительные E. coli являются причиной инфекций мочевыводящих путей, приобретенных в обществе в Великобритании, [27] и, как правило, устойчивы ко всем пероральным β-лактамным антибиотикам, а также к хинолонам и сульфаниламидам . Варианты лечения могут включать нитрофурантоин , фосфомицин , мециллинам и хлорамфеникол . В отчаянии также могут использоваться инъекции эртапенема или гентамицина один раз в день.
Хотя ингибитор-устойчивые β-лактамазы не являются ESBL, их часто обсуждают с ESBL, поскольку они также являются производными классических ферментов типа TEM или SHV. Эти ферменты сначала получили обозначение IRT для ингибитор-устойчивых TEM β-лактамаз; однако впоследствии все они были переименованы с числовыми обозначениями TEM. Существует по крайней мере 19 различных ингибитор-устойчивых TEM β-лактамаз. Ингибитор-устойчивые TEM β-лактамазы были обнаружены в основном в клинических изолятах E. coli , а также в некоторых штаммах K. pneumoniae , Klebsiella oxytoca , P. mirabilis и Citrobacter freundii . Хотя ингибитор-резистентные варианты TEM устойчивы к ингибированию клавулановой кислотой и сульбактамом , тем самым демонстрируя клиническую резистентность к комбинациям ингибиторов бета-лактама — лактамазы амоксициллина — клавуланата ( ко-амоксиклав ), тикарциллина — клавуланата ( ко-тикарклав ) и ампициллина/сульбактама , они обычно остаются восприимчивыми к ингибированию тазобактамом и впоследствии комбинацией пиперациллина/тазобактама , [ необходима ссылка ] хотя резистентность была описана. Это больше не является преимущественно европейской эпидемиологией, она часто встречается в северных частях Америки и должна быть проверена на наличие сложных ИМП. [19]
β-лактамазы типа AmpC обычно выделяются из грамотрицательных бактерий с расширенным спектром устойчивости к цефалоспоринам. β-лактамазы AmpC (также называемые классом C или группой 1) обычно кодируются на хромосоме многих грамотрицательных бактерий, включая виды Citrobacter , Serratia и Enterobacter , где их экспрессия обычно индуцируется ; они также могут встречаться в Escherichia coli , но обычно не индуцируются, хотя могут быть гиперэкспрессированы. β-лактамазы типа AmpC также могут переноситься плазмидами. [6] AmpC β-лактамазы, в отличие от ESBL, гидролизуют цефалоспорины широкого и расширенного спектра действия (цефамицины, а также оксиимино-β-лактамы), но обычно не ингибируются ингибиторами β-лактамаз клавулановой кислотой и тазобактамом , тогда как авибактам может сохранять ингибирующую активность в отношении этого класса β-лактамаз. [28] Организмы β-лактамаз типа AmpC часто клинически группируются с помощью аббревиатуры «SPACE»: Serratia , Pseudomonas или Proteus , Acinetobacter , Citrobacter и Enterobacter .
Карбапенемы известны своей устойчивостью к β-лактамазам AmpC и β-лактамазам расширенного спектра. Карбапенемазы представляют собой разнообразную группу β-лактамаз, которые активны не только против оксиимино-цефалоспоринов и цефамицинов, но и против карбапенемов. Азтреонам устойчив к металло-β-лактамазам, но многие производители IMP и VIM устойчивы из-за других механизмов. Ранее считалось, что карбапенемазы происходят только из классов A, B и D, но была описана карбапенемаза класса C.
Плазмидно-опосредованные карбапенемазы типа IMP (IMP означает активный на имипенеме), 19 разновидностей которых известны в настоящее время, были установлены в Японии в 1990-х годах как в кишечных грамотрицательных организмах, так и в видах Pseudomonas и Acinetobacter . Ферменты IMP медленно распространились в другие страны Дальнего Востока, были зарегистрированы в Европе в 1997 году и были обнаружены в Канаде и Бразилии.
Второе растущее семейство карбапенемаз, семейство VIM, было сообщено из Италии в 1999 году и теперь включает 10 членов, которые имеют широкое географическое распространение в Европе, Южной Америке и на Дальнем Востоке и были обнаружены в Соединенных Штатах. VIM-1 был обнаружен у P. aeruginosa в Италии в 1996 году; с тех пор VIM-2 - теперь преобладающий вариант - неоднократно обнаруживался в Европе и на Дальнем Востоке; VIM-3 и -4 являются второстепенными вариантами VIM-2 и -1 соответственно.
Разнообразие аминокислотных последовательностей составляет до 10% в семействе VIM, 15% в семействе IMP и 70% между VIM и IMP. Ферменты обоих семейств, тем не менее, похожи. Оба связаны с интегронами, иногда внутри плазмид. Оба гидролизуют все β-лактамы, за исключением монобактамов, и уклоняются от всех ингибиторов β-лактамов. Ферменты VIM являются одними из наиболее широко распространенных MBL, при этом было зарегистрировано более 40 вариантов VIM. Биохимические и биофизические исследования показали, что варианты VIM имеют лишь небольшие вариации в своих кинетических параметрах, но существенные различия в своей термической стабильности и профилях ингибирования. [29]
Группа OXA β-лактамаз встречается в основном у видов Acinetobacter и делится на два кластера. Карбапенемазы OXA гидролизуют карбапенемы очень медленно in vitro , и высокие МИК, наблюдаемые для некоторых хозяев Acinetobacter (>64 мг/л), могут отражать вторичные механизмы. Иногда они усиливаются в клинических изолятах дополнительными механизмами резистентности, такими как непроницаемость или отток. Карбапенемазы OXA также имеют тенденцию к снижению гидролитической эффективности по отношению к пенициллинам и цефалоспоринам. [30]
Несколько ферментов класса А, наиболее известные из которых — плазмидно-опосредованные ферменты KPC, также являются эффективными карбапенемазами. Известно десять вариантов, от KPC-2 до KPC-11, и они отличаются одной или двумя заменами аминокислот (KPC-1 был повторно секвенирован в 2008 году и оказался на 100% гомологичным опубликованным последовательностям KPC-2). KPC-1 был обнаружен в Северной Каролине, KPC-2 — в Балтиморе, а KPC-3 — в Нью-Йорке. Они имеют только 45% гомологии с ферментами SME и NMC/IMI и, в отличие от них, могут кодироваться самопередающимися плазмидами.
По состоянию на февраль 2009 года карбапенемаза [обновлять]класса A Klebsiella pneumoniae ( KPC ) во всем мире была наиболее распространенной карбапенемазой и была впервые обнаружена в 1996 году в Северной Каролине , США. [31] В публикации 2010 года указано, что Enterobacteriaceae, продуцирующие KPC, становятся распространенными в Соединенных Штатах. [32]
Первая карбапенемаза класса C была описана в 2006 году и выделена из вирулентного штамма Enterobacter aerogenes . [33] Она переносится плазмидой pYMG-1 и, следовательно, может передаваться другим штаммам бактерий. [34]
В целом они не имеют большого клинического значения.
CcrA (CfiA). Его ген встречается примерно в 1–3% изолятов B. fragilis , но меньшее количество продуцирует фермент, поскольку экспрессия требует соответствующей миграции последовательности вставки. CcrA был известен до появления имипенема, и продуценты показали незначительное последующее увеличение.
Первоначально описанный в Нью-Дели в 2009 году, этот ген теперь широко распространен в Escherichia coli и Klebsiella pneumoniae из Индии и Пакистана. По состоянию на середину 2010 года бактерии, несущие NDM-1, были завезены в другие страны (включая США и Великобританию), скорее всего, из-за большого количества туристов, путешествующих по миру, которые могли подхватить штамм из окружающей среды, поскольку штаммы, содержащие ген NDM-1, были обнаружены в образцах окружающей среды в Индии. [35] У NDM есть несколько вариантов, которые имеют разные свойства. [29]
В целом, предполагается, что изолят является производителем ESBL, когда он демонстрирует in vitro восприимчивость к цефамицинам ( цефокситин , цефотетан ), но устойчивость к цефалоспоринам третьего поколения и азтреонаму . Более того, следует подозревать эти штаммы, когда лечение этими агентами грамотрицательных инфекций не дает результата, несмотря на зарегистрированную восприимчивость in vitro . После обнаружения штамма, продуцирующего ESBL, лаборатория должна сообщить о нем как о «устойчивом» ко всем пенициллинам, цефалоспоринам и азтреонаму, даже если он протестирован (in vitro) как восприимчивый. [ необходима цитата ] Сопутствующая устойчивость к аминогликозидам и триметоприму - сульфаметоксазолу , а также высокая частота сосуществования устойчивости к фторхинолонам создают проблемы. Ингибиторы бета-лактамазы, такие как клавуланат , сульбактам и тазобактам , in vitro подавляют большинство ESBL, но клиническая эффективность комбинаций бета-лактама/ингибитора бета-лактамазы не может быть последовательно использована для терапии. Цефамицины ( цефокситин и цефотетан ) не гидролизуются большинством ESBL, но гидролизуются ассоциированной β-лактамазой AmpC-типа. Кроме того, комбинации β-лактама/ингибитора β-лактамазы могут быть неэффективны против организмов, которые продуцируют β-лактамазу AmpC-типа. Иногда эти штаммы снижают экспрессию белков внешней мембраны, что делает их устойчивыми к цефамицинам. Исследования in vivo дали неоднозначные результаты против K. pneumoniae , продуцирующих ESBL . ( Цефепим , цефалоспорин четвертого поколения, продемонстрировал стабильность in vitro в присутствии многих штаммов ESBL/AmpC.) В настоящее время карбапенемы , как правило, считаются предпочтительным средством для лечения инфекций, вызванных организмами, продуцирующими ESBL. Карбапенемы устойчивы к гидролизу, опосредованному ESBL, и демонстрируют превосходную активность in vitro против штаммов Enterobacteriaceae, экспрессирующих ESBL. [ необходима цитата ]
Штаммы, продуцирующие только ESBL, восприимчивы к цефамицинам и карбапенемам in vitro и демонстрируют незначительный эффект инокуляции с этими агентами, если он вообще имеется.
Для организмов, продуцирующих ESBL-фрагменты типа TEM и SHV , очевидная чувствительность in vitro к цефепиму и пиперациллину/тазобактаму является общей, но оба препарата демонстрируют эффект инокуляции, при этом восприимчивость снижается по мере увеличения размера инокуляции с 105 до 107 организмов .
Штаммы с некоторыми ESBL-фрагментами типа CTX-M и OXA -типа при тестировании проявляют устойчивость к цефепиму , несмотря на использование стандартного инокулята.
Хотя ингибитор-резистентные варианты ТЕМ устойчивы к ингибированию клавулановой кислотой и сульбактамом , тем самым демонстрируя клиническую устойчивость к комбинациям ингибиторов бета-лактама и бета-лактамазы амоксициллина - клавуланата ( Ко-амоксиклав ), тикарциллина - клавуланата и ампициллина/сульбактама , они остаются восприимчивыми к ингибированию тазобактамом и впоследствии комбинацией пиперациллина/тазобактама .
Штаммы, продуцирующие AmpC, обычно устойчивы к оксиимино-бета-лактамам и цефамицинам и восприимчивы к карбапенемам ; однако снижение экспрессии поринов может сделать такой штамм устойчивым и к карбапенемам.
Штаммы с карбапенемазами типа IMP, VIM и OXA обычно остаются восприимчивыми. Устойчивость к не-бета-лактамным антибиотикам распространена у штаммов, вырабатывающих любой из этих ферментов, поэтому альтернативные варианты не-бета-лактамной терапии необходимо определять путем прямого тестирования на восприимчивость. Устойчивость к фторхинолонам и аминогликозидам особенно высока.
Для инфекций, вызванных продуцирующими ESBL видами Escherichia coli или Klebsiella , лечение имипенемом или меропенемом было связано с наилучшими результатами с точки зрения выживаемости и бактериологического очищения. Цефепим и пиперациллин/тазобактам были менее успешными. Цефтриаксон , цефотаксим и цефтазидим терпели неудачу еще чаще, несмотря на восприимчивость организма к антибиотику in vitro . В нескольких отчетах документально подтверждена неудача терапии цефамицином в результате резистентности из-за потери порина. Некоторые пациенты отреагировали на терапию аминогликозидами или хинолонами , но в недавнем сравнении ципрофлоксацина и имипенема при бактериемии с участием продуцирующего ESBL вида K. pneumoniae имипенем показал лучший результат
Было проведено мало клинических исследований для определения оптимальной терапии инфекций, вызванных штаммами Pseudomonas aeruginosa , продуцирующими ESBL .
В 1957 году на фоне беспокойства об аллергических реакциях на антибиотики, содержащие пенициллин, бета-лактамаза была продана в качестве антидота под торговой маркой нейтрапен. [36] Было высказано предположение, что расщепление пенициллина ферментом будет лечить аллергическую реакцию. [37] Хотя он не был полезен при остром анафилактическом шоке, он показал положительные результаты в случаях крапивницы и боли в суставах, предположительно вызванных аллергией на пенициллин. [38] [39] Его использование было предложено в педиатрических случаях, когда аллергия на пенициллин была обнаружена при введении вакцины против полиомиелита, в которой в качестве консерванта использовался пенициллин. [40] Однако у некоторых пациентов развилась аллергия на нейтрапен. [41] [42] Больница Олбани исключила его из своего формуляра в 1960 году, всего через два года после добавления, сославшись на неиспользование. [43] Некоторые исследователи продолжали использовать его в экспериментах по изучению устойчивости к пенициллину вплоть до 1972 года. [44] Он был добровольно отозван с американского рынка компанией 3M Pharmaceuticals в 1997 году. [45]
Ферментативную активность бета-лактамазы можно обнаружить с помощью нитроцефина , хромогенного субстрата цефалоспорина , который меняет цвет с желтого на красный при гидролизе, опосредованном бета-лактамазой. [46]
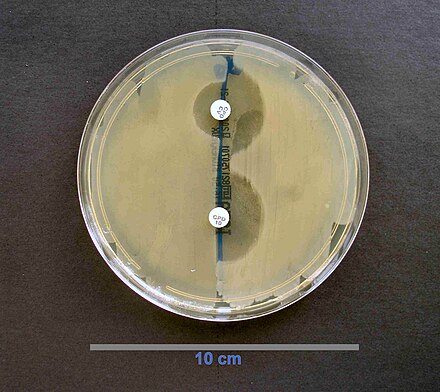
Скрининг бета-лактамазы расширенного спектра (ESBL) можно проводить с помощью диско-диффузионного метода. Используются диски с цефподоксимом, цефтазидимом, азтреонамом, цефотаксимом и/или цефтриаксоном. [47]
Бета-лактамазы — это древние бактериальные ферменты. Металло-β-лактамазы («класс B») структурно похожи на РНКазу Z и, возможно, произошли от нее. Из трех подклассов B1, B2 и B3, B1 и B2, как предполагается, эволюционировали около миллиарда лет назад , в то время как B3, по-видимому, возник независимо, возможно, до расхождения грамположительных и грамотрицательных эубактерий около двух миллиардов лет назад. [48] PNGM-1 (Папуа-Новая Гвинея металло-β-лактамаза-1) обладает как металло-β-лактамазной (MBL), так и тРНКазной активностью Z, что позволяет предположить, что PNGM-1, как полагают, произошел от тРНКазы Z, и что активность B3 MBL PNGM-1 является беспорядочной активностью, и считается, что MBL подкласса B3 эволюционировали через активность PNGM-1. [49] Подклассы B1 и B3 были дополнительно разделены. [50]
Сериновые бета-лактамазы (классы A, C и D), по-видимому, произошли от DD -транспептидаз , которые являются пенициллин-связывающими белками, участвующими в биосинтезе клеточной стенки, и, как таковые, являются одной из основных целей бета-лактамных антибиотиков. [51] Эти три класса показывают необнаружимое сходство последовательностей друг с другом, но все же могут быть сравнены с использованием структурной гомологии. Группы A и D являются сестринскими таксонами, а группа C разошлась до A и D. [52] Эти ферменты на основе серина, как и бета-лактамазы группы B, имеют древнее происхождение и, как предполагается, эволюционировали около двух миллиардов лет назад. [53]
В частности, предполагается, что группа OXA (в классе D) эволюционировала на хромосомах и перешла в плазмиды по крайней мере в двух отдельных случаях. [54]
«β» ( бета ) относится к положению азота на втором углероде в кольце. Лактам представляет собой смесь лактона (от латинского lactis , молоко , так как молочная кислота была выделена из кислого молока) и амида . Суффикс -аза , указывающий на фермент, происходит от диастазы (от греческого diastasis , «разделение»), первого фермента, открытого в 1833 году Пайеном и Персо. [55]