Паркинсоническая походка (или семенящая походка , от латинского festinare [спешить]) — тип походки , характерный для пациентов с болезнью Паркинсона (БП). [2] Люди с болезнью Паркинсона часто описывают ее как ощущение застревания на месте при начале шага или поворота, что может увеличить риск падения. [3] Это расстройство вызвано дефицитом дофамина в контуре базальных ганглиев, что приводит к двигательным нарушениям. Походка является одной из наиболее затронутых двигательных характеристик этого расстройства, хотя симптомы болезни Паркинсона разнообразны.
Паркинсоническая походка характеризуется мелкими шаркающими шагами и общей замедленностью движений ( гипокинезия ), или даже полной потерей движений ( акинезия ) в крайних случаях. [4] [5] [6] У пациентов с болезнью Паркинсона наблюдается уменьшение длины шага , скорости ходьбы при свободном передвижении и частоты каденции , в то время как продолжительность двойной поддержки увеличивается. [7] [8] [9] [10] Пациент испытывает трудности с началом, но также испытывает трудности с остановкой после начала. Это связано с мышечным гипертонусом. [11]

Пациенты с болезнью Паркинсона демонстрируют характеристики походки, которые заметно отличаются от нормальной походки. Хотя список аномальных характеристик походки, приведенный ниже, является наиболее обсуждаемым, он, безусловно, не является исчерпывающим.
В то время как при нормальной походке пятка касается земли раньше пальцев ног (также называемая ходьбой с пятки на носок), при паркинсонической походке движение характеризуется плоскостопием (когда вся стопа одновременно ставится на землю) [12] или реже и на более поздних стадиях заболевания ходьбой с носка на пятку (когда пальцы ног касаются земли раньше пятки). Кроме того, у пациентов с болезнью Паркинсона снижен подъем стопы во время фазы переноса походки, что приводит к меньшему зазору между пальцами ног и землей. [13]
Пациенты с болезнью Паркинсона имеют сниженную силу удара при ударе пяткой, и этот механизм, как было обнаружено, связан с тяжестью заболевания, при этом сила удара уменьшается по мере прогрессирования заболевания. Кроме того, пациенты с болезнью Паркинсона демонстрируют тенденцию к более высоким относительным нагрузкам в передних отделах стопы в сочетании со смещением нагрузки в сторону медиальных отделов стопы. Считается, что это смещение нагрузки помогает компенсировать постуральный дисбаланс . Внутрииндивидуальная изменчивость в характере удара стопы оказалась на удивление ниже у пациентов с болезнью Паркинсона по сравнению с теми, у кого типичная походка. [14]
При нормальной походке график вертикальной силы реакции опоры (GRF) имеет два пика — один, когда стопа касается земли, а второй пик вызван силой отталкивания от земли. Форма вертикального сигнала GRF ненормальна при PD. [15] [16] На ранних стадиях заболевания обнаруживаются сниженные силы (или высоты пиков) для контакта пятки и фазы отталкивания, напоминающие таковые у пожилых людей. На более поздних стадиях расстройства, когда походка характеризуется небольшими шаркающими шагами, у пациентов с PD наблюдается только один узкий пик в вертикальном сигнале GRF. [ необходима цитата ]
Падения и застывание походки — два эпизодических явления, которые часто встречаются при паркинсонической походке. Падения и застывание походки при болезни Паркинсона, как правило, считаются тесно переплетенными по нескольким причинам, наиболее важной из которых является следующее: оба симптома распространены на поздних стадиях заболевания и менее распространены на ранних стадиях, при этом застывание походки во многих случаях приводит к падениям. Оба симптома часто плохо и иногда парадоксально реагируют на лечение дофаминергическими препаратами, что, возможно, указывает на общую лежащую в основе патофизиологию . [17] Можно продемонстрировать плохой и парадоксальный ответ на дофаминергические препараты с помощью парадигмы провокации, в которой походка оценивается после отмены лекарств и в состоянии полного приема лекарств. [18]
Замораживание походки : Замораживание походки (FOG) обычно является кратковременным эпизодом, длящимся менее минуты, во время которого походка останавливается, и пациент жалуется, что его/ее ноги приклеены к земле. Когда пациент преодолевает препятствие, ходьба может осуществляться относительно плавно. Патофизиология этого явления плохо изучена, но, вероятно, распространяется на распространенную функционально-анатомическую сеть. [19] Текущие методы лечения FOG предлагают лишь ограниченные преимущества, но активно изучается ряд новых подходов, [20] и рассматриваются способы наилучшей координации будущих исследовательских стратегий. [21]
Наиболее распространенной формой FOG является «стартовая нерешительность» (которая случается, когда пациент хочет начать идти), за которой по частоте следует «поворотная нерешительность» [22] [23] FOG также может ощущаться в узких или тесных помещениях, таких как дверной проем, при корректировке шагов по пути к месту назначения и в стрессовых ситуациях, таких как звонок телефона или двери или открытие двери лифта. По мере прогрессирования заболевания FOG может спонтанно появляться даже на открытом пространстве взлетно-посадочной полосы. [17] Доказано, что психологические вмешательства могут помочь уменьшить негативное влияние психосоциальных факторов, таких как тревога или депрессия, которые могут усугубить застывание походки или тремор у пациентов с болезнью Паркинсона. [24] Исходя из этого, каждый пациент может извлечь пользу из психологического вмешательства не только для уменьшения тревоги, депрессии, боли и бессонницы, но и для уменьшения влияния психосоциальных факторов на ухудшение двигательных симптомов.
Падения : падения, такие как FOG, редки на ранних стадиях заболевания и становятся более частыми по мере прогрессирования заболевания. Падения происходят в основном из-за резких изменений позы, в частности поворотов туловища или попыток выполнять более одного действия одновременно с ходьбой или балансировкой. Падения также распространены во время перемещений, таких как вставание со стула или кровати. Пациенты с PD падают в основном вперед (45% всех падений) и около 20% падают вбок. [17] Падения, которые часто происходят на очень ранних стадиях течения заболевания, могут означать, что следует рассмотреть другой диагноз (например, прогрессирующий надъядерный паралич). [25]
Постуральная нестабильность в вертикальном положении распространена на терминальной стадии PD и ставит под угрозу способность поддерживать равновесие во время повседневных задач, таких как ходьба , поворот и вставание из положения сидя . Неспособность адекватно сбалансировать центр массы тела над основанием опоры в сочетании с негибкостью в движениях тела (из-за повышенной ригидности) заставляет пациентов с прогрессирующей PD падать. В то время как постуральное колебание в нормальной стойке обычно увеличивается у пациентов с нарушениями равновесия, возникающими из-за инсульта , черепно-мозговой травмы и мозжечковой атаксии , оно часто уменьшается у пациентов с PD. Это связано с тем, что при PD проблема, по-видимому, заключается в отсутствии гибкости в изменении постуральных реакций. Эта негибкость увеличивает тенденцию к падению у этих пациентов. [26] [27]
Электромиографические (ЭМГ) исследования мышц ног у пациентов с болезнью Паркинсона показали крайнее снижение активации передней большеберцовой мышцы в ранней фазе стояния и в ранней и поздней фазах замаха, а также снижение разрыва трехглавой мышцы голени при отталкивании. С другой стороны, четырехглавая мышца и подколенные сухожилия демонстрируют длительную активацию в фазе стояния походки. [28] Это означает, что у пациентов с болезнью Паркинсона более высокая пассивная жесткость голеностопных суставов, они демонстрируют большую фоновую активность ЭМГ и большее совместное сокращение мышц ног в положении стоя. Более жесткие суставы приводят к аномальному покачиванию осанки у пациентов с болезнью Паркинсона. [29] [30]
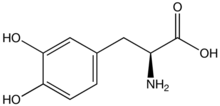
Наиболее широко используемой формой лечения является L-допа в различных формах. L-допа способна проходить через гематоэнцефалический барьер как пролекарство и декарбоксилируется в мозге до нейротрансмиттера дофамина ферментом ароматической L-аминокислотной декарбоксилазой. Таким образом, L-допа может восполнить часть дефицита дофамина, наблюдаемого при паркинсонизме. Из-за ингибирования по принципу обратной связи L-допа приводит к снижению эндогенного образования L-допы и, таким образом, в конечном итоге становится контрпродуктивной.
Влияние на параметры походки : Длина шага и кинематические параметры (скорость взмаха, пиковая скорость), связанные с энергией, являются ДОФА-чувствительными. Временные параметры (продолжительность шага и взмаха, изменчивость продолжительности шага), связанные с ритмом, являются ДОФА-резистентными. [31]
Влияние на падения и застывание походки : лечение леводопой снижает частоту и акинетический тип FOG, с тенденцией к более коротким эпизодам FOG. Результаты показывают, что это в первую очередь потому, что L-допа увеличивает порог возникновения FOG, но фундаментальная патофизиология FOG не изменилась. [32] Также было показано, что другие агонисты дофамина, такие как ропинирол , прамипексол и перголид , которые имеют сильное сродство к рецепторам D2 (в отличие от L-допы, которая имеет сильное сродство к рецепторам D1 ), увеличивают частоту FOG. [33]
Влияние на постуральные колебания : болезнь Паркинсона вызывает аномальные постуральные колебания в стойке, а лечение леводопой усиливает аномалии постуральных колебаний. [34] Во время движения было показано, что ранние автономные постуральные нарушения лишь частично корректируются, в то время как более поздние постуральные коррекции не зависят от дофамина. Эти результаты указывают на то, что недофаминергические поражения играют роль в постуральном дисбалансе у пациентов с болезнью Паркинсона. [35]

Дисфункция базальных ганглиев при болезни Паркинсона приводит к тому, что они перестают действовать как внутренний сигнал для походки у пациентов с болезнью Паркинсона. Поэтому были разработаны различные внешние сенсорные сигналы, такие как слуховые и визуальные сигналы, чтобы обойти сигнальные функции базальных ганглиев.
Визуальные подсказки : визуальные подсказки обычно представляют собой поперечные линии или стержни на полу (маркеры пола). Было показано, что такие подсказки улучшают длину и скорость шага при паркинсонической походке, заменяя кинестетическую обратную связь визуальной для регулирования амплитуды движения. [36] Кроме того, было показано, что инициация походки значительно улучшается у пациентов с болезнью Паркинсона по сравнению со слуховыми подсказками. [37] Сообщалось, что визуальные подсказки, подаваемые с помощью «лазерных тростей», улучшают инициацию походки. [38] Недавно были также разработаны очки виртуальной реальности для помощи при ходьбе у пациентов с болезнью Паркинсона. [39]
Слуховые сигналы : слуховые сигналы обычно представляют собой ритмические сигналы, генерируемые метрономом или эквивалентом, иногда встроенные в музыку, установленные на уровне или немного выше обычного ритма субъекта. Ритмические слуховые сигналы связаны с увеличением скорости и ритма, а иногда и с шагом после начала походки. Было показано, что слуховые сигналы оказывают незначительное или не оказывают никакого эффекта на начало походки. [37] Более того, существуют алгоритмы прогнозирования для поддержки более эффективного слухового подсказывания. [40] Эти алгоритмы прогнозируют эпизоды замирания, чтобы можно было начать подсказку.

Было показано, что глубокая стимуляция мозга (DBS) в педункулопонтийном ядре , части ствола мозга, участвующей в планировании движений , [41] улучшает функцию походки у пациентов с болезнью Паркинсона. [42]
DBS в субталамическом ядре (STN) и бледном шаре также, как было показано, оказывает положительное влияние на аномалии походки, проявляющиеся у пациентов с болезнью Паркинсона. Сообщалось, что DBS в STN значительно снижает застывание походки через 1 и 2 года наблюдения. [43] Противоречивые результаты были получены относительно влияния DBS на постуральную устойчивость [34] [44] Результаты, по-видимому, сильно зависят от местоположения. Исследования, в которых сообщается о положительном эффекте, предполагают, что эффективность DBS в улучшении постуральной устойчивости обусловлена его способностью влиять на недофаминергические пути (в дополнение к дофаминергическим путям), которые, как полагают, вызывают постуральные колебания у пациентов с болезнью Паркинсона. [34] Несколько исследований предполагают, что стимуляция STN низкими частотами (60–80 Гц) лучше устраняет дефицит походки, чем обычно используемые высокие частоты (>130 Гц). [45]
Стратегии внимания : Сознательно уделяя больше внимания ходьбе и репетируя каждый шаг перед тем, как сделать его, пациенты с PD показали улучшение своей походки. Иногда спутник, идущий рядом, напоминает пациенту о необходимости сосредоточиться на походке или создает визуальную подсказку, чтобы перешагнуть, ставя ногу перед человеком с PD, через которую человек должен перешагнуть. Это заставляет пациента сосредоточить свое внимание на действии шага, таким образом делая это действие произвольным и, следовательно, обходя неисправный путь базальных ганглиев (который отвечает за непроизвольные действия, такие как ходьба). Также было показано, что избегание двойных задач, требующих двигательного внимания или когнитивного внимания, нормализует походку у пациентов с PD. [46] [47]
Упражнения : Было показано, что физиотерапия и упражнения оказывают положительное влияние на параметры походки у пациентов с болезнью Паркинсона. [48]
Физиотерапевты могут помочь улучшить походку, создав программы тренировок, которые удлинят длину шага пациента, расширят базу опоры, улучшат модель походки с пятки на носок , выпрямят осанку пациента и увеличат частоту взмахов рук. [49]
Исследования показали, что тренировка походки, сочетающая использование подвесной системы с ходьбой на беговой дорожке, показала улучшение как скорости ходьбы, так и длины шага. [50] Ремни помогают пациенту сохранять вертикальное положение, устраняя необходимость в использовании вспомогательных средств для передвижения , что обычно способствует наклону вперед. [49] Считается, что активация центрального генератора паттернов приводит к улучшению паттерна походки. [49]
Улучшение гибкости туловища, а также укрепление основных мышц и нижних конечностей связаны с улучшением баланса и походки. [51] Аэробные упражнения, такие как езда на велосипеде-тандеме и аквааэробика, также имеют решающее значение для улучшения силы и общего баланса. [51] Из-за прогрессирующего характера болезни Паркинсона важно поддерживать режим упражнений, чтобы сохранить его преимущества. [51]
Такие стратегии, как использование вертикальной палки для ходьбы, также могут помочь улучшить вертикальное выравнивание осанки. Терапевт может также использовать плитки или следы на земле, чтобы улучшить размещение стоп и расширить базу поддержки пациента. [49] Творческая визуализация ходьбы с более нормализованным рисунком походки и мысленная репетиция желаемого движения также оказались эффективными. [51]
Пациенту также следует предлагать ходить по различным поверхностям, таким как плитка, ковер, трава или вспененные поверхности, что также будет способствовать нормализации походки. [49]
Субкортикальная артериосклеротическая энцефалопатия (SAE), также называемая паркинсонизмом нижней части тела, и мозжечковая атаксия — два других расстройства походки, симптомы которых , по-видимому, очень похожи на симптомы болезни Паркинсона. Однако с помощью регрессионного анализа исследования показали, что при болезни Паркинсона увеличение скорости ходьбы изменяет длину шага линейно (что напоминает контрольную группу). Однако при SAE и мозжечковой атаксии длина шага вносит непропорциональный вклад в увеличение скорости, что указывает на то, что SAE и мозжечковая атаксия имеют общие основные механизмы, отличные от механизмов болезни Паркинсона. [43]
Проблемы с мобильностью, связанные с падениями и застыванием походки, оказывают разрушительное воздействие на жизнь пациентов с болезнью Паркинсона. Страх падения сам по себе может оказывать парализующее действие на пациентов с болезнью Паркинсона и может привести к социальной изоляции, оставляя пациентов в значительной степени изолированными, что приводит к депрессии . Неподвижность также может привести к остеопорозу , который, в свою очередь, способствует развитию будущих переломов. Затем это становится порочным кругом, когда падения приводят к неподвижности, а неподвижность способствует будущим падениям. Переломы бедра в результате падений являются наиболее распространенной формой перелома среди пациентов с болезнью Паркинсона. Переломы увеличивают расходы на лечение, связанные с расходами на здравоохранение при болезни Паркинсона. [17] Кроме того, когда поражается походка, это часто предвещает начало деменции с тельцами Леви . [52] [53] [54]