Лимфатический филяриоз — заболевание человека, вызываемое паразитическими червями, известными как филяриатозные черви . [2] [3] Обычно приобретаемая в детстве, она является основной причиной постоянной инвалидности во всем мире, затрагивая более ста миллионов человек и проявляясь в различных тяжелых клинических патологиях [6] [7] Хотя в большинстве случаев симптомы отсутствуют , у некоторых людей развивается синдром, называемый слоновостью , который характеризуется сильным отеком рук, ног, груди или гениталий . Кожа также может стать толще, и состояние может стать болезненным. [2] Пострадавшие люди часто не могут работать, и их часто избегают или отвергают другие из-за их уродства и инвалидности. [7]
Это первое из выявленных заболеваний, передающихся комарами . [8] Черви передаются через укусы зараженных комаров . [2] Известно, что заболевание вызывают три типа червей: Wuchereria Bancrofti , Brugia malayi и Brugia timori , причем наиболее распространенным является Wuchereria Bancrofti . [2] Эти черви повреждают лимфатическую систему, гнездясь в лимфатических сосудах и нарушая нормальное функционирование системы. Черви могут выжить в организме человека до 8 лет, воспроизводя при этом миллионы личинок, циркулирующих в крови. [9] Заболевание диагностируется путем микроскопического исследования крови, собранной в ночное время. Кровь обычно исследуют как мазок после окрашивания красителем Гимзы . Анализ крови на антитела против заболевания также может позволить поставить диагноз. [4] Другие круглые черви из того же семейства ответственны за речную слепоту . [10]
Профилактика может быть достигнута путем лечения целых групп, в которых существует заболевание, что известно как массовая дегельминтизация . [2] Это делается каждый год в течение шести лет с целью полностью избавить население от этой болезни. [2] Лекарства обычно включают комбинацию двух или более противогельминтных средств: альбендазола , ивермектина и диэтилкарбамазина . [11] Также рекомендуется принять меры по предотвращению укусов комаров, включая сокращение количества комаров и популяризацию использования надкроватных сеток . [2]
По состоянию на 2022 год инфицировано около 40 миллионов человек, а риску заболевания подвергаются около 863 миллионов человек в 47 странах. [5] Наиболее распространен в тропической Африке и Азии. [2] Лимфатический филяриоз классифицируется как забытая тропическая болезнь и одна из четырех основных глистных инфекций . [10] Воздействие болезни приводит к экономическим потерям в миллиарды долларов в год. [2]

У большинства людей, инфицированных червями, вызывающими лимфатический филяриоз, симптомы никогда не развиваются; [12], хотя у некоторых есть повреждения лимфатических сосудов , которые можно обнаружить с помощью медицинского ультразвука . [13] Через несколько месяцев или лет после первоначального заражения черви умирают, вызывая иммунный ответ, который проявляется повторяющимися эпизодами лихорадки и болезненным отеком ближайших лимфатических узлов (обычно расположенных в паху ). [12] [13] В районах с эндемичным лимфатическим филяриатозом люди обычно заражаются в детстве, а симптомы начинают проявляться в подростковом возрасте. [13]
У части пострадавших продолжаются повреждения лимфатических сосудов. Дисфункциональные сосуды не могут рециркулировать лимфатическую жидкость, которая может скапливаться (так называемая лимфодема ) в ближайших конечностях – обычно в руке, ноге, груди или мошонке. [13] Потеря функции лимфы (которая транспортирует иммунные клетки ) приводит к различным повторным инфекциям в этом районе. [14] Повторяющиеся циклы инфекции, воспаления и повреждения лимфатических сосудов в течение нескольких лет приводят к тому, что пораженная конечность опухает до чрезвычайно больших размеров. [15] Окружающая кожа утолщается, становится сухой, обесцвечивается и покрывается бородавчатыми комочками, содержащими извилистые петли лимфатических сосудов. [14]
Даже у людей без повреждения лимфы иногда может развиться аллергическая реакция на личинки червей в капиллярах легких, называемая тропической легочной эозинофилией . У этих людей развивается ночной кашель , утомляемость и потеря веса. Со временем это может привести к повреждению легких, что приведет к рестриктивному заболеванию легких (снижению емкости легких). [16]
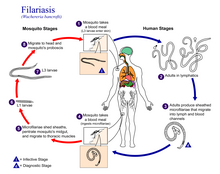
Лимфатический филяриоз вызывается заражением тремя различными нематодами: Wuchereria Bancrofti (вызывает 90% случаев), Brugia malayi и Brugia timori . [17] Эти три червя передаются через укус инфицированного комара – в основном представителей родов Aedes , Anopheles , Culex или Mansonia . При укусе комара на кожу попадают личинки инфекционных нематод. Они заползают в укушенную рану, через подкожную клетчатку и в близлежащие лимфатические сосуды . Там они превращаются во взрослых особей примерно в течение года: взрослые самки достигают длины до 10 сантиметров (3,9 дюйма), а самцы - до половины этой длины. [18] Взрослые самки и самцы спариваются, что побуждает самку начать выпускать постоянный поток личинок, называемых «микрофиляриями» – более 10 000 микрофилярий каждый день в течение оставшейся продолжительности жизни взрослой особи примерно от пяти до восьми лет. [18] Микрофилярии обычно циркулируют в кровотоке ночью; в течение дня они собираются в капиллярах легких. [18]
Комар, питающийся зараженным человеком, может заразиться микрофиляриями вместе с кровью . Внутри комара микрофилярии прокалывают стенку желудка и ползут к летательным мышцам, где в течение 10–20 дней созревают и приобретают заразную для человека форму. Затем они ползут ко рту комара и откладываются при следующем укусе, продолжая жизненный цикл. [18]
Само заболевание является результатом сложного взаимодействия нескольких факторов: червя, эндосимбиотических бактерий Wolbachia внутри червя, иммунного ответа хозяина и многочисленных возникающих оппортунистических инфекций и расстройств. Взрослые черви живут в лимфатической системе человека и препятствуют току лимфы по всему телу; это приводит к хронической лимфедеме , чаще всего отмечающейся в нижней части туловища (обычно в ногах и половых органах). [19] Эти черви могут выжить в организме человека до 8 лет, воспроизводя при этом миллионы личинок, которые циркулируют в крови. [9]
Предпочтительным методом диагностики лимфатического филяриатоза является обнаружение микрофилярий посредством микроскопического исследования крови. Образец крови обычно представляет собой густой мазок , окрашенный красителем Гимзы . Техники, анализирующие мазок крови, должны уметь отличать W. Bancrofti от других потенциально присутствующих паразитов. Мазок крови — простой и достаточно точный диагностический метод при условии, что образец крови берется в период нахождения микрофилярий в периферическом кровообращении. Поскольку микрофилярии циркулируют в крови только ночью, образец крови необходимо брать ночью. [20]
Часто бывает трудно или невозможно обнаружить возбудителя в периферической крови даже в запущенных случаях. [21] В таких случаях также можно использовать тестирование сыворотки крови на наличие антител против заболевания. [4] Также можно провести полимеразную цепную реакцию для обнаружения незначительной фракции (всего 1 пг) филяриальной ДНК. [22] Мертвых, кальцинированных червей можно обнаружить с помощью рентгеновского исследования. Ультрасонография также может использоваться для обнаружения движений и шумов, вызванных движением взрослых червей. [23]
Лимфатический филяриоз можно спутать с подокониозом (также известным как нефиляриозная слоновость), неинфекционным заболеванием, вызываемым воздействием босых ног на раздражающие щелочные глинистые почвы. [24] [25] Однако подокониоз обычно поражает ноги двусторонне, тогда как филяриоз обычно односторонний. [24] Кроме того, подокониоз очень редко поражает пах, тогда как филяриоз часто поражает пах. Географическое положение также может помочь отличить эти два заболевания: подокониоз обычно встречается в высокогорных районах с большим сезонным количеством осадков, тогда как филяриоз распространен в низинных районах, где преобладают комары. [24]
Защита от укусов комаров в эндемичных регионах имеет решающее значение для профилактики лимфатического филяриатоза. Было продемонстрировано, что репелленты от насекомых и противомоскитные сетки (особенно при обработке инсектицидами, такими как дельтаметрин или перметрин ) [26] снижают передачу лимфатического филяриатоза. [27] [28] Кроме того, известными способами борьбы с переносчиками являются остаточное распыление и использование средств индивидуальной защиты. [9]
Окончательной целью является ликвидация лимфатического филяриоза во всем мире . Это считается достижимым, поскольку у болезни нет известного резервуара среди животных. [27] Всемирная организация здравоохранения (ВОЗ) координирует глобальные усилия по искоренению филяриатоза . Основой этой программы является массовая дегельминтизация целых групп людей, находящихся в группе риска, с применением антифиляриатных препаратов. Конкретное лечение зависит от коэндемичности лимфатического филяриоза с другими филяриатозными заболеваниями. Ежегодные рекомендации ВОЗ по MDA перечислены ниже.
Поскольку для размножения паразиту необходим человек-хозяин, ожидается, что последовательное лечение групп риска (ежегодно в течение четырех-шести лет) [2] разорвет цикл передачи и приведет к исчезновению возбудителей. [27]
В 2011 году Шри-Ланка была сертифицирована ВОЗ как страна, ликвидировавшая лимфатический филяриатоз. В июле 2017 года ВОЗ объявила, что болезнь в Тонге ликвидирована. Ликвидация заболевания также произошла в Камбодже, Китае, на Островах Кука, Египте, Кирибати, Мальдивах, Маршалловых Островах, Ниуэ, Палау, Южной Корее, Таиланде, Вануату, Вьетнаме, а также на Уоллисе и Футуне. [29] В 2020 году ВОЗ объявила, что целью этой программы к 2030 году является ликвидация лимфатического филяриатоза в 80% эндемичных стран. [30]
Вакцины пока нет, но в 2013 году Медицинский колледж Университета Иллинойса сообщил о 95% эффективности при тестировании против B. malayi на мышах. [31]
Лечение лимфатического филяриоза частично зависит от географического положения региона мира, в котором было приобретено заболевание, но почти всегда включает комбинацию двух или более антигельминтных средств: альбендазола , ивермектина и диэтилкарбамазина . В странах Африки к югу от Сахары заболевание обычно лечат альбендазолом и ивермектином , тогда как в западно-тихоокеанском регионе мира используются все три антигельминтных средства. Хотя диэтилкарбамазин в сочетании с альбендазолом используется часто, он не так специфичен для региона, как другие комбинации. [11]
Вольбахия — это эндосимбиотические бактерии, которые живут в кишечнике паразитов, ответственных за лимфатический филяриатоз, и обеспечивают их питательными веществами, необходимыми для их выживания. Доксициклин убивает эти бактерии, что, в свою очередь, предотвращает созревание микрофилярий во взрослых особей. Это также сокращает продолжительность жизни взрослых червей, заставляя их умирать в течение 1–2 лет вместо обычных 10–14 лет. [32] Доксициклин эффективен при лечении лимфатического филяриатоза. Ограничения этого протокола с антибиотиками включают в себя то, что он требует лечения в течение 4–6 недель, а не однократной дозы антигельминтных средств, что доксициклин не следует использовать у маленьких детей и беременных женщин, а также то, что он фототоксичен . [33]
Альбендазол классифицируется как антигельминтное средство, специально предназначенное для уничтожения глистов. [34] Препарат останавливает червей от поглощения глюкозы, что, очевидно, приводит к голоданию и смерти от усталости. Эффекты одного альбендазола имеют разные результаты, однако в сочетании с препаратами DEC он оказался более эффективным. [35] Ивермектин вводится вместе с альбендазолом и действует путем связывания с нервными клетками паразитов, что впоследствии делает их проницаемыми для хлоридов. Это приводит к смерти от паралича. Однако было обнаружено, что ивермектин убивает паразитов только на ранних стадиях их жизни и не может убить взрослого живого червя. Поэтому этот препарат обычно комбинируют с DEC, чтобы уничтожить как микрофилярии, так и взрослых червей. [36]
Хирургическое лечение может быть полезным в случаях слоновости мошонки и гидроцеле . Однако хирургическое вмешательство, как правило, неэффективно для коррекции слоновости конечностей. [37] Острые воспалительные реакции, вызванные лимфедемой и гидроцеле, можно уменьшить или предотвратить путем соблюдения правил гигиены, ухода за кожей, физических упражнений и поднятия инфицированных конечностей. [9]

Лимфатический филяриоз встречается в тропических и субтропических регионах Африки, Азии, Центральной Америки , Карибского бассейна и Южной Америки, а также в некоторых островных государствах Тихого океана. Слоновость, вызванная лимфатическим филяриатозом, является одной из наиболее частых причин стойкой инвалидности в мире. [7] По состоянию на 2018 год 51 миллион человек был инфицирован лимфатическим филяриатозом, и по меньшей мере 863 миллиона человек в 50 странах проживали в районах, где требуется профилактическая химиотерапия, чтобы остановить распространение инфекции. К 2022 году распространенность снизилась примерно до 40 миллионов, и болезнь остается эндемической в 47 странах. Эти улучшения являются прямым результатом Глобальной программы ВОЗ по ликвидации лимфатического филяриатоза . [5] С момента внедрения 740 миллионов человек больше не нуждаются в профилактической химиотерапии для лечения этого заболевания. [9]
W. Bancrofti является причиной 90% лимфатического филяриатоза. Brugia malayi является причиной большинства остальных случаев, тогда как Brugia timori является редкой причиной. [5] W. Bancrofti в основном поражает территории широкого экваториального пояса (Африка, дельта Нила, Турция, Индия, Ост-Индия, Юго-Восточная Азия, Филиппины, океанические острова и некоторые районы Южной Америки). В связи с тем, что лимфатический филяриатоз требует множественных укусов комаров в течение нескольких месяцев или лет, распространение инфекции в результате туризма является низким. [38] Комары-переносчики W. Bancrofti отдают предпочтение человеческой крови; люди, по-видимому, являются единственными животными, инфицированными W. Bancrofti естественным путем . Резервуар-хозяин неизвестен. [39] Лимфатический филяриатоз встречается крайне редко в Соединенных Штатах, и только один зарегистрированный случай был обнаружен в Южной Каролине в начале 1900-х годов. [7]
В Южной Америке четыре эндемичных страны работают над борьбой с лимфатическим филяриатозом: Бразилия, Доминиканская Республика, Гайана и Гаити. [40] В Латинской Америке лимфатический филяриатоз распространяется через W. brancrofti , единственных антроподов в регионе, culex quinquefasciatus. [41] С экспоненциальным темпом развития в Америке борются посредством разработки программы MDA. Программа MDA, трехэтапная программа введения лекарств, привела к снижению потребности в программе лекарств на 67%. [40] Бразилия преследовала растущую эндемию, вводя препараты DEC в рамках программы MDA общинам, наиболее пострадавшим от этой болезни. Предоставляя эти лекарства ежегодно, а также предлагая уход после ухода, показывая членам семьи, как лечить болезнь, создавая связи для трудоустройства, а также предоставляя социальную сеть для включения пациентов в общество, Бразилия приложила максимум усилий, чтобы обеспечить Забота. [42] В Доминиканской Республике ежегодно в течение пяти лет, с 2002 по 2007 год, проводилось 5 раундов приема препаратов DEC. После первоначальных решительных действий доминиканец ввел еще три дозы MDA. Гайана также использовала препараты DEC, чтобы сосредоточиться на предотвращении распространения заболевания, используя соль, обогащенную DEC, в 2003-2007 годах и, в конечном итоге, перейдя на MDA с DEC с 2014 года по настоящее время. Ориентация на обучение пациентов и доступ к лечению. [43] Затем Гаити сосредоточилось на этой болезни, внедрив препарат DEC в 2002 году. Полный географический охват был достигнут к 2012 году, впоследствии в 2014 году около 20 сообществ устранили потребность в MDA.
В районах, эндемичных по подокониозу, распространенность может составлять 5% и выше. [44] В сообществах, где лимфатический филяриоз является эндемичным, до 10% женщин могут страдать опухшими конечностями, а у 50% мужчин могут развиться симптомы калечащих половых органов. [45]


Имеются данные о случаях лимфатического филяриатоза, датируемые 4000 лет назад. [46] Древний ведический текст «Ригведа» , составленный около 1500–1200 гг. до н. э., возможно, упоминает слоновость. 50-й гимн 7-й книги Ригведы призывает богов Митру , Варуну и Агни для защиты от «того, что гнездится внутри и раздувается». Автор гимна умоляет божеств не дать червю ранить ему ногу. Заболевание описывается как вызывающее появление высыпаний на лодыжках и коленях. [47] Артефакты из древнего Египта (2000 г. до н. э.) и цивилизации Нок в Западной Африке (500 г. до н. э.) демонстрируют возможные симптомы слоновости. Первое четкое упоминание об этом заболевании встречается в древнегреческой литературе, где ученые дифференцировали зачастую схожие симптомы лимфатического филяриоза от симптомов проказы , описывая проказу как слоновость грекорум , а лимфатический филяриатоз как слоновость арабум . [46]
Первое документирование симптомов произошло в 16 веке, когда Ян Гюйген ван Линшотен написал о болезни во время исследования Гоа . О подобных симптомах сообщили последующие исследователи в районах Азии и Африки, хотя понимание болезни начало развиваться лишь столетия спустя. [ нужна цитата ]
Возбудители впервые были идентифицированы в конце 19 века. [48] В 1866 году Тимоти Льюис , основываясь на работах Жана Николя Демаркея и Отто Генри Вухерера , установил связь между микрофиляриями и слоновостью, установив курс исследований, который в конечном итоге объяснил это заболевание. В 1876 году Джозеф Бэнкрофт открыл взрослую форму червя. [49] В 1877 году Патрик Мэнсон теоретизировал жизненный цикл членистоногих-переносчиков , который приступил к демонстрации присутствия червей у комаров. Мэнсон ошибочно предположил, что болезнь передавалась через контакт кожи с водой, в которой комары отложили яйца. [50] В 1900 году Джордж Кармайкл Лоу определил фактический метод передачи, обнаружив присутствие червя в хоботке комара-переносчика. [46]
У многих жителей Малабара , Наяров, а также брахманов и их жен – фактически около четверти или пятой всего населения, включая людей низших каст – очень большие ноги, раздутые до огромных размеров; и они умирают от этого, и это ужасно видеть. Говорят, что это из-за воды, по которой они идут, ведь страна болотистая. На туземном языке это называется периками , и все отеки от колен и ниже одинаковы, и у них нет боли, и они не обращают никакого внимания на эту немощь.
— Португальский дипломат Томе Пирес , Восточная Сума , 1512–1515. [51]
Исследователи из Университета Иллинойса в Чикаго (UIC) разработали новую вакцину для профилактики лимфатического филяриатоза. Было показано, что эта вакцина вызывает сильный защитный иммунный ответ на мышиных моделях инфекции лимфатического филяриатоза. Было продемонстрировано, что иммунный ответ, вызываемый этой вакциной, защищает как от инфекции W. Bancrofti , так и от инфекции B. malayi на мышиной модели и может оказаться полезным у человека. [52]
20 сентября 2007 года генетики опубликовали первый проект полного генома ( генетического содержания) Brugia malayi , одного из круглых червей, вызывающих лимфатический филяриатоз. [53] Этот проект был начат в 1994 году, и к 2000 году было определено 80% генома. Определение содержания генов может привести к разработке новых лекарств и вакцин. [54]
Onchocerca ochengi вызывает лимфатический филяриоз у крупного рогатого скота . [55] [56]
{{cite journal}}: CS1 maint: DOI неактивен по состоянию на январь 2024 г. ( ссылка )