Трансплантируемые органы и ткани могут относиться как к органам и тканям, которые пересаживаются относительно часто (здесь «основные органы и ткани»), так и к органам и тканям, которые пересаживаются относительно редко (здесь «неосновные органы и ткани»). В дополнение к этому, это может также относиться к возможным трансплантатам, которые все еще находятся на экспериментальной стадии. [ необходима цитата ]

Трансплантация сердца проводится пациентам с терминальной стадией сердечной недостаточности или тяжелой ишемической болезнью сердца . Наиболее распространенной процедурой является взятие работающего сердца у недавно умершего донора органов ( аллотрансплантат ) и имплантация его пациенту. Собственное сердце пациента может быть либо удалено ( ортотопическая процедура ), либо, реже, оставлено для поддержки донорского сердца ( гетеротопическая процедура ). Также возможно взять сердце от другого вида ( ксенотрансплантат ) или имплантировать искусственное , хотя результат этих двух процедур был менее успешным по сравнению с гораздо более распространенными аллотрансплантатами . [ требуется ссылка ]
Хотя трансплантация легких сопряжена с определенными рисками, она также может продлить продолжительность жизни и улучшить качество жизни пациентов с терминальной стадией заболевания легких .
Хотя точные детали операции будут зависеть от конкретного типа трансплантата, есть много шагов, которые являются общими для всех этих процедур. Перед операцией на реципиенте хирург-трансплантолог осматривает донорское легкое(ые) на предмет признаков повреждения или заболевания. Если легкое или легкие одобрены, то реципиента подключают к линии внутривенного вливания и различному контрольному оборудованию, включая пульсоксиметрию . Пациенту будет сделана общая анестезия , и за него будет дышать аппарат. [1]
Предоперационная подготовка пациента занимает около часа. Трансплантация одного легкого занимает около четырех-восьми часов, а двойная трансплантация легких занимает около шести-двенадцати часов. История предшествующей операции на грудной клетке может осложнить процедуру и потребовать дополнительного времени. [1]
Трансплантация сердца и легких — это процедура, проводимая для замены сердца и легких за одну операцию. Из-за нехватки подходящих доноров это редкая процедура; в Соединенных Штатах ежегодно проводится всего около сотни таких трансплантаций. [ необходима цитата ]
Пациенту делают анестезию . Когда прибывают донорские органы, их проверяют на пригодность; если какие-либо органы показывают признаки повреждения, они отбраковываются, а операция отменяется. Чтобы избежать удаления органов-реципиентов, когда донорские органы нежизнеспособны, стандартной процедурой является то, что пациент не оперируется до тех пор, пока не прибудут донорские органы и не будут признаны пригодными, несмотря на временную задержку, которую это подразумевает.
После того, как подходящие донорские органы найдены, хирург делает надрез, начинающийся выше и заканчивающийся ниже грудины, разрезая до кости. Края кожи оттягиваются, чтобы обнажить грудину. С помощью костной пилы грудина разрезается посередине. В разрез вставляются реберные расширители, которые раздвигают ребра, чтобы обеспечить доступ к сердцу и легким пациента.
Пациента подключают к аппарату искусственного кровообращения , который перекачивает и насыщает кровь кислородом. Хирург удаляет отказавшее сердце и легкие. Большинство хирургов стараются перерезать кровеносные сосуды как можно ближе к сердцу, чтобы оставить место для обрезки, особенно если донорское сердце отличается по размеру от исходного органа.
Сердце и легкие донора размещаются и пришиваются на место. Когда органы донора нагреваются до температуры тела, легкие начинают раздуваться. Сначала сердце может фибрилировать — это происходит из-за того, что волокна сердечной мышцы не сокращаются синхронно. Внутренние электроды можно использовать для подачи небольшого электрического разряда на сердце, чтобы восстановить правильный ритм.
Как только донорские органы начнут нормально функционировать, аппарат искусственного кровообращения извлекают, а грудную клетку зашивают.

Трансплантация почки — это пересадка органа почки у пациента с терминальной стадией почечной недостаточности . Трансплантация почки обычно классифицируется как трансплантация от умершего донора (ранее известная как трупная) или трансплантация от живого донора в зависимости от источника органа-реципиента. Трансплантация почки от живого донора далее характеризуется как генетически связанная (живо-связанная) или не связанная (живо-не связанная) трансплантация в зависимости от того, существует ли биологическая связь между донором и реципиентом. [ необходима цитата ]
Трансплантация печени — это замена больной печени здоровым аллотрансплантатом печени . Наиболее часто используемой методикой является ортотопическая трансплантация, при которой удаляется собственная печень, а донорский орган помещается в то же анатомическое место, что и исходная печень. Трансплантация печени в настоящее время является общепринятым вариантом лечения терминальной стадии заболевания печени и острой печеночной недостаточности. [ необходима цитата ]
Трансплантация поджелудочной железы подразумевает имплантацию здоровой поджелудочной железы (той, которая может вырабатывать инсулин) человеку, страдающему диабетом . Поскольку поджелудочная железа выполняет функции, необходимые для процесса пищеварения, родная поджелудочная железа реципиента остается на месте, а донорская поджелудочная железа прикрепляется в другом месте. В случае отторжения новой поджелудочной железы реципиент не смог бы выжить без родной поджелудочной железы, оставшейся на месте. Здоровая поджелудочная железа поступает от донора, который только что умер, или это может быть частичная поджелудочная железа от живого донора. [2] Полная трансплантация поджелудочной железы от живых доноров невозможна, опять же потому, что поджелудочная железа является необходимым органом для пищеварения. В настоящее время трансплантация поджелудочной железы обычно выполняется лицам с инсулинозависимым диабетом, у которых есть серьезные осложнения. [ необходима цитата ]
В настоящее время примерно половина из них — дети-реципиенты. [3] Наиболее распространенными показаниями у взрослых являются ишемия (22%), болезнь Крона (13%), травма (12%) и десмоидная опухоль (10%); а в педиатрии — гастрошизис (21%), заворот кишок (18%) и некротизирующий энтероколит (12%). Более высокие показатели выживаемости трансплантатов и пациентов наблюдаются в более опытных программах трансплантации. За последние несколько лет годичная выживаемость трансплантатов и пациентов в более опытных центрах достигла 60–70% и 65–80% соответственно. [4]

Трансплантация роговицы — это хирургическая процедура , при которой поврежденная или больная роговица заменяется донорской тканью роговицы, которая была взята у недавно умершего человека, не имеющего известных заболеваний, которые могли бы повлиять на жизнеспособность донорской ткани. Роговица — это прозрачная часть глаза перед радужной оболочкой и зрачком . Хирургическая процедура выполняется офтальмологами , врачами, которые специализируются на глазах, и часто проводится амбулаторно (пациент отправляется домой после операции). [ необходима цитата ]
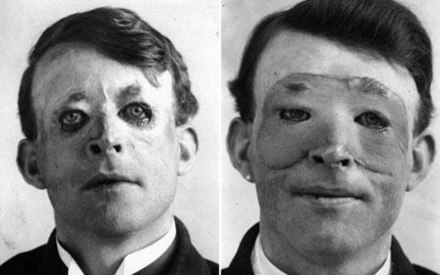
Пересадка кожи часто применяется для лечения:
Кожные трансплантаты часто применяются после серьезных травм, когда часть кожи тела повреждена. Хирургическое удаление (иссечение или дебридмент) поврежденной кожи сопровождается пересадкой кожи. Пересадка кожи преследует две цели: она может сократить курс необходимого лечения (и время пребывания в больнице), а также может улучшить функцию и внешний вид области тела, куда пересаживается кожа.
Переливание крови — это процесс переноса крови или продуктов на основе крови от одного человека в кровеносную систему другого. Переливание крови может спасти жизнь в некоторых ситуациях, например, при массивной потере крови из-за травмы , или может использоваться для замены крови, потерянной во время операции . Переливание крови также может использоваться для лечения тяжелой анемии или тромбоцитопении, вызванных заболеванием крови . Людям с гемофилией или серповидноклеточной анемией могут потребоваться частые переливания крови. Ранние переливания использовали цельную кровь , но современная медицинская практика заключается в использовании только компонентов крови.
Трансплантация гемопоэтических стволовых клеток (ТГСК) — это трансплантация стволовых клеток крови, полученных из костного мозга (то есть трансплантация костного мозга) или крови . Трансплантация стволовых клеток — это медицинская процедура в области гематологии и онкологии , чаще всего выполняемая для людей с заболеваниями крови , костного мозга или некоторыми видами рака .
Трансплантация стволовых клеток была впервые проведена с использованием стволовых клеток, полученных из костного мозга, группой исследователей из Центра исследований рака Фреда Хатчинсона с 1950-х по 1970-е годы под руководством Э. Донналла Томаса , чья работа впоследствии была отмечена Нобелевской премией по физиологии и медицине. Работа Томаса показала, что клетки костного мозга, введенные внутривенно, могут повторно заселять костный мозг и производить новые клетки крови . Его работа также снизила вероятность развития опасного для жизни осложнения, называемого болезнью «трансплантат против хозяина» . [5]
Первым врачом, успешно выполнившим пересадку костного мозга человека, был Роберт А. Гуд .
С появлением факторов роста стволовых клеток GM-CSF и G-CSF большинство процедур трансплантации гемопоэтических стволовых клеток теперь выполняются с использованием стволовых клеток, собранных из периферической крови , а не из костного мозга. Сбор стволовых клеток периферической крови [6] обеспечивает больший трансплантат, не требует, чтобы донор подвергался общей анестезии для сбора трансплантата, приводит к более короткому времени приживления и может обеспечить более низкую частоту рецидивов в долгосрочной перспективе.
Трансплантация гемопоэтических стволовых клеток остается рискованной процедурой со множеством возможных осложнений; традиционно она зарезервирована для пациентов с опасными для жизни заболеваниями. Хотя иногда ее экспериментально используют при незлокачественных и негематологических показаниях, таких как тяжелые инвалидизирующие аутоиммунные заболевания и сердечно-сосудистые заболевания , риск фатальных осложнений кажется слишком высоким, чтобы получить более широкое признание. [7] [8]
Пенис может быть аллотрансплантатом от донора-человека или может быть выращен искусственно, хотя последний вариант не был испытан на людях.
Трансплантация матки — это замена матки , подвергшейся некрозу . Хотя эта процедура имеет значительный потенциал, она была проведена всего несколько раз.
Трансплантация тимуса может использоваться для лечения младенцев с синдромом ДиДжорджи , который приводит к отсутствующему или гипопластическому тимусу, в свою очередь вызывая проблемы с опосредованным Т-клетками ответом иммунной системы . Она используется исключительно у людей с полной аномалией ДиДжорджи, которые полностью бестимусны. Эта подгруппа составляет менее 1% пациентов с синдромом ДиДжорджи. [9]
Биологические клапаны — это клапаны животных, например свиней, которые подвергаются нескольким химическим процедурам, чтобы сделать их пригодными для имплантации в человеческое сердце. Свиное (или поросёночное) сердце наиболее похоже на человеческое сердце и, следовательно, представляет собой наилучшую анатомическую форму для замены. Имплантация свиного клапана — это тип ксенотрансплантации , или ксенотрансплантации, что означает пересадку от одного вида (в данном случае свиньи) к другому. Существуют некоторые риски, связанные с ксенотрансплантацией, такие как тенденция человеческого организма отторгать инородный материал. Для замедления этого эффекта можно использовать лекарства, но не всегда это успешно.
Костная пластика — это хирургическая процедура, которая заменяет отсутствующую кость материалом из собственного тела пациента, искусственным, синтетическим или натуральным заменителем. Костная пластика используется для восстановления переломов костей, которые являются чрезвычайно сложными, представляют значительный риск для здоровья пациента или не заживают должным образом.
Ниже приведен список возможных трансплантаций, которые все еще находятся на стадии экспериментов и исследований или оказались лишь частично успешными.
Пересадка лица — пока еще экспериментальная процедура. Помимо кожи, трансплантат оптимально включает кости, а также мышцы, кожу, кровеносные сосуды и нервы.
Операция проводится в следующем порядке: фиксация кости, восстановление сухожилия, восстановление артерии , восстановление нерва , затем восстановление вены. Операция обычно длится от 8 до 12 часов. Для сравнения, типичная операция по пересадке сердца длится от 6 до 8 часов.
Получателю пересаженной руки необходимо принимать иммунодепрессанты , поскольку естественная иммунная система организма попытается отторгнуть или уничтожить руку. Эти препараты ослабляют иммунную систему получателя и вызывают сильную реакцию даже на незначительные инфекции.
В 2008 году хирурги в Мюнхене пересадили две целые руки. [10] Долгосрочные результаты еще предстоит увидеть.

У сиамских близнецов с ишиопагией здоровая нога была пересажена от умирающего сиамского близнеца ее сестре. [11] Нет необходимости в иммуносупрессии из-за идентичного генетического состава донора и реципиента.
Первая пересадка ног между генетически разными людьми была проведена в 2011 году под руководством хирурга Педро Кавадаса . Процедура дала две ноги человеку с двойной ампутацией, и восстановление шло хорошо в течение примерно восьми месяцев. К тому времени мужчина уже мог стоять в бассейне. Однако из-за не связанной с этим болезни иммунодепрессанты пришлось прекратить, и ноги, следовательно, пришлось ампутировать.
Трансплантация яичников, приводящая к успешной беременности, приведет к рождению детей, которые будут иметь генетическую наследственность донора органа, а не реципиента. До сих пор это проводилось только на однояйцевых близнецах , поскольку использование трансплантата яичников от генетически идентичного донора предотвращает отторжение донорского органа. Это позволяет обойти необходимость в иммунодепрессантах для поддержания функции донорского яичника, что не является жизненно важным для выживания. [12] Что еще более важно, многие иммунодепрессанты, такие как микофенолата мофетил , могут вызывать врожденные дефекты. [13]
Были предприняты попытки трансплантации яичников у генетически не идентичных людей, однако они в конечном итоге потерпели неудачу. Одним из примеров этого является Лили Эльбе , которая получила трансплантацию яичников в начале 1930-х годов, но вскоре умерла из-за различных осложнений. [14] [15] [16]
Трансплантация островковых клеток может восстановить бета-клетки и вылечить диабет .
Чикагский проект, возглавляемый в Университете Иллинойса в Чикагском медицинском центре, изучает способы регенерации бета-клеток in vivo . При этом бета-клетки рано подвергаются апоптозу и, таким образом, разрушаются в нормально функционирующей поджелудочной железе. Источником этого, по-видимому, является перенос Pander , гена, который работает, прикрепляясь к РНК . [17] Pander, когда активен, блокирует бета-клетки в S-фазе , что вызывает апоптоз. Эта потеря массы бета-клеток в конечном итоге приводит к потере большинства трансплантированных бета-клеток.