Шистосомоз , также известный как улиточная лихорадка , бильгарциоз и лихорадка Катаяма , [1] [2] [9] — это заболевание , вызываемое паразитическими плоскими червями, называемыми шистосомами . [5] Могут быть инфицированы мочевыводящие пути или кишечник . [5] Симптомы включают боль в животе , диарею , кровавый стул или кровь в моче . [5] У тех, кто был инфицирован в течение длительного времени, может возникнуть повреждение печени , почечная недостаточность , бесплодие или рак мочевого пузыря . [5] У детей это может вызвать замедление роста и трудности в обучении . [5]
Заболевание передается при контакте с пресной водой , зараженной паразитами. [5] Эти паразиты выделяются инфицированными пресноводными улитками . [5] Это заболевание особенно распространено среди детей в развивающихся странах, поскольку они чаще играют в загрязненной воде. [5] Шистосомоз также распространен среди женщин, которые могут подвергаться большему риску при выполнении повседневных обязанностей, связанных с водой, таких как стирка одежды и поход за водой. [10] Другие группы высокого риска включают фермеров, рыбаков и людей, использующих нечистую воду в повседневной жизни. [5] Относится к группе гельминтозов . [11] Диагноз ставится при обнаружении яиц паразита в моче или кале человека. [5] Это также можно подтвердить, обнаружив в крови антитела против заболевания. [5]
Методы профилактики заболевания включают улучшение доступа к чистой воде и сокращение численности улиток. [5] В регионах, где это заболевание распространено, препарат празиквантел можно давать один раз в год всей группе. [5] Это делается для уменьшения количества инфицированных и, как следствие, распространения заболевания. [5] Празиквантел также является препаратом, рекомендованным Всемирной организацией здравоохранения для тех, кто, как известно, инфицирован. [5]
В 2019 году шистосомозом заболело около 236,6 миллиона человек во всем мире. [12] По оценкам, ежегодно от него умирают от 4400 до 200 000 человек. [7] [8] Заболевание чаще всего встречается в Африке, Азии и Южной Америке. [5] Около 700 миллионов человек в более чем 70 странах живут в районах, где это заболевание распространено. [7] [13] В тропических странах шистосомоз уступает только малярии среди паразитарных заболеваний с наибольшим экономическим ущербом. [14] Шистосомоз внесен в список забытых тропических болезней . [15]


Многие люди не испытывают симптомов. Если симптомы все же появляются, они обычно проходят через 4–6 недель с момента заражения. Первым симптомом заболевания может быть общее недомогание . В течение 12 часов после заражения человек может жаловаться на ощущение покалывания или легкую сыпь , обычно называемую « зудом пловца », из-за раздражения в месте входа. Сыпь, которая может развиться, может имитировать чесотку и другие виды сыпи. Другие симптомы могут возникнуть через 2–10 недель и могут включать лихорадку , боль , кашель , диарею , озноб или увеличение желез. Эти симптомы также могут быть связаны с птичьим шистосомозом, который не вызывает никаких дополнительных симптомов у людей. [16] [ для проверки нужна расценка ]
Проявления шистосомальной инфекции со временем меняются по мере миграции церкарий , а позже и взрослых червей и их яиц по организму. [17] Если яйца мигрируют в головной или спинной мозг, возможны судороги, паралич или воспаление спинного мозга. [18]
Проявления острой инфекции, вызванной шистосомой, включают церкариальный дерматит (от нескольких часов до нескольких дней) и острый шистосомоз (2–8 недель). [ нужна цитата ]
Первой потенциальной реакцией является зудящая пятнисто- папулезная сыпь, возникающая в результате проникновения церкарий в кожу в течение первых 12 часов или дней после проникновения церкариев в кожу. [19] При первом контакте с несенсибилизированным человеком сыпь обычно бывает легкой и сопровождается ощущением покалывания, которое быстро исчезает само по себе, поскольку это тип реакции гиперчувствительности. [19] У сенсибилизированных людей, которые ранее были инфицированы, сыпь может перерасти в зудящие, красные, приподнятые очаги ( папулы ), некоторые из которых превращаются в заполненные жидкостью поражения ( везикулы ). [19] Предыдущие инфекции церкариями вызывают более быстрое развитие и ухудшение проявлений дерматита из-за более сильного иммунного ответа. [20] Круглые шишки обычно имеют диаметр от одного до трех сантиметров. [21] Поскольку люди, живущие в пострадавших районах, часто неоднократно подвергались воздействию, острые реакции чаще встречаются у туристов и мигрантов. [22] Сыпь может возникнуть в период от первых нескольких часов до недели после заражения и обычно проходит сама по себе примерно через 7–10 дней. [21] [19] Что касается шистосомоза человека, аналогичный тип дерматита , называемый «зуд пловца», также может быть вызван церкариями трематод животных , которые часто заражают птиц. [17] [19] [23] Церкариальный дерматит не заразен и не передается от человека к человеку. [24]
Симптомы могут включать:
Расчесывание сыпи может привести к вторичному бактериальному заражению кожи, поэтому важно воздерживаться от расчесывания. [24] Некоторые распространенные методы лечения зуда включают кортикостероидный крем, лосьон против зуда, наложение прохладных компрессов на сыпь, купание с английской солью или пищевой содой, а в тяжелых случаях зуда — рецептурные укрепляющие кремы и лосьоны. [24] Пероральные антигистаминные препараты также могут помочь облегчить зуд. [19]
Острый шистосомоз (лихорадка Катаяма) может возникать через несколько недель или месяцев (около 2–8 недель) [25] после первичной инфекции как системная реакция на мигрирующие шистосомулы, когда они проходят через кровоток через легкие в печень, а также на антигены яйца. [17] Подобно зуду пловца, лихорадка Катаяма чаще встречается у людей с первым заражением, таких как мигранты и туристы, и связана с тяжелой инфекцией. [26] Однако это наблюдается у коренных жителей Китая, инфицированных S. japonicum . [27] S. japonicum может вызывать острый шистосомоз у хронически инфицированной популяции и может привести к более тяжелой форме острого шистосомоза. [19]
Симптомы могут включать:
Острый шистосомоз в большинстве случаев обычно проходит самостоятельно через 2–8 недель [25] , но у небольшой части людей наблюдается стойкая потеря веса, диарея, диффузные боли в животе и сыпь. [17]
Осложнения могут включать:
Неврологические побочные эффекты могут включать
Сердечные побочные эффекты могут включать
Лечение может включать:
При давно развившемся заболевании взрослые черви откладывают яйца, которые могут вызвать воспалительные реакции. Яйца выделяют протеолитические ферменты , которые помогают им мигрировать в мочевой пузырь и кишечник для вывода. Ферменты также вызывают эозинофильную воспалительную реакцию, когда яйца попадают в ткани или эмболизируются в печень, селезенку, легкие или мозг . [17] Долгосрочные проявления зависят от вида шистосом, поскольку взрослые черви разных видов мигрируют в разные районы. [29] Многие инфекции протекают с легкой симптоматикой, при этом в эндемичных районах распространены анемия и недостаточность питания . [30]
Черви S. mansoni и S. japonicum мигрируют в вены желудочно-кишечного тракта и печени. [23] Попадание яиц в стенку кишечника может привести к боли, крови в стуле и диарее (особенно у детей). [23] Тяжелое заболевание может привести к сужению толстой или прямой кишки . [21]
При кишечном шистосомозе яйца застревают в стенке кишечника во время миграции из брыжеечных венул в просвет кишечника, и захваченные яйца вызывают реакцию иммунной системы, называемую гранулематозной реакцией . [31] Чаще всего они поражают толстую кишку и прямую кишку, реже поражается тонкая кишка. [19] Этот иммунный ответ может привести к непроходимости толстой кишки и кровопотере. У инфицированного человека может быть что-то вроде пуза. Существует сильная корреляция между заболеваемостью кишечным шистосомозом и интенсивностью инфекции. [19] В случае легких инфекций симптомы могут быть легкими и оставаться незамеченными. [26] Наиболее распространенными видами, вызывающими кишечный шистосомоз, являются S. mansoni и S. japonicum , однако S. mekongi и S. intercalatum также могут вызывать это заболевание. [26]
Симптомы могут включать:
Осложнения могут включать:
Примерно у 10–50% людей, живущих в эндемичных по S. mansoni и S. japonicum регионах , развивается кишечный шистосомоз. [19] Инфекция S. mansoni эпидемиологически совпадает с высокой распространенностью ВИЧ в странах Африки к югу от Сахары, где желудочно-кишечный шистосомоз связан с увеличением передачи ВИЧ. [32]
Яйца также мигрируют в печень, что приводит к фиброзу у 4–8% людей с хронической инфекцией, в основном у людей с длительной тяжелой инфекцией. [23]
Яйца могут застревать в печени , [31] что приводит к портальной гипертензии , спленомегалии , скоплению жидкости в брюшной полости и потенциально опасным для жизни расширениям или опухшим областям пищевода или желудочно-кишечного тракта, которые могут разрываться и обильно кровоточить ( варикозное расширение вен пищевода) . ). Это состояние можно разделить на две отдельные фазы: воспалительный шистосомоз печени (ранняя воспалительная реакция) и хронический шистосомоз печени. Наиболее распространенными видами, вызывающими это состояние, являются S. mansoni , S. japonicum и S. mekongi . [ нужна цитата ]
Воспалительный шистосомоз печени

Хронический (фиброзный) печеночный шистосомоз
Портальная гипертензия, вторичная по отношению к гепатоселезеночному шистосомозу, может привести к развитию сосудов между портальной (печенью и кишечником) циркуляцией и системным кровообращением, что создает путь для яиц и червей для перемещения в легкие. [19] Яйца могут откладываться вокруг альвеолярных капилляров и вызывают гранулематозное воспаление легочных артериол с последующим фиброзом. [19] Это приводит к повышению артериального давления в системе малого круга кровообращения ( легочная гипертензия ), повышению давления в правых отделах сердца, расширению легочной артерии и правого предсердия, а также утолщению стенки правого желудочка . [19]
Симптомы легочной гипертензии могут включать:

Черви S. haematobium мигрируют в вены вокруг мочевого пузыря и мочеточников , где и размножаются. [29] [33] S. haematobium может производить до 3000 яиц в день, эти яйца мигрируют из вен в просветы мочевого пузыря и мочеточников, но до 50 процентов из них могут задерживаться в окружающих тканях, вызывая гранулематозное воспаление, полипы. образование и изъязвление тканей мочевого пузыря, мочеточников и половых путей. [19] [33] Это может привести к появлению крови в моче через 10–12 недель после заражения. [17] [21] Со временем фиброз может привести к обструкции мочевыводящих путей, гидронефрозу и почечной недостаточности . [17] [21] Диагностика рака мочевого пузыря и смертность от него обычно выше в пострадавших районах; усилия по борьбе с шистосомозом в Египте привели к снижению заболеваемости раком мочевого пузыря. [21] [34] Риск рака мочевого пузыря особенно высок у курящих мужчин, возможно, из-за хронического раздражения слизистой оболочки мочевого пузыря, что позволяет ей подвергаться воздействию канцерогенов, вызываемых курением. [23] [29]
У женщин заболевания мочеполовой системы могут также включать поражения половых органов, что может привести к повышению уровня передачи ВИЧ . [21] [32] [35] Если поражения затрагивают маточные трубы или яичники, это может привести к бесплодию. [19] Если поражены репродуктивные органы у мужчин, в сперме может быть кровь. [19]
Мочевые симптомы могут включать в себя:
Генитальные симптомы могут включать:
Во многих случаях функция почек не нарушается, а поражения обратимы при правильном лечении, направленном на уничтожение глистов. [19]
Поражения центральной нервной системы возникают время от времени из-за воспаления и развития гранулем вокруг яиц или глистов, которые попадают в головной или спинной мозг через систему кровообращения, и без надлежащего лечения потенциально могут развиться необратимые рубцы. [19] Церебральная гранулематозная болезнь может быть вызвана яйцами S. japonicum в головном мозге как в острой, так и в хронической фазе заболевания. [26] В сообществах Китая, пораженных S. japonicum, уровень судорог в восемь раз выше исходного уровня. [23] Церебральная гранулематозная инфекция также может быть вызвана S. mansoni . Отложение яиц in situ после аномальной миграции взрослого червя, которое, по-видимому, является единственным механизмом, с помощью которого шистосома может достичь центральной нервной системы у людей с шистосомозом. [36] Деструктивное действие на нервную ткань и массовый эффект, оказываемый большим количеством яиц, окруженных множественными крупными гранулемами в ограниченных участках головного мозга, характеризуют псевдотуморальную форму нейрошистосомоза и обуславливают появление клинических проявлений: головной боли. , гемипарез, изменение психического статуса, головокружение, нарушения зрения, судороги и атаксия. Точно так же гранулематозные поражения спинного мозга , вызванные яйцами S. mansoni и S. haematobium , могут привести к поперечному миелиту (воспалению спинного мозга) с вялой параплегией . [37] В случаях запущенного гепатоселезеночного и мочевого шистосомоза непрерывная эмболизация яиц из портальной брыжеечной системы ( S. mansoni ) или портальной брыжеечно-тазовой системы ( S. haematobium ) в мозг приводит к редкому распределению яиц, связанных с со скудной периовулярной воспалительной реакцией, обычно имеющей незначительное клиническое значение или вообще его не имеющей. [36]
Симптомы воспаления спинного мозга ( поперечного миелита ) могут включать:
Симптомы церебральной гранулематозной инфекции могут включать:
Кортикостероиды используются для предотвращения необратимого неврологического повреждения в результате воспалительной реакции на яйца, а иногда для остановки судорог необходимы противосудорожные препараты. [19] Кортикостероиды назначаются до введения празиквантеля. [19]

Зараженные особи шистосомы выделяют яйца в воду через фекалии или мочу. Коллекция образцов стула под микроскопом покажет яйца S. intercalatum , S. mansori и S. japonicum . При рассмотрении образца мочи под микроскопом можно обнаружить яйца S. haematobium и, реже, яйца S. mansori. [38] После того, как из этих яиц вылупляются личинки , они заражают очень специфический тип пресноводных улиток. Например, у S. haematobium и S. intercalatum это улитки рода Bulinus , у S. mansoni — Biomphalaria , а у S. japonicum — Oncomelania . [39] Личинки шистосом проходят следующую фазу своего жизненного цикла у этих улиток, тратя время на размножение и развитие. После завершения этого этапа паразит покидает улитку и попадает в толщу воды. Паразит может жить в воде всего 48 часов без хозяина-млекопитающего. Как только хозяин найден, червь проникает в его кровеносные сосуды. В течение нескольких недель червь остается в сосудах, продолжая свое развитие до взрослой фазы. Когда достигается зрелость, происходит спаривание и отложение яиц. Яйца попадают в мочевой пузырь/кишечник и выводятся через мочу и кал, и процесс повторяется. Если яйца не выводятся из организма, они могут закрепиться в тканях организма и вызвать различные проблемы, такие как иммунные реакции и повреждение органов. [12] Хотя передача обычно происходит только в странах, где пресноводные улитки являются местными, в Германии был зарегистрирован случай, когда мужчина заразился шистосомозом от инфицированной улитки в своем аквариуме. [40]
Люди сталкиваются с личинками шистосомного паразита при попадании в загрязненную воду во время купания, игр, плавания, стирки, рыбалки или прогулки по воде. [41] [42] [38]

Стадии жизненного цикла: [43]
Шистосомы могут жить в среднем 3–5 лет, а яйца — более 30 лет после заражения. [19]
Шистосомоз также беспокоит скотоводство [44] и мышей . [45] О-метилтреонин слабо эффективен при шистосомозе мышей, но не используется. [45]
Инфекционная стадия начинается, когда свободноплавающая личиночная форма шистосомы — церкарии — проникает в кожу человека с помощью своих присосок, протеолитических ферментов и движений хвоста; церкарии трансформируются в шистосомулы, теряя хвост, и впоследствии попадают в сердце и легкие через венозную систему, пока в конечном итоге не достигнут печени, где созреют во взрослую форму. [43] [19] Заболевания, вызванные шистосомами, подразделяются на острый шистосомоз и хронический шистосомоз, и они могут варьироваться в зависимости от вида шистосом. [26]
Острая инфекция
Хроническая инфекция
Клинические проявления хронической инфекции в основном обусловлены иммунной реакцией на захват яиц в тканях, что приводит к образованию гранулем и хроническому воспалению. [26] Взрослые черви живут вместе парами (один самец и самка), размножаются половым путем и откладывают яйца в венах вокруг кишечника и мочевого пузыря, в зависимости от вида, и эти яйца могут разрывать стенку вен и выходить в окружающую среду. ткани. [46] Яйца проникают через ткани в просвет кишечника или мочевого пузыря с помощью протеолитических ферментов, однако большое количество яиц не может завершить свой путь и остается в тканях, где они могут вызвать иммунный ответ. [26] Мирацидии в этих яйцах могут затем выделять антигены, которые стимулируют воспалительный иммунный ответ. [26] Мирацидии внутри яиц живут около 6–8 недель, прежде чем они погибнут и перестанут выделять антигены. [26] Гранулематозный ответ представляет собой клеточный иммунный ответ, опосредованный CD4 + Т-клетками, нейтрофилами, эозинофилами, лимфоцитами, макрофагами и моноцитами, и этот хронический воспалительный ответ, вызванный яйцами, может вызвать фиброз, разрушение тканей и узелки гранулемы, которые разрушают функции задействованных органов. [26] [33] Ответ хелперных клеток Th1 заметно высвобождает цитокины, такие как IFN- γ, на ранних стадиях инфекции и переходит в ответ Th2 , что приводит к увеличению уровня IgE, IL-4 и эозинофилов по мере прогрессирования производства яиц. . [19] При хронических инфекциях ответ Th2 смещается в сторону повышения уровня IL-10, IL-13 и IgG4, что обращает вспять прогрессирование гранулем и приводит к отложению коллагена в местах образования гранулем. [19] Конкретные клинические симптомы и тяжесть заболевания, которое это вызывает, зависят от типа шистосомальной инфекции, продолжительности инфекции, количества яиц и органа, в котором яйца откладываются. [26] Количество яиц, попавших в ткани, будет продолжать увеличиваться, если шистосома не будет устранена. [26]

_histopathology.JPG/440px-Schistosoma_japonicum_(3)_histopathology.JPG)
Диагноз инфекции подтверждается обнаружением яиц в кале. Яйца S. mansoni имеют размер около 140 на 60 мкм и имеют боковой шип. Диагноз улучшается за счет использования метода Като-Каца — полуколичественного метода исследования кала. Другими методами, которые можно использовать, являются иммуноферментный анализ , тест с циркумовальной преципитацией и иммуноанализ на щелочную фосфатазу. [47]
Микроскопическая идентификация яиц в кале или моче является наиболее практичным методом диагностики. Исследование кала следует проводить при подозрении на инфекцию S. mansoni или S. japonicum , а исследование мочи — при подозрении на S. haematobium . Яйца могут присутствовать в кале при инфекциях, вызванных всеми видами шистосом . Исследование можно провести на простом мазке (1–2 мг фекального материала). Поскольку яйца могут выделяться периодически или в небольших количествах, их обнаружение улучшается за счет повторных исследований или процедур концентрации, или того и другого. Кроме того, для полевых исследований и исследовательских целей выход яиц можно определить количественно с помощью метода Като-Каца (от 20 до 50 мг фекального материала) или метода Ричи. Яйца можно обнаружить в моче при инфекциях, вызванных S. haematobium (рекомендуемое время сбора: с полудня до 15:00) и S. japonicum . Количественный анализ возможен с помощью фильтрации через мембрану нуклеопорового фильтра стандартного объема мочи с последующим подсчетом яиц на мембране. Биопсия тканей (ректальная биопсия для всех видов и биопсия мочевого пузыря для S. haematobium ) может выявить яйца, если анализы кала или мочи отрицательны. [48]
Выявление микрогематурии в моче с использованием реагентных полосок мочи является более точным, чем тесты на циркулирующие антигены при выявлении активного шистосомоза в эндемичных районах. [49]
Обнаружение антител может быть полезно для выявления шистосомальной инфекции у людей, которые путешествовали в районы, где распространен шистосомоз, и у которых яйца не могут быть обнаружены в образцах кала или мочи. Чувствительность и специфичность тестов широко варьируются среди многих тестов, описанных для серологической диагностики шистосомоза, и зависят как от типа используемых антигенных препаратов (сырой, очищенный, взрослый червь, яйцо, церкариал), так и от процедуры теста. [48]
В Центрах США по контролю и профилактике заболеваний для обнаружения антител используется комбинация тестов с очищенными антигенами взрослых червей. Все образцы сыворотки тестируются методом FAST-ELISA с использованием микросомального антигена взрослых S. mansoni . Положительная реакция (более 9 ед/мкл сыворотки) указывает на заражение видами Schistosoma . Чувствительность к инфекции S. mansoni составляет 99%, к инфекции S. haematobium - 95% и к инфекции S. japonicum - менее 50% . Специфичность этого анализа для выявления шистосомальной инфекции составляет 99%. Поскольку чувствительность теста FAST-ELISA снижается для видов, отличных от S. mansoni , также тестируются иммуноблоты видов, соответствующих истории поездок человека, чтобы гарантировать обнаружение инфекций S. haematobium и S. japonicum . Иммуноблоты с микросомальными антигенами взрослых червей видоспецифичны, поэтому положительная реакция указывает на заражающий вид. Наличие антител указывает только на шистосомальную инфекцию в какой-то момент и не может коррелировать с клиническим статусом, зараженностью червями, яйценоскостью или прогнозом. Место, где человек путешествовал, может помочь определить, на какой вид шистосомы следует провести иммуноблоттинг. [48]
В 2005 году в Уганде была проведена полевая оценка нового портативного микроскопа для диагностики кишечного шистосомоза группой под руководством Рассела Стотхарда из Лондонского музея естественной истории, работающей с Инициативой по борьбе с шистосомозом в Лондоне. [50]
Тестирование на основе полимеразной цепной реакции (ПЦР) является точным и быстрым. [51] Однако он не часто используется в странах, где это заболевание распространено, из-за стоимости оборудования и технических знаний, необходимых для проведения тестов. [51] Использование микроскопа для обнаружения яиц стоит около 0,40 доллара США за тест, тогда как по состоянию на 2019 год ПЦР стоит около 7 долларов США за тест. [52] Петлевая изотермическая амплификация изучается, поскольку она дешевле. [51] По состоянию на 2019 год тестирование LAMP коммерчески недоступно. [52]
Скрининг на S. haematobium в обществе можно проводить с помощью щупа для проверки мочи на наличие гематурии, а гваяковую пробу кала можно использовать для проверки крови в кале на потенциальную инфекцию S. mansoni и S. japonicum . [19] Путешественникам или мигрантам в эндемичных регионах общий анализ крови с дифференциальным анализом может быть использован для выявления высокого уровня эозинофилов в крови, что может указывать на острую инфекцию. [19] Функциональное исследование печени можно провести при подозрении на гепатоселезеночный шистосомоз, а также назначить последующее обследование на гепатит, если функциональные пробы печени отклоняются от нормы. [19]
Если другие методы диагностики шистосомоза не выявили инфекцию, но сохраняется высокая вероятность шистосомоза, можно провести биопсию тканей прямой кишки, мочевого пузыря и печени для поиска яиц шистосом в образцах тканей. [19] [26]
Такие методы визуализации, как рентген , ультразвук , компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), могут использоваться для оценки тяжести шистосомоза и повреждений инфицированных органов. [53] Например, рентгенография и компьютерная томография грудной клетки могут использоваться для выявления поражений легких при легочном шистосомозе, а рентгенография органов малого таза может выявить кальциноз мочевого пузыря при хроническом мочевом шистосомозе. [53] Ультразвук можно использовать для выявления нарушений в печени и селезенке при гепатоселезеночном шистосомозе, а компьютерная томография печени является хорошим инструментом для выявления кальцификатов в печени, связанных с инфекцией S. japonicum . [53] КТ также можно использовать для оценки повреждений кишечника, мочеполовой системы и центральной нервной системы, вызванных шистосомозной инфекцией. [53] МРТ используется для оценки шистосомоза центральной нервной системы, печени и половых органов. [53]
ПЭТ/КТ , позволяющая выявить ткани с более высокой метаболической активностью, в редких случаях используется для диагностики шистосомоза. [53] Это связано с высоким уровнем воспаления, вызванного шистосомальными яйцами, что увеличивает скорость метаболизма окружающих тканей. [53]

Многие страны работают над искоренением этой болезни. Всемирная организация здравоохранения поддерживает эти усилия. В некоторых случаях урбанизация, загрязнение окружающей среды и последующее разрушение среды обитания улиток привели к снижению воздействия с последующим снижением числа новых инфекций. В прошлом для предотвращения шистосомоза пытались уничтожить популяции улиток с помощью моллюскоцидов, но это был дорогостоящий процесс, который часто только сокращал, но не уничтожал популяцию улиток. [19] Препарат празиквантел используется для профилактики среди групп высокого риска, проживающих в районах, где заболевание распространено. [54] Центры по контролю и профилактике заболеваний советуют избегать питья или контакта с загрязненной водой в районах, где распространен шистосомоз. [55]
Обзор 2014 года обнаружил предварительные доказательства того, что расширение доступа к чистой воде и канализации снижает риск заражения шистосомами. [56]
Другие важные профилактические меры включают санитарное просвещение, ведущее к изменению поведения, и санитарно-техническое обеспечение для обеспечения безопасного водоснабжения. [19]
Для борьбы с шистосомозом Всемирная организация здравоохранения рекомендует профилактическое применение противогельминтных препаратов, которое представляет собой лечение всего пораженного населения и периодическое лечение всех групп с высоким риском заражения шистосомозом с помощью празиквантела . [12] В 2019 году во всем мире лечение прошли 44,5% людей с шистосомозом, а лечение получили 67,2% детей школьного возраста, нуждающихся в профилактической химиотерапии. [12]
В течение многих лет, начиная с 1950-х годов, строились огромные плотины и ирригационные системы, что привело к массовому росту заболеваемости шистосомозом, передающимся через воду. Подробные спецификации, изложенные в различных документах Организации Объединенных Наций с 1950-х годов, могли бы свести к минимуму эту проблему. Схемы орошения могут быть разработаны так, чтобы улиткам было трудно заселить воду и уменьшить контакт с местным населением. [57] Несмотря на то, что рекомендации по разработке этих схем для минимизации распространения заболевания были опубликованы за несколько лет до этого, разработчики о них не знали. [58] Плотины, похоже, сократили популяцию крупных мигрирующих креветок Macrobrachium , которые поедают улиток. После строительства четырнадцати крупных плотин в исторических местах обитания местных креветок произошел больший рост заболеваемости шистосомозом, чем в других районах. Кроме того, на плотине Диама в 1986 году на реке Сенегал восстановление креветок выше плотины снизило как плотность улиток, так и уровень повторного заражения человека шистосомозом. [59] [60]
В Китае национальная стратегия борьбы с шистосомозом менялась трижды с момента ее первого инициирования: стратегия борьбы с передачей инфекции (с середины 1950-х до начала 1980-х годов), стратегия борьбы с заболеваемостью (с середины 1980-х годов по 2003 год) и «новая интегрированная стратегия». (с 2004 г. по настоящее время). Стратегия контроля заболеваемости сосредоточена на синхронной химиотерапии для людей и крупного рогатого скота, а новая стратегия, разработанная в 2004 году, направлена на предотвращение путей передачи шистосомоза, в основном включая замену крупного рогатого скота машинами, запрет на выпас скота на пастбищах, улучшение санитарных условий, установку фекально- контейнеры с веществами на лодках, лекарственная терапия празиквантелом, борьба с улитками и санитарное просвещение. Обзор 2018 года показал, что «новая интегрированная стратегия» высокоэффективна для снижения уровня заражения S. japonicum как у людей, так и у улиток-промежуточных хозяев, а также снижает риск заражения в 3–4 раза по сравнению с традиционной стратегией. [61]
.jpg/440px-Medical_Civic_Action_Program_in_Shinile_Woreda,_Ethiopia,_2010_(5119873865).jpg)
Для лечения шистосомоза доступны два препарата: празиквантел и оксамнихин . [62] Они считаются эквивалентными с точки зрения эффективности против S. mansoni и безопасности. [63] Из-за более низкой стоимости лечения празиквантела и недостаточной эффективности оксаминихина против урогенитальной формы заболевания, вызванного S. haematobium , в целом празиквантел считается первым вариантом лечения. [64] Празиквантел можно безопасно применять беременным женщинам и детям раннего возраста. [26] Целью лечения является излечение заболевания и предотвращение перехода острой формы заболевания в хроническую. Все случаи подозрения на шистосомоз следует лечить независимо от их проявления, поскольку взрослый паразит может жить в организме хозяина годами. [65]
Шистосомоз поддается лечению пероральным приемом однократной дозы препарата празиквантел ежегодно. [66]
Празиквантел уничтожает только взрослые шистосомы, но не эффективен для уничтожения яиц и незрелых червей. [19] Живые яйца могут выделяться инфицированными людьми в течение нескольких недель после лечения празиквантелом. [19] Незрелые черви могут выжить и вырасти во взрослые шистосомы после терапии празиквантелем. [19] Таким образом, важно провести повторный анализ кала и/или мочи на шистосомоз примерно через 4–6 недель после терапии празиквантелом. [19] Лечение празиквантелом можно повторить, чтобы обеспечить полное уничтожение паразита. [19]
ВОЗ разработала рекомендации по внебольничному лечению, основанные на влиянии болезни на детей в деревнях, где она распространена: [66]
Другие возможные методы лечения включают комбинацию празиквантела с метрифонатом , артесунатом или мефлохином . [67] Кокрейновский обзор обнаружил предварительные доказательства того, что при использовании отдельно метрифонат столь же эффективен, как и празиквантел. [67] Мефлохин, который ранее использовался для лечения и профилактики малярии, в 2008–2009 годах был признан эффективным против шистосом. [68]
Исторически сложилось так, что тартрат сурьмы и калия оставался методом выбора при шистосомозе до тех пор, пока в 1980-х годах не был разработан празиквантел. [69]
Мониторинг после лечения Остеопонтин (OPN) является многообещающим инструментом для мониторинга эффективности празиквантеля и регрессии фиброза после лечения, поскольку экспрессия (OPN) модулируется антигенами яиц S. mansoni , а его уровни коррелируют с тяжестью шистосомозного фиброза и портальной гипертензии у мышей и люди. Фармакотерапия празиквантелом снижает системные уровни OPN и содержание коллагена в печени у мышей. [70]

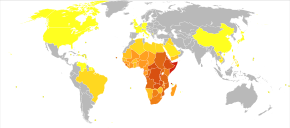

Заболевание встречается в тропических странах Африки, Карибского бассейна , восточной части Южной Америки, Юго-Восточной Азии и Ближнего Востока . S. mansoni встречается в некоторых частях Южной Америки и Карибского бассейна, Африки и Ближнего Востока; S. haematobium в Африке и на Ближнем Востоке; и S. japonicum на Дальнем Востоке . S. mekongi и S. intercalatum встречаются локально в Юго-Восточной Азии и центральной части Западной Африки соответственно. [ нужна цитата ]
Заболевание является эндемичным примерно в 75 развивающихся странах и в основном поражает людей, живущих в сельских сельскохозяйственных и пригородных районах. [71] [72] [41]
В 2010 году шистосомозом заразились около 238 миллионов человек, 85 процентов из которых проживают в Африке. [73] По более ранней оценке, датированной 2006 годом, число инфицированных составило 200 миллионов человек. [74] По последним данным ВОЗ, в 2019 году 236,6 миллиона человек были инфицированы. [12] Во многих пострадавших районах шистосомозом поражается значительная часть детей в возрасте до 14 лет. По оценкам, от 600 до 700 миллионов человек во всем мире подвергаются риску этого заболевания, поскольку они живут в странах, где этот организм распространен. [7] [72] В 2012 году 249 миллионов человек нуждались в лечении для предотвращения заболевания. [75] Это, вероятно, делает ее второй наиболее распространенной паразитарной инфекцией среди малярии и вызывает около 207 миллионов случаев в 2013 году. [72] [76]
S. haematobium , возбудитель урогенитального шистосомоза, ежегодно заражает более 112 миллионов человек только в странах Африки к югу от Сахары. [77] Ежегодно он является причиной 32 миллионов случаев дизурии , 10 миллионов случаев гидронефроза и 150 000 смертей от почечной недостаточности , что делает S. haematobium самой смертоносной шистосомой в мире. [77]
Оценки количества погибших разнятся. Во всем мире исследование глобального бремени болезней, опубликованное в 2010 году, оценивает 12 000 прямых смертей [78], тогда как ВОЗ в 2014 году оценила более 200 000 ежегодных смертей, связанных с шистосомозом. [5] [7] Еще 20 миллионов страдают от тяжелых последствий этой болезни. [79] Это самая смертоносная из забытых тропических болезней. [72]
Самые древние свидетельства шистосомоза датируются более чем 6000 лет назад. Исследования, проведенные на останках человеческого скелета, найденных на севере Сирии (5800–4000 гг. до н. э.), продемонстрировали наличие шистосомы с терминальными шипами в тазовых осадках останков скелета. Несмотря на то, что эти данные получены с Ближнего Востока, было высказано предположение, что «колыбель» шистосом находится в районе Великих африканских озер , области, в которой как паразиты, так и их промежуточные хозяева находятся в активном состоянии эволюции. Впоследствии полагают, что шистосомоз распространился в Египет в результате завоза обезьян и рабов во время правления пятой династии фараонов ( ок. 2494–2345 гг. до н. э.). [80]
Шистосомоз известен во многих странах как бильгарциоз или бильгарциоз, в честь немецкого врача Теодора Бильгарца , который впервые описал причину мочевого шистосомоза в 1851 году. [81] [82]
Первым врачом, описавшим весь цикл заболевания, был бразильский паразитолог Пираджа да Силва в 1908 году. [83] [84] Самый ранний известный случай заражения был обнаружен в 2014 году и принадлежал ребенку, жившему 6200 лет назад. [85]
Заболевание было распространенной причиной смерти египтян в греко-римский период . [86]
В 2016 году более 200 миллионов человек нуждались в лечении, но реально от шистосомоза лечились только 88 миллионов человек. [87]
Шистосомоз назван в честь рода паразитических плоских червей Schistosoma , термин, который означает «разделенное тело». Название Bilharzia происходит от Теодора Бильгарца , немецкого патологоанатома , работавшего в Египте в 1851 году, который впервые обнаружил этих червей. [ нужна цитация ] Название «болезнь Катаяма» происходит от района Катаяма префектуры Хиросима в Японии , где шистосомоз когда-то был эндемичным. [88]
Шистосомоз является эндемичным заболеванием в Египте, его усугубляет строительство плотин и ирригационные проекты на реке Нил . С конца 1950-х до начала 1980-х годов инфицированным сельским жителям вводили неоднократные инъекции рвотного зубного камня . Эпидемиологические данные свидетельствуют о том, что эта кампания непреднамеренно способствовала распространению гепатита С через нечистые иглы. В Египте самый высокий в мире уровень инфицирования гепатитом С, а уровни инфицирования в различных регионах страны тесно связаны со сроками и интенсивностью кампании по борьбе с шистосомозом. [89]
С древних времен до начала 20 века симптом шистосомоза в виде крови в моче рассматривался в Египте как мужской вариант менструации и, таким образом, рассматривался как обряд посвящения для мальчиков. [90] [91]
Среди паразитарных заболеваний человека шистосомоз занимает второе место после малярии по социально-экономической значимости и значимости для общественного здравоохранения в тропических и субтропических регионах. [92]
Предлагаемая вакцина против инфекции S. haematobium под названием «Bilhvax» прошла третью фазу клинических испытаний среди детей в Сенегале. Результаты, опубликованные в 2018 году, показали, что он не был эффективен, несмотря на то, что вызывал некоторый иммунный ответ. [93] Используя технологию редактирования генов CRISPR , исследователи уменьшили симптомы шистосомоза на животной модели. [94]
Используя тромбоэластографию, исследователи из Университета Тафтса обнаружили, что мышиная кровь, инкубированная взрослыми червями в течение 1 часа, имеет профиль коагуляции, аналогичный профилю крови пациентов, страдающих гемофилией или принимающих антикоагулянтные препараты, что позволяет предположить, что шистосомы могут обладать антикоагулянтными свойствами. [95] [96] Подавление активности шистосом в процессе свертывания крови потенциально может служить терапевтическим вариантом при шистосомозе.
Биларция, вызванная плохим проектированием гражданского строительства из-за незнания причины и предотвращения.
со ссылкой на общедоступный текст, опубликованный CDC
Теодор Бильгарц (открывший шистосомоз в Египте) и Пираха да Силва (установивший его жизненный цикл)
К началу двадцатого века египетское население было хорошо осведомлено о широком распространении гематурии до такой степени, что кровотечение у мальчиков считалось нормальной и даже необходимой частью взросления, формой мужской менструации, связанной с мужской фертильностью. (Гиргес 1934, 103).
Древние египтяне также писали о том, что мальчики становились мужчинами, когда в их моче обнаруживалась кровь, что сравнивалось с первой менструацией у молодой женщины (Despommier et al. 1995). Кроме того, археологические данные, такие как настенные рельефы, иероглифы и папирусы, подтверждают, что их образ жизни включал в себя купание, рыбалку и игры в Ниле, и это в сочетании с плохими санитарными привычками сделало почти каждого восприимчивым к этой инфекции.