Цитотоксическая Т-клетка (также известная как TC , цитотоксический Т-лимфоцит , CTL , Т-киллерная клетка , цитолитическая Т-клетка , CD8 + Т-клетка или Т-клетка-киллер ) представляет собой Т - лимфоцит (тип лейкоцита ), который убивает раковые клетки, клетки, инфицированные внутриклеточными патогенами (такими как вирусы или бактерии), или клетки, поврежденные другими способами. [1]
Большинство цитотоксических Т-клеток экспрессируют Т-клеточные рецепторы (TCR), которые могут распознавать специфический антиген . Антиген — это молекула, способная стимулировать иммунный ответ и часто вырабатываемая раковыми клетками , вирусами, бактериями или внутриклеточными сигналами. Антигены внутри клетки связываются с молекулами MHC класса I и переносятся на поверхность клетки молекулой MHC класса I, где они могут быть распознаны Т-клеткой. Если TCR специфичен для этого антигена, он связывается с комплексом молекулы MHC класса I и антигена, и Т-клетка разрушает клетку.
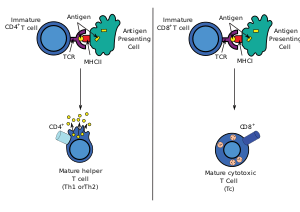
Чтобы TCR мог связаться с молекулой MHC класса I, первый должен сопровождаться гликопротеином CD8 , который связывается с постоянной частью молекулы MHC класса I. Поэтому эти Т-клетки называются CD8 + Т-клетками .
Сродство между CD8 и молекулой MHC обеспечивает тесную связь TC - клетки и клетки-мишени во время антигенспецифической активации. CD8 + Т-клетки распознаются как Т- С -клетки после их активации и обычно классифицируются как имеющие заранее определенную цитотоксическую роль в иммунной системе. Однако CD8 + Т-клетки также обладают способностью вырабатывать некоторые цитокины , такие как TNF-α и IFN-γ , обладающие противоопухолевым и противомикробным действием.

Иммунная система должна распознавать миллионы потенциальных антигенов. В организме человека менее 30 000 генов, поэтому невозможно иметь по одному гену на каждый антиген. Вместо этого ДНК в миллионах лейкоцитов в костном мозге перемешивается, создавая клетки с уникальными рецепторами, каждый из которых может связываться с различным антигеном. Некоторые рецепторы связываются с тканями самого человеческого тела, поэтому, чтобы организм не атаковал сам себя, эти самореактивные лейкоциты уничтожаются во время дальнейшего развития в тимусе , в котором йод необходим для его развития и деятельности. [2]
TCR состоят из двух частей, обычно альфа- и бета-цепи. (Некоторые TCR имеют гамма- и дельта-цепи. Им свойственно противодействие стрессу и формирование части эпителиального барьера [3] ). Гемопоэтические стволовые клетки костного мозга мигрируют в тимус , где они подвергаются V(D)J-рекомбинации своей ДНК TCR бета-цепи с образованием развивающейся формы белка TCR, известной как пре-TCR. Если эта перегруппировка успешна, клетки затем перестраивают свою ДНК TCR альфа-цепи, чтобы создать функциональный комплекс альфа-бета TCR. Этот высоковариабельный продукт генетической перестройки в генах TCR помогает создавать миллионы различных Т-клеток с разными TCR, помогая иммунной системе организма реагировать практически на любой белок захватчика. Подавляющее большинство Т-клеток экспрессируют альфа-бета-TCR (αβ-Т-клетки), но некоторые Т-клетки в эпителиальных тканях (например, в кишечнике) экспрессируют гамма-дельта-TCR ( гамма-дельта-Т-клетки ), которые распознают небелковые антигены. Последние характеризуются способностью распознавать непредставленные антигены. Кроме того, они могут распознавать микробные белки токсического шока и белки стресса собственных клеток. [4] Т-γδ-клетки обладают широкой функциональной пластичностью после распознавания инфицированных или трансформированных клеток, поскольку способны продуцировать цитокины (IFN-γ, TNF-α, IL-17) и хемокины (IP-10, лимфотактин), запускать цитолиз. клеток-мишеней (перфорины, гранзимы...) и взаимодействуют с другими клетками, такими как эпителиальные клетки, моноциты, дендритные клетки, нейтрофилы и В-клетки. При некоторых инфекциях, таких как цитомегаловирус человека , наблюдается клональная экспансия периферических γδ Т-клеток, имеющих специфические TCR, что указывает на адаптивный характер иммунного ответа, опосредованного этими клетками. [5]
Т-клетки с функционально стабильными TCR экспрессируют корецепторы CD4 и CD8 и поэтому называются «двойно-положительными» (DP) Т-клетками (CD4 + CD8 + ). Дважды положительные Т-клетки подвергаются воздействию широкого спектра аутоантигенов в тимусе и проходят два критерия отбора:
Положительно отбираются только те Т-клетки, которые слабо связываются с комплексами MHC-аутоантиген. Те клетки, которые выдерживают положительный и отрицательный отбор, дифференцируются в одиночные положительные Т-клетки (либо CD4 + , либо CD8 + ), в зависимости от того, распознает ли их TCR антиген, презентируемый MHC класса I (CD8), или антиген, презентируемый MHC класса II (CD4). ). Именно CD8 + Т-клетки созревают и становятся цитотоксическими Т-клетками после их активации антигеном, ограниченным классом I.
Т-клетки проходят разные стадии в зависимости от того, сколько раз они контактировали с антигеном. В первую очередь, наивные Т-лимфоциты — это те клетки, которые еще не встретили антиген в тимусе. Затем Т-лимфоциты становятся Т-клетками памяти. К этому типу Т-клеток относятся те, которые хотя бы один раз контактировали с антигеном, но впоследствии вернулись в спокойное или неактивное состояние, готовые снова ответить на антиген, против которого они были стимулированы. Наконец, когда запускается специфический иммунный ответ, эти наивные Т-клетки и Т-клетки памяти активируются, давая начало эффекторным Т-клеткам, способным убивать патогены или опухолевые клетки. [6] [7]
Порог активации этих клеток очень высок, и процесс может происходить по двум путям: тимус-независимым (за счет инфицированных АПК ) или тимус-зависимым (посредством CD4+ Т-клеток ). В независимом от тимуса пути, поскольку APC инфицирован, он сильно активируется и экспрессирует большое количество корецепторов для коактивации. Если APC не инфицированы, необходимо задействовать клетки CD4: либо для активации APC путем совместной стимуляции (более распространенный вариант), либо для прямой активации Tc-клетки путем секреции IL-2 .
Если происходит активация, лимфоцит поляризует свои гранулы в направлении синапса и высвобождает их, производя «смертельный удар». В этот момент он отделяется от целевой клетки и может переходить к другой, и еще одной. Клетка-мишень погибает примерно через 6 часов, обычно в результате апоптоза. [8]
MHC класса I экспрессируется всеми клетками -хозяевами , за исключением безъядерных , таких как эритроциты . Когда эти клетки инфицированы внутриклеточным патогеном , клетки разрушают чужеродные белки посредством процессинга антигена . В результате образуются пептидные фрагменты, некоторые из которых презентируются MHC класса I рецептору антигена Т-клеток (TCR) на CD8 + Т-клетках.
Активация цитотоксических Т-клеток зависит от нескольких одновременных взаимодействий между молекулами, экспрессируемыми на поверхности Т-клетки, и молекулами на поверхности антигенпрезентирующей клетки (АПК). Например, рассмотрим модель двух сигналов для активации TC - клеток.
Простая активация наивных CD8 + Т-клеток требует взаимодействия с профессиональными антигенпрезентирующими клетками, преимущественно со зрелыми дендритными клетками . Чтобы генерировать Т-клетки долговременной памяти и обеспечивать повторяющуюся стимуляцию цитотоксических Т-клеток, дендритные клетки должны взаимодействовать как с активированными CD4 + Т-хелперными Т-клетками , так и с CD8 + Т-клетками. [9] [7] Во время этого процесса CD4 + Т-хелперные клетки «лицензируют» дендритные клетки, чтобы дать мощный активирующий сигнал наивным CD8 + Т-клеткам. [10]
Более того, созревание CD8 + Т-клеток опосредовано передачей сигналов CD40 . [11] Как только наивная CD8 + Т-клетка связывается с инфицированной клеткой, инфицированная клетка начинает высвобождать CD40. [11] Высвобождение CD40 с помощью Т-хелперов запустит дифференцировку наивных CD8 + Т-клеток в зрелые CD8 + Т-клетки. [11]
Хотя в большинстве случаев активация зависит от распознавания антигена TCR, были описаны альтернативные пути активации. Например, было показано, что цитотоксические Т-клетки активируются при воздействии на них других Т-клеток CD8, что приводит к толеризации последних. [12]
После активации Т - клетка подвергается клональной экспансии с помощью цитокина интерлейкина 2 (IL-2), который является фактором роста и дифференцировки Т-клеток. Это увеличивает количество клеток, специфичных для целевого антигена, которые затем могут путешествовать по организму в поисках антиген-положительных соматических клеток .
При воздействии инфицированных/дисфункциональных соматических клеток Т - клетки выделяют цитотоксины перфорин , гранзимы и гранулизин . Под действием перфорина гранзимы проникают в цитоплазму клетки-мишени, и их функция сериновой протеазы запускает каспазный каскад, представляющий собой серию цистеиновых протеаз, которые в конечном итоге приводят к апоптозу (запрограммированной гибели клеток). Это называется «летальным ударом» и позволяет наблюдать волнообразную гибель клеток-мишеней. [13] Благодаря высокому порядку липидов и отрицательно заряженному фосфатидилсерину, присутствующему в их плазматической мембране, Т С -клетки устойчивы к воздействию их перфориновые и гранзимные цитотоксины [14] .
Второй способ индуцировать апоптоз - это взаимодействие клеточной поверхности между TC и инфицированной клеткой. Когда TC активируется , он начинает экспрессировать поверхностный белок- лиганд FAS (FasL)(Apo1L)(CD95L), который может связываться с молекулами Fas (Apo1)(CD95), экспрессируемыми на клетке-мишени. Однако считается, что это взаимодействие Fas-Fas-лиганда более важно для избавления от нежелательных Т-лимфоцитов во время их развития или для литической активности определенных Т - клеток, чем для цитолитической активности эффекторных клеток TC . Взаимодействие Fas с FasL позволяет рекрутировать сигнальный комплекс, индуцированный смертью (DISC). [15] Fas-ассоциированный домен смерти (FADD) транслоцируется вместе с DISC, позволяя рекрутировать прокаспазы 8 и 10. [15] Эти каспазы затем активируют эффекторные каспазы 3, 6 и 7, что приводит к расщеплению субстратов смерти, таких как ламин А , ламин В1, ламин В2, PARP ( полиАДФ-рибозополимераза ) и ДНК-PKcs (ДНК-активируемая протеинкиназа). Конечным результатом является апоптоз клетки, экспрессирующей Fas. Т-клетки CD8 также могут проявлять гибель клеток, индуцированную активацией, или AICD, опосредованную комплексом рецепторов CD3. Недавно было показано, что белок TLT-1, высвобождаемый тромбоцитами, индуцирует AICD-подобную гибель клеток в CD8 Т-клетках [16].
Предполагается, что транскрипционный фактор эомезодермин играет ключевую роль в функции CD8 + Т-клеток, действуя как регуляторный ген в адаптивном иммунном ответе. [17] Исследования по изучению влияния потери функции эомезодермина показали, что снижение экспрессии этого транскрипционного фактора приводит к уменьшению количества перфорина, продуцируемого CD8 + Т-клетками. [17]
В отличие от антител , которые эффективны как против вирусных , так и против бактериальных инфекций, цитотоксические Т-клетки в основном эффективны против вирусов. [18]
Во время заражения вирусом гепатита B (HBV) цитотоксические Т-клетки убивают инфицированные клетки и производят противовирусные цитокины, способные очищать HBV от жизнеспособных гепатоцитов. Они также играют важную патогенетическую роль, способствуя почти всем поражениям печени, связанным с инфекцией HBV. [19] Было показано, что тромбоциты способствуют накоплению вирусспецифических цитотоксических Т-клеток в инфицированной печени. [20] В некоторых исследованиях на мышах инъекции CXCR5+ CD8+T-клеток показали значительное снижение уровня HBsAg . Кроме того, повышение уровня CXCL13 способствовало рекрутированию внутрипеченочных CXCR5+CD8+T-клеток, и эти типы клеток продуцировали высокие уровни HBV-специфического интерферона (IFN)-γ и IL-21 , что может помочь улучшить контроль над вирусом. хроническая инфекция ВГВ. [21]
Цитотоксические Т-клетки участвуют в прогрессировании артрита . Основным проявлением ревматоидного артрита является поражение суставов. Синовиальная оболочка характеризуется гиперплазией , повышенной васкуляризацией и инфильтрацией воспалительных клеток; преимущественно CD4+ Т-лимфоциты, которые являются основными организаторами клеточно-опосредованных иммунных ответов. В различных исследованиях ревматоидный артрит тесно связан с антигенами главного комплекса гистосовместимости (MHC) класса II. Единственные клетки в организме, которые экспрессируют антигены MHC класса II, являются конститутивными антигенпрезентирующими клетками . Это убедительно свидетельствует о том, что ревматоидный артрит вызван неидентифицированными артритогенными антигенами. Антиген может представлять собой любой экзогенный антиген, такой как вирусные белки, или эндогенный белок. [22] Недавно был идентифицирован ряд возможных эндогенных антигенов, например, гликопротеин хряща человека 39, белок, связывающий тяжелые цепи, и цитруллинированный белок. Активированные CD4+ Т-лимфоциты стимулируют моноциты, макрофаги и синовиальные фибробласты к выработке цитокинов интерлейкин-1 , интерлейкин-6 и фактора некроза опухоли альфа (TNFa), а также к секреции металлопротеиназ. Первые три из них играют ключевую роль в воспалении при ревматоидном артрите. Эти активированные лимфоциты также стимулируют В-клетки к выработке иммуноглобулинов, включая ревматоидный фактор. [23] Их патогенная роль неизвестна, но может быть связана с активацией комплемента посредством образования иммунных комплексов. Более того, несколько исследований на животных показывают, что цитотоксические Т-клетки могут оказывать преимущественно провоспалительное действие при заболевании. Также изучено, что выработка цитокинов клетками CD8+ может ускорить прогрессирование артрита. [24]
Было обнаружено, что CD8 + Т-клетки играют роль в ВИЧ- инфекции. Со временем ВИЧ разработал множество стратегий обхода иммунной системы клетки-хозяина. Например, ВИЧ имеет очень высокую частоту мутаций, что позволяет ему избежать распознавания CD8 + Т-клетками. [25] Они также способны подавлять экспрессию поверхностных белков MHC класса I клеток, которые они заражают, чтобы в дальнейшем избежать разрушения CD8 + Т-клетками. [25] Если CD8 + Т-клетки не смогут найти, распознать и связаться с инфицированными клетками, вирус не будет уничтожен и продолжит расти.
Кроме того, CD8 + Т-клетки могут быть вовлечены в развитие диабета 1 типа . [26] Исследования на моделях мышей с диабетом показали, что клетки CD4+ ответственны за массивную инфильтрацию мононуклеарных лейкоцитов в островки поджелудочной железы . Однако было показано, что клетки CD8+ играют эффекторную роль, ответственную за окончательное разрушение островковых бета-клеток. Однако в исследованиях на мышах NOD, несущих нулевую мутацию в локусе бета-2 микроглобулина (B2M) и, следовательно, не имеющих молекул главного комплекса гистосовместимости класса I и CD8+ Т-клеток, было обнаружено, что у них не развивается диабет. [27]
CD8 + Т-клетки могут быть необходимы для лечения периферической нейропатии, вызванной химиотерапией (CIPN). [28] [29] У мышей без CD8 + Т-клеток наблюдается пролонгированный CIPN по сравнению с нормальными мышами, а инъекции образованных CD8 + Т-клеток разрешают или предотвращают CIPN.
Цитотоксические Т-лимфоциты участвуют в развитии различных заболеваний и нарушений, например, в отторжении трансплантата (цитотоксические Т-лимфоциты атакуют новый орган после обнаружения его как чужеродного из-за различий HLA между донором и реципиентом); [30] при избыточной выработке цитокинов при тяжелой инфекции SARS-CoV-2 (из-за усиленной реакции лимфоцитов генерируется большое количество провоспалительных цитокинов , повреждающих субъекта); [31] [32] воспалительные и дегенеративные заболевания центральной нервной системы, такие как рассеянный склероз (Т-клетки становятся чувствительными к определенным белкам, таким как миелин , атакуя здоровые клетки и привлекая больше иммунных клеток, усугубляя заболевание). [33]
Т-хелперы/CD4+ • экспрессируют гликопротеины CD4 на своей клеточной поверхности, которые активируются в присутствии пептидных антигенов на поверхности вторгшихся патогенов; •немедленно реагировать, чтобы защитить иммунную систему; •секретируют различные белки-цитокины в зависимости от иммунного ответа.
{{cite book}}: CS1 maint: отсутствует местоположение издателя ( ссылка )