Доброкачественная опухоль — это масса клеток ( опухоль ), которая не проникает в соседние ткани и не метастазирует (не распространяется по всему телу). По сравнению со злокачественными (раковыми) опухолями , доброкачественные опухоли обычно имеют более медленный темп роста . Доброкачественные опухоли имеют относительно хорошо дифференцированные клетки. Они часто окружены внешней поверхностью (фиброзной оболочкой соединительной ткани ) или остаются заключенными в эпителии . Распространенными примерами доброкачественных опухолей являются родинки и фибромиомы матки .
Некоторые формы доброкачественных опухолей могут быть вредны для здоровья. Рост доброкачественных опухолей вызывает массовый эффект , который может сдавливать соседние ткани. Это может привести к повреждению нервов, снижению кровотока ( ишемии ), отмиранию тканей ( некрозу ) или повреждению органов. Последствия для здоровья роста доброкачественных опухолей могут быть более выраженными, если опухоль находится в замкнутом пространстве, таком как череп , дыхательные пути , пазухи или кости. Например, в отличие от большинства доброкачественных опухолей в других частях тела, доброкачественные опухоли мозга могут быть опасными для жизни. Опухоли могут демонстрировать поведение, характерное для их клеточного типа происхождения; например, эндокринные опухоли, такие как аденомы щитовидной железы и аденомы коры надпочечников, могут чрезмерно вырабатывать определенные гормоны .
Слово «доброкачественный» означает «благоприятный, добрый, удачный, спасительный, благоприятный». [1] Однако доброкачественная опухоль не является доброкачественной в обычном смысле; название просто указывает на то, что она не «злокачественная», т. е. раковая. Хотя доброкачественные опухоли обычно не представляют серьезной опасности для здоровья, они могут быть вредными или смертельными. [2] Многие типы доброкачественных опухолей имеют потенциал стать раковыми ( злокачественными ) посредством процесса, известного как опухолевая прогрессия . По этой причине и из-за других возможных вредов некоторые доброкачественные опухоли удаляются хирургическим путем. После удаления доброкачественные опухоли обычно не возвращаются. Исключения из этого правила могут указывать на злокачественную трансформацию.
Доброкачественные опухоли очень разнообразны; они могут быть бессимптомными или вызывать специфические симптомы, в зависимости от их анатомического расположения и типа ткани. Они растут наружу, образуя большие округлые массы, которые могут вызывать то, что известно как «масс-эффект». Этот рост может вызывать сжатие местных тканей или органов, что приводит ко многим эффектам, таким как закупорка протоков, снижение кровотока ( ишемия ), отмирание тканей ( некроз ) и боль или повреждение нервов. [3] Некоторые опухоли также вырабатывают гормоны, которые могут приводить к опасным для жизни ситуациям. Инсулиномы могут вырабатывать большое количество инсулина, вызывая гипогликемию . [4] [5] Аденомы гипофиза могут вызывать повышенные уровни гормонов, таких как гормон роста и инсулиноподобный фактор роста-1 , которые вызывают акромегалию ; пролактин ; АКТГ и кортизол , которые вызывают болезнь Кушинга ; ТТГ , который вызывает гипертиреоз ; и ФСГ и ЛГ . [6] Инвагинация кишечника может возникнуть при различных доброкачественных опухолях толстой кишки. [7] Косметические эффекты могут быть вызваны опухолями, особенно кожными, что может вызывать психологический или социальный дискомфорт у человека с опухолью. [8] Опухоли сосудистой ткани могут кровоточить, в некоторых случаях приводя к анемии . [9]
Синдром гамартомы PTEN охватывает гамартомные расстройства, характеризующиеся генетическими мутациями в гене-супрессоре опухоли PTEN , [10] включая синдром Коудена , синдром Баннаяна–Райли–Рувалькабы , синдром Протея и протееподобный синдром . Отсутствующий или дисфункциональный белок PTEN позволяет клеткам чрезмерно размножаться, вызывая гамартомы. [11] Синдром Коудена является аутосомно-доминантным генетическим заболеванием, характеризующимся множественными доброкачественными гамартомами ( трихолеммомами и слизисто-кожными папилломатозными папулами), а также предрасположенностью к раку нескольких органов, включая грудь и щитовидную железу. [12] [13] Синдром Баннаяна–Райли–Рувалькабы является врожденным заболеванием, характеризующимся гамартомным полипозом кишечника, макроцефалией , липоматозом , гемангиоматозом и пятнами на головке полового члена . [11] [14] Синдром Протея характеризуется невусами , асимметричным разрастанием различных частей тела, нарушением регуляции жировой ткани, цистаденомами , аденомами , сосудистыми мальформациями. [15] [16]

Семейный аденоматозный полипоз (FAP) — это семейный раковый синдром , вызванный мутациями в гене APC . При FAP аденоматозные полипы присутствуют в толстой кишке . Полипы прогрессируют в рак толстой кишки , если их не удалить. [17] Ген APC является супрессором опухолей . Его белковый продукт участвует во многих клеточных процессах. Инактивация гена APC приводит к накоплению белка, называемого β-катенином . Этот белок активирует два фактора транскрипции : фактор Т-клеток (TCF) и фактор лимфоидного энхансера (LEF). Эти факторы вызывают повышение регуляции многих генов, участвующих в пролиферации клеток , дифференцировке , миграции и апоптозе (запрограммированной гибели клеток), что приводит к росту доброкачественных опухолей. [18]
Туберозный склерозный комплекс (TSC) является аутосомно-доминантным генетическим заболеванием, вызванным мутациями в генах TSC1 и TSC2 . TSC1 продуцирует белок гамартин . TSC2 продуцирует белок туберин . Это заболевание проявляется многими доброкачественными гамартоматозными опухолями, включая ангиофибромы , почечные ангиомиолипомы и легочный лимфангиомиоматоз . Туберин и гамартин ингибируют белок mTOR в нормальной клеточной физиологии. Инактивация супрессоров опухолей TSC вызывает увеличение активности mTOR. Это приводит к активации генов и выработке белков, которые увеличивают рост клеток. [19] [20] [21]
Болезнь фон Гиппеля–Линдау — это доминантно наследуемый раковый синдром, который значительно увеличивает риск возникновения различных опухолей. К ним относятся доброкачественные гемангиобластомы и злокачественные феохромоцитомы , почечноклеточные карциномы , эндокринные опухоли поджелудочной железы и опухоли эндолимфатического мешка . Она вызвана генетическими мутациями в гене- супрессоре опухолей фон Гиппеля–Линдау . Белок VHL (pVHL) участвует в клеточной сигнализации в клетках, испытывающих кислородное голодание ( гипоксия ). Одна из ролей pVHL заключается в том, чтобы вызывать клеточную деградацию другого белка, HIF1α . Дисфункциональный pVHL приводит к накоплению HIF1α. Это активирует несколько генов, ответственных за выработку веществ, участвующих в росте клеток и образовании кровеносных сосудов: VEGF , PDGFβ , TGFα и эритропоэтин . [22]
Доброкачественные опухоли костей могут быть макроскопически схожи и требуют сочетания клинической истории с цитогенетическими , молекулярными и радиологическими тестами для диагностики. [23] Три распространенные формы доброкачественных опухолей костей — это гигантоклеточная опухоль кости, остеохондрома и энхондрома ; существуют и другие формы доброкачественных опухолей костей, но они могут быть менее распространенными.
Гигантоклеточные опухоли костей часто возникают в эпифизах длинных костей конечностей или крестца осевого скелета . Локальный рост может вызвать разрушение соседней кортикальной кости и мягких тканей, что приводит к боли и ограничению диапазона движений. Характерным рентгенологическим признаком гигантоклеточных опухолей костей является литическое поражение, которое не имеет краевого склероза кости. При гистологии гигантские клетки слившихся остеокластов рассматриваются как реакция на неопластические мононуклеарные клетки. Примечательно, что гигантские клетки не являются уникальными среди доброкачественных опухолей костей по отношению к гигантоклеточным опухолям костей. Молекулярные характеристики неопластических клеток, вызывающих гигантоклеточные опухоли костей, указывают на происхождение плюрипотентных мезенхимальных стволовых клеток, которые принимают преостеобластические маркеры. Цитогенетические причины гигантоклеточных опухолей костей связаны с теломерами . Лечение включает хирургическое выскабливание с адъювантными бисфосфонатами .
Остеохондромы образуют хрящевые выступы кости. Такие структуры, как костномозговая полость и кортикальная кость остеохондромы, прилегают к структурам исходной кости. Места происхождения часто включают метафизы длинных трубчатых костей. Хотя многие остеохондромы возникают спонтанно, бывают случаи, когда у одного и того же человека может возникнуть несколько остеохондром; это может быть связано с генетическим состоянием, известным как наследственные множественные остеохондромы. Остеохондрома выглядит на рентгеновском снимке как выступающая масса, которая часто направлена в сторону от суставов. [23] Эти опухоли прекращают расти с закрытием пластин роста родительской кости. Неспособность остановить рост может указывать на трансформацию в злокачественную хондросаркому. Лечение не показано, если нет симптомов. В этом случае хирургическое иссечение часто является излечивающим.
Энхондромы — доброкачественные опухоли гиалинового хряща. Внутри кости энхондромы часто встречаются в метафизах. Их можно обнаружить во многих типах костей, включая мелкие кости, длинные кости и осевой скелет. Рентгенограмма энхондром показывает четко очерченные границы и пунктирный вид. [23] Проявление множественных энхондром соответствует множественному энхондроматозу ( болезнь Олье ). Лечение энхондром включает хирургическое выскабливание и трансплантацию.
Липомы — это доброкачественные подкожные опухоли жировых клеток ( адипоцитов ). Обычно это безболезненные, медленно растущие и подвижные массы, которые могут возникнуть в любой части тела, где есть жировые клетки, но обычно встречаются на туловище и верхних конечностях. [24]
[25] Хотя липомы могут развиться в любом возрасте, они чаще всего появляются в возрасте от 40 до 60 лет. [24] Липомы поражают около 1% населения, без документально подтвержденной половой дискриминации, и примерно у 1 из 1000 человек в течение жизни будет липома. [25] [26] Причина возникновения липом не определена. Генетические или наследственные причины липом играют роль примерно у 2-3% пациентов. [25] У людей с наследственными семейными синдромами, такими как синдром Протея или семейный множественный липоматоз , часто можно увидеть множественные липомы по всему телу. [25] Эти синдромы также связаны с определенными симптомами и субпопуляциями. Мутации в хромосоме 12 были выявлены примерно в 65% случаев липомы. [25] Было также показано, что липомы чаще встречаются у людей с ожирением , гиперлипидемией и сахарным диабетом . [25]
Липомы обычно диагностируются клинически, хотя визуализация ( ультразвук , компьютерная томография или магнитно-резонансная томография ) может использоваться для диагностики липом в нетипичных местах. [24] Основным методом лечения липом является хирургическое иссечение, после чего опухоль исследуется с помощью гистопатологии для подтверждения диагноза. [24] Прогноз для доброкачественных липом отличный, рецидив после иссечения редок, но может возникнуть, если удаление было неполным. [25]

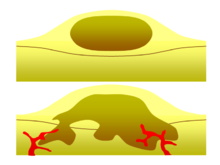
Одним из важнейших факторов классификации опухоли как доброкачественной или злокачественной является ее инвазивный потенциал. Если опухоль не способна проникать в соседние ткани или распространяться на отдаленные участки путем метастазирования, то она доброкачественная, тогда как инвазивные или метастатические опухоли являются злокачественными. [3] По этой причине доброкачественные опухоли не классифицируются как рак. [27] Доброкачественные опухоли будут расти в ограниченной области, обычно заключенной в капсулу из фиброзной соединительной ткани . Темпы роста доброкачественных и злокачественных опухолей также различаются; доброкачественные опухоли обычно растут медленнее, чем злокачественные. Хотя доброкачественные опухоли представляют меньший риск для здоровья, чем злокачественные опухоли, они обе могут быть опасны для жизни в определенных ситуациях. Существует много общих характеристик, которые применимы как к доброкачественным, так и к злокачественным опухолям, но иногда один тип может проявлять характеристики другого. Например, доброкачественные опухоли в основном хорошо дифференцированы, а злокачественные опухоли часто недифференцированы. Однако могут возникать недифференцированные доброкачественные опухоли и дифференцированные злокачественные опухоли. [28] [29] Хотя доброкачественные опухоли обычно растут медленно, случаи быстрорастущих доброкачественных опухолей также были задокументированы. [30] Некоторые злокачественные опухоли в основном не метастатические, как в случае базальноклеточной карциномы . [31] КТ и рентгенография грудной клетки могут быть полезным диагностическим исследованием для визуализации доброкачественной опухоли и дифференциации ее от злокачественной опухоли. Чем меньше опухоль на рентгенограмме, тем больше вероятность, что она доброкачественная, поскольку 80% легочных узелков диаметром менее 2 см являются доброкачественными. Большинство доброкачественных узелков представляют собой сглаженные рентгеноконтрастные уплотнения с четкими краями, но это не исключительные признаки доброкачественных опухолей. [32]
Опухоли образуются в результате канцерогенеза , процесса, в котором клеточные изменения приводят к образованию рака. Многоступенчатый канцерогенез включает последовательные генетические или эпигенетические изменения в ДНК клетки , где каждый шаг производит более развитую опухоль. Его часто разбивают на три стадии: инициация, продвижение и прогрессирование, и на каждой стадии может происходить несколько мутаций. Инициация — это место, где в клетке происходит первая генетическая мутация. Продвижение — это клональное расширение (повторное деление) этой трансформированной клетки в видимую опухоль, которая обычно является доброкачественной. После продвижения может происходить прогрессирование, когда в субпопуляции опухолевых клеток приобретается больше генетических мутаций. Прогрессирование изменяет доброкачественную опухоль в злокачественную. [33] [34] Ярким и хорошо изученным примером этого явления является тубулярная аденома, распространенный тип полипа толстой кишки , который является важным предшественником рака толстой кишки. Клетки в тубулярных аденомах, как и большинство опухолей, которые часто прогрессируют в рак, демонстрируют определенные аномалии созревания и внешнего вида клеток, которые в совокупности известны как дисплазия . Эти клеточные аномалии не наблюдаются в доброкачественных опухолях, которые редко или никогда не становятся раковыми, но наблюдаются в других предраковых аномалиях тканей, которые не образуют дискретных масс, таких как предраковые поражения шейки матки .
Доброкачественные новообразования обычно, но не всегда, состоят из клеток, которые имеют сильное сходство с нормальным типом клеток в органе их происхождения. Эти опухоли названы по типу клеток или тканей, из которых они происходят. Суффикс «-ома» (но не -карцинома, -саркома или -бластома, которые, как правило, являются раковыми клетками) применяется для обозначения доброкачественной опухоли. Например, липома является распространенной доброкачественной опухолью жировых клеток ( липоцитов ), а хондрома является доброкачественной опухолью хрящеобразующих клеток ( хондроцитов ). Аденомы являются доброкачественными опухолями железообразующих клеток и обычно дополнительно указываются по их клетке или органу происхождения, как в случае с гепатической аденомой (доброкачественная опухоль гепатоцитов или клеток печени ). Тератомы содержат много типов клеток, таких как кожа, нервы, мозг и щитовидная железа, среди прочих, поскольку они происходят из зародышевых клеток. [36] Гамартомы представляют собой группу доброкачественных опухолей, которые имеют относительно нормальную клеточную дифференциацию , но демонстрируют дезорганизованную организацию тканей. [19]
Исключения из правил номенклатуры существуют по историческим причинам; злокачественные примеры включают меланому (рак пигментированных клеток кожи, или меланоцитов ) и семиному (рак мужских репродуктивных клеток). [37]
Доброкачественные опухоли не охватывают все доброкачественные новообразования. Кожные наросты, полипы голосовых связок и гиперпластические полипы толстой кишки часто называют доброкачественными, но они представляют собой разрастания нормальной ткани, а не новообразования. [36]
Доброкачественные опухоли обычно не нуждаются в лечении, если только они не вызывают такие проблемы, как судороги, дискомфорт или косметические проблемы. Хирургия обычно является наиболее эффективным подходом и используется для лечения большинства доброкачественных опухолей. В некоторых случаях могут использоваться другие методы лечения. Аденомы прямой кишки можно лечить склеротерапией , при которой химические вещества используются для сокращения кровеносных сосудов, чтобы прекратить кровоснабжение. [38] Большинство доброкачественных опухолей не реагируют на химиотерапию или лучевую терапию , хотя есть исключения; доброкачественные межчерепные опухоли иногда лечатся лучевой терапией и химиотерапией при определенных обстоятельствах. [39] [40] Радиация также может использоваться для лечения гемангиом в прямой кишке. [38] Доброкачественные опухоли кожи обычно удаляются хирургическим путем, но используются и другие методы лечения, такие как криотерапия , кюретаж , электродермализация , лазерная терапия , дермабразия , химический пилинг и местные лекарства . [41] [42]
Дети с этим типом [неоперабельной, доброкачественной] опухоли обычно умирают от аномального сердечного ритма в раннем возрасте.