Желудочно-кишечное кровотечение ( ЖК-кровотечение ), также называемое желудочно-кишечным кровотечением ( ЖИК ), представляет собой все формы кровотечения в желудочно-кишечном тракте , от рта до прямой кишки . [9] При значительной кровопотере в течение короткого времени симптомы могут включать рвоту красной кровью , рвоту черной кровью , кровавый стул или черный стул . [1] Небольшое кровотечение в течение длительного времени может вызвать железодефицитную анемию , приводящую к ощущению усталости или болям в груди, связанным с сердцем . [1] Другие симптомы могут включать боль в животе , одышку , бледность кожи или потерю сознания . [1] [9] Иногда у пациентов с небольшим кровотечением симптомы могут отсутствовать. [1]
Кровотечение обычно делят на два основных типа: кровотечение из верхних отделов желудочно-кишечного тракта и кровотечение из нижних отделов желудочно-кишечного тракта . [2] К причинам кровотечений из верхних отделов ЖКТ относятся: язвенная болезнь, варикозное расширение вен пищевода вследствие цирроза печени и рака , среди других. [3] К причинам кровотечений из нижних отделов желудочно-кишечного тракта относятся, среди прочего , геморрой , рак и воспалительные заболевания кишечника . [2] [1] Небольшое кровотечение можно обнаружить с помощью анализа кала на скрытую кровь . [1] Эндоскопия нижних и верхних отделов желудочно-кишечного тракта позволяет определить область кровотечения. [1] Медицинская визуализация может быть полезна в неясных случаях. [1]
Первоначальное лечение направлено на реанимацию , которая может включать внутривенное введение жидкости и переливание крови . [4] Часто переливание крови не рекомендуется, если гемоглобин не ниже 70 или 80 г/л. [7] [10] В некоторых случаях можно рассмотреть возможность лечения ингибиторами протонной помпы , октреотидом и антибиотиками . [5] [6] [11] Если другие меры не эффективны, у пациентов с подозрением на варикозное расширение вен пищевода можно попытаться установить баллон. [2] Эндоскопия пищевода, желудка и двенадцатиперстной кишки или эндоскопия толстой кишки обычно рекомендуются в течение 24 часов и могут позволить как лечение, так и диагностику. [4]
Кровотечение из верхних отделов ЖКТ встречается чаще, чем кровотечение из нижних отделов ЖКТ. [2] Кровотечения из верхних отделов ЖКТ встречаются у 50–150 на 100 000 взрослых в год. [8] По оценкам, кровотечение из нижних отделов желудочно-кишечного тракта встречается у 20–30 случаев на 100 000 человек в год. [2] Это приводит к около 300 000 госпитализаций в год в Соединенных Штатах . [1] Риск смерти от желудочно-кишечного кровотечения составляет от 5% до 30%. [1] [7] Риск кровотечения чаще встречается у мужчин и увеличивается с возрастом. [2]

Желудочно-кишечное кровотечение можно условно разделить на два клинических синдрома: кровотечение из верхних отделов желудочно-кишечного тракта и кровотечение из нижних отделов желудочно-кишечного тракта . [2] Около 2/3 всех желудочно-кишечных кровотечений происходят из верхних источников и 1/3 из нижних источников. [12] К частым причинам желудочно-кишечных кровотечений относятся инфекции , рак , сосудистые заболевания, побочные эффекты лекарств и нарушения свертываемости крови . [2] Неясное желудочно-кишечное кровотечение (ОГИБ) – это когда источник неясен после исследования. [13]
Кровотечение из верхних отделов желудочно-кишечного тракта происходит из источника между глоткой и связкой Трейтца . Верхний источник характеризуется кровавой рвотой (рвотой с кровью) и меленой (дегтеобразный стул, содержащий измененную кровь). Около половины случаев обусловлены язвенной болезнью ( язвенной болезнью желудка или двенадцатиперстной кишки ). [3] Воспаление пищевода и эрозивные заболевания являются следующими наиболее распространенными причинами. [3] У больных циррозом печени 50–60% кровотечений обусловлены варикозно расширенными венами пищевода . [3] Примерно половина больных пептической язвой страдает инфекцией H. pylori . [3] Другие причины включают слезы Мэллори-Вейсса , рак и ангиодисплазию . [2]
Установлено, что ряд лекарств вызывает кровотечения из верхних отделов желудочно-кишечного тракта. [14] НПВП или ингибиторы ЦОГ-2 повышают риск примерно в четыре раза. [14] СИОЗС , кортикостероиды и антикоагулянты также могут увеличивать риск. [14] Риск при приеме дабигатрана на 30% выше, чем при приеме варфарина . [15]
Кровотечение из нижних отделов желудочно-кишечного тракта обычно происходит из толстой, прямой кишки или заднего прохода. [2] К частым причинам кровотечений из нижних отделов желудочно-кишечного тракта относятся геморрой , рак, ангиодисплазия, язвенный колит , болезнь Крона и аортоэнтеральная фистула . [2] На это может указывать выделение свежей красной крови через прямую кишку , особенно при отсутствии кровавой рвоты . Кровотечение из нижних отделов желудочно-кишечного тракта также может привести к мелене, если кровотечение происходит в тонком или проксимальном отделе толстой кишки. [1]
Желудочно-кишечные кровотечения могут варьироваться от небольших невидимых объемов, которые обнаруживаются только с помощью лабораторных исследований, до массивных кровотечений, при которых выделяется ярко-красная кровь и развивается шок . Быстрое кровотечение может вызвать обморок . [16] Наличие ярко-красной крови в кале, известной как гематохезия , обычно указывает на кровотечение из нижних отделов желудочно-кишечного тракта. Переваренная кровь из верхних отделов желудочно-кишечного тракта может выглядеть скорее черной, чем красной, что приводит к рвоте «кофейной гущи» или мелене. [2] Другие признаки и симптомы включают чувство усталости , головокружение и бледность кожи. [16]
Ряд продуктов и лекарств могут сделать стул красным или черным при отсутствии кровотечения. [2] Висмут , содержащийся во многих антацидах, может сделать стул черным, как и активированный уголь . [2] Кровь из влагалища или мочевыводящих путей также можно спутать с кровью в кале. [2]
Диагноз часто основывается на прямом наблюдении крови в кале или рвоте. Хотя анализ кала на скрытую кровь использовался в экстренных случаях, его использование не рекомендуется, поскольку этот тест одобрен только для скрининга рака толстой кишки. [17] Дифференциация между верхним и нижним кровотечением в некоторых случаях может быть затруднена. Тяжесть кровотечения из верхних отделов ЖКТ можно оценить по шкале Блатчфорда [4] или шкале Роколла . [14] Оценка Роколла является более точной из двух. [14] По состоянию на 2008 год не существует системы оценки, полезной для кровотечений из нижних отделов желудочно-кишечного тракта. [14]
Аспирация и/или промывание желудка , когда зонд вводится в желудок через нос в попытке определить, есть ли кровь в желудке, если отрицательный результат не исключает кровотечение из верхних отделов ЖКТ [18] , но если положительный результат полезен для принятия решения один дюйм. [12] Сгустки в кале указывают на нижний источник желудочно-кишечного тракта, тогда как мелана в стуле указывает на верхний. [12]
Рекомендуемые лабораторные анализы крови включают в себя определение перекрестного анализа крови, гемоглобина, гематокрита, тромбоцитов, времени свертывания крови и электролитов. [4] Если соотношение азота мочевины крови к креатинину превышает 30, источник, скорее всего, находится в верхних отделах желудочно-кишечного тракта. [12]
КТ - ангиография полезна для определения точного места кровотечения в желудочно-кишечном тракте. [19] Ядерная сцинтиграфия является чувствительным тестом для выявления скрытого желудочно-кишечного кровотечения, когда прямая визуализация с помощью верхней и нижней эндоскопии дает отрицательный результат. Прямая ангиография позволяет эмболизировать источник кровотечения, но требует скорости кровотечения более 1 мл/мин. [20]
У пациентов со значительными варикозными расширениями вен или циррозом печени неселективные β-блокаторы снижают риск будущих кровотечений. [11] При целевой частоте сердечных сокращений 55 ударов в минуту B-блокаторы снижают абсолютный риск кровотечения на 10%. [11] Эндоскопическое лигирование бандажей (EBL) также эффективно для улучшения результатов. [11] В качестве первоначальных профилактических мер рекомендуются либо B-блокаторы, либо EBL. [11] Пациентам, у которых ранее было кровотечение из варикозно расширенных вен, рекомендуются оба метода лечения. [11] Некоторые данные подтверждают добавление изосорбида мононитрата . [21] Рекомендуется проводить тестирование и лечить пациентов с положительным результатом на H. pylori . [14] Трансъюгулярное внутрипеченочное портосистемное шунтирование (TIPS) может использоваться для предотвращения кровотечения у людей, у которых кровотечение повторяется, несмотря на другие меры. [14]
Среди пациентов, поступивших в отделение интенсивной терапии с высоким риском кровотечения, полезными оказались ИПП или H2RA. [22] [23]
Первоначальное внимание уделяется реанимации , начиная с обеспечения проходимости дыхательных путей и жидкостной реанимации с использованием внутривенных жидкостей или крови. [4] Ряд лекарств может улучшить результаты в зависимости от источника кровотечения. [4]
На основании данных людей с другими проблемами со здоровьем считается, что кристаллоиды и коллоиды эквивалентны кровотечениям из язвенной болезни. [4] Лечение ингибитором протонной помпы (ИПП) перед эндоскопией может снизить потребность в эндоскопическом гемостатическом лечении, однако неясно, снижает ли это лечение смертность, риск повторного кровотечения или [ необходимы разъяснения ] и необходимость хирургического вмешательства. . [24] Пероральные и внутривенные препараты могут быть эквивалентными; однако доказательства, подтверждающие это, неоптимальны. [25] У пациентов с менее тяжелым заболеванием и там, где эндоскопия быстро доступна, они имеют менее непосредственное клиническое значение. [24] Имеются предварительные данные о пользе транексамовой кислоты , которая ингибирует разрушение тромбов. [26] Соматостатин и октреотид , хотя и рекомендуются при кровотечениях из варикозно-расширенных вен, не нашли широкого применения при кровотечениях, не связанных с варикозно-расширенными венами. [4] После лечения язвы с высоким риском кровотечения эндоскопическое введение ИПП один раз или в день, а не в виде инфузии, по-видимому, работает так же хорошо и дешевле (метод может быть как пероральным, так и внутривенным). [27]
Для первоначального восполнения жидкости у людей с циррозом печени предпочтительны коллоиды или альбумин . [4] Лекарства обычно включают октреотид или, если они недоступны, вазопрессин и нитроглицерин для снижения давления в воротной вене. [11] Терлипрессин кажется более эффективным, чем октреотид, но он недоступен во многих регионах мира. [14] [28] Это единственный препарат, который, как было доказано, снижает смертность при остром кровотечении из варикозно расширенных вен. [28] Это дополнение к эндоскопическому бандажированию или склеротерапии варикозно расширенных вен. [11] Если этого достаточно, для предотвращения повторного кровотечения можно использовать бета-блокаторы и нитраты . [11] Если кровотечение продолжается, можно использовать баллонную тампонаду с помощью трубки Сенгстакена-Блейкмора или трубки Миннесоты в попытке механического сжатия варикозно расширенных вен. [11] Затем может быть выполнено трансъюгулярное внутрипеченочное портосистемное шунтирование . [11] У пациентов с циррозом печени антибиотики снижают вероятность повторного кровотечения, сокращают продолжительность пребывания в больнице и снижают смертность. [5] Октреотид снижает потребность в переливании крови [29] и может снизить смертность. [30] Никаких испытаний витамина К не проводилось. [31]
Доказательства пользы переливания крови при желудочно-кишечных кровотечениях скудны, однако некоторые данные свидетельствуют о вреде. [8] Тем, кто находится в состоянии шока , рекомендуется использовать O-отрицательные эритроциты . [2] Если используется большое количество эритроцитов, необходимо вводить дополнительные тромбоциты и свежезамороженную плазму (СЗП) для предотвращения коагулопатии . [4] Алкоголикам СЗП рекомендуется применять до подтверждения коагулопатии из-за предполагаемых проблем со свертываемостью крови . [2] Имеющиеся данные свидетельствуют в пользу отказа от переливания крови тем, у кого уровень гемоглобина превышает 7–8 г/дл и умеренное кровотечение, в том числе у лиц с ранее существовавшей ишемической болезнью сердца . [7] [10]
Если МНО превышает 1,5–1,8, коррекция свежезамороженной плазмой или протромбиновым комплексом может снизить смертность. [4] Доказательства вреда или пользы рекомбинантного активированного фактора VII у пациентов с заболеваниями печени и желудочно-кишечными кровотечениями не определены. [32] Можно использовать протокол массивной трансфузии , но доказательств для этого показания недостаточно. [14]
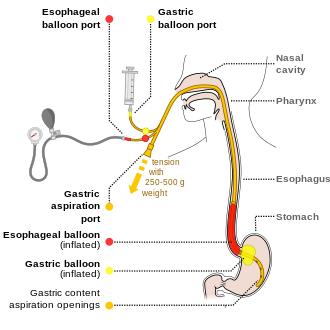
Польза и риск установки назогастрального зонда у пациентов с кровотечением из верхних отделов желудочно-кишечного тракта не определены. [4] В дополнение к медикаментозному лечению рекомендуется эндоскопия в течение 24 часов [4] . [33] В зависимости от того, что обнаружено, может быть использован ряд эндоскопических методов лечения, в том числе: инъекции адреналина , перевязка лент, склеротерапия и фибриновый клей. [2] Прокинетики, такие как эритромицин, перед эндоскопией могут уменьшить количество крови в желудке и, таким образом, улучшить обзор оператора. [4] Они также уменьшают количество необходимых переливаний крови. [34] Ранняя эндоскопия уменьшает госпитализацию и количество необходимых переливаний крови. [4] Некоторые рекомендуют повторную эндоскопию в течение дня [14] , но другие рекомендуют только в определенных ситуациях. [20] Ингибиторы протонной помпы, если они не были начаты ранее, рекомендуются тем, у кого обнаружены признаки высокого риска кровотечения. [4] На данный момент высокие и низкие дозы ИПП кажутся эквивалентными. [35] Людям с признаками высокого риска также рекомендуется оставаться в больнице не менее 72 часов. [4] Лица с низким риском повторного кровотечения могут начинать есть обычно через 24 часа после эндоскопии. [4] Если другие меры не помогают или недоступны, можно попытаться провести баллонную тампонаду пищевода . [2] Несмотря на то, что вероятность успеха достигает 90%, существуют некоторые потенциально серьезные осложнения, включая аспирацию и перфорацию пищевода . [2]
Колоноскопия полезна для диагностики и лечения кровотечений из нижних отделов ЖКТ. [2] Можно использовать ряд методов, включая клипирование, прижигание и склеротерапию. [2] Подготовка к колоноскопии занимает минимум шесть часов, что при сильном кровотечении может ограничить ее применимость. [36] Хирургическое вмешательство, хотя и редко используется для лечения кровотечений из верхних отделов ЖКТ, по-прежнему широко используется для лечения кровотечений из нижних отделов ЖКТ путем вырезания той части кишечника, которая вызывает проблему. [2] Ангиографическую эмболизацию можно использовать как при кровотечениях из верхних, так и нижних отделов ЖКТ. [2] Также можно рассмотреть возможность трансъюгулярного внутрипеченочного портосистемного шунтирования (TIPS). [14]
Смерть у людей с желудочно-кишечным кровотечением чаще происходит из-за других заболеваний (некоторые из которых могли способствовать кровотечению, например, рак или цирроз печени), чем из-за самого кровотечения. [2] Из тех, кто поступил в больницу из-за желудочно-кишечного кровотечения, смерть наступает примерно в 7%. [14] Несмотря на лечение, повторное кровотечение возникает примерно у 7–16% пациентов с кровотечением из верхних отделов ЖКТ. [3] У пациентов с варикозно расширенными венами пищевода кровотечение происходит примерно у 5–15% в год, и если у них кровотечение произошло один раз, существует более высокий риск дальнейшего кровотечения в течение шести недель. [11] Тестирование и лечение H. pylori, если он обнаружен, может предотвратить повторное кровотечение у пациентов с пептической язвой. [4] Необходимо тщательно взвесить преимущества и риски возобновления приема препаратов, разжижающих кровь, таких как аспирин или варфарин , и противовоспалительных средств , таких как НПВП . [4] Если аспирин необходим для профилактики сердечно-сосудистых заболеваний, разумно возобновить его прием в течение семи дней в сочетании с ИПП для пациентов с неварикозным кровотечением из верхних отделов желудочно-кишечного тракта. [20]
Желудочно-кишечные кровотечения из верхних путей встречаются у 50–150 на 100 000 взрослых в год. [8] Это заболевание встречается чаще, чем кровотечение из нижних отделов желудочно-кишечного тракта, частота которого, по оценкам, составляет от 20 до 30 случаев на 100 000 человек в год. [2] Риск кровотечения чаще встречается у мужчин и увеличивается с возрастом. [2]