Мастит – это воспаление молочной железы или вымени , обычно связанное с грудным вскармливанием . [1] [5] [6] Симптомы обычно включают местную боль и покраснение. [1] Часто сопровождается повышением температуры и общей болезненностью. [1] Начало обычно довольно быстрое и обычно происходит в течение первых нескольких месяцев после родов. [1] Осложнения могут включать образование абсцесса . [2]
Факторы риска включают плохой захват груди , трещины на сосках , использование молокоотсоса и отлучение от груди . [1] Наиболее часто встречающимися бактериями являются стафилококки и стрептококки . [1] Диагноз обычно ставится на основании симптомов. [2] Ультразвук может быть полезен для обнаружения потенциального абсцесса. [1]
Предотвратить эту трудность грудного вскармливания можно с помощью правильных методов грудного вскармливания. [2] При наличии инфекции могут быть рекомендованы антибиотики , такие как цефалексин . [2] Обычно грудное вскармливание следует продолжать, поскольку опорожнение груди важно для выздоровления. [2] [1] Предварительные данные подтверждают пользу пробиотиков . [1] Заболевают около 10% кормящих женщин. [2]
Когда это происходит у кормящих матерей, это известно как послеродовой мастит , лактационный мастит или лактационный мастит . Когда он возникает у женщин, не кормящих грудью, он известен как неродильный или нелактационный мастит . В редких случаях мастит может возникнуть у мужчин. Воспалительный рак молочной железы имеет симптомы, очень похожие на мастит, и его необходимо исключить.
Симптомы послеродового и непослеродового мастита схожи, но предрасполагающие факторы и лечение могут сильно различаться.
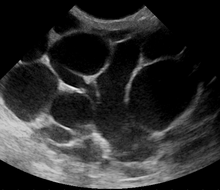
Послеродовый мастит – это воспаление молочной железы, возникающее в связи с беременностью, кормлением грудью или отлучением от груди. Поскольку одним из наиболее ярких симптомов является напряжение и нагрубание груди, считается, что это вызвано закупоркой молочных протоков или избытком молока. Это относительно распространено; оценки варьируются в зависимости от методологии от 5 до 33%. Однако лишь у 0,4–0,5% кормящих матерей развивается абсцесс. [7]
Некоторые предрасполагающие факторы известны, но их прогностическая ценность минимальна. Похоже, что правильная техника грудного вскармливания, частое кормление грудью и избегание стресса являются наиболее важными факторами, на которые можно повлиять.
Легкие случаи мастита часто называют нагрубанием молочных желез ; это различие частично дублирует друг друга и, возможно, является произвольным или подвержено региональным различиям.
Термин «непослеродовый мастит» описывает воспалительные поражения молочной железы, возникающие не связанные с беременностью и кормлением грудью. В этой статье описано мастит, а также различные виды абсцессов молочной железы. Кожные заболевания, такие как дерматит и фоликулит, представляют собой отдельное явление.
Названия непослеродового мастита используются не очень последовательно и включают мастит, субареолярный абсцесс, эктазию протока, перидуктальное воспаление, болезнь Зуски и другие.
Перидуктальный мастит — это форма нелактационного мастита, характеризующаяся воспалением субареолярных протоков. Хотя причина перидуктального мастита в настоящее время неизвестна, предполагается, что курение может быть связано с этим. Это состояние в основном наблюдается у молодых женщин, но также может наблюдаться и у мужчин. [8]

Лактационный мастит обычно поражает только одну грудь, и симптомы могут развиваться быстро. [9] Он развивается в три стадии: от начальной стадии, стадии образования гноя, до стадии восстановления. [10] Признаки и симптомы обычно появляются внезапно и включают в себя:
Некоторые женщины могут также испытывать симптомы гриппа , такие как:
Следует связаться с медицинским работником, обладающим специальными знаниями в области грудного вскармливания, как только пациентка распознает комбинацию признаков и симптомов. Большинство женщин сначала испытывают гриппоподобные симптомы, а сразу после этого могут заметить воспаленную красную область на груди. Кроме того, женщинам следует обратиться за медицинской помощью, если они замечают какие-либо аномальные выделения из сосков , если боль в груди мешает ей ежедневно функционировать или у нее возникает продолжительная необъяснимая боль в груди. [ нужна цитата ]


Абсцесс молочной железы – это скопление гноя , которое образуется в молочной железе по разным причинам. [13] В период лактации абсцесс молочной железы развивается редко, в большинстве источников указывается примерно у 0,4–0,5% кормящих женщин. [7] Известными факторами риска являются возраст старше 30 лет, первородящие и поздние роды. Никакой корреляции со статусом курения обнаружено не было; однако отчасти это может быть связано с тем, что гораздо меньше курящих женщин предпочитают кормить грудью. [14] Антибиотики не оказались эффективными в профилактике лактационного абсцесса, но полезны для лечения вторичной инфекции (см. раздел о лечении абсцесса молочной железы в этой статье).
Ороговевающая плоскоклеточная метаплазия молочных протоков может играть аналогичную [ необходимы разъяснения ] роль в патогенезе непослеродового субареолярного абсцесса .
С 1980-х годов мастит часто делят на неинфекционную и инфекционную подгруппы. Однако недавние исследования [15] показывают, что такое разделение может оказаться невозможным. Было показано, что типы и количество потенциально патогенных бактерий в грудном молоке не коррелируют с тяжестью симптомов. Более того, хотя только 15% женщин с маститом в исследовании Квиста и др. получали антибиотики, все они выздоровели, и лишь у немногих наблюдались рецидивы симптомов. Многие здоровые кормящие женщины, желающие стать донорами грудного молока, имеют в молоке потенциально патогенные бактерии, но не имеют симптомов мастита. [ нужна цитата ]
Мастит обычно развивается, когда молоко не удаляется должным образом из груди. Застой молока может привести к закупорке молочных протоков в груди, поскольку грудное молоко не сцеживается должным образом и регулярно. [16] Также было высказано предположение, что закупорка молочных протоков может возникнуть в результате давления на грудь, например, из-за тесной одежды или чрезмерно ограничивающего бюстгальтера, хотя доказательств в пользу этого предположения мало. Мастит может возникнуть, когда ребенок неправильно приложен к груди во время кормления, когда ребенок кормится нечасто или у него возникают проблемы с высасыванием молока из груди.
Наличие трещин или язвочек на сосках увеличивает вероятность заражения. Тесная одежда или плохо сидящие бюстгальтеры также могут вызвать проблемы, поскольку они сжимают грудь. Существует вероятность того, что младенцы, несущие в носу инфекционные возбудители, могут заразить своих матерей; [17] клиническое значение этого открытия до сих пор неизвестно.
Мастит также может развиться из-за загрязнения грудного имплантата или любого другого инородного тела, например, после пирсинга сосков . В таких случаях показано удаление инородного тела. [18]
Женщины, кормящие грудью, подвергаются риску развития мастита, особенно если у них болят или трескаются соски или ранее уже был мастит во время кормления грудью другого ребенка. Кроме того, шансы заболеть маститом увеличиваются, если женщины используют только одну позу для кормления грудью или носят плотно облегающий бюстгальтер, который может ограничить поток молока [19] . Трудности с прикладыванием грудного ребенка к груди также могут увеличить риск возникновения мастита. мастит. [20]
Женщины с диабетом , хроническими заболеваниями , СПИДом или ослабленной иммунной системой могут быть более подвержены развитию мастита. [21]
Некоторым женщинам (примерно 15%) [15] требуется лечение антибиотиками при инфекции, которая обычно вызывается попаданием бактерий с кожи или изо рта ребенка в молочные протоки через повреждения кожи соска или через отверстие соска. [22] Инфекция обычно вызывается золотистым стафилококком . [23] Инфекционными возбудителями, обычно вызывающими мастит, являются Staphylococcus aureus , Streptococcus spp. и грамотрицательные бациллы, такие как Escherichia coli . виды сальмонеллы . В редких случаях выявлялись микобактерии и грибы , такие как Candida и Cryptococcus . [7]
Недавние исследования показывают, что инфекционные патогены играют гораздо меньшую роль в патогенезе, чем предполагалось всего несколько лет назад. Большинство обнаруженных патогенов представляют собой очень распространенные виды, являющиеся естественной частью фауны молочной железы, и простого обнаружения их присутствия недостаточно, чтобы доказать причинную роль. Кроме того, есть признаки того, что лечение антибиотиками может иметь минимальный эффект [24] [25] и в целом недостаточно доказательств для подтверждения или опровержения эффективности антибиотикотерапии при лечении лактационного мастита. [26]
Диагноз мастита и абсцесса молочной железы обычно можно поставить на основании физического осмотра . [23] Врач также примет во внимание признаки и симптомы заболевания.
Однако, если врач не уверен, является ли образование абсцессом или опухолью , может быть проведено УЗИ молочной железы . Ультразвук дает четкое изображение ткани молочной железы и может помочь отличить простой мастит от абсцесса или диагностировать абсцесс глубоко в груди. Тест заключается в помещении ультразвукового датчика на грудь.
В случаях инфекционного мастита могут потребоваться посевы, чтобы определить, какой тип организма вызывает инфекцию. Культуральные исследования помогают определить конкретный тип антибиотиков , которые будут использоваться для лечения заболевания. Эти культуры могут быть взяты либо из грудного молока, либо из материала, аспирированного из абсцесса.
Маммография или биопсия молочной железы обычно проводятся женщинам, которые не реагируют на лечение, или женщинам, не кормящим грудью. Иногда этот тип тестов назначают, чтобы исключить возможность редкого типа рака молочной железы, который вызывает симптомы, похожие на симптомы мастита.
У некоторых женщин, испытывающих боль или другие симптомы при грудном вскармливании, но не имеющих видимых признаков мастита, могут наблюдаться расстройства сенсорной обработки , послеродовая депрессия , перинатальная тревога , дисфорический рефлекс выброса молока , непроизвольное отвращение к грудному вскармливанию или другие проблемы с психическим здоровьем. [27]
Рак молочной железы может совпадать с симптомами мастита или имитировать их. Только полное разрешение симптомов и тщательное обследование достаточны для исключения диагноза рака молочной железы.
Пожизненный риск развития рака молочной железы значительно снижается у беременных и кормящих женщин. Эпизоды мастита, по-видимому, не влияют на риск развития рака молочной железы в течение жизни. [ нужна цитата ]
Однако мастит вызывает большие трудности в диагностике рака молочной железы. Рак молочной железы может совпадать с маститом или развиться вскоре после него. Все подозрительные симптомы, которые не исчезают полностью в течение 5 недель, подлежат исследованию. [ нужна цитата ]
Предполагается, что заболеваемость раком молочной железы во время беременности и лактации такая же, как и в контрольной группе. Течение и прогноз также очень похожи на контрольную группу того же возраста. [28] [29] Однако диагностика во время лактации особенно проблематична, что часто приводит к задержке диагностики и лечения.
Некоторые данные свидетельствуют о том, что заболеваемость невоспалительным раком молочной железы увеличивается в течение года после эпизодов непослеродового мастита, и требуется особая осторожность при последующем профилактическом скрининге рака. [30] На данный момент доступны только данные краткосрочного наблюдения, и оценить общее увеличение риска невозможно. Из-за очень короткого времени между появлением мастита и раком молочной железы в этом исследовании считается маловероятным, что воспаление сыграло какую-либо существенную роль в канцерогенезе; скорее, кажется, что некоторые предраковые поражения могут увеличить риск воспаления ( гиперплазия, вызывающая обструкцию протоков). , гиперчувствительность к цитокинам или гормонам) или поражения могут иметь общие предрасполагающие факторы.
Очень серьезный тип рака молочной железы, называемый воспалительным раком молочной железы , проявляется симптомами, сходными с маститом (как послеродовым, так и непослеродовым). Это самый агрессивный тип рака молочной железы с самым высоким уровнем смертности. Считается, что воспалительный фенотип МКК в основном вызван инвазией и блокированием кожных лимфатических сосудов, однако недавно было показано, что активация генов-мишеней NF-κB может значительно способствовать воспалительному фенотипу. Сообщения о случаях заболевания показывают, что воспалительные симптомы рака молочной железы могут обостриться после травмы или воспаления, что еще больше повышает вероятность того, что его можно принять за мастит. Также известно, что симптомы частично реагируют на прогестерон и антибиотики, на данный момент нельзя исключать реакцию на другие распространенные лекарства. [31] [32] [33] [34] [35]
Когда мастит связан с грудным вскармливанием, лечение должно сочетать кратковременное уменьшение симптомов с решением основных проблем, вызвавших мастит. Например, Академия медицины грудного вскармливания не рекомендует пытаться «опустошить» грудь, заставляя ребенка кормить больше или используя молокоотсос . [27] Это может на короткое время уменьшить ощущение сытости или отечности за счет переизбытка молока, что может вызвать рецидив мастита в ближайшие дни и недели. [27]
Кормящим женщинам с нагрубанием груди или легким маститом может быть удобно использовать теплый компресс . [27] Однако, увеличивая приток крови к этой области, теплые компрессы ухудшают симптомы у других женщин. [27] Прохладные компрессы могут уменьшить отек и боль. [27] В традиционной народной медицине грудь иногда охлаждали, прикладывая к груди капустный лист, но сейчас это чаще делается с помощью пакета со льдом или влажной тряпки . [27]
Нежный массаж («как поглаживание кошки» [27] ) может быть комфортным и может уменьшить отек. [27] Однако более агрессивное трение может легко повредить ткани молочной железы, которые уже напряжены из-за мастита, и это повреждение может увеличить отек и боль. [27] Чрезмерный массаж, как и чрезмерное использование молокоотсоса, может быть фактором риска рецидива мастита. [27]
Пробиотики могут помочь, а могут и не помочь, но считается, что они не вредны. [27] Нестероидные противовоспалительные препараты , отпускаемые без рецепта, такие как ибупрофен и парацетамол , могут уменьшить воспаление. [27]
Антибиотики подходят только при бактериальном мастите, который может развиться, если не наступит улучшение состояния при неинфекционном мастите. [27] Противогрибковые препараты также полезны только при наличии грибковой инфекции, такой как молочница . [27] Тяжелые инфекции могут потребовать обычной медицинской поддерживающей терапии , такой как внутривенное введение жидкостей, если мать не может пить достаточно воды или других жидкостей. [27]
Терапевтический ультразвук может уменьшить отек. [27]
Форма припухлости в определенном месте может заставить людей предположить, что в груди есть простые трубки, и одна из них закупорена. Однако молочные протоки — это не простые трубки, и их взаимосвязанная анатомия делает невозможным их закупорку. [27] Следовательно, лечение не включает в себя разрезание, выскабливание или сдавливание так называемых «закупоренных» протоков. [27] Не существует «пробки» (например, из засохшего молока), которую нужно удалить. [27] Эти локализованные отеки обычно вызваны застоем лимфы (немолочной жидкости организма, скапливающейся в груди), альвеолярным отеком (отек в той части груди, которая вырабатывает молоко) или дисбиозом молочной железы (изменениями микробиома груди ), что может вызвать некоторое сужение, но не закупорку, на микроскопическом уровне. [27] Нормальное грудное вскармливание может временно облегчить отеки, не вызывая при этом переизбытка молока. [27] Безопаснее лечить пузырьки на сосках (очень маленькие, обычно бледного цвета, шишки ткани на конце соска) местными стероидами, чем разрезать кожу. [27]
Любое действие, повреждающее кожу, может вызвать инфекцию, которая усиливает воспаление и может стать серьезным. [27]
Антибиотики не предотвращают рецидив мастита. [27] [36]
Непослеродовый мастит лечат медикаментозно и, возможно, аспирацией или дренированием (см., в частности, лечение субареолярного абсцесса и лечение гранулематозного мастита ). Согласно отчету BMJ о передовом опыте, антибиотики обычно следует использовать во всех случаях мастита, не связанных с грудным вскармливанием, с заменой антибиотиков противогрибковыми средствами, такими как флуконазол , в случаях глубоких грибковых инфекций, а в случае глубоких грибковых инфекций следует использовать кортикостероиды. гранулематозный мастит (с дифференциальной диагностикой с туберкулезной инфекцией молочной железы). [18]
При идиопатическом гранулематозном мастите успешное лечение включает инвазивные хирургические процедуры или менее инвазивное лечение стероидными препаратами. [37]
При лактационном мастите антибиотики в подавляющем большинстве случаев не нужны и их следует применять только при бактериальных инфекциях. [24] Людям с нетяжелыми инфекциями рекомендуются диклоксациллин или цефалексин . [38] Людям с тяжелыми инфекциями рекомендуется ванкомицин . [39] Продолжительность лечения антибиотиками колеблется от 5 до 14 дней. [40] По состоянию на 2013 год воздействие антибиотиков еще недостаточно изучено. [41]
Лактационную флегмону (область воспаления) следует контролировать на предмет возможного перерастания в абсцесс (отгороженный участок, заполненный гноем из-за инфекции). [27]
Абсцесс (или подозрение на абсцесс) в молочной железе можно лечить с помощью тонкоигольной аспирации под ультразвуковым контролем ( чрескожная аспирация) или хирургического разреза и дренирования ; каждый из этих подходов выполняется при условии применения антибиотиков. В случае послеродового абсцесса молочной железы по возможности следует продолжать грудное вскармливание пораженной грудью. [24] [42]
При небольших абсцессах молочной железы предпочтительным методом начального лечения широко признана тонкоигольная аспирация под ультразвуковым контролем, например, для полного дренирования абсцесса. [43]
Одно из рекомендуемых методов лечения включает антибиотики, ультразвуковое исследование и, если присутствует жидкость, тонкоигольную аспирацию абсцесса под ультразвуковым контролем иглой 18 калибра под солевым лаважем до тех пор, пока он не станет прозрачным. [44] Затем экссудат отправляют на микробиологический анализ для идентификации возбудителя и определения его профиля чувствительности к антибиотикам , [45] что, в свою очередь, может дать показание к смене антибиотиков. В последующем, если состояние разрешилось, проводится маммография ; в противном случае повторяют тонкоигольную аспирацию под ультразвуковым контролем с промыванием и микробиологическим анализом. [46] Если три-пять аспираций все еще не разрешают состояние, показано чрескожное дренирование в сочетании с установкой постоянного катетера , и только если несколько попыток дренирования под ультразвуковым контролем оказались безуспешными, хирургическая резекция воспаленных млечных протоков (предпочтительно выполненная). после окончания острого эпизода). [47] Однако отмечается, что даже иссечение пораженных протоков не обязательно предотвращает рецидив . [47]
Неродовые абсцессы молочной железы имеют более высокую частоту рецидивов по сравнению с послеродовыми абсцессами молочной железы. [48] Существует высокая статистическая корреляция внеродового абсцесса молочной железы с сахарным диабетом (СД). На этом основании недавно было предложено проводить скрининг диабета у пациентов с таким абсцессом. [49] [50]
Хотя существует ряд рекомендаций по лечению абсцессов молочной железы, обзор 2015 года не выявил достаточных доказательств того, сравнима ли игольная аспирация с разрезом и дренированием или вообще следует ли назначать антибиотики женщинам, перенесшим разрез и дренирование. [51]
Большинство усилий по предотвращению мастита у кормящих женщин считаются неэффективными или имеют относительно небольшой эффект. [36] Массаж акупунктурных точек , вероятно, несколько снижает риск. [36] Возможные эффективные профилактические меры включают прием пробиотиков , массаж груди и низкочастотную импульсную терапию. [36] Неэффективные методы включали профилактические антибиотики, местное лечение (мастит — это воспаление глубоко в груди, поэтому лечение кожи не имеет значения [27] ), специальное обучение грудному вскармливанию и каши, индуцирующие антисекреторный фактор. [36]
Ни наличие лихорадки , ни тяжесть симптомов на момент обращения не являются предикторами исхода; женщинам с воспаленными или поврежденными сосками может потребоваться особое внимание. [52] [53]
Мастит довольно распространен среди кормящих женщин. По оценкам ВОЗ, хотя заболеваемость варьируется от 2,6% до 33%, распространенность во всем мире составляет примерно 10% кормящих женщин. У большинства матерей, у которых развивается мастит, обычно это происходит в течение первых нескольких недель после родов. Большинство инфекций молочной железы возникают в течение первого или второго месяца после родов или во время отлучения от груди . [21] Однако в редких случаях это заболевание поражает женщин, не кормящих грудью. [54]
Популярное использование термина «мастит» варьируется в зависимости от географического региона. За пределами США его обычно используют как в послеродовом периоде (то есть у кормящих матерей), так и в неродовом периоде (не связанном с грудным вскармливанием). В США под маститом обычно понимают послеродовой мастит с лихорадкой или другими симптомами системной инфекции (эти симптомы не обязательно вызваны реальной инфекцией [27] ). Более легкие случаи послеродового мастита, возникающие через несколько дней после рождения, часто называют нагрубанием молочных желез . [27] В США термин «непослеродовый мастит» используется редко, и чаще используются альтернативные названия, такие как эктазия протока , субареолярный абсцесс и плазмоклеточный мастит.
В этой статье мастит используется в первоначальном смысле определения как воспаление молочной железы, с дополнительными уточнениями, где это необходимо.
Хронический кистозный мастит — старое название фиброзно-кистозных изменений молочной железы .
Слово мастит ( / m æ s t ˈ aɪ t ɪ s / ) использует сочетание форм маст - + -ита . Слово маммит ( / m æ m ˈ aɪ t ɪ s / ) использует сочетание форм мамм - + -ита . В современном использовании они являются синонимами , а наиболее часто используемым синонимом является мастит .
Мастит встречается как у других животных, так и у людей, и особенно беспокоит домашний скот , поскольку молоко из пораженного вымени скота может попасть в пищу и представлять опасность для здоровья.
Это серьезное заболевание у некоторых видов, например, у молочных коров . Это причина многих нежелательных страданий молочных коров. Это имеет огромное экономическое значение для молочной промышленности, а также представляет угрозу для здоровья населения . Те же соображения применимы и к маститу у овец , коз и других самок, дающих молоко. Это также имеет экономическое значение для свиноматок , но у этого вида оно не связано с общественным здравоохранением. У других домашних самок ( королевы , кобылы и т. д.) это скорее индивидуальное заболевание, которым занимаются практикующие ветеринары .
{{cite journal}}: CS1 maint: несколько имен: список авторов ( ссылка )