Ларингэктомия — это удаление гортани . При полной ларингэктомии удаляется вся гортань (включая голосовые связки , подъязычную кость , надгортанник , щитовидный и перстневидный хрящи и несколько колец трахеального хряща ) с отделением дыхательных путей от рта , носа и пищевода . [1] При частичной ларингэктомии удаляется только часть гортани. После процедуры человек дышит через отверстие в шее, известное как стома . [2] Эту процедуру обычно выполняет ЛОР-хирург в случаях рака гортани . Многие случаи рака гортани лечатся более консервативными методами (операции через рот, облучение и/или химиотерапия ). Ларингэктомия выполняется, когда эти методы лечения не позволяют сохранить гортань или когда рак прогрессировал настолько, что нормальное функционирование становится невозможным. Ларингэктомии также проводятся у людей с другими типами рака головы и шеи . [3] Менее инвазивные частичные ларингэктомии, включая трахеальные бритья и феминизирующую ларингопластику, также могут проводиться у трансгендерных женщин и других женщин или небинарных людей для феминизации гортани и/или голоса. Реабилитация после ларингэктомии включает восстановление голоса, кормление через рот и, в последнее время, реабилитацию обоняния и вкуса. Качество жизни человека может быть затронуто после операции. [1]
Первая тотальная ларингэктомия была выполнена в 1873 году Теодором Бильротом . [4] [5] Пациентом был тридцатишестилетний мужчина с плоскоклеточным раком подсвязочной области . 27 ноября 1873 года Бильрот выполнил частичную ларингэктомию. Последующее ларингоскопическое обследование в середине декабря 1873 года обнаружило рецидив опухоли. 31 декабря 1873 года Бильрот выполнил первую тотальную ларингэктомию. Пациент был выписан через четыре месяца после того, как научился пользоваться искусственной гортанью, что позволило ему говорить, несмотря на удаление голосовых связок. К сожалению, у пациента развился рецидив поражения, сопровождавшийся метастатическими узлами, и он скончался через год после операции. [6]
В более старых источниках упоминается, что первую ларингэктомию провел Патрик Уотсон из Эдинбурга в 1866 году [7] [8], но гортань этого пациента была удалена только после его смерти.
Первая искусственная гортань была сконструирована Иоганном Непомуком Чермаком в 1869 году. Винценц Черни разработал искусственную гортань, которую он испытал на собаках в 1870 году. [9]
После пионерских усилий Бильрота практика тотальной ларингэктомии набрала обороты среди хирургов. Ранние попытки этой процедуры, включая вторую, выполненную Бернхардом Гейне в 1874 году, и последующие операции Германа Мааса и других, часто заканчивались смертью пациента из-за осложнений или рецидива заболевания в течение нескольких месяцев. Только после того, как Энрико Боттини в Италии добился первого долгосрочного выживания пациента, перенесшего ларингэктомию, потенциал для длительного успеха был реализован. В этот период также произошли заметные неудачи и проблемы, включая трагический случай наследного принца Германии Фридриха (будущего Фридриха III ). Первоначально ошибочно диагностированное в 1887 году Мореллом Маккензи как доброкачественное, состояние Фридриха позже было идентифицировано как раковое, что привело к его смерти после трахеостомии. Этот случай подчеркнул противоречия и трудности в диагностике и лечении рака гортани, которые сохранялись до начала 20-го века. [6]
Достижения в области прямой ларингоскопии и подвесной ларингоскопии, приписываемые Киллиану и Линчу соответственно, улучшили оценку и хирургическое лечение гортани. Несмотря на значительные проблемы, такие как раневая инфекция, анестезия и шок, такие пионеры, как Джордж Вашингтон Крайл , выполнивший первую ларингэктомию в США в 1892 году, внесли значительный вклад в снижение операционной смертности и усовершенствование методов в хирургии шеи и лечении метастатических заболеваний. [6]
По данным GLOBOCAN, 2018 оценок заболеваемости раком и смертности от него, подготовленных Международным агентством по изучению рака , в 2018 году во всем мире было зарегистрировано 177 422 новых случая рака гортани (1,0% от общего числа случаев в мире). Среди случаев смерти от рака во всем мире 94 771 (1,0%) были вызваны раком гортани. [10]
По оценкам, в 2019 году в Соединенных Штатах будет зарегистрировано 12 410 новых случаев рака гортани (3,0 на 100 000). [11] Количество новых случаев уменьшается каждый год на 2,4%, [11], и считается, что это связано со снижением курения сигарет среди населения в целом. [12] Количество ларингэктомий, выполняемых каждый год в США, снижается еще более быстрыми темпами [13] из-за разработки менее инвазивных методов. [14] Исследование с использованием Национальной стационарной выборки показало, что в США было проведено 8 288 случаев ларингэктомии в период с 1998 по 2008 год, и что количество больниц, выполняющих полную ларингэктомию, уменьшалось на 12,3 в год. [15] По оценкам одного источника, по состоянию на 2013 год в США насчитывается от 50 000 до 60 000 пациентов, перенесших ларингэктомию. [14]
Для определения тяжести/распространения рака гортани и уровня функции голосовых складок могут быть выполнены непрямые ларингоскопии с использованием зеркал, эндоскопии (жесткой или гибкой) и/или стробоскопии . [1] Также могут быть выполнены другие методы визуализации с использованием КТ , МРТ и ПЭТ и исследования рака посредством биопсии. Также могут быть использованы акустические наблюдения, где определенные местоположения рака гортани (например, на уровне голосовой щели ) могут вызывать хрипоту голоса человека. [1]
Обследования используются для определения классификации опухоли ( классификация TNM ) и стадии (1–4) опухоли. Возрастающая классификация от T1 до T4 указывает на распространение/размер опухоли и предоставляет информацию о том, какое хирургическое вмешательство рекомендуется, где T1-T3 (меньшие опухоли) могут потребовать частичной ларингэктомии, а T4 (большие опухоли) могут потребовать полной ларингэктомии. [1] Также могут использоваться лучевая и/или химиотерапия . [ необходима цитата ]
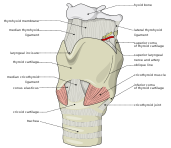
Анатомия и физиология дыхательных путей изменяются после ларингэктомии. После полной ларингэктомии человек дышит через стому, где трахеостома создала отверстие в шее. Больше нет связи между трахеей, ртом и носом. После частичной ларингэктомии человек дышит в основном через стому, но связь между трахеей и верхними дыхательными путями все еще существует, так что эти люди могут дышать воздухом через рот и нос. Степень дыхания через верхние дыхательные пути у этих людей различается, и у многих из них присутствует трахеостомическая трубка. Вентиляция и реанимация тех, кто полностью и частично дышит через шею, осуществляется через стому. Однако для этих людей рот должен быть закрыт, а нос должен быть запечатан, чтобы предотвратить выход воздуха во время реанимации. [16]
После полной ларингэктомии могут возникнуть различные типы осложнений. Наиболее частым послеоперационным осложнением является глоточно-кожный свищ (ПФК), характеризующийся аномальным отверстием между глоткой и трахеей или кожей, что приводит к утечке слюны за пределы горла. [17] [18] Это осложнение, требующее кормления через назогастральный зонд , увеличивает заболеваемость, продолжительность госпитализации и уровень дискомфорта, а также может задержать реабилитацию. [19] До 29% людей, перенесших полную ларингэктомию, будут затронуты ПФК. [17] Различные факторы связаны с повышенным риском возникновения этого типа осложнений. К этим факторам относятся анемия , гипоальбуминемия , плохое питание, печеночная и почечная дисфункция, предоперационная трахеостомия , курение, употребление алкоголя, пожилой возраст, хроническая обструктивная болезнь легких , а также локализация и стадия рака. [17] [18] Однако было показано, что установка свободного лоскута значительно снижает риск PCF. [17] Другие осложнения, такие как раневая инфекция, расхождение краев раны и некроз , кровотечение, стеноз глотки и стомы , а также дисфагия, также были зарегистрированы в меньшем количестве случаев. [17] [18]
Полная ларингэктомия приводит к удалению гортани , органа, необходимого для естественного звукоизвлечения. [20] Потеря голоса и нормальной и эффективной вербальной коммуникации является негативным последствием, связанным с этим типом хирургии, и может оказать значительное влияние на качество жизни этих людей. [20] [21] Реабилитация голоса является важным компонентом процесса восстановления после операции. Технологические и научные достижения за эти годы привели к разработке различных методов и устройств, специализирующихся на восстановлении голоса. [ необходима цитата ]
Желаемый метод восстановления голоса следует выбирать на основе способностей, потребностей и образа жизни каждого человека. [22] Факторы, которые влияют на успех и кандидатуру для любого выбранного метода восстановления голоса, могут включать: когнитивные способности, индивидуальную физиологию, мотивацию, физические возможности и уже имеющиеся заболевания. [23] [24]
Предоперационные и послеоперационные сеансы с логопедом (SLP) часто являются частью плана лечения для людей, перенесших полную ларингэктомию. [25] Предоперационные сеансы, скорее всего, будут включать консультирование по функции гортани , вариантам восстановления голоса после операции и управлению ожиданиями относительно результатов и реабилитации. [23] Послеоперационные сеансы терапии с SLP будут направлены на то, чтобы помочь людям научиться вокализировать и ухаживать за своим новым голосовым протезом , а также усовершенствовать использование речи в зависимости от выбранного метода восстановления голоса. [25]

Доступные методы восстановления голоса:
Для людей, использующих трахеопищеводную или эзофагеальную речь, ботулотоксин может быть введен для улучшения качества голоса, когда спазмы или повышенный тонус (гипертонус) присутствуют на уровне мышц фарингопищеводного сегмента. [29] Количество ботулотоксина, вводимого односторонне в два или три места вдоль фарингопищеводного сегмента, варьируется от 15 до 100 единиц на инъекцию. Положительные улучшения голоса возможны после одной инъекции, однако результаты варьируются. Дозировки могут потребоваться повторно (в зависимости от индивидуальных особенностей) через несколько месяцев, где эффективные результаты, как ожидается, будут длиться около 6-9 месяцев. [29]
Операция ларингэктомии приводит к анатомическим и физиологическим изменениям в гортани и окружающих структурах. Следовательно, функция глотания также может претерпеть изменения, что ставит под угрозу способность пациента к оральному питанию и питание. [30] Пациенты могут испытывать дистресс, фрустрацию и нежелание питаться вне дома из-за трудностей с глотанием. [31] Несмотря на высокую распространенность послеоперационных трудностей с глотанием в первые дни после ларингэктомии, у большинства пациентов функция глотания восстанавливается в течение 3 месяцев. [32] Пациенты с ларингэктомией не аспирируют из-за структурных изменений в гортани, но они могут испытывать трудности с глотанием твердой пищи. Они также могут испытывать изменения аппетита из-за значительной потери чувств вкуса и обоняния. [33]
Чтобы предотвратить развитие глоточно-кожного свища, обычной практикой является повторное введение перорального питания с седьмого по десятый день после операции, хотя идеальный график остается спорным. [34] Глоточно-кожный свищ обычно развивается до повторного введения перорального питания, поскольку уровень pH и наличие амилазы в слюне более вредны для тканей, чем другие жидкости или пища. Снижает ли повторное введение перорального питания в более ранние сроки после операции риск образования свища, остается неясным. Однако раннее пероральное питание (в течение 7 дней после операции) может способствовать сокращению продолжительности пребывания в больнице и более ранней выписке из больницы, что влечет за собой снижение расходов и психологического стресса. [35]
Полная ларингэктомия приводит к разделению верхних дыхательных путей (глотка, нос, рот) и нижних дыхательных путей (легкие, нижняя часть трахеи ). [36] Дыхание больше не осуществляется через нос (носовой поток воздуха), что приводит к потере/снижению обоняния, что приводит к снижению вкусового чувства. [36] Маневр индукции носового потока воздуха (NAIM), также известный как маневр «Вежливое зевание», был создан в 2000 году и широко принят и используется логопедами в Нидерландах , а также становится все более широко используемым в Европе . [37] Эта техника заключается в увеличении пространства в полости рта при сохранении закрытых губ, имитируя зевок с закрытым ртом путем опускания челюсти, языка и дна полости рта. [37] Это вызывает отрицательное давление в полости рта, что приводит к носовому потоку воздуха. [38] NAIM был признан эффективным методом реабилитации для улучшения обоняния. [37]
Люди с частичной ларингэктомией, скорее всего, будут иметь более высокое качество жизни, чем люди с полной ларингэктомией. [36] Было обнаружено, что люди, перенесшие полную ларингэктомию, более склонны к депрессии и тревоге, и часто испытывают снижение качества своей социальной жизни и физического здоровья. [39]
Качество голоса, глотание и рефлюкс страдают при обоих типах, при этом обоняние и вкус ( гипосмия / аносмия и дисгевзия ) также страдают при полной ларингэктомии (жалоба, которой врачи уделяют очень мало внимания). [36] [40] Частичная или полная ларингэктомия может привести к затруднениям глотания (известным как дисфагия ). [1] Дисфагия может оказывать значительное влияние на качество жизни некоторых пациентов после операции. [1] Дисфагия создает проблемы при приеме пищи и социальной активности, часто заставляя пациентов испытывать повышенный уровень дистресса . [1] Этот эффект сохраняется даже после острой фазы восстановления. [1] Было обнаружено, что более половины пациентов, перенесших полную ларингэктомию, испытывали ограничения в приеме пищи, в частности, в том, что они могут есть и как они могут это есть. [1] Ограничения в диете, налагаемые дисфагией, могут негативно влиять на качество жизни пациента, поскольку это может восприниматься как форма ограничения участия. [1] Соответственно, эти воспринимаемые ограничения чаще испытывают пациенты с дисфазической ларингэктомией по сравнению с пациентами без дисфазической ларингэктомии. [1] Поэтому важно учитывать дисфагию в краткосрочных и долгосрочных результатах после ларингэктомии, чтобы пациенты могли поддерживать более высокое качество жизни. [41] Часто логопеды участвуют в процессе определения приоритетов результатов глотания. [41]
Люди, проходящие голосовую реабилитацию, сообщают о лучшем качестве голоса и общем качестве жизни при использовании голосового протеза по сравнению с пищеводной речью или электрогортанью . [39] Кроме того, люди, проходящие нехирургическую терапию, сообщают о более высоком качестве жизни, чем те, кто перенес полную ларингэктомию. [39] Наконец, тем, кто использует гортанную речь, гораздо сложнее изменять высоту тона, [42] что особенно влияет на социальное функционирование тех, кто говорит на тональном языке . [42]
{{cite book}}: CS1 maint: отсутствует местоположение издателя ( ссылка ){{cite journal}}: CS1 maint: несколько имен: список авторов ( ссылка ){{cite book}}: CS1 maint: отсутствует местоположение издателя ( ссылка )