Гепатотоксичность (от печеночной токсичности ) подразумевает химическое повреждение печени . Лекарственное поражение печени является причиной острых и хронических заболеваний печени , вызванных приемом лекарств, и наиболее распространенной причиной отзыва препарата с рынка после его одобрения.
Печень играет центральную роль в преобразовании и удалении химических веществ и восприимчива к токсичности этих агентов. Некоторые лекарственные средства при передозировке (например, парацетамол ), а иногда даже при введении в терапевтических пределах (например, галотан ), могут повредить орган. Другие химические агенты, например те, которые используются в лабораториях и промышленности, природные химические вещества (например, микроцистины ) и лекарственные травы (двумя яркими примерами являются кава , механизм действия которой неизвестен, и окопник , содержащий пирролизидиновые алкалоиды), также могут вызывать гепатотоксичность. Химические вещества, вызывающие повреждение печени, называются гепатотоксинами .
Более 900 лекарств участвуют в повреждении печени [1] (см. LiverTox, внешняя ссылка ниже), и это наиболее распространенная причина отзыва препарата с рынка. Гепатотоксичность и повреждение печени, вызванное лекарственными средствами, также являются причиной значительного числа неэффективных соединений, что подчеркивает необходимость в моделях прогнозирования токсичности (например, DTI) [2] и анализах скрининга лекарств, таких как гепатоцитоподобные клетки, полученные из стволовых клеток, которые способны обнаруживать токсичность на ранних стадиях процесса разработки лекарств . [3] Химические вещества часто вызывают субклиническое повреждение печени, которое проявляется только в виде аномальных показателей ферментов печени .
Лекарственное поражение печени является причиной 5% всех госпитализаций и 50% всех случаев острой печеночной недостаточности . [4] [5]
Побочные реакции на лекарственные средства классифицируются как тип А (внутренние или фармакологические) или тип В (идиосинкразические). [6] Реакции на лекарства типа А составляют 80% всех случаев токсичности. [7]
Лекарственные средства или токсины, обладающие фармакологической (тип А) гепатотоксичностью, — это те, которые имеют предсказуемые кривые «доза-реакция » (более высокие концентрации вызывают большее повреждение печени) и хорошо изученные механизмы токсичности, такие как прямое повреждение ткани печени или блокирование метаболического процесса. Как и в случае передозировки парацетамола , этот тип повреждения возникает вскоре после достижения определенного порога токсичности. Четыреххлористый углерод обычно используется для индукции острого повреждения печени типа А на животных моделях.
Идиосинкразия (тип В) возникает внезапно, когда агенты вызывают у восприимчивых лиц непредсказуемую гепатотоксичность, которая не связана с дозой и имеет переменный латентный период. [8] Этот тип травмы не имеет четкой зависимости от дозы и временной зависимости и чаще всего не имеет прогностических моделей. Идиосинкразическая гепатотоксичность привела к отзыву некоторых лекарств с рынка даже после тщательных клинических испытаний в рамках процесса одобрения FDA; Троглитазон (Резулин) [2] [9] и тровафлоксацин (Трован) являются двумя яркими примерами идиосинкразических гепатотоксинов, изъятых с рынка.
Трава кава стала причиной ряда случаев идиосинкразического поражения печени, от бессимптомного до смертельного.
Пероральное применение противогрибкового средства кетоконазола было связано с печеночной токсичностью, в том числе со смертельным исходом; [10] , однако такие эффекты, по-видимому, ограничиваются дозами, принимаемыми в течение периода более 7 дней. [11]
Парацетамол, также известный как ацетаминофен и под торговыми марками Тайленол и Панадол, обычно хорошо переносится в назначенной дозе, но передозировка является наиболее распространенной причиной лекарственно-индуцированных заболеваний печени и острой печеночной недостаточности во всем мире. [12] Повреждение печени вызвано не самим препаратом, а токсичным метаболитом ( N -ацетил- п -бензохинонимин (NAPQI)), вырабатываемым ферментами цитохрома P-450 в печени. [13] В нормальных условиях этот метаболит детоксифицируется путем конъюгации с глутатионом в реакции фазы 2. При передозировке образуется большое количество NAPQI, что подавляет процесс детоксикации и приводит к повреждению клеток печени. Оксид азота также играет роль в индукции токсичности. [14] На риск повреждения печени влияют несколько факторов, включая принимаемую дозу, одновременный прием алкоголя или других наркотиков, интервал между приемом внутрь и приемом противоядия и т. д. Доза, токсичная для печени, весьма варьируется от человека к человеку, и ее часто считают быть ниже у хронических алкоголиков. [15] [16] Измерение уровня в крови важно для оценки прогноза: более высокие уровни предсказывают худший прогноз. Введение ацетилцистеина , предшественника глутатиона, может ограничить тяжесть повреждения печени за счет улавливания токсичного NAPQI. Те, у кого развивается острая печеночная недостаточность, все еще могут выздороветь спонтанно, но может потребоваться трансплантация, если присутствуют плохие прогностические признаки, такие как энцефалопатия или коагулопатия (см. Критерии Королевского колледжа ). [17]
Хотя отдельные анальгетики редко вызывают повреждение печени из-за их широкого применения, НПВП стали основной группой препаратов, проявляющих гепатотоксичность. Были зарегистрированы как дозозависимые, так и идиосинкразические реакции. [18] Аспирин и фенилбутазон связаны с внутренней гепатотоксичностью; идиосинкразия была связана с ибупрофеном, сулиндаком, фенилбутазоном, пироксикамом, диклофенаком и индометацином.
Глюкокортикоиды названы так из-за их влияния на углеводный механизм. Они способствуют накоплению гликогена в печени. Увеличение печени — редкий побочный эффект длительного приема стероидов у детей. [19] Классическим эффектом длительного применения как у взрослых, так и у детей является стеатоз . [20]
Изониазид (ИНГ) – один из наиболее часто используемых препаратов при туберкулезе; оно связано с легким повышением активности печеночных ферментов у 20% пациентов и тяжелой гепатотоксичностью у 1-2% пациентов. [21]
Есть также случаи, когда другие препараты, производные гидразина , такие как антидепрессант ИМАО ипрониазид , связаны с повреждением печени. [22] [23] Фенелзин был связан с аномальными показателями печеночных тестов. [24] От антибиотиков могут развиться токсические эффекты. [25]

Примеры включают грибы, содержащие альфа-аманитин , каву и плесень, вырабатывающую афлатоксин. Пирролизидиновые алкалоиды , которые встречаются в некоторых растениях, могут быть токсичными. [26] [27] Экстракт зеленого чая становится все более частой причиной печеночной недостаточности из-за его включения в большее количество продуктов. [28] [29] [30]
Примеры: плоды аки , баджиолиан , камфора , копальтра, циказин , гарциния , [31] листья кавы , пирролизидиновые алкалоиды , листья конского каштана , валериана , окопник . [32] [33] Китайские растительные лекарственные средства: Цзинь Бу Хуан, Эфедра , Шоу Ву Пянь , Бай Сянь Пи . [34] [35]
Примеры включают мышьяк , четыреххлористый углерод и винилхлорид . [36]
Лекарства продолжают изыматься с рынка из-за позднего обнаружения гепатотоксичности. Из-за своего уникального метаболизма и тесной связи с желудочно-кишечным трактом печень подвержена повреждениям от лекарств и других веществ. 75% крови, поступающей в печень, поступает непосредственно из органов желудочно-кишечного тракта и селезенки через воротные вены , по которым лекарства и ксенобиотики доставляются практически в неразбавленном виде. Несколько механизмов ответственны либо за повреждение печени, либо за ухудшение процесса повреждения.
Многие химические вещества повреждают митохондрии — внутриклеточные органеллы, производящие энергию. При его дисфункции выделяется чрезмерное количество оксидантов, которые, в свою очередь, повреждают клетки печени. Активация некоторых ферментов системы цитохрома P-450, таких как CYP2E1, также приводит к окислительному стрессу. [37] Повреждение гепатоцитов и клеток желчных протоков приводит к накоплению желчной кислоты внутри печени . Это способствует дальнейшему повреждению печени. [38] Непаренхиматозные клетки , такие как клетки Купфера , звездчатые клетки , продуцирующие коллаген , и лейкоциты (т.е. нейтрофилы и моноциты ) также играют роль в этом механизме.
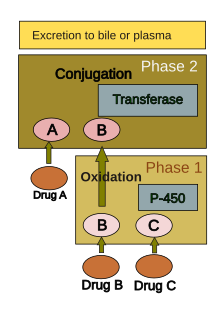
Человеческий организм подвергает большинство, но не все соединения различным химическим процессам (т.е. метаболизму ), чтобы сделать их пригодными для выведения. Это включает в себя химические преобразования, направленные на (а) снижение растворимости жиров и (б) изменение биологической активности. Хотя почти все ткани организма обладают некоторой способностью метаболизировать химические вещества, гладкая эндоплазматическая сеть печени является основным «метаболическим расчетным центром» как для эндогенных химических веществ (например, холестерина , стероидных гормонов, жирных кислот , белков), так и для экзогенных веществ (например , холестерина, стероидных гормонов, жирных кислот, белков ). , наркотики, алкоголь). [39] Центральная роль печени в выведении и трансформации химических веществ делает ее восприимчивой к лекарственным повреждениям.
Метаболизм лекарств обычно разделяют на две фазы: фазу 1 и фазу 2 . Реакция фазы 1, вообще говоря, предназначена для подготовки лекарственного средства для фазы 2. Однако многие соединения могут метаболизироваться непосредственно в фазе 2 или выводиться из организма без каких-либо реакций фазы 2. Реакция фазы 1 включает окисление , восстановление , гидролиз , гидратацию и многие другие редкие химические реакции. Эти процессы имеют тенденцию повышать растворимость препарата в воде и могут образовывать метаболиты, которые являются более химически активными и/или потенциально токсичными. Большинство реакций фазы 2 происходят в цитозоле и включают конъюгацию с эндогенными соединениями посредством ферментов трансфераз . Фаза 1 обычно более подходит для устранения.
Группа ферментов , расположенных в эндоплазматическом ретикулуме, известная как цитохром P-450 , представляет собой наиболее важное семейство метаболизирующих ферментов в печени. Цитохром P-450 не является отдельным ферментом, а скорее состоит из близкородственного семейства из 50 изоформ ; шесть из них метаболизируют 90% лекарств. [40] [41] Существует огромное разнообразие отдельных продуктов гена P-450, и эта гетерогенность позволяет печени осуществлять окисление широкого спектра химических веществ (включая большинство лекарств) в фазе 1. Три важные характеристики P- Система 450 играет роль в токсичности, вызванной лекарствами:
Каждый из белков P-450 уникален и объясняет (в некоторой степени) различия в метаболизме лекарств у разных людей. Генетические вариации ( полиморфизм ) метаболизма P-450 следует учитывать, когда у пациентов наблюдается необычная чувствительность или устойчивость к действию препарата в обычных дозах. Подобный полиморфизм также отвечает за вариабельную реакцию на лекарство у пациентов разного этнического происхождения.
Многие вещества могут влиять на ферментный механизм P-450. Лекарства взаимодействуют с семейством ферментов несколькими способами. [44] Препараты, которые модифицируют фермент цитохрома P-450, называются ингибиторами или индукторами. Ингибиторы ферментов блокируют метаболическую активность одного или нескольких ферментов Р-450. Этот эффект обычно проявляется сразу. С другой стороны, индукторы повышают активность P-450 за счет увеличения выработки фермента или, в случае CYP2E1, предотвращения деградации протеасомы . Обычно происходит задержка перед увеличением активности фермента. [41]
Некоторые лекарства могут иметь ту же специфичность к P-450 и, таким образом, конкурентно блокировать их биотрансформацию. Это может привести к накоплению препаратов, метаболизируемых ферментом. Этот тип лекарственного взаимодействия может также снизить скорость образования токсичных метаболитов.
Химические вещества вызывают широкий спектр клинических и патологических повреждений печени. Биохимические маркеры (например , аланинтрансфераза , щелочная фосфатаза и билирубин ) часто используются для указания на поражение печени. Повреждение печени определяется как повышение либо (а) уровня АЛТ более чем в три раза по сравнению с верхней границей нормы (ВГН), (б) уровня ЩФ более чем в два раза ВГН, или (в) уровня общего билирубина более чем в два раза выше ВГН, если оно связано с повреждением печени. с повышенным уровнем АЛТ или ЩФ. [45] [46] Повреждение печени далее подразделяется на гепатоцеллюлярный (преимущественно начальное повышение аланинтрансферазы ) и холестатический (начальное повышение щелочной фосфатазы) типы. Однако они не исключают друг друга, и часто встречаются смешанные виды травм.
Конкретные гистопатологические закономерности повреждения печени в результате воздействия лекарств обсуждаются ниже.
Это наиболее распространенный тип лекарственно-индуцированного некроза клеток печени , при котором повреждение в основном ограничивается определенной зоной печеночной дольки . Это может проявляться очень высоким уровнем АЛТ и тяжелым нарушением функции печени, приводящим к острой печеночной недостаточности .
В этом случае гепатоцеллюлярный некроз связан с инфильтрацией воспалительных клеток. Существует три типа лекарственного гепатита. (А) вирусный гепатит является наиболее распространенным, гистологические особенности которого аналогичны острому вирусному гепатиту. (Б) при очаговом или неспецифическом гепатите лимфоцитарная инфильтрация может сопровождаться рассеянными очагами некроза клеток. (C) хронический гепатит очень похож на аутоиммунный гепатит клинически, серологически и гистологически.
Поражение печени приводит к нарушению оттока желчи, при этом преобладают зуд и желтуха. Гистология может показать воспаление (холестатический гепатит) или быть безрезультатным (без паренхиматозного воспаления). В редких случаях он может проявлять признаки, сходные с первичным билиарным циррозом печени, из-за прогрессирующего разрушения мелких желчных протоков ( синдром исчезающих протоков ).
Гепатотоксичность может проявляться накоплением триглицеридов, что приводит либо к мелкокапельной (микровезикулярной), либо к крупнокапельной (макровезикулярной) жировой дистрофии печени. Существует отдельный тип стеатоза, при котором накопление фосфолипидов приводит к закономерности, сходной с заболеваниями с наследственными нарушениями обмена фосфолипидов (например, болезнь Тея-Сакса ).
Лекарственные гранулемы печени обычно сочетаются с гранулемами в других тканях, и у пациентов обычно наблюдаются признаки системного васкулита и гиперчувствительности. Замешано более 50 наркотиков.
Они возникают в результате повреждения эндотелия сосудов.
Описаны новообразования при длительном воздействии некоторых лекарств или токсинов. Обычно сообщается о гепатоцеллюлярной карциноме, ангиосаркоме и аденоме печени.

Это остается проблемой в клинической практике из-за отсутствия надежных маркеров. [47] Многие другие состояния приводят к схожим клиническим и патологоанатомическим картинам. Для диагностики гепатотоксичности необходимо установить причинно-следственную связь между применением токсина или препарата и последующим повреждением печени, но это может быть сложно, особенно при подозрении на идиосинкразическую реакцию. [48] Одновременное применение нескольких препаратов может усложнить ситуацию. Как и в случае с токсичностью ацетаминофена, легче выявить хорошо установленную дозозависимую фармакологическую гепатотоксичность. Несколько клинических шкал, таких как шкала CIOMS /RUCAM и критерии Марии и Викторино, были предложены для установления причинно-следственной связи между вызывающим заболевание лекарством и повреждением печени. Шкала CIOMS/RUCAM включает систему баллов, которая классифицирует подозрения на «определенные или весьма вероятные» (оценка > 8), «вероятные» (оценка 6–8), «возможные» (оценка 3–5), «маловероятные» (оценка 3–5 баллов). 1–2) и «исключено» (оценка ≤ 0). В клинической практике врачи уделяют больше внимания наличию или отсутствию сходства между биохимическим профилем пациента и известным биохимическим профилем предполагаемой токсичности (например, холестатическое повреждение амоксициллин -клавовоновой кислоты ). [47]
В большинстве случаев функция печени нормализуется, если прием препарата, вызывающего заболевание, прекращается раньше времени. Кроме того, пациенту может потребоваться поддерживающее лечение. Однако при токсичности ацетаминофена первоначальное повреждение может оказаться фатальным. Фульминантная печеночная недостаточность, вызванная лекарственной гепатотоксичностью, может потребовать трансплантации печени. В прошлом использовались глюкокортикоиды при аллергических проявлениях и урсодезоксихолевая кислота при холестазе, но убедительных доказательств, подтверждающих их эффективность, нет. [ нужна цитата ]
Зловещим признаком является повышение уровня билирубина в сыворотке крови более чем в 2 раза от верхней границы нормы, сопровождающееся повышением активности трансаминаз. Это указывает на тяжелую гепатотоксичность и может привести к смертности у 10–15% пациентов, особенно если прием препарата, вызывающего нарушение, не отменен ( Закон Хай ). [49] [50] Это связано с тем, что для нарушения экскреции билирубина требуется значительное повреждение печени, поэтому незначительное нарушение (при отсутствии обструкции желчевыводящих путей или синдрома Жильбера ) не приведет к желтухе. Другими плохими предикторами исхода являются пожилой возраст, женский пол, высокий уровень АСТ . [51] [52]
Следующие терапевтические препараты были сняты с рынка преимущественно из-за гепатотоксичности: троглитазон , бромфенак , тровафлоксацин , эбротидин , нимесулид , нефазодон , ксимелагатран и пемолин . [47] [53] [54]