Кесарево сечение , также известное как кесарево сечение , кесарево сечение или роды путем кесарева сечения , — это хирургическая процедура, при которой один или несколько детей рождаются через разрез в животе матери. Часто она выполняется, потому что вагинальные роды могут подвергнуть риску мать или ребенка. [2] Причины для операции включают затрудненные роды , беременность двойней , высокое кровяное давление у матери, тазовые роды , плечевое предлежание и проблемы с плацентой или пуповиной . [2] [3] Кесарево сечение может быть выполнено на основании формы таза матери или истории предыдущего кесарева сечения. [2] [3] Попытка вагинальных родов после кесарева сечения может быть возможна. [2] Всемирная организация здравоохранения рекомендует проводить кесарево сечение только в случае медицинской необходимости. [3] [4]
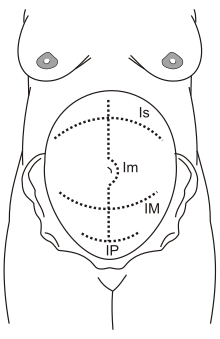
Кесарево сечение обычно занимает от 45 минут до часа. [2] Оно может быть сделано с помощью спинальной блокады , когда женщина находится в сознании, или под общим наркозом . [2] Мочевой катетер используется для опорожнения мочевого пузыря , а затем кожа живота очищается антисептиком . [ 2] Затем обычно делается разрез около 15 см (6 дюймов) в нижней части живота матери. [ 2] Затем матка открывается вторым разрезом, и ребенок извлекается. [2] Затем разрезы зашиваются . [2] Женщина обычно может начать кормить грудью , как только она выйдет из операционной и проснется. [5] Часто требуется несколько дней в больнице, чтобы достаточно восстановиться и вернуться домой. [2]
Кесарево сечение приводит к небольшому общему увеличению неблагоприятных исходов при беременностях с низким уровнем риска. [3] Обычно после него требуется около шести недель на восстановление, что дольше, чем при вагинальных родах. [2] К повышенным рискам относятся проблемы с дыханием у ребенка, эмболия амниотической жидкостью и послеродовое кровотечение у матери. [3] Установленные руководящие принципы рекомендуют не использовать кесарево сечение до 39 недель беременности без медицинских показаний. [6] Метод родоразрешения, по-видимому, не влияет на последующую половую функцию . [7]
В 2012 году в мире было проведено около 23 миллионов кесаревых сечений. [8] Ранее международное медицинское сообщество считало идеальными показатели 10% и 15% для кесарева сечения. [4] Некоторые данные показывают, что более высокий показатель 19% может привести к лучшим результатам. [8] Более чем в 45 странах мира показатели кесарева сечения составляют менее 7,5%, а более чем в 50 странах этот показатель превышает 27%. [8] Прилагаются усилия как для улучшения доступа, так и для сокращения использования кесарева сечения. [8] В Соединенных Штатах по состоянию на 2017 год около 32% родов проводятся с помощью кесарева сечения. [9] Операция проводилась по крайней мере еще в 715 году до нашей эры после смерти матери, при этом ребенок иногда выживал. [10] Популярная идея заключается в том, что римский государственный деятель Юлий Цезарь родился с помощью кесарева сечения и является тезкой процедуры, но если это истинная этимология, она основана на заблуждении: до современной эпохи кесарево сечение, по-видимому, было неизменно фатальным для матери, а мать Цезаря Аурелия не только пережила рождение своего сына, но и прожила почти 50 лет после этого. [11] [12] Существует множество древних и средневековых легенд, устных историй и исторических записей законов о кесаревом сечении по всему миру, особенно в Европе, на Ближнем Востоке и в Азии. [13] [14] Первое зарегистрированное успешное кесарево сечение (когда выжили и мать, и младенец) было проведено женщине в Швейцарии в 1500 году ее мужем Якобом Нуфером , хотя это было зафиксировано только 8 десятилетий спустя. [13] С появлением антисептиков и анестетиков в 19 веке выживание как матери, так и ребенка, а значит и сама процедура, стали значительно более распространенными. [10] [15]

Кесарево сечение (КС) рекомендуется, когда вагинальные роды могут представлять риск для матери или ребенка. Кесарево сечение также проводится по личным и социальным причинам по просьбе матери в некоторых странах.
Осложнения родов и факторы, повышающие риск, связанный с вагинальными родами, включают:
Другие осложнения беременности, уже существующие состояния и сопутствующие заболевания включают:
Другой
Распространенность кесарева сечения, как правило, считается выше, чем необходимо, во многих странах, и врачам рекомендуется активно снижать этот показатель, поскольку показатель кесарева сечения выше 10–15% не связан со снижением показателей материнской или младенческой смертности [4] , хотя некоторые данные подтверждают, что более высокий показатель в 19% может привести к лучшим результатам. [8]
Некоторые из этих усилий включают: подчеркивание того, что длительная латентная фаза родов не является ненормальной и не является оправданием для кесарева сечения; новое определение начала активных родов от раскрытия шейки матки на 4 см до раскрытия на 6 см; и разрешение женщинам, которые ранее рожали, тужиться в течение как минимум 2 часов, и 3 часов тужиться женщинам, которые ранее не рожали, прежде чем будет рассмотрена остановка родов . [3] Физические упражнения во время беременности снижают риск. [19] Кроме того, результаты систематического обзора данных об амбулаторном созревании шейки матки, проведенного в 2021 году , показали, что у женщин с беременностью с низким уровнем риска риск кесарева сечения с нанесением вреда матери или ребенку существенно не отличался от такового при проведении кесарева сечения в стационарных условиях. [20]
Неблагоприятные исходы при беременностях с низким уровнем риска наблюдаются в 8,6% случаев вагинальных родов и в 9,2% случаев кесарева сечения. [3]
У тех, кто относится к группе низкого риска, риск смерти при кесаревом сечении составляет 13 на 100 000, тогда как при вагинальных родах — 3,5 на 100 000 в развитых странах. [3] Национальная служба здравоохранения Соединенного Королевства оценивает риск смерти для матери в три раза выше, чем при вагинальных родах. [21]
В Канаде разница в серьезной заболеваемости или смертности у матерей (например, остановка сердца, гематома раны или гистерэктомия) составила 1,8 дополнительных случая на 100. [22] Разница в материнской смертности в больнице не была значительной. [22]

Кесарево сечение связано с рисками послеоперационных спаек , послеоперационных грыж (которые могут потребовать хирургической коррекции) и раневых инфекций. [23] Если кесарево сечение проводится в экстренном порядке, риск операции может быть увеличен из-за ряда факторов. Желудок пациента может быть не пустым, что увеличивает риск анестезии. [24] Другие риски включают сильную потерю крови (которая может потребовать переливания крови) и постдуральные спинальные головные боли . [23]
Раневые инфекции возникают после кесарева сечения с частотой 3–15%. [25] Наличие хориоамнионита и ожирения предрасполагает женщину к развитию хирургической инфекции. [25]
Женщины, перенесшие кесарево сечение, с большей вероятностью будут иметь проблемы с последующими беременностями, а женщины, желающие иметь больше детей, не должны искать плановое кесарево сечение, если для этого нет медицинских показаний. Риск приращения плаценты , потенциально опасного для жизни состояния, которое чаще развивается, если у женщины уже было кесарево сечение, составляет 0,13% после двух кесаревых сечений, но увеличивается до 2,13% после четырех и затем до 6,74% после шести и более. Наряду с этим наблюдается аналогичный рост риска экстренной гистерэктомии при родах. [26]
Матери могут испытывать повышенную частоту послеродовой депрессии , а также могут испытывать значительную психологическую травму и продолжающееся посттравматическое стрессовое расстройство, связанное с родами, после акушерского вмешательства во время родового процесса. [27] Такие факторы, как боль на первом этапе родов, чувство бессилия, навязчивое экстренное акушерское вмешательство, играют важную роль в последующем развитии психологических проблем, связанных с родами и родоразрешением. [27]
Женщины, которым по какой-либо причине сделали кесарево сечение, имеют несколько меньшую вероятность забеременеть снова по сравнению с женщинами, которые ранее рожали только естественным путем. [28]
Женщины, у которых было только одно кесарево сечение, с большей вероятностью будут иметь проблемы со вторыми родами. [3] Роды после предыдущего кесарева сечения могут проходить по одному из двух основных вариантов: [29]
Оба варианта имеют более высокие риски, чем вагинальные роды без предшествующего кесарева сечения. Вагинальные роды после кесарева сечения (VBAC) несут более высокий риск разрыва матки (5 на 1000), переливания крови или эндометрита (10 на 1000) и перинатальной смерти ребенка (0,25 на 1000). [30] Кроме того, от 20% до 40% плановых попыток VBAC заканчиваются необходимостью кесарева сечения, с более высоким риском осложнений при экстренном повторном кесаревом сечении, чем при плановом повторном кесаревом сечении. [31] [32] С другой стороны, VBAC несет меньшую материнскую заболеваемость и сниженный риск осложнений при будущих беременностях, чем плановое повторное кесарево сечение. [33]


Есть несколько шагов, которые можно предпринять во время абдоминальной или тазовой хирургии, чтобы минимизировать послеоперационные осложнения, такие как образование спаек . Такие методы и принципы могут включать:
Несмотря на эти упреждающие меры, образование спаек является признанным осложнением любой абдоминальной или тазовой операции. Чтобы предотвратить образование спаек после кесарева сечения, во время операции можно установить противоспаечный барьер , чтобы свести к минимуму риск образования спаек между маткой и яичниками, тонкой кишкой и практически любой тканью в брюшной полости или тазу. Это не является текущей практикой в Великобритании, поскольку нет убедительных доказательств, подтверждающих пользу этого вмешательства.
Спайки могут вызывать долгосрочные проблемы, такие как:
Риск образования спаек является одной из причин, по которой вагинальные роды обычно считаются более безопасными, чем плановое кесарево сечение, когда нет медицинских показаний к проведению сечения ни по состоянию матери, ни по состоянию плода.
Роды без медицинских показаний (по желанию) до 39 недель беременности «несут в себе значительные риски для ребенка без какой-либо известной пользы для матери». Смертность новорожденных на 37 неделе может быть в 3 раза выше, чем на 40 неделе, и выше по сравнению с 38 неделей беременности. Эти ранние роды были связаны с большим количеством смертей в младенчестве по сравнению с теми, которые происходили на 39-41 неделе (полный срок). [34] Исследователи в одном исследовании и другом обзоре обнаружили много преимуществ в полном сроке, но никаких неблагоприятных последствий для здоровья матерей или детей. [34] [35]
Американский конгресс акушеров и гинекологов и лица, определяющие медицинскую политику, рассматривают научные исследования и обнаруживают большую частоту предполагаемого или доказанного сепсиса , РДС, гипогликемии, потребности в респираторной поддержке, потребности в поступлении в отделение интенсивной терапии новорожденных и потребности в госпитализации > 4–5 дней. В случае кесарева сечения показатели респираторной смертности были в 14 раз выше в предродовой период на 37 неделе по сравнению с 40 неделей беременности и в 8,2 раза выше в предродовой период на 38 неделе. В этом обзоре ни одно исследование не обнаружило снижения неонатальной заболеваемости из-за немедицинских показаний (плановых) родов до 39 недели. [34]
Для в остальном здоровых близнецовых беременностей, когда оба близнеца находятся в положении головкой вниз, рекомендуется пробное вагинальное родоразрешение на сроке от 37 до 38 недель. [36] [37] В этом случае вагинальное родоразрешение не ухудшает исход ни для одного из младенцев по сравнению с кесаревым сечением. [37] Существуют некоторые разногласия относительно лучшего метода родоразрешения, когда первый близнец находится в положении головкой вперед, а второй — нет, но большинство акушеров рекомендуют нормальные роды, если нет других причин избегать вагинальных родов. [37] Если первый близнец не находится в положении головкой вниз, часто рекомендуется кесарево сечение. [37] Независимо от того, рождаются ли близнецы путем сечения или вагинально, медицинская литература рекомендует роды дихориальных близнецов на 38 неделе, а монохориальных близнецов (идентичных близнецов, разделяющих плаценту) — на 37 неделе из-за повышенного риска мертворождения у монохориальных близнецов, которые остаются в утробе матери после 37 недель. [38] [39] Общее мнение заключается в том, что поздние преждевременные роды монохориальных близнецов оправданы, поскольку риск мертворождения при родах после 37 недель значительно выше, чем риски, связанные с рождением монохориальных близнецов в срок (т. е. 36–37 недель). [40] Общее мнение относительно моноамниотических близнецов (идентичных близнецов, разделяющих амниотический мешок), типа близнецов с самым высоким риском, заключается в том, что их следует рожать с помощью кесарева сечения на 32 неделе или вскоре после нее, поскольку риск внутриутробной смерти одного или обоих близнецов выше после этого срока беременности, чем риск осложнений, связанных с недоношенностью. [41] [42] [43]
В широко разрекламированном исследовании дети, рожденные в результате одноплодной беременности раньше 39 недель, могут иметь проблемы в развитии, включая более медленное обучение чтению и математике. [44]
Другие риски включают в себя:
Рождение путем кесарева сечения также, по-видимому, связано с худшими результатами для здоровья в дальнейшей жизни, включая избыточный вес или ожирение, проблемы с иммунной системой и плохую пищеварительную систему. [48] [49] Однако, как выяснилось, кесарево сечение не влияет на риск развития пищевой аллергии у новорожденного. [50] Это открытие противоречит предыдущему исследованию, в котором утверждается, что у детей, рожденных путем кесарева сечения, более низкий уровень бактероидов , который связан с аллергией на арахис у младенцев. [51]
Кесарево сечение классифицировалось по-разному с разных точек зрения. [52] Один из способов обсуждения всех систем классификации — это сгруппировать их по их направленности либо на срочность процедуры (наиболее распространенная), либо на характеристики матери, либо на другие, менее часто обсуждаемые факторы. [52]
Традиционно кесарево сечение классифицируется как плановая операция или экстренная операция. [53] Классификация используется для облегчения коммуникации между акушерской, акушерской и анестезиологической бригадами для обсуждения наиболее подходящего метода анестезии. Решение о проведении общей анестезии или регионарной анестезии (спинальной или эпидуральной анестезии) важно и основывается на многих показаниях, включая то, насколько срочными должны быть роды, а также медицинский и акушерский анамнез женщины. [53] Регионарная анестезия почти всегда безопаснее для женщины и ребенка, но иногда общая анестезия безопаснее для одного или обоих, и классификация срочности родов является важным вопросом, влияющим на это решение.
Плановое кесарево сечение (или элективное/запланированное кесарево сечение), организованное заранее, чаще всего назначается по медицинским показаниям, которые возникли до или во время беременности, и в идеале после 39 недель беременности. В Великобритании это классифицируется как сечение «степени 4» (роды, запланированные в соответствии с временем матери или персонала больницы) или как сечение «степени 3» (никаких материнских или плодных компромиссов, но необходимы ранние роды). Экстренные кесарева сечения проводятся при беременностях, при которых изначально планировалось вагинальное родоразрешение, но с тех пор появились показания к кесареву сечению. В Великобритании они далее классифицируются как степень 2 (роды требуются в течение 90 минут после принятия решения, но нет непосредственной угрозы жизни женщины или плода) или степень 1 (роды требуются в течение 30 минут после принятия решения: непосредственная угроза жизни матери или ребенка, или обоих.) [54]
Плановое кесарево сечение может быть выполнено на основании акушерских или медицинских показаний или по просьбе матери, не имеющей медицинских показаний . [36] Среди женщин в Соединенном Королевстве, Швеции и Австралии около 7% предпочитают кесарево сечение как метод родоразрешения. [36] В случаях без медицинских показаний Американский конгресс акушеров и гинекологов и Королевский колледж акушеров и гинекологов Великобритании рекомендуют плановые вагинальные роды. [55] Национальный институт здравоохранения и совершенствования медицинской помощи рекомендует, чтобы если после предоставления женщине информации о риске планового кесарева сечения она все еще настаивает на процедуре, она должна быть предоставлена. [36] Если предоставлено, это должно быть сделано на 39 неделе беременности или позже. [55] Нет никаких доказательств того, что ECS может снизить передачу вируса гепатита B и гепатита C от матери ребенку . [56] [57] [58] [59] [60]
Кесарево сечение по просьбе матери (ККС) — это ненужное с медицинской точки зрения кесарево сечение, при котором проведение родов посредством кесарева сечения запрашивается беременной пациенткой, даже если нет медицинских показаний для проведения операции. [61] Систематические обзоры не обнаружили убедительных доказательств о влиянии кесарева сечения по немедицинским причинам. [36] [62] Рекомендации поощряют консультирование для выявления причин запроса, устранения тревог и информации, а также поощрение вагинальных родов. [36] [63] Плановое кесарево сечение на 38 неделе в некоторых исследованиях показало увеличение осложнений со здоровьем у новорожденных. По этой причине ACOG и NICE рекомендуют, чтобы плановое кесарево сечение не назначалось до 39 недели беременности, если нет медицинских показаний. [64] [65] [55] Плановое кесарево сечение может быть назначено раньше, если есть медицинские показания. [65]
Матери, у которых ранее было кесарево сечение, с большей вероятностью будут делать кесарево сечение для будущих беременностей, чем матери, у которых никогда не было кесарева сечения. Ведется дискуссия о том, при каких обстоятельствах женщинам следует рожать вагинально после предыдущего кесарева сечения.
Вагинальные роды после кесарева сечения (VBAC) — это практика родов через естественные родовые пути после того, как предыдущий ребенок был рожден с помощью кесарева сечения (хирургическим путем). [66] По данным Американского колледжа акушеров и гинекологов (ACOG), успешные VBAC связаны со снижением материнской заболеваемости и снижением риска осложнений при будущих беременностях. [33] По данным Американской ассоциации беременности, 90% женщин, перенесших кесарево сечение, являются кандидатами на VBAC. [31] Примерно 60–80% женщин, выбравших VBAC, успешно родят через естественные родовые пути, что сопоставимо с общим показателем вагинальных родов в Соединенных Штатах в 2010 году. [31] [32] [67]
Для в остальном здоровых близнецовых беременностей, когда оба близнеца находятся в положении головой вниз, рекомендуется пробное вагинальное родоразрешение на сроке от 37 до 38 недель. [36] [37] Вагинальные роды в этом случае не ухудшают исход для любого из младенцев по сравнению с кесаревым сечением. [37] Существуют разногласия относительно лучшего метода родоразрешения, когда первый близнец находится в положении головой вперед, а второй — нет. [37] Если первый близнец не находится в положении головой вниз в момент начала родов, следует рекомендовать кесарево сечение. [37] Хотя у второго близнеца, как правило, чаще возникают проблемы, неизвестно, влияет ли на это плановое кесарево сечение. [36] По оценкам, в 2008 году 75% близнецовых беременностей в Соединенных Штатах были рождены с помощью кесарева сечения. [68]
Ягодичные роды — это рождение ребёнка из ягодичного предлежания , при котором ребёнок выходит из таза ягодицами или ножками вперёд , в отличие от обычного головчатого предлежания . При ягодичном предлежании тоны сердца плода слышны чуть выше пупка.
Дети обычно рождаются головой вперед. Если ребенок находится в другом положении, роды могут быть осложнены. При «тазовом предлежании» нерожденный ребенок находится внизу живота, а не головой вниз. Дети, рожденные ногами вниз, с большей вероятностью могут пострадать во время нормальных (вагинальных) родов, чем те, которые родились головой вперед. Например, ребенок может не получать достаточно кислорода во время родов. Плановое кесарево сечение может уменьшить эти проблемы. Обзор, рассматривающий плановое кесарево сечение при одноплодном тазовом предлежании с запланированными вагинальными родами, приходит к выводу, что в краткосрочной перспективе роды с плановым кесаревым сечением были безопаснее для детей, чем вагинальные роды. Меньше детей умирали или серьезно пострадали, когда они родились с помощью кесарева сечения. Были предварительные доказательства того, что у детей, рожденных с помощью кесарева сечения, было больше проблем со здоровьем в возрасте двух лет. Кесарево сечение вызывало некоторые краткосрочные проблемы у матерей, такие как более сильные боли в животе. Оно также имело некоторые преимущества, такие как меньшее недержание мочи и меньшая боль в промежности. [69]
Положение «снизу вниз» представляет некоторую опасность для ребенка во время родов, а способ родоразрешения (естественное или кесарево сечение) является спорным в области акушерства и акушерства .
Хотя вагинальные роды возможны для ребенка с тазовым предлежанием, определенные факторы плода и матери влияют на безопасность вагинальных родов с тазовым предлежанием. Большинство детей с тазовым предлежанием, рожденных в Соединенных Штатах и Великобритании, рождаются с помощью кесарева сечения, поскольку исследования показали повышенный риск заболеваемости и смертности при вагинальных родах с тазовым предлежанием, и большинство акушеров-гинекологов советуют воздержаться от плановых вагинальных родов с тазовым предлежанием по этой причине. В результате сокращения количества реальных вагинальных родов с тазовым предлежанием акушеры и акушерки подвергаются риску потери навыков в этом важном навыке. Все, кто участвует в оказании акушерской и акушерской помощи в Великобритании, проходят обязательное обучение по проведению родов с тазовым предлежанием в симуляционной среде (с использованием муляжей таза и манекенов для отработки этого важного навыка), и это обучение проводится регулярно, чтобы поддерживать навыки на современном уровне.
Реанимационная гистеротомия , также известная как перимортальное кесарево сечение, является экстренным кесаревым сечением, которое проводится в случае остановки сердца у матери , чтобы помочь в реанимации матери путем устранения аортокавальной компрессии , создаваемой беременной маткой. В отличие от других форм кесарева сечения, благополучие плода является лишь вторичным приоритетом, и процедура может быть выполнена даже до достижения предела жизнеспособности плода , если она будет признана полезной для матери.
Существует несколько типов кесарева сечения (КС). Важное различие заключается в типе разреза (продольный или поперечный), сделанного на матке , помимо разреза на коже: подавляющее большинство разрезов кожи представляют собой поперечный надлобковый доступ, известный как разрез Пфанненштиля , но по кожному рубцу невозможно определить, в какую сторону был сделан разрез матки.
Процедура EXIT — это специализированная хирургическая процедура родоразрешения, применяемая для родов с компрессией дыхательных путей.
Метод Misgav Ladach представляет собой модифицированное кесарево сечение, которое применяется практически во всем мире с 1990-х годов. Он был описан Майклом Старком, президентом Новой европейской хирургической академии, в то время он был директором Misgav Ladach , больницы общего профиля в Иерусалиме. Метод был представлен на конференции FIGO в Монреале в 1994 году [70] , а затем распространен Университетом Уппсалы, Швеция, в более чем 100 странах. Этот метод основан на минималистских принципах. Он изучил все этапы кесарева сечения, которые используются, проанализировал их на предмет их необходимости и, если это было сочтено необходимым, на предмет их оптимального способа выполнения. Для разреза брюшной полости он использовал модифицированный разрез Джоэла Коэна и сравнил продольные брюшные структуры со струнами музыкальных инструментов. Поскольку кровеносные сосуды и мышцы имеют боковое колебание, их можно растягивать, а не разрезать. Брюшина открывается повторным растяжением, абдоминальные тампоны не используются, матка закрывается одним слоем большой иглой, чтобы максимально уменьшить количество инородного тела, брюшинные слои остаются не зашитыми, а живот закрывается только двумя слоями. Женщины, перенесшие эту операцию, быстро восстанавливаются и могут ухаживать за новорожденными вскоре после операции. Существует много публикаций, показывающих преимущества по сравнению с традиционными методами кесарева сечения. Также существует повышенный риск отслойки плаценты и разрыва матки при последующих беременностях у женщин, перенесших этот метод в предыдущих родах. [71] [72]
С 2015 года Всемирная организация здравоохранения одобрила классификацию Робсона как комплексный метод сравнения показателей рождаемости в разных условиях с целью обеспечения более точного сравнения показателей кесарева сечения. [73]

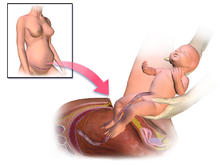
Антибиотикопрофилактика используется перед разрезом. [74] Матка разрезается, и этот разрез расширяется тупым давлением вдоль краниально-каудальной оси. [74] Ребенок рождается, и затем удаляется плацента . [74] Затем хирург принимает решение о выведении матки. [74] Однослойное закрытие матки используется, когда мать не хочет будущей беременности. [74] Если подкожная ткань имеет толщину 2 см или более, используется хирургический шов . [74] Нерекомендуемые методы включают ручное расширение шейки матки , любой подкожный дренаж , [75] или дополнительную кислородную терапию с целью предотвращения инфекции. [74]
Кесарево сечение может быть выполнено с однослойным или двухслойным ушиванием разреза матки. [76] Было отмечено, что однослойное зашивание по сравнению с двухслойным приводит к уменьшению кровопотери во время операции. Неясно, является ли это прямым эффектом техники наложения швов или другие факторы, такие как тип и место разреза брюшины, способствуют уменьшению кровопотери. [77] Стандартная процедура включает закрытие брюшины . Исследования задаются вопросом, необходимо ли это, при этом некоторые исследования указывают на то, что закрытие брюшины связано с более длительным временем операции и пребыванием в больнице. [78] Метод Мисгав Ладах — это технический метод хирургии, который может иметь меньше вторичных осложнений и более быстрое заживление из-за введения в мышцу. [79]
Как общая , так и регионарная анестезия ( спинальная , эпидуральная или комбинированная спинальная и эпидуральная анестезия ) приемлемы для использования во время кесарева сечения. Доказательства не показывают разницы между региональной анестезией и общей анестезией в отношении основных результатов для матери или ребенка. [80] Регионарная анестезия может быть предпочтительнее, поскольку она позволяет матери бодрствовать и немедленно взаимодействовать со своим ребенком. [81] По сравнению с общей анестезией, региональная анестезия лучше предотвращает постоянную послеоперационную боль в течение 3-8 месяцев после кесарева сечения. [82] Другие преимущества регионарной анестезии могут включать отсутствие типичных рисков общей анестезии: легочная аспирация (которая имеет относительно высокую частоту у пациенток, перенесших анестезию на поздних сроках беременности) желудочного содержимого и интубация пищевода . [80] Одно исследование не обнаружило разницы в удовлетворенности при сравнении общей анестезии с любой спинальной анестезией. [80]
Регионарная анестезия используется в 95% родов, при этом спинальная и комбинированная спинально-эпидуральная анестезия являются наиболее часто используемыми региональными методами при плановом кесаревом сечении. [83] Регионарная анестезия во время кесарева сечения отличается от анальгезии (обезболивания), используемой при родах и вагинальных родах. [84] [85] [86] Боль, испытываемая в результате операции, сильнее, чем боль во время родов, и поэтому требует более интенсивной нервной блокады .
Общая анестезия может быть необходима из-за особых рисков для матери или ребенка. Пациенты с тяжелым, неконтролируемым кровотечением могут не переносить гемодинамические эффекты регионарной анестезии. Общая анестезия также предпочтительна в очень срочных случаях, таких как тяжелый фетальный дистресс, когда нет времени на проведение регионарной анестезии.
Послеродовая инфекция является одной из основных причин материнской смертности и может составлять 10% материнских смертей во всем мире. [87] [36] [88] Кесарево сечение значительно увеличивает риск инфекции и связанной с ней заболеваемости, по оценкам, от 5 до 20 раз выше, и метаанализ показал, что регулярное использование антибиотикопрофилактики для предотвращения инфекций существенно снижает частоту лихорадочной заболеваемости. [88] Инфекция может возникнуть примерно у 8% женщин, перенесших кесарево сечение, [36] в основном это эндометрит , инфекции мочевыводящих путей и раневые инфекции. Использование профилактических антибиотиков у женщин, перенесших кесарево сечение, снизило раневую инфекцию, эндометрит и серьезные инфекционные осложнения примерно на 65%. [88] Побочные эффекты и влияние на ребенка неясны. [88]
Женщины, перенесшие кесарево сечение, могут распознать признаки лихорадки, указывающие на возможность инфицирования раны. [36] Прием антибиотиков перед разрезом кожи, а не после пережатия пуповины снижает риск для матери, не увеличивая неблагоприятных последствий для ребенка. [36] [89] Умеренные доказательства определенности свидетельствуют о том, что хлоргексидин глюконат в качестве препарата для кожи немного более эффективен в профилактике инфекций в месте операции, чем повидон-йод , но необходимы дальнейшие исследования. [90]
Некоторые врачи считают, что во время кесарева сечения механическое расширение шейки матки пальцем или щипцами предотвратит затруднение оттока крови и лохий и, таким образом, принесет пользу матери, снизив риск смерти. Доказательства по состоянию на 2018 год [обновлять]не подтверждают и не опровергают эту практику снижения послеоперационной заболеваемости, ожидая дальнейших крупных исследований. [91]
Гипотония (низкое кровяное давление) часто встречается у женщин, которым делают спинальную анестезию; внутривенные жидкости, такие как кристаллоиды , или сдавливание ног бинтами, чулками или надувными устройствами могут помочь снизить риск гипотонии, но доказательства их эффективности все еще неопределенны. [92]
ВОЗ и ЮНИСЕФ рекомендуют , чтобы младенцы, рожденные с помощью кесарева сечения, имели контакт кожа-к-коже (SSC), как только мать приходит в сознание и реагирует. Немедленный SSC после спинальной или эпидуральной анестезии возможен, поскольку мать остается в сознании; однако после общей анестезии отец или другой член семьи может обеспечить SSC, пока мать не сможет. [93]
Известно, что в течение нескольких часов схваток перед вагинальными родами организм женщины начинает вырабатывать окситоцин , который помогает в процессе установления связи, и считается, что SSC может также инициировать его выработку. Действительно, женщины сообщали, что они чувствовали, что SSC помог им чувствовать себя близкими и связанными со своим младенцем. Обзор литературы также показал, что немедленный или ранний SSC увеличивал вероятность успешного грудного вскармливания и что новорожденные, как было обнаружено, меньше плакали и быстрее расслаблялись, когда они также получали SSC со своим отцом. [93]
У женщин, перенесших кесарево сечение, часто наблюдается уменьшение или отсутствие дефекации в течение нескольких часов или дней. В это время женщины могут испытывать спазмы в животе, тошноту и рвоту. Обычно это проходит без лечения. [94] Плохо контролируемая боль после неэкстренного кесарева сечения возникает у 13–78 % женщин. [95] После кесарева сечения дополнительные и альтернативные методы лечения (например, иглоукалывание ) могут помочь облегчить боль, хотя доказательства, подтверждающие эффективность таких методов лечения, крайне ограничены. [96] Боль в животе, ранах и спине может продолжаться в течение нескольких месяцев после кесарева сечения. Нестероидные противовоспалительные препараты могут быть полезны. [36] В течение первых нескольких недель после кесарева сечения женщинам следует избегать подъема чего-либо тяжелее своего ребенка. Чтобы свести к минимуму боль во время грудного вскармливания, женщинам следует экспериментировать с различными положениями для кормления грудью, включая положение «футбольный мяч» и положение «лежа на боку». [97] Женщины, перенесшие кесарево сечение, с большей вероятностью будут испытывать боль, которая мешает их обычной деятельности, чем женщины, рожавшие естественным путем, хотя к шести месяцам разницы, как правило, уже нет. [98] Боль во время полового акта менее вероятна, чем после естественных родов; к шести месяцам разницы уже нет. [36]
У женщин, перенесших кесарево сечение, может наблюдаться несколько более высокая частота послеродовой депрессии в первые недели после родов, но эта разница не сохраняется. [36] Некоторые женщины, перенесшие кесарево сечение, особенно экстренное кесарево сечение, испытывают посттравматическое стрессовое расстройство . [36]
У женщины, перенесшей кесарево сечение, вероятность возникновения хронической хирургической боли в течение трех месяцев составляет 18,3%, а вероятность возникновения хирургической боли в течение 12 месяцев — 6,8%. [99]
В недавних метаанализах кесарево сечение было связано с более низким риском недержания мочи и пролапса тазовых органов по сравнению с вагинальными родами. [100] [101] Женщины, рожавшие естественным путем после предыдущего кесарева сечения, более чем в два раза чаще впоследствии переносят операцию на тазовом дне, чем те, кому делали еще одно кесарево сечение. [102] [103]
Глобальные показатели кесарева сечения растут. [25] Они удвоились с 2003 по 2018 год, достигнув 21%, и ежегодно увеличиваются на 4%. Тенденция к увеличению показателей особенно сильна в странах со средним и высоким уровнем дохода. [104] : 101 В южной части Африки показатель кесарева сечения составляет менее 5%; в то время как в некоторых частях Латинской Америки этот показатель составляет почти 60%. [105] Канадский показатель составлял 26% в 2005–2006 годах. [106] В Австралии высокий показатель кесарева сечения — 31% в 2007 году. [107] Когда-то идеальным считался показатель от 10% до 15%; [4] показатель в 19% может привести к лучшим результатам. [8] Всемирная организация здравоохранения официально отозвала свою предыдущую рекомендацию о 15%-ном показателе кесарева сечения в июне 2010 года. В их официальном заявлении говорилось: «Нет никаких эмпирических данных для оптимального процента. Самое главное, чтобы все женщины, которым необходимо кесарево сечение, получили его». [108]
Более чем в 50 странах этот показатель превышает 27%. Еще в 45 странах он ниже 7,5%. [8] Прилагаются усилия как по улучшению доступа, так и по сокращению использования кесарева сечения. [8] Во всем мире 1% всех кесаревых сечений проводятся без медицинской необходимости. В целом, показатель кесарева сечения составил 25,7% в 2004–2008 годах. [109] [110]
Не обнаружено существенной разницы в частоте кесаревых сечений при сравнении непрерывной акушерской помощи с традиционной фрагментированной помощью. [111] Больше экстренных кесаревых сечений — около 66% — выполняется днем, а не ночью. [112]
В Китае этот показатель вырос до 46% , а во многих странах Азии, Европы и Латинской Америки — до 25% и выше. [113] В Бразилии и Иране показатель кесарева сечения превышает 40%. [114] В Бразилии один из самых высоких показателей кесарева сечения в мире: в государственном секторе он составляет 35–45%, а в частном — 80–90%. [115]
По всей Европе существуют различия между странами: в Италии частота кесарева сечения составляет 40%, а в странах Северной Европы — 14%. [116] В Соединенном Королевстве в 2008 году этот показатель составлял 24%. [117] В Ирландии в 2009 году этот показатель составлял 26,1%. [118]
В Италии частота кесаревых сечений особенно высока, хотя она варьируется от региона к региону. [119] В Кампании , как сообщается, 60% родов 2008 года произошли с помощью кесарева сечения. [120] В регионе Рима средняя частота составляет около 44%, но может достигать 85% в некоторых частных клиниках. [121] [122]
В Соединенных Штатах кесарево сечение стало чаще использоваться в 1960-х годах и стало рутинной процедурой в 1960-х и 1970-х годах. [104] : 101
В Соединенных Штатах частота кесарева сечения составляет около 33%, варьируясь от 23% до 40% в зависимости от штата. [3] Одна из трех женщин, родивших в США, родила с помощью кесарева сечения в 2011 году. В 2012 году во всем мире было проведено около 23 миллионов кесаревых сечений. [8]
Кесарево сечение было одной из самых распространенных процедур, проводимых в больницах США в 2011 году, с почти 1,3 миллиона госпитализаций. Это была вторая по распространенности процедура, проводимая для людей в возрасте от 18 до 44 лет. [123] Частота кесарева сечения в США значительно выросла с 1996 года. [124] В Соединенных Штатах этот показатель увеличился до 33% от всех родов в 2012 году по сравнению с 21% в 1996 году. [3] В 2010 году частота кесарева сечения составила 32,8% от всех родов (незначительное снижение по сравнению с 32,9% от всех родов в 2009 году). [125] Исследование показало, что в 2011 году женщины, застрахованные по частной страховке, имели на 11% больше шансов на кесарево сечение, чем женщины, застрахованные по Medicaid. [126] Увеличение использования не привело к улучшению результатов, что привело к позиции, что кесарево сечение может проводиться слишком часто. [3] Считается, что высокий уровень индуцированных родов также привел к высокому уровню кесарева сечения, поскольку они в два раза чаще приводят к одному. [127]
Больницы и врачи зарабатывают больше денег на кесаревом сечении, чем на вагинальных родах. Экономисты подсчитали, что больницы могут заработать на несколько тысяч долларов больше, а врачи — на несколько сотен. Было обнаружено, что коммерческие больницы делают больше кесаревых сечений, чем некоммерческие больницы. [127] В одном исследовании изучалась частота кесаревых сечений, сделанных женщинам, которые сами были врачами. Было обнаружено, что частота кесаревых сечений снизилась на 10 процентов по сравнению с общей популяцией. Но если больница платила своим врачам фиксированную зарплату, устраняя стимул проводить хирургические процедуры, которые занимают больше времени, частота кесаревых сечений, сделанных женщинам, которые сами были врачами, превышала частоту процедур, сделанных матерям, не разбирающимся в медицине, что позволяет предположить, что некоторые женщины, которым действительно было необходимо кесарево сечение, его не получали. [128]
Обеспокоенные ростом числа кесаревых сечений и больничных расходов, в 2009 году Миннесота ввела смешанную ставку оплаты за вагинальные или кесарево сечение без осложнений (т. е. одинаковую оплату независимо от способа родоразрешения). В результате предполисный уровень кесарева сечения в 22,8% снизился на 3,24 процентных пункта. Стоимость госпитализации при родах в Миннесоте снизилась на 425,80 долл. США на момент введения политики и продолжала снижаться на 95,04 долл. США в квартал без существенного влияния на материнскую заболеваемость. [129]
Рост числа кесаревых сечений в Соединенных Штатах совпал с контрдвижениями, подчеркивающими важность естественных родов с меньшей степенью медицинского вмешательства. [104] : 101–102
Частота кесаревых сечений начала резко расти в Китае в 1990-х годах. [104] : 101 Этот рост был обусловлен расширением современной больничной инфраструктуры Китая и произошел сначала в городских районах. [104] : 101 Рост числа кесаревых сечений также привел к социальной критике медицинского учреждения по поводу медицинской необходимости проведения кесаревых сечений. [104] : 101–102

Исторически кесарево сечение, проводимое живой женщине, обычно заканчивалось смертью матери. [130] Это считалось крайней мерой, применяемой только тогда, когда мать уже была мертва или считалась безнадежной. Для сравнения см. реанимационную гистеротомию или предсмертное кесарево сечение.
Согласно древним китайским записям Великого историка , Лучжун (陸終), потомок мифического Желтого императора в шестом поколении , имел шестерых сыновей, все они родились путем «разрезания тела». Шестой сын Цзилиан основал Дом Ми, который правил государством Чу ( ок. 1030 –223 до н.э.). [131]
Санскритский медицинский трактат Сушрута Самхита , составленный в начале 1-го тысячелетия н. э., упоминает посмертное кесарево сечение. [ 132] Первая доступная немифическая запись о кесаревом сечении принадлежит матери Биндусары (родился около 320 г. до н. э. , правил в 298 г. – около 272 г. до н. э. ), второго Маурья Самрата ( императора ) Индии, которая случайно выпила яд и умерла, когда была близка к его родам. Чанакья , учитель и советник Чандрагупты, решил, что ребенок должен выжить. Он разрезал живот царицы и вынул ребенка, тем самым спасая ему жизнь. [133]
Ранний рассказ о кесаревом сечении в Иране (Персии) упоминается в книге Шахнаме , написанной около 1000 г. н.э., и относится к рождению Ростама , легендарного героя этой страны. [134] [135] Согласно Шахнаме , Симург проинструктировал Заля о том, как выполнить кесарево сечение, тем самым спасая Рудабу и ребенка Ростама. В персидской литературе кесарево сечение известно как Ростамина ( رستمینه ). [136]
В ирландском мифологическом тексте « Ольстерский цикл » персонаж Фурбаид Фербенд , как утверждается, родился посмертным кесаревым сечением после того, как его мать была убита его злой тетей Медб .
Вавилонский Талмуд , древний еврейский религиозный текст, упоминает процедуру, похожую на кесарево сечение. Процедура называется yotzei dofen . В нем также подробно обсуждается допустимость проведения кесарева сечения у умирающей или мертвой матери. [133] Также есть некоторые основания предполагать, что еврейские женщины регулярно выживали после операции во времена Римской империи (еще во II веке н. э.). [137]
Плиний Старший предположил, что имя Юлия Цезаря (родился в 100 г. до н. э.) произошло от предка, который родился с помощью кесарева сечения, но истинность этого мнения оспаривается (см. обсуждение этимологии имени Цезарь ). Некоторые популярные заблуждения предполагают, что сам Цезарь родился с помощью этой процедуры; это считается ложным, поскольку эта процедура была смертельной для матерей в Древнем Риме, а мать Цезаря Аурелия Котта дожила до его совершеннолетия. [138] [11] Древнеримское кесарево сечение впервые было выполнено для извлечения ребенка из утробы матери, которая умерла во время родов, практика, иногда называемая законом кесарева сечения . [139]
Испанский святой Раймонд Ноннат (1204–1240) получил свою фамилию — от латинского non -natus ('не рожденный') — потому что он родился путем кесарева сечения. Его мать умерла во время родов. [140]
Есть некоторые косвенные свидетельства того, что первое кесарево сечение, которое пережили и мать, и ребенок, было проведено в Праге в 1337 году. [141] [142] Матерью была Беатриса Бурбонская , вторая жена короля Богемии Яна Люксембургского . Беатриса родила королю сына Вацлава I , впоследствии герцога Люксембурга, Брабанта и Лимбурга, и который стал единокровным братом будущего короля Богемии и императора Священной Римской империи Карла IV .
В отчете 1580-х годов Якоб Нуфер , ветеринар из Зигерсхаузена , Швейцария, как предполагается, провел операцию своей жене после продолжительных родов, и она выжила. Его жена якобы родила еще пятерых детей, включая близнецов, а ребенок, рожденный с помощью кесарева сечения, якобы дожил до 77 лет. [143] [144] [145]
Большую часть времени с XVI века эта процедура имела высокий уровень смертности по современным стандартам. Ключевыми шагами по снижению смертности были:
Коренные народы в районе Великих озер Африки, включая Руанду и Уганду , проводили кесарево сечение, которое в одном из отчетов Роберта Уильяма Фелкина от 1879 года привело к выживанию и матери, и ребенка. Использовалось банановое вино, хотя место разреза затем также промывалось водой и после операции покрывалось пастой, приготовленной путем жевания двух разных корней. Из хорошо разработанной природы применяемых медицинских процедур он пришел к выводу, что эти процедуры применялись в течение некоторого времени. [146] [147] [148] Джеймс Барри был первым европейским врачом, который успешно провел кесарево сечение в Африке, находясь в командировке в Кейптауне между 1817 и 1828 годами. [149]
Первое успешное кесарево сечение, проведенное в Соединенных Штатах, имело место в округе Рокингем, штат Вирджиния, в 1794 году. Процедуру провел доктор Джесси Беннетт своей жене Элизабет. [150]

Покровителем кесарева сечения является Цезарь , молодой дьякон, принявший мученическую смерть в Террачине , который заменил и христианизировал языческую фигуру Цезаря . [151] Мученика (Святого Цезаря на итальянском языке) призывают для успеха этой хирургической процедуры, потому что он считался новым «христианским Цезарем» — в отличие от «языческого Цезаря» — в Средние века его начали призывать беременные женщины, чтобы пожелать физиологических родов, для успешного изгнания ребенка из матки и, следовательно, для своего спасения и спасения нерожденных. Практика продолжается, на самом деле мученика Цезаря призывают будущие матери, которые из-за проблем со здоровьем или у ребенка должны родить своего ребенка с помощью кесарева сечения. [152]

Происхождение термина точно не известно. Римский Lex Regia (королевский закон), позже Lex Caesarea (императорский закон) Нумы Помпилия (715–673 до н. э.) [153] требовал, чтобы ребенок матери, умершей во время родов, был вырезан из ее чрева. [154] Существовало культурное табу , что матерей не следовало хоронить беременными, [155] что, возможно, отражало способ спасения некоторых плодов. Римская практика требовала, чтобы живая мать была на десятом месяце беременности, прежде чем прибегать к процедуре, что отражало знание того, что она не сможет пережить роды. [156]
Предположения о том, что римский диктатор Юлий Цезарь родился методом, который сейчас известен как кесарево сечение, ложны. [157] Хотя кесарево сечение применялось во времена Римской империи , ни один классический источник не упоминает о матери, пережившей такие роды, в то время как мать Цезаря прожила годы после его рождения. [154] [158] Еще в XII веке ученый и врач Маймонид выражал сомнение в возможности женщины пережить эту процедуру и снова забеременеть. [159] Термин также объяснялся как происходящий от глагола caedere , «резать», а дети, рожденные таким образом, назывались caesones . Плиний Старший ссылается на некоего Юлия Цезаря (предка известного римского государственного деятеля) как на ab utero caeso , «вырезанный из утробы», объясняя этим прозвище Цезарь , которое затем носили его потомки. [154] Тем не менее, ложная этимология широко повторялась до недавнего времени. Например, первое (1888) и второе (1989) издания Оксфордского словаря английского языка говорят, что кесарево сечение «было сделано в случае Юлия Цезаря». [160] Более поздние словари более сдержанны: онлайн-издание OED (2021) упоминает «традиционное убеждение, что Юлий Цезарь был рожден таким образом», [161] а словарь Merriam-Webster's Collegiate Dictionary (2003) говорит «из легендарной ассоциации таких родов с римским когноменом Caesar ». [162]
Слово Caesar , означающее либо Юлий Цезарь, либо император в целом, также заимствовано или калькировано в названии процедуры во многих других языках Европы и за ее пределами. [163]
Наконец, римское преномен (имя) Caeso , как говорят, давалось детям, рожденным с помощью кесарева сечения. Хотя это, вероятно, была просто народная этимология, популяризированная Плинием Старшим, она была хорошо известна к тому времени, когда термин вошел в общее употребление. [164]
Термин caesarean пишется различными общепринятыми способами, как обсуждается в Викисловаре. Медицинские предметные рубрики (MeSH) Национальной медицинской библиотеки США (NLM) используют cesarean section [165] , в то время как некоторые другие американские медицинские работы, например, Saunders Comprehensive Veterinary Dictionary [166] , используют caesarean [166] , как и большинство британских работ. Онлайн-версии изданных в США словарей Merriam-Webster [167] и American Heritage Dictionary [166] перечисляют cesarean первым, а другие варианты написания — «вариантами».
In re AC , 573 A.2d 1235 (1990), было делом Апелляционного суда округа Колумбия . Это было первое американское дело апелляционного суда, вынесенное против принудительного кесарева сечения, хотя решение было вынесено после того, как была проведена фатальная процедура. [168] Врачи провели кесарево сечение пациентке Анджеле Кардер (урожденной Стоунер) без осознанного согласия в безуспешной попытке спасти жизнь ее ребенка. [169] Это дело является знаковым в судебной практике Соединенных Штатов, устанавливающей права на осознанное согласие и телесную неприкосновенность для беременных женщин.
В Иллинойсе в деле Baby Boy Doe , 632 NE2d 326 (Ill. App. Ct. 1994) рассматривалось судебное дело, постановившее, что суды не могут устанавливать баланс между правами плода и правами дееспособной женщины, чей выбор отказаться от столь инвазивного медицинского лечения, как кесарево сечение, должен быть соблюден, даже если этот выбор может нанести вред плоду.
Pemberton v. Tallahassee Memorial Regional Center , 66 F. Supp. 2d 1247 (ND Fla. 1999), является делом в Соединенных Штатах, касающимся репродуктивных прав . У Пембертон было предыдущее кесарево сечение (вертикальный разрез), и со своим вторым ребенком она пыталась сделатьвагинальные роды после кесарева сечения ( VBAC ). [170] Когда врач, к которому она обратилась по связанной с этим проблеме в Tallahassee Memorial Regional Center, узнал об этом, он и больница подали в суд, чтобы заставить ее сделать кесарево сечение. Суд постановил, что права плода во время или около рождения перевешивают права Пембертон определять свою собственную медицинскую помощь. [171] [172] Ее физически заставили прекратить роды и доставили в больницу, где было сделано кесарево сечение. [170] Ее иск против больницы был отклонен. [170] Суд постановил, что кесарево сечение в конце доношенной беременности в данном случае было сочтено врачами необходимым с медицинской точки зрения, чтобы избежать существенного риска того, что плод умрет во время родов из-за разрыва матки, риск составляет 4–6% по мнению врачей больницы и 2% по мнению врачей Пембертона. Кроме того, суд постановил, что интерес штата в сохранении жизни нерожденного ребенка перевешивает конституционный интерес матери в физической неприкосновенности. [173] Суд постановил, что дело Roe v. Wade неприменимо, поскольку вынашивание нежеланного ребенка является большим вмешательством в конституционные интересы матери, чем проведение кесарева сечения для рождения ребенка, которого мать утвердительно желает родить. Суд далее выделил In re AC, заявив, что он оставил открытой возможность того, что интерес несогласной пациентки уступит более убедительному встречному интересу в «крайне редком и действительно исключительном случае». Затем суд постановил, что это дело является таковым. [170] [174]
Во многих больницах партнера матери призывают присутствовать на операции, чтобы поддержать ее и разделить с ней переживания. [175] Хотя традиционно использовалась непрозрачная хирургическая простыня, закрывающая родителям обзор, некоторые пациентки и врачи выбирают «щадящее кесарево сечение» с использованием прозрачной простыни, что позволяет родителям наблюдать за родами и сразу же видеть своего ребенка. [176]
В иудаизме существует спор среди поским (раввинских авторитетов) относительно того, имеет ли первенец, рожденный с помощью кесарева сечения, законы бехора . [ 177] Традиционно мальчик, рожденный с помощью кесарева сечения, не имеет права на ритуал посвящения Пидьон ХаБен . [178] [179]
В редких случаях кесарево сечение может быть использовано для удаления мертвого плода ; в противном случае женщине приходится рожать и рожать ребенка, который, как известно, является мертворожденным . Аборт на поздних сроках с использованием процедуры кесарева сечения называется абортом путем гистеротомии и выполняется очень редко. [180]
Мать может сделать себе кесарево сечение ; были успешные случаи, например, Инес Рамирес Перес из Мексики, которая 5 марта 2000 года сделала это. Она выжила, как и ее сын, Орландо Руис Рамирес. [181] [182] [183]
В 2024 году самка западной равнинной гориллы перенесла успешное кесарево сечение после того, как ветеринары зоопарка диагностировали у нее преэклампсию . Недоношенный детеныш гориллы выжил благодаря аналогичным методам, применяемым к человеческим младенцам. [184]
{{cite journal}}: CS1 maint: несколько имен: список авторов ( ссылка ){{cite book}}: CS1 maint: дата и год ( ссылка )