
Сокращение сердечной мышцы ( сердечной мышцы ) у всех животных инициируется электрическими импульсами, известными как потенциалы действия , которые в сердце известны как сердечные потенциалы действия . Скорость, с которой эти импульсы срабатывают, контролирует частоту сердечных сокращений, то есть частоту сердечных сокращений . Клетки , которые создают эти ритмические импульсы, задавая темп перекачивания крови, называются клетками водителя ритма, и они напрямую контролируют частоту сердечных сокращений. Они составляют сердечный водитель ритма, то есть естественный водитель ритма сердца. У большинства людей самая высокая концентрация клеток водителя ритма находится в синоатриальном (СА) узле , естественном и основном водителе ритма, и результирующий ритм является синусовым ритмом .
Иногда вторичный кардиостимулятор задает ритм, если поврежден узел SA или если электрическая проводящая система сердца имеет проблемы. Сердечные аритмии могут вызвать блокаду сердца , при которой сокращения теряют свой ритм. У людей, а иногда и у других животных, механическое устройство, называемое искусственным кардиостимулятором (или просто «кардиостимулятором»), может использоваться после повреждения внутренней проводящей системы организма для синтетического создания этих импульсов.
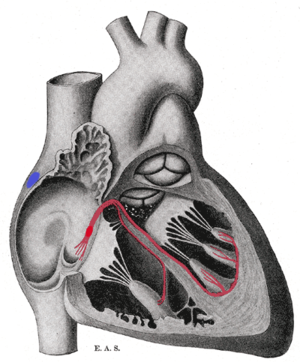
Синусно -предсердный узел (СА-узел) является основным водителем ритма сердца. Это область сердечной мышцы на стенке верхнего правого предсердия рядом с входом в верхнюю полую вену . Клетки, из которых состоит СА-узел, представляют собой специализированные кардиомиоциты, известные как клетки-водители ритма , которые могут спонтанно генерировать потенциалы сердечного действия . Эти сигналы распространяются через электрическую проводящую систему сердца . [1] [2] Только один процент клеток сердечной мышцы являются проводящими, остальные кардиомиоциты являются сократительными .
Клетки водителя ритма соединены с соседними сократительными клетками через щелевые контакты , которые позволяют им локально деполяризовать соседние клетки. Щелевые контакты позволяют проходить положительным катионам от деполяризации клетки водителя ритма к соседним сократительным клеткам. Это запускает деполяризацию и возможный потенциал действия в сократительных клетках. Наличие кардиомиоцитов, соединенных через щелевые контакты, позволяет всем сократительным клеткам сердца действовать скоординированно и сокращаться как единое целое. При этом синхронизируясь с клетками водителя ритма; это свойство позволяет клеткам водителя ритма контролировать сокращение всех других кардиомиоцитов.
Клетки в узле SA спонтанно деполяризуются , что в конечном итоге приводит к сокращению, примерно 100 раз в минуту. Эта естественная частота постоянно изменяется активностью симпатических и парасимпатических нервных волокон через автономную нервную систему , так что средняя частота сердечных сокращений в состоянии покоя у взрослых людей составляет около 70 ударов в минуту.
Импульсы из синусового узла достигают атриовентрикулярного узла , который действует как вторичный водитель ритма. Клетки АВ-узла обычно разряжаются с частотой около 40-60 ударов в минуту и называются вторичным водителем ритма .
Далее по электропроводящей системе сердца находится пучок Гиса . Левая и правая ножки пучка Гиса и волокна Пуркинье также будут производить спонтанный потенциал действия со скоростью 30-40 ударов в минуту, поэтому, если оба узла SA и AV не функционируют, эти клетки могут стать водителями ритма. Эти клетки будут инициировать потенциалы действия и сокращения с гораздо более низкой скоростью, чем первичные или вторичные клетки водителя ритма.
Узел SA контролирует скорость сокращения всей сердечной мышцы, поскольку его клетки имеют самую высокую скорость спонтанной деполяризации, поэтому они быстрее всего инициируют потенциалы действия. Потенциал действия, генерируемый узлом SA, проходит по системе электропроводимости сердца и деполяризует другие потенциальные клетки водителя ритма (узел AV), чтобы инициировать потенциалы действия до того, как эти другие клетки получат возможность сгенерировать свой собственный спонтанный потенциал действия, поэтому они сокращаются и распространяют электрические импульсы в темпе, установленном клетками узла SA. Это нормальное проведение электрической активности в сердце.
Существует 3 основных этапа генерации потенциала действия в клетке водителя ритма. Поскольку этапы аналогичны сокращению клеток сердечной мышцы , они имеют одинаковую систему наименований. Это может привести к некоторой путанице. Нет фазы 1 или 2, есть только фазы 0, 3 и 4.
Ключ к ритмичной активации клеток-пейсмейкеров заключается в том, что, в отличие от других нейронов в организме, эти клетки медленно деполяризуются сами по себе и не нуждаются в какой-либо внешней иннервации со стороны автономной нервной системы для активации потенциалов действия.
Во всех других клетках потенциал покоя (от -60 мВ до -70 мВ) вызван непрерывным оттоком или «утечкой» ионов калия через белки ионных каналов в мембране , которая окружает клетки. Однако в клетках-пейсмекерах эта проницаемость (отток) калия уменьшается с течением времени, вызывая медленную деполяризацию. Кроме того, существует медленный, непрерывный поток натрия внутрь , называемый «смешным» или пейсмекерным током . Эти два относительных изменения концентрации ионов медленно деполяризуют (делают более положительным) внутренний мембранный потенциал (напряжение) клетки, давая этим клеткам их пейсмекерный потенциал. Когда мембранный потенциал деполяризуется примерно до -40 мВ, он достигает порога (клетки входят в фазу 0), позволяя генерировать потенциал действия.
Хотя подъем импульса в клетке водителя ритма происходит гораздо быстрее, чем деполяризация фазы 4, он медленнее, чем в аксоне .
Узлы SA и AV не имеют быстрых натриевых каналов, как нейроны, и деполяризация в основном вызвана медленным притоком ионов кальция. (Забавный ток также увеличивается). Кальций поступает в клетку через потенциалозависимые кальциевые каналы, которые открываются при достижении порога. Этот приток кальция создает восходящую фазу потенциала действия, что приводит к изменению мембранного потенциала на пик около +10 мВ. Важно отметить, что внутриклеточный кальций вызывает мышечное сокращение в сократительных клетках и является эффекторным ионом. В клетках водителя ритма сердца фаза 0 зависит от активации кальциевых каналов L-типа вместо активации потенциалозависимых быстрых натриевых каналов, которые отвечают за инициирование потенциалов действия в сократительных (не водителя ритма) клетках. По этой причине наклон восходящей фазы потенциала действия водителя ритма более постепенный, чем у сократительной клетки (изображение 2).
Изменение мембранного потенциала вызывает открытие каналов утечки калия, что приводит к быстрой потере ионов калия изнутри клетки, вызывая реполяризацию (V m становится более отрицательным). Кальциевые каналы также инактивируются вскоре после открытия. Кроме того, по мере того, как натриевые каналы инактивируются, проницаемость натрия в клетку уменьшается. Эти изменения концентрации ионов медленно реполяризуют клетку до мембранного потенциала покоя (-60 мВ). Еще одним важным замечанием на этой фазе является то, что ионные насосы восстанавливают концентрацию ионов до состояния, предшествующего потенциалу действия. Ионный насос натрий-кальциевого обменника работает, чтобы выкачивать кальций из внутриклеточного пространства , тем самым эффективно расслабляя клетку. Натрий-калиевый насос восстанавливает концентрацию ионов натрия и калия, выкачивая натрий из клетки и выкачивая (обменивая) калий в клетку. Восстановление этих концентраций ионов жизненно важно, поскольку оно позволяет клетке перезагрузиться и позволяет ей повторить процесс спонтанной деполяризации, приводящий к активации потенциала действия.
Если узел SA не функционирует или импульс, генерируемый в узле SA, блокируется до того, как он пройдет по системе электропроводности, группа клеток, расположенных ниже по сердцу, станет его водителем ритма. [3] Этот центр обычно представлен клетками внутри атриовентрикулярного узла (АВ-узла), который представляет собой область между предсердиями и желудочками , в пределах межпредсердной перегородки . Если АВ-узел также выходит из строя, волокна Пуркинье иногда способны действовать как водитель ритма по умолчанию или «ускользающий» водитель ритма.

Эктопический кардиостимулятор, также известный как эктопический фокус или эктопические очаги, представляет собой возбудимую группу клеток, которая вызывает преждевременное сокращение сердца за пределами нормально функционирующего узла SA сердца. Таким образом, это эктопический кардиостимулятор, который производит эктопический удар. Если это хроническое состояние, это может привести к аритмиям, таким как тахикардия , брадикардия или фибрилляция желудочков . Для борьбы с этим может использоваться искусственный кардиостимулятор .
Искусственный кардиостимулятор (или искусственный кардиостимулятор, чтобы не путать с естественным кардиостимулятором) или просто кардиостимулятор — это имплантируемое медицинское устройство , которое генерирует электрические импульсы, подаваемые электродами в камеры сердца — либо верхние предсердия, либо нижние желудочки, — чтобы заставить целевые камеры сокращаться и перекачивать кровь. Таким образом, искусственный кардиостимулятор берет на себя функцию основного кардиостимулятора синоатриального узла, регулируя функцию электропроводящей системы сердца.