
В Соединенных Штатах Medicaid — это государственная программа, обеспечивающая медицинское страхование взрослых и детей с ограниченными доходами и ресурсами. Программа частично финансируется и в основном управляется правительствами штатов , которые также имеют широкие полномочия в определении права на участие и льгот, но федеральное правительство устанавливает базовые стандарты для программ штата Medicaid и обеспечивает значительную часть их финансирования.
Программа Medicaid была основана в 1965 году и была значительно расширена Законом о доступном медицинском обслуживании (ACA), который был принят в 2010 году. В большинстве штатов любой человек с доходом до 138% федеральной черты бедности имеет право на получение Medicaid в соответствии с положениями ACA. . [1] Решение Верховного суда 2012 года установило, что штаты могут продолжать использовать стандарты права на получение Medicaid до ACA и получать ранее установленные уровни федерального финансирования Medicaid; в штатах, которые делают такой выбор, пределы дохода могут быть значительно ниже, а трудоспособные взрослые могут вообще не иметь права на участие в программе Medicaid. [2]
Medicaid является крупнейшим источником финансирования медицинских и связанных со здоровьем услуг для людей с низким доходом в Соединенных Штатах, предоставляя бесплатную медицинскую страховку 85 миллионам людей с низкими доходами и инвалидам по состоянию на 2022 год; [3] В 2019 году программа оплатила половину всех родов в США. [4] По состоянию на 2017 год общая годовая стоимость Medicaid составила чуть более 600 миллиардов долларов, из которых федеральное правительство вложило 375 миллиардов долларов и заявило еще 230 миллиардов долларов. [4] Штаты не обязаны участвовать в программе, хотя все они участвуют в программе с 1982 года. Как правило, получатели Medicaid должны быть гражданами США или квалифицированными негражданами и могут включать взрослых с низким доходом, их детей и людей с определенными ограниченными возможностями . . [5] По состоянию на 2022 год [обновлять]45% получателей Medicaid или CHIP были детьми. [3]
Medicaid также покрывает долгосрочные услуги и поддержку, включая уход в доме престарелых, а также услуги на дому и по месту жительства, для людей с низкими доходами и минимальными активами; точная квалификация варьируется в зависимости от штата. В 2020 году Medicaid потратила на такую помощь 215 миллиардов долларов, что составляет более половины от общей суммы в 402 миллиарда долларов, потраченной на такие услуги. [6] Из 7,7 миллиона американцев, воспользовавшихся долгосрочными услугами и поддержкой в 2020 году, около 5,6 миллиона были охвачены программой Medicaid, в том числе 1,6 миллиона из 1,9 миллиона в институциональных учреждениях. [7]
Medicaid покрывает расходы на здравоохранение для людей с низкими доходами, а Medicare — это универсальная программа, обеспечивающая медицинское страхование пожилых людей. Medicaid предлагает льготы по уходу за пожилыми людьми, которые обычно не покрываются Medicare, включая уход в доме престарелых и услуги личного ухода. Существуют также двойные планы медицинского страхования для людей, имеющих как Medicaid, так и Medicare. [8] Наряду с Medicare, Tricare и ChampVA , Medicaid является одной из четырех программ медицинского страхования , спонсируемых государством в Соединенных Штатах. Центры медицинского обслуживания и медицинской помощи США в Балтиморе , штат Мэриленд, обеспечивают федеральный надзор. [9]
Исследования показывают, что существование программы Medicaid улучшает показатели здоровья, покрытие медицинского страхования, доступ к медицинскому обслуживанию и финансовую безопасность получателей, а также обеспечивает экономические выгоды штатам и поставщикам медицинских услуг. [10] [11] [12] [13]
Начиная с 1980-х годов многие штаты получили от федерального правительства отказ от создания программ управляемого медицинского обслуживания Medicaid . В рамках управляемого медицинского обслуживания получатели Medicaid участвуют в частном плане медицинского обслуживания, который получает фиксированную ежемесячную премию от штата. В этом случае план медицинского страхования несет ответственность за обеспечение всех или большей части медицинских потребностей получателя. Сегодня все штаты, за исключением нескольких, используют управляемое медицинское обслуживание для обеспечения покрытия значительной части участников Medicaid. По состоянию на 2014 год 26 штатов заключили контракты с организациями управляемого ухода (MCO) на оказание долгосрочного ухода за пожилыми людьми и людьми с ограниченными возможностями. Штаты платят МКО ежемесячную подушевую ставку за члена, которые, в свою очередь, обеспечивают комплексную помощь и принимают на себя риск управления общими расходами. [14] По всей стране примерно 80% участников Medicaid участвуют в планах управляемого медицинского обслуживания. [15] Основные группы малообеспеченных семей, скорее всего, будут зачислены в управляемую медицинскую помощь, в то время как группы «пожилых» и «инвалидов» чаще остаются в традиционной « платной за услуги » Medicaid.
Поскольку затраты на уровень обслуживания варьируются в зависимости от ухода и потребностей зачисленных лиц, средняя стоимость на человека является лишь приблизительным показателем фактической стоимости ухода. Годовая стоимость ухода будет варьироваться от штата к штату в зависимости от утвержденных штатом льгот Medicaid, а также от расходов на уход в конкретном штате. Согласно отчету Фонда семьи Кайзер за 2014 год , средняя годовая стоимость услуг Medicaid по стране на душу населения составляет 2577 долларов США, взрослых — 3278 долларов США, лиц с ограниченными возможностями — 16 859 долларов США, пожилых людей (65+) — 13 063 долларов США, а всем участникам программы Medicaid — 13 063 доллара США. составит 5736 долларов. [16]
Поправки к социальному обеспечению 1965 года создали программу Medicaid путем добавления Раздела XIX к Закону о социальном обеспечении , 42 USC §§ 1396 и последующие. В рамках программы федеральное правительство предоставило штатам соответствующие средства, чтобы они могли оказывать медицинскую помощь жителям, отвечающим определенным квалификационным требованиям. Цель заключалась в том, чтобы помочь штатам помочь жителям, чьи доходы и ресурсы были недостаточными для оплаты расходов по традиционным коммерческим планам медицинского страхования.
К 1982 году в ней участвовали все штаты. Последним штатом, сделавшим это, была Аризона.
Программа скидок на лекарства Medicaid и Программа выплаты премий медицинского страхования (HIPP) были созданы Законом о сводном бюджетном согласовании 1990 года (OBRA-90). Этот закон помог добавить раздел 1927 к Закону о социальном обеспечении 1935 года и вступил в силу 1 января 1991 года. Эта программа была сформирована из-за затрат, которые программы Medicaid платили за лекарства для амбулаторного лечения со скидкой. [17]
Закон о сводном бюджетном согласовании 1993 года (OBRA-93) внес поправки в раздел 1927 Закона, внося изменения в Программу скидок на лекарства Medicaid. [17] Он требует от штатов реализовать программу восстановления имущества Medicaid для возмещения из имущества умерших бенефициаров расходов, связанных с долгосрочным уходом, оплаченных Medicaid, и дает штатам возможность возместить все расходы, не связанные с долгосрочным уходом. , включая полные медицинские расходы. [18]
Medicaid также предлагает школам на всей территории Соединенных Штатов программу платы за обслуживание (прямое обслуживание) для возмещения затрат, связанных с услугами, предоставляемыми учащимся с особыми образовательными потребностями. [19] Федеральный закон требует, чтобы дети с ограниченными возможностями получали «бесплатное соответствующее государственное образование» в соответствии с разделом 504 Закона о реабилитации 1973 года. [20] Решения Верховного суда США и последующие изменения в федеральном законодательстве требуют от штатов возмещения части или всю стоимость некоторых услуг, предоставляемых школами детям-инвалидам, имеющим право на участие в программе Medicaid.

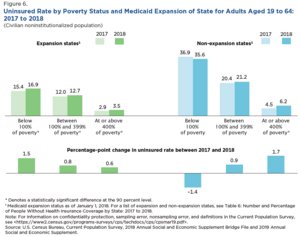
Закон о доступном медицинском обслуживании (ACA), принятый в 2010 году, существенно расширил программу Medicaid. До принятия закона некоторые штаты не разрешали трудоспособным взрослым людям участвовать в программе Medicaid, а во многих штатах уровень дохода был намного ниже федерального уровня бедности. Согласно положениям закона, начиная с 2014 года любой штат, участвовавший в Medicaid, должен будет расширить охват, включив в него всех, кто зарабатывает до 138% федерального уровня бедности. Федеральное правительство, хотя к 2020 году штатам придется оплатить 10% этих расходов. [23] [24] [25] [26]
Однако в 2012 году Верховный суд постановил в деле Национальная федерация независимого бизнеса против Сибелиуса , что отзыв всего финансирования Medicaid из штатов, которые отказались расширить право на участие, был неконституционно принудительным. Штаты могли выбрать сохранение ранее существовавшего уровня финансирования Medicaid и права на участие в программе, и некоторые так и сделали; более половины незастрахованного населения страны проживает в этих штатах. [27] По состоянию на март 2023 года 40 штатов приняли продление Medicaid Закона о доступном медицинском обслуживании , равно как и округ Колумбия , в котором действует собственная программа Medicaid; 10 штатов этого не сделали. [28] Среди взрослых в возрасте от 18 до 64 лет в штатах, которые расширили Medicaid, уровень незастрахованных составил 7,3% в первом квартале 2016 года, в то время как в штатах, где не было расширения, уровень незастрахованных составил 14,1%. [29]
Центры услуг Medicare и Medicaid (CMS) подсчитали, что стоимость расширения составила 6366 долларов на человека в 2015 году, что примерно на 49 процентов выше предыдущих оценок. По оценкам, от 9 до 10 миллионов человек получили страховку Medicaid, в основном взрослые с низким доходом. [30] По оценкам Фонда семьи Кайзер, в октябре 2015 года еще 3,1 миллиона человек не были охвачены страховкой в штатах, которые отвергли расширение Medicaid. [31]
В некоторых штатах, которые решили не расширять Medicaid, пороговый уровень дохода, соответствующего критериям участия, значительно ниже 133% от черты бедности. [32] Некоторые из этих штатов не предоставляют Medicaid небеременным взрослым без инвалидности или детям-иждивенцам, независимо от их дохода. Поскольку таким лицам недоступны субсидии по планам коммерческого страхования, у большинства из них мало возможностей для получения какой-либо медицинской страховки. [33] [34] Например, в Канзасе , где только взрослые, не имеющие инвалидности, с детьми и с доходом ниже 32% от черты бедности имели право на Medicaid, люди с доходами от 32% до 100% от уровня бедности ( от 6250 до 19 530 долларов на семью из трех человек) не имели права на получение страховки ни по программе Medicaid, ни на федеральные субсидии. [27]
Исследования последствий отказа от расширения Medicaid показали, что до 6,4 миллиона человек будут иметь слишком большой доход для Medicaid, но не будут иметь права на обменные субсидии. [35] Несколько штатов утверждали, что они не могут позволить себе взнос в размере 10% в 2020 году. [36] [37] Некоторые исследования показали, что отказ от расширения обойдется дороже из-за увеличения расходов на некомпенсируемую неотложную помощь , которая в противном случае была бы частично оплачена. по страховке Medicaid. [38]
Исследование 2016 года показало, что жители Кентукки и Арканзаса , которые расширили программу Medicaid, с большей вероятностью получат медицинские услуги и с меньшей вероятностью будут нести расходы на отделение неотложной помощи или иметь проблемы с оплатой своих медицинских счетов. Жители Техаса , которые не приняли расширение Medicaid, не увидели подобного улучшения за тот же период. [39] Кентукки выбрал увеличение управляемого медицинского обслуживания, в то время как Арканзас субсидировал частное страхование. Позже губернаторы Арканзаса и Кентукки предложили сократить или изменить свои программы. С 2013 по 2015 год доля незастрахованных снизилась с 42% до 14% в Арканзасе и с 40% до 9% в Кентукки по сравнению с 39% до 32% в Техасе. [40]
Исследование DHHS 2016 года показало, что штаты, в которых расширена программа Medicaid, имели более низкие страховые взносы по обменным полисам, поскольку в них было меньше участников с низким доходом, чье здоровье в среднем хуже, чем у людей с более высоким доходом. [41]
В сентябре 2019 года Бюро переписи населения сообщило, что в штатах, которые расширили программу Medicaid в рамках ACA, уровень незастрахованных был значительно ниже, чем в штатах, которые этого не сделали. Например, для взрослых с уровнем бедности от 100% до 399% уровень незастрахованных в 2018 году составлял 12,7% в штатах расширения и 21,2% в штатах без расширения. Из 14 штатов с уровнем незастрахованности 10% и выше, 11 не расширили программу Medicaid. [22] Исследование Национального бюро экономических исследований (NBER), проведенное в июле 2019 года, показало, что в штатах, принимающих меры по расширению программы Medicaid, наблюдается статистически значимое снижение уровня смертности. [42]
ACA была структурирована с учетом предположения, что Medicaid будет охватывать всех, чей доход составляет менее 133% федерального уровня бедности на всей территории Соединенных Штатов; в результате налоговые льготы по премиям доступны только лицам, покупающим частное медицинское страхование через биржи , если они зарабатывают больше этой суммы. Это привело к так называемому разрыву в страховом покрытии Medicaid в штатах, которые не расширили Medicaid: есть люди, чей доход слишком высок, чтобы претендовать на Medicaid в этих штатах, но слишком низок, чтобы получить помощь в оплате частного медицинского страхования, которое поэтому для них это не по карману. [43]
Штаты могут объединить администрирование Medicaid с другими программами, такими как Программа медицинского страхования детей (CHIP), поэтому та же организация, которая занимается Medicaid в штате, может также управлять дополнительными программами. В некоторых населенных пунктах могут также существовать отдельные программы, финансируемые штатами или их политическими подразделениями, для обеспечения медицинского страхования малоимущих и несовершеннолетних.
Участие штата в Medicaid является добровольным; однако все штаты участвуют в программе с 1982 года. В некоторых штатах Medicaid передается по субподряду частным компаниям медицинского страхования, в то время как другие штаты платят поставщикам услуг (т. е. врачам, клиникам и больницам) напрямую. Есть много услуг, которые могут подпадать под действие Medicaid, и некоторые штаты поддерживают больше услуг, чем другие штаты. Наиболее предоставляемыми услугами являются промежуточный уход за умственно отсталыми, отпускаемые по рецепту лекарства и уход в учреждениях престарелых для детей в возрасте до 21 года. Наименее предоставляемые услуги включают институциональную религиозную (немедицинскую) медицинскую помощь, респираторную помощь для аппаратов искусственной вентиляции легких и PACE (инклюзивный уход за пожилыми людьми ). [44]
Большинство штатов управляют Medicaid через свои собственные программы. Некоторые из этих программ перечислены ниже:
По состоянию на январь 2012 года средства Medicaid и/или CHIP можно было получить для оплаты медицинских страховых взносов работодателей в Алабаме , Аляске , Аризоне, Колорадо , Флориде и Джорджии . [45]
Штаты должны соблюдать федеральный закон, согласно которому каждый штат-участник управляет своей собственной программой Medicaid, устанавливает стандарты приемлемости, определяет объем и типы услуг, которые он будет покрывать, а также устанавливает размер возмещения расходов врачам и поставщикам медицинских услуг. На различия между государствами часто влияют политические идеологии государства и культурные убеждения населения в целом. Федеральные центры Medicare и Medicaid Services (CMS) внимательно следят за программой каждого штата и устанавливают требования к предоставлению услуг, качеству, финансированию и стандартам соответствия. [46]
Правила восстановления имущества по программе Medicaid также различаются в зависимости от штата. (Федеральный закон дает варианты относительно того, должны ли быть возмещены расходы, не связанные с долгосрочным уходом, такие как обычные медицинские расходы по типу медицинского страхования, а также о том, ограничивается ли возмещение завещанным имуществом или выходит за его пределы. ) [18]
Несколько политических факторов влияют на стоимость и право на получение медицинской помощи, финансируемой за счет налогов. Согласно исследованию, проведенному Гидеоном Люкенсом, факторы, существенно влияющие на право на участие, включали «партийный контроль, идеологию граждан штата, преобладание женщин в законодательных органах, постатейное вето и размер группы интересов врачей». Исследование Люкенса подтвердило обобщенную гипотезу о том, что демократы одобряют щедрую политику отбора, а республиканцы - нет. [47] Когда в 2012 году Верховный суд разрешил штатам решать, расширять Medicaid или нет, северные штаты, в которых преобладали законодатели-демократы, сделали это непропорционально, часто также расширяя существующие права на участие. [48]
Некоторые штаты, в которых существует законодательный орган, контролируемый республиканцами, могут быть вынуждены расширить Medicaid способами, выходящими за рамки увеличения существующего права на участие в форме отказа от определенных требований Medicaid, при условии, что они соответствуют определенным целям. При реализации это означало использование средств Medicaid для оплаты медицинского страхования граждан с низкими доходами; этот частный вариант первоначально был реализован в Арканзасе, но был принят другими штатами, возглавляемыми республиканцами. [48] Однако частное страхование обходится дороже, чем Medicaid, и штатам не придется вносить такой большой вклад в стоимость частного страхования. [49]
Определенные группы людей, такие как мигранты, сталкиваются с большими препятствиями на пути к медицинскому обслуживанию, чем другие, из-за факторов, помимо политики, таких как статус, транспорт и знание системы здравоохранения (включая право на получение медицинской помощи). [50]
Политика предоставления права на участие в программе Medicaid очень сложна. В целом, право человека на участие в программе Medicaid связано с его правом на получение помощи семьям с детьми-иждивенцами (AFDC), которая предоставляет помощь детям, чьи семьи имеют низкий доход или вообще не имеют его, а также с правом на программу дополнительного социального дохода (SSI) для пожилых людей. слепой и инвалид. В соответствии с федеральным законом штаты обязаны предоставить всем получателям AFDC и SSI страховку Medicaid. Поскольку право на участие в программах AFDC и SSI по сути гарантирует покрытие Medicaid, изучение различий в праве/покрытии по штатам в AFDC и SSI также является точным способом оценки различий в Medicaid. Охват SSI в значительной степени одинаков в каждом штате, а требования к тому, как получить право на получение пособия или какие льготы предоставляются, являются стандартными. Однако AFDC имеет разные стандарты приемлемости, которые зависят от:
Помимо различий в правах и страховом покрытии между штатами, существуют большие различия в возмещениях, которые Medicaid предлагает поставщикам медицинских услуг; Ярчайшими примерами этого являются обычные ортопедические процедуры . Например, в 2013 году средняя разница в возмещении 10 распространенных ортопедических процедур в штатах Нью-Джерси и Делавэр составила 3047 долларов. [51] Расхождения в возмещениях, предлагаемых Medicaid, могут повлиять на тип медицинской помощи, предоставляемой пациентам.
В целом, планы Medicaid платят поставщикам значительно меньше, чем коммерческие страховщики, или Medicare платила бы за ту же медицинскую помощь, платя примерно 67% от суммы, которую Medicare платила бы за первичную помощь, и 78% за другие услуги. Это неравенство связано с более низким уровнем участия поставщиков услуг в программах Medicaid по сравнению с Medicare или коммерческим страхованием и, таким образом, с уменьшением доступа к медицинской помощи для пациентов Medicaid. [52] Одним из компонентов Закона о доступном медицинском обслуживании было финансируемое из федерального бюджета увеличение в 2013 и 2014 годах выплат Medicaid, чтобы довести их до 100% эквивалентных платежей Medicare, с целью увеличения участия поставщиков медицинских услуг. Большинство штатов впоследствии не продолжили это положение. [53]
В 2002 году участниками программы Medicaid насчитывалось 39,9 миллиона американцев, самую большую группу составляли дети (18,4 миллиона, или 46%). [54] С 2000 по 2012 год доля пребывания детей в больнице, оплачиваемая Medicaid, увеличилась на 33%, а доля, оплачиваемая частным страхованием, снизилась на 21%. [55] Около 43 миллионов американцев были зачислены в 2004 году (19,7 миллиона из них дети) на общую сумму 295 миллиардов долларов. В 2008 году Medicaid предоставила медицинскую страховку и услуги примерно 49 миллионам детей с низкими доходами, беременным женщинам, пожилым людям и инвалидам. В 2009 году 62,9 миллиона американцев были зарегистрированы в программе Medicaid в течение как минимум одного месяца, при этом средний показатель регистрации составил 50,1 миллиона. [56] В Калифорнии около 23% населения были зарегистрированы в Medi-Cal не менее 1 месяца в 2009–2010 годах. [57] По состоянию на 2017 год общая годовая стоимость Medicaid составила чуть более 600 миллиардов долларов, из которых федеральное правительство вложило 375 миллиардов долларов и заявило еще 230 миллиардов долларов. [4] По данным CMS, в 2022 году программа Medicaid предоставила медицинские услуги более чем 92 миллионам человек. [58]
Потеря дохода и медицинского страхования во время рецессии 2008–2009 годов привела к существенному увеличению числа участников Medicaid в 2009 году. Девять штатов США продемонстрировали рост набора на 15% и более, что создало большую нагрузку на бюджеты штатов. [59]
Фонд семьи Кайзер сообщил, что в 2013 году получателями Medicaid были 40% белых, 21% чернокожих, 25% латиноамериканцев и 14% представителей других рас. [60]
В отличие от Medicaid, Medicare — это программа социального страхования , финансируемая на федеральном уровне и ориентированная в первую очередь на пожилых людей. [61] Medicare — это программа медицинского страхования для людей в возрасте 65 лет и старше, людей в возрасте до 65 лет с определенными видами инвалидности и (в рамках программы терминальной стадии почечной недостаточности ) людей всех возрастов с терминальной стадией почечной недостаточности . [62] Программа Medicare включает часть A Medicare, покрывающую больничные счета, часть B Medicare, покрывающую медицинское страхование, и часть D Medicare, покрывающую покупку рецептурных лекарств .
Medicaid — это программа, которая финансируется не только на федеральном уровне. Штаты обеспечивают до половины финансирования Medicaid. В некоторых штатах округа также вносят средства. В отличие от Medicare, Medicaid представляет собой программу социального обеспечения или социальной защиты , основанную на проверке нуждаемости и потребностях, а не программу социального страхования . Право на участие во многом определяется доходом. Основным критерием права на участие в программе Medicaid является ограниченный доход и финансовые ресурсы, и этот критерий не играет никакой роли при определении покрытия Medicare. Medicaid покрывает более широкий спектр медицинских услуг, чем Medicare.
Некоторые люди имеют право как на Medicaid, так и на Medicare, и их называют участниками Medicare с двойным правом на участие или medi-medi. [63] [64] В 2001 году около 6,5 миллионов человек были зарегистрированы в программах Medicare и Medicaid. В 2013 году около 9 миллионов человек имели право на участие в программах Medicare и Medicaid. [65]
Существует два основных типа покрытия Medicaid. «Community Medicaid» помогает людям, у которых мало или вообще нет медицинской страховки. Страхование домов престарелых Medicaid помогает оплатить стоимость проживания в доме престарелых для тех, кто имеет на это право; получатель также платит большую часть своего дохода на расходы на дом престарелых, обычно оставляя только 66 долларов в месяц на расходы, не связанные с домом престарелых. [66]
В некоторых штатах действует программа, известная как Программа выплат страховых взносов по медицинскому страхованию (HIPP). Эта программа позволяет получателю Medicaid получить частную медицинскую страховку, оплачиваемую Medicaid. По состоянию на 2008 год относительно немногие штаты имели программы помощи по премиям, и число участников было относительно низким. Однако интерес к этому подходу оставался высоким. [66]
В программу социального обеспечения Medicaid включены стоматологические услуги . Регистрация для получения стоматологических услуг не является обязательной для людей старше 21 года, но обязательна для людей, имеющих право на Medicaid и моложе 21 года. [67] Минимальные услуги включают обезболивание, восстановление зубов и поддержание здоровья зубов. Ранний и периодический скрининг, диагностика и лечение (EPSDT) — это обязательная программа Medicaid для детей, направленная на профилактику, раннюю диагностику и лечение заболеваний. [67] Для получателей EPSDT не требуется осмотр полости рта, и его недостаточно для прямого направления к стоматологу. Если во время осмотра полости рта обнаруживается состояние, требующее лечения, штат несет ответственность за оплату этой услуги, независимо от того, покрывается ли она данным конкретным планом Medicaid. [68]
Дети, участвующие в программе Medicaid, по закону имеют индивидуальное право на комплексные профилактические и восстановительные стоматологические услуги, но уровень использования стоматологической помощи среди этой группы населения низкий. Причин низкого использования услуг множество, но ключевым фактором является отсутствие поставщиков стоматологических услуг, участвующих в программе Medicaid. [69] [70] Лишь немногие стоматологи участвуют в программе Medicaid – менее половины всех действующих частных стоматологов в некоторых районах. [71] Причинами отказа от участия являются низкие ставки возмещения, сложные формы и обременительные административные требования. [72] [73] В штате Вашингтон программа под названием «Доступ к детской и детской стоматологии» (ABCD) помогла расширить доступ к стоматологическим услугам, предоставив стоматологам более высокие возмещения за обучение гигиене полости рта, а также профилактические и восстановительные услуги для детей. [74] [75] После принятия Закона о доступном медицинском обслуживании многие стоматологические практики начали использовать организации стоматологических услуг для управления бизнесом и поддержки, что позволило практикам минимизировать затраты и передать экономию пациентам, которые в настоящее время не имеют адекватной стоматологической помощи. [76] [77]
Хотя Конгресс и Центры услуг Medicare и Medicaid (CMS) устанавливают общие правила, в соответствии с которыми работает Medicaid, каждый штат реализует свою собственную программу. При определенных обстоятельствах заявителю может быть отказано в страховании. В результате правила отбора существенно различаются от штата к штату, хотя все штаты должны следовать одной и той же базовой схеме. [78]
По состоянию на 2013 год Medicaid — это программа, предназначенная для людей с низким доходом, но низкий доход — не единственное требование для участия в программе. Право на участие является категориальным , то есть для регистрации необходимо быть членом категории, определенной законом; Вот некоторые из этих категорий: дети с низким доходом ниже определенной заработной платы, беременные женщины, родители детей, имеющих право на участие в программе Medicaid, которые отвечают определенным требованиям к доходу, люди с ограниченными возможностями с низким доходом, которые получают дополнительный социальный доход (SSI) и/или социальное обеспечение по инвалидности ( SSD), а также малообеспеченные пожилые люди в возрасте 65 лет и старше. Детали определения каждой категории варьируются от штата к штату. [78]
С 2019 года, когда Medicaid была расширена в соответствии с PPACA, право на участие в программе определяется путем проверки дохода с использованием модифицированного скорректированного валового дохода без каких-либо изменений в зависимости от штата и запрета на проверку активов или ресурсов. [79]
В то время как расширение Medicaid, доступное для взрослых в соответствии с PPACA, требует стандартного теста на основе дохода без проверки активов или ресурсов, другие критерии приемлемости, такие как активы, могут применяться при наличии права за пределами расширения PPACA, [79] включая покрытие для имеющих право пожилых людей или инвалидов. [80] Эти другие требования включают, помимо прочего, активы, возраст, беременность, инвалидность, [81] слепоту, доход и ресурсы, а также статус гражданина США или законно допущенного иммигранта . [2]
По состоянию на 2015 год тесты активов различались; например, в восьми штатах не было теста активов для участия в программе, доступной для работающих людей с ограниченными возможностями, а в одном штате не было теста активов для пути престарелых/слепых/инвалидов до 100% федерального уровня бедности . [82]
Совсем недавно многие штаты утвердили финансовые требования, которые затруднят доступ к страховке для работающих бедных взрослых. В Висконсине почти четверть пациентов Medicaid были исключены из-за того, что правительство штата ввело страховые взносы в размере 3% от дохода семьи. [83] Исследование, проведенное в Миннесоте, показало, что более половины лиц, охваченных программой Medicaid, не смогли получить рецептурные лекарства из-за доплаты . [83]
Закон о сокращении дефицита 2005 года (DRA) требует от любого, кто обращается за медицинской помощью по программе Medicaid, предоставить документы, подтверждающие, что он является гражданином Соединенных Штатов или иностранцем, постоянно проживающим в США. Исключение составляет программа Emergency Medicaid, где выплаты разрешены беременным и инвалидам независимо от иммиграционного статуса. [84] Существуют специальные правила для тех, кто живет в доме престарелых, и детей-инвалидов, живущих дома.
Как только кто-то будет утвержден в качестве бенефициара в программе дополнительного социального дохода , он может автоматически иметь право на страховое покрытие Medicaid (в зависимости от законов штата, в котором он проживает). [85]
ДРА установило пятилетний «период ретроспективного анализа». Это означает, что любые переводы без справедливой рыночной стоимости (подарки любого рода), сделанные заявителем Medicaid в течение предыдущих пяти лет, подлежат наказанию.
Штраф определяется путем деления среднемесячной стоимости ухода в доме престарелых в районе или штате на сумму подаренного имущества. Таким образом, если человек подарил 60 000 долларов, а средняя ежемесячная стоимость дома престарелых составила 6 000 долларов, можно было бы разделить 6 000 долларов на 60 000 долларов и получить 10. 10 представляет собой количество месяцев, в течение которых заявитель не будет иметь права на участие в программе Medicaid.
Все переводы, сделанные в течение пятилетнего периода, суммируются, и заявитель подвергается штрафу в зависимости от этой суммы после того, как сумма активов уже упала ниже лимита активов Medicaid. Это означает, что после падения ниже уровня активов (лимит в 2000 долларов США в большинстве штатов) заявитель Medicaid будет лишен права на участие в программе Medicaid в течение определенного периода времени. Штрафной период не начинается до тех пор, пока человек не получит право на участие в программе Medicaid. [86]
Пожилые люди, которые дарят или передают имущество, могут оказаться в ситуации, когда у них нет денег, но они по-прежнему не имеют права на участие в программе Medicaid.
Законные постоянные жители (LPR) с солидным стажем работы (определяемым как 40 кварталов доходов, покрываемых социальным обеспечением) или военными, имеют право на полный спектр основных федеральных программ льгот с проверкой нуждаемости, включая Medicaid (Medi-Cal). [87] Жителям постоянного проживания, въехавшим после 22 августа 1996 г., запрещается участвовать в программе Medicaid на пять лет, после чего их страховка становится опцией штата, а штаты имеют возможность покрывать долгосрочных граждан, которые являются детьми или беременными, в течение первых пяти лет. Неграждане, получатели SSI, имеют право на участие в программе Medicaid (и должны быть охвачены ею). Беженцы и лица, получившие убежище, имеют право на Medicaid в течение семи лет после прибытия; по истечении этого срока они могут иметь право на участие по выбору штата.
Неиммигранты и неуполномоченные иностранцы не имеют права на большинство федеральных льгот, независимо от того, проходят ли они проверку нуждаемости, за заметными исключениями для экстренных служб (например, Medicaid для неотложной медицинской помощи), но у штатов есть возможность покрыть беременных неиммигрантов и неуполномоченных иностранцев. или которые являются детьми и могут соответствовать определению «законно проживающих» в Соединенных Штатах. Специальные правила применяются к нескольким ограниченным категориям неграждан: некоторым «трансграничным» американским индейцам , хмонгам /горным лаосцам, условно- досрочно освобожденным и условно въезжающим, а также случаям злоупотреблений.
Иностранцам за пределами Соединенных Штатов, которые стремятся получить визы в консульствах США за границей или допуск в портах въезда в США, обычно отказывают во въезде, если считается, что они «в любой момент могут стать общественным бременем». [88] Иностранцы, находящиеся на территории Соединенных Штатов, которые стремятся изменить свой статус до статуса законного постоянного жителя (LPR) или которые въехали в Соединенные Штаты без проверки, также, как правило, подлежат исключению и депортации на основании общественного обвинения. Аналогичным образом, законные граждане и другие иностранцы, допущенные в Соединенные Штаты, подлежат выдворению, если они стали объектом общественного обвинения в течение пяти лет после даты их въезда по причинам, существовавшим до их въезда.
В политическом письме чиновников иммиграционной службы от 1999 года дано определение понятия «общественная ответственность» и указано, какие льготы учитываются при определении государственной ответственности, а политическое письмо лежит в основе действующих правил и других указаний по основаниям государственной ответственности, связанным с недопустимостью и депортацией. В совокупности различные источники, рассматривающие значение государственного обременения, исторически предполагали, что получение иностранцем общественных благ само по себе вряд ли приведет к тому, что иностранец будет считаться подлежащим выдворению на основании государственного обременения.
Ребенок может иметь право на участие в программе Medicaid независимо от статуса правомочности его родителей. Таким образом, ребенок может быть застрахован Medicaid в зависимости от его индивидуального статуса, даже если его родители не имеют на это права. Аналогичным образом, если ребенок живет с кем-то, кроме родителя, он все равно может иметь право на получение пособия в зависимости от его индивидуального статуса. [89]
Треть детей и более половины (59%) детей из малообеспеченных семей застрахованы через Medicaid или SCHIP . Страхование предоставляет им доступ к профилактическим и первичным услугам, которые используются гораздо чаще, чем незастрахованные, но все же ниже, чем у пациентов, застрахованных в частном порядке. По состоянию на 2014 год доля незастрахованных детей сократилась до 6% (незастрахованными остаются 5 миллионов детей). [90]
Medicaid обеспечивала наибольшую часть федеральных денег, потраченных на здравоохранение для людей, живущих с ВИЧ / СПИДом, до внедрения Medicare Part D, когда стоимость рецептурных лекарств для тех, кто имел право как на Medicare, так и на Medicaid, была перенесена на Medicare. Если люди с низким доходом, инфицированные ВИЧ, не соответствуют какой-либо другой категории права на получение помощи Medicaid, они не имеют права на помощь Medicaid, если только они не могут претендовать на получение помощи Medicaid по категории «инвалид» — например, если у них прогрессирует СПИД ( количество Т-клеток падает ниже 200). [91] Политика участия в программе Medicaid отличается от руководящих принципов Журнала Американской медицинской ассоциации (JAMA), которые рекомендуют терапию всем пациентам с количеством Т-клеток 350 или менее и даже некоторым пациентам с более высоким количеством Т-клеток. Из-за высоких затрат на лекарства от ВИЧ многие пациенты не могут начать антиретровирусное лечение без помощи Medicaid. По оценкам, более половины людей, живущих со СПИДом в Соединенных Штатах, получают выплаты по программе Medicaid. Две другие программы, которые предоставляют финансовую помощь людям, живущим с ВИЧ / СПИДом, - это программы социального страхования по инвалидности (SSDI) и программы дополнительного социального обеспечения. [ нужна цитата ]
В течение 2003–2012 годов доля госпитализаций, оплачиваемых Medicaid, увеличилась на 2,5%, или 0,8 миллиона пребываний. [92] По состоянию на 2019 год Medicaid оплачивала половину всех родов в США. [4]
На суперпользователей Medicaid (определяемых как пациенты Medicaid с четырьмя или более госпитализациями в течение одного года) приходится больше пребываний в больнице (5,9 против 1,3), более длительная продолжительность пребывания (6,1 против 4,5 дней) и более высокие расходы на пребывание в больнице (11 766 долларов США). против 9032 долларов США). [93] Супер-использователями Medicaid чаще, чем другими пациентами Medicaid, были мужчины в возрасте 45–64 лет. [93] Распространенные состояния среди суперутилизаторов включают расстройства настроения и психические расстройства , а также диабет , лечение рака , серповидно-клеточную анемию , сепсис , застойную сердечную недостаточность , хроническую обструктивную болезнь легких , а также осложнения, связанные с устройствами, имплантатами и трансплантатами . [93]
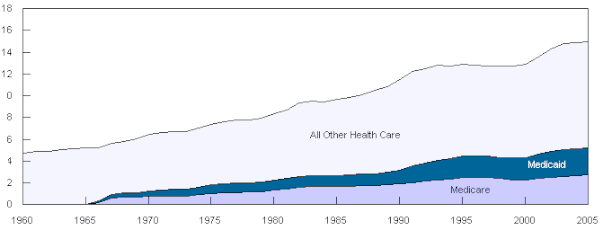
В отличие от Medicare, которая является исключительно федеральной программой, Medicaid является совместной программой федерального уровня и штата. Каждый штат управляет своей собственной системой Medicaid, которая должна соответствовать федеральным руководящим принципам, чтобы штат мог получать соответствующие федеральные средства . Вместо этого финансирование Medicaid в Американском Самоа , Пуэрто-Рико , Гуаме и Виргинских островах США осуществляется посредством блочного гранта . [95] Федеральное правительство распределяет финансирование штата в соответствии с процентами федеральной медицинской помощи . [96] Самые богатые штаты получают федеральную долю только в размере 50%, в то время как более бедные штаты получают более крупную сумму. [97]
Финансирование Medicaid стало серьезной бюджетной проблемой для многих штатов за последние несколько лет: в среднем штаты тратят на программу 16,8% общих средств штата. Если учесть также расходы федерального правительства, программа в среднем занимает 22% бюджета каждого штата. [98] [99] Около 43 миллионов американцев были зачислены в 2004 году (19,7 миллиона из них дети) на общую сумму 295 миллиардов долларов. [100] В 2008 году Medicaid предоставила медицинскую страховку и услуги примерно 49 миллионам детей с низкими доходами, беременным женщинам, пожилым людям и инвалидам. [ нужна цитата ] Федеральные расходы на программу Medicaid в 2008 году оценивались в 204 миллиарда долларов. [101] В 2011 году в счет Medicaid было выставлено 7,6 миллиона госпитализаций, что составляет 15,6% (приблизительно 60,2 миллиарда долларов США) от общих совокупных расходов на стационарное лечение в Соединенных Штатах. . [102] Средняя стоимость проживания, выставленная Medicaid, составила 8000 долларов США, что на 2000 долларов меньше средней стоимости за все пребывания. [103]
Medicaid не выплачивает пособия отдельным лицам напрямую; Medicaid отправляет выплаты поставщикам медицинских услуг. В некоторых штатах бенефициары Medicaid обязаны платить небольшую плату (доплату) за медицинские услуги. [2] Согласно федеральному закону Medicaid ограничивается покрытием «необходимых по медицинским показаниям услуг». [104]
С момента создания программы Medicaid в 1965 году «штатам было разрешено взыскивать имущество умерших получателей Medicaid, которые были старше 65 лет на момент получения пособий и у которых не было пережившего супруга, несовершеннолетнего ребенка или взрослого ребенка-инвалида». [105] В 1993 году Конгресс принял Закон о сводном бюджетном согласовании 1993 года , который требовал от штатов попытаться возместить «расходы на долгосрочный уход и связанные с этим расходы для умерших получателей Medicaid в возрасте 55 лет и старше». [105] Закон разрешил штатам возмещать другие расходы Medicaid для умерших получателей Medicaid в возрасте 55 лет и старше по выбору каждого штата. [105] Однако штатам было запрещено взыскивать имущество, когда «есть переживший супруг, ребенок в возрасте до 21 года или ребенок любого возраста, который является слепым или инвалидом». Закон также установил другие исключения для взрослых детей, которые ухаживали за домами умерших, имуществом, находившимся в совместной собственности братьев и сестер, а также приносящей доход собственностью, такой как фермы». [105] В настоящее время в каждом штате действует программа Medicaid Estate Recovery. Программа , хотя сумма собранных денег значительно варьируется от штата к штату, «в зависимости от того, как штат структурирует свою программу и насколько энергично он занимается сбором средств» .
25 ноября 2008 г. было принято новое федеральное правило, которое позволяет штатам взимать страховые взносы и более высокие доплаты с участников Medicaid. [106] Это правило позволило штатам получать большие доходы, ограничивая финансовые потери, связанные с программой. По оценкам, штаты сэкономят 1,1 миллиарда долларов, а федеральное правительство сэкономит почти 1,4 миллиарда долларов. Однако это означало, что бремя финансовой ответственности будет возложено на 13 миллионов получателей Medicaid, которым за 5 лет пришлось увеличить сооплату на 1,3 миллиарда долларов. [107] Основная проблема заключается в том, что это правило создаст дестимул для людей с низкими доходами обращаться за медицинской помощью. Вполне возможно, что это заставит платить повышенные взносы только самых больных участников, и неясно, какой долгосрочный эффект это окажет на программу.
Исследование 2019 года показало, что расширение Medicaid в Мичигане имело чистый положительный финансовый эффект для штата. [108]
Обзор 324 исследований по расширению Medicaid, проведенный Kaiser Family Foundation в 2019 году, пришел к выводу, что «расширение связано с увеличением охвата; улучшением доступа, финансовой безопасности и некоторыми показателями состояния / результатов здоровья; а также экономическими выгодами для штатов и поставщиков услуг». [11]
Исследование 2021 года показало, что расширение Medicaid в рамках Закона о доступном медицинском обслуживании привело к существенному снижению смертности, в первую очередь за счет снижения смертности, связанной с болезнями. [13] Исследование, проведенное в 2018 году в Журнале политической экономии, показало, что после своего внедрения Medicaid снизила младенческую и детскую смертность в 1960-х и 1970-х годах. [109] Снижение уровня смертности среди цветных детей было особенно резким. [109] Исследование, проведенное в 2018 году в Американском журнале общественного здравоохранения, показало, что уровень детской смертности снизился в штатах, где было расширение Medicaid (в рамках Закона о доступном медицинском обслуживании), тогда как этот показатель вырос в штатах, которые отказались от расширения Medicaid. [110] Исследование JAMA 2020 года показало, что расширение Medicaid в рамках ACA связано со снижением заболеваемости раком молочной железы на поздних стадиях, что указывает на то, что доступность Medicaid привела к раннему выявлению рака молочной железы и более высоким показателям выживаемости. [111] Исследование 2020 года не обнаружило никаких доказательств того, что расширение Medicaid отрицательно повлияло на качество медицинской помощи, предоставляемой получателям Medicare. [112] Исследование 2018 года показало, что расширение Medicaid в Нью-Йорке , Аризоне и Мэне в начале 2000-х годов привело к снижению уровня смертности на 6%: «Смертность, связанная с ВИЧ (на которую повлияло недавнее внедрение антиретровирусных препаратов), составила 20% Изменения смертности были тесно связаны с увеличением страхового покрытия на уровне округа: ежегодно на каждые 239–316 взрослых, получающих страховку, спасалась одна жизнь. ценность статистической жизни». [113]
В документе 2016 года было обнаружено, что Medicaid оказывает существенное положительное долгосрочное воздействие на здоровье получателей: «Право на участие в программе Medicaid в раннем детстве снижает смертность и инвалидность, а для белых увеличивает предложение рабочей силы, а также снижает получение программ пособия по инвалидности и государственного медицинского страхования. до 50 лет спустя. Общий доход не меняется, потому что заработок заменяет пособие по инвалидности». [114] Правительство окупает свои инвестиции в Medicaid за счет экономии на выплате пособий в более позднем возрасте и увеличения налогов, поскольку получатели Medicaid более здоровы: «Правительство получает годовой доход со скидкой в размере от 2% до 7% от первоначальной стоимости страхование детства для этих когорт, большая часть которого происходит за счет более низких выплат денежных трансфертов». [114] В документе Национального бюро экономических исследований 2019 года было обнаружено, что, когда Гавайи перестали разрешать мигрантам, подписавшим Договор о свободных ассоциациях (COFA), охватить государственную программу Medicaid, количество госпитализаций, финансируемых Medicaid, сократилось на 69%, а количество посещений отделений неотложной помощи сократилось на 42%. для этой группы населения, но количество незастрахованных посещений скорой помощи увеличилось, а количество посещений скорой помощи младенцами, финансируемых Medicaid, существенно увеличилось. [115] Другая статья NBER показала, что расширение Medicaid снизило смертность. [116]
Исследование American Economic Review 2021 года показало, что доступ детей раннего возраста к Medicaid «снижает смертность и инвалидность, увеличивает занятость и сокращает получение программ пособия по инвалидности вплоть до 50 лет спустя. Medicaid сэкономила правительству больше, чем его первоначальная стоимость, и сэкономила более 10 миллионов лет жизни с поправкой на качество». [117]
Исследование 2020 года показало, что расширение Medicaid увеличило доходы и операционную прибыль сельских больниц, не оказало влияния на небольшие городские больницы и привело к снижению доходов крупных городских больниц. [118] Исследование 2021 года показало, что расширение стоматологического покрытия Medicaid для взрослых все чаще приводит к тому, что стоматологи все чаще перебираются в бедные, ранее недостаточно обслуживаемые районы. [119] В статье, опубликованной в 2019 году экономистами Стэнфордского университета и Уортонской школы бизнеса, было обнаружено, что расширение программы Medicaid «привело к существенному увеличению доходов и прибыльности больниц, причём с большей выгодой для государственных больниц. здравоохранения, хотя расширение привело к значительному увеличению использования больниц и отделений неотложной помощи, а также к перераспределению медицинской помощи из государственных в частные и более качественные больницы». [120]
Опрос академических исследований Medicaid, проведенный в 2017 году, показал, что она улучшает здоровье и финансовую безопасность получателей. [10] Исследования связывают расширение Medicaid с увеличением уровня занятости и статуса студентов среди зачисленных. [121] [122] [123] В документе 2017 года было обнаружено, что расширение программы Medicaid в соответствии с Законом о доступном медицинском обслуживании «сократило неоплаченные медицинские счета, отправленные на сборы, на 3,4 миллиарда долларов за первые два года, предотвратило новые правонарушения и улучшило кредитные рейтинги . Мы подсчитали, что финансовые выгоды от Medicaid удваиваются, если принять во внимание эти косвенные выгоды в дополнение к прямому сокращению карманные расходы». [124] Исследования показали, что расширение программы Medicaid снизило уровень бедности и острую нехватку продовольствия в некоторых штатах. [125] [126] Исследования по внедрению требований к работе для Medicaid в Арканзасе показали, что это привело к увеличению числа незастрахованных лиц, медицинской задолженности и задержкам в обращении за медицинской помощью и приеме лекарств без какого-либо существенного влияния на занятость. [127] [128] [129] Исследование, проведенное в 2021 году в Американском журнале общественного здравоохранения, показало, что расширение Medicaid в Луизиане привело к сокращению медицинской задолженности . [130]
Исследование 2017 года показало, что участие в программе Medicaid увеличивает участие в политической жизни (измеряемое с точки зрения регистрации избирателей и явки). [131]
Исследования показали, что расширение Medicaid снизило уровень преступности. Предлагаемые механизмы сокращения заключались в том, что Medicaid повысила экономическую безопасность людей и обеспечила больший доступ к лечению злоупотребления психоактивными веществами или поведенческих расстройств . [132] [133] Исследование 2022 года показало, что право на участие в программе Medicaid в детстве снижает вероятность преступности в раннем взрослом возрасте. [134]
В 2008 году штат Орегон решил провести рандомизированную лотерею для предоставления страховки Medicaid, в которой с помощью рандомизированной системы были выбраны 10 000 человек с низким доходом, имеющих право на Medicaid. Лотерея позволила исследованиям точно измерить влияние медицинского страхования на здоровье человека и устранить потенциальную предвзятость отбора среди населения, регистрирующегося в Medicaid.
Последовательность двух громких исследований, проведенных группой из Массачусетского технологического института и Гарвардской школы общественного здравоохранения [135], показала, что «охват Medicaid не привел к значительному улучшению показателей физического здоровья в первые два года», но «Увеличьте использование медицинских услуг, повысьте уровень выявления и лечения диабета, снизьте уровень депрессии и уменьшите финансовое напряжение».
Исследование показало, что в первый год: [136]
Исследования вызвали дебаты между сторонниками расширения охвата Medicaid и фискальными консерваторами, оспаривающими ценность этой обширной государственной программы. [138] [139]
92 340 585 человек были зачислены в Medicaid и CHIP в 50 штатах и округе Колумбия, которые предоставили данные о зачислении на декабрь 2022 года. В Medicaid было зачислено 85 280 085 человек.
В программе CHIP приняли участие 7 060 500 человек.
41 670 091 человек были зачислены в программу CHIP или были детьми, зачисленными в программу Medicaid в 49 штатах и округе Колумбия, которые сообщили данные о зачислении детей на декабрь 2022 года, что составляет 46,3% от общего числа участников программ Medicaid и CHIP.
с 1 января 2014 г. федеральное правительство будет оплачивать 100 процентов установленных расходов некоторым новым взрослым бенефициарам Medicaid, имеющим право на участие в программе.
Эти выплаты будут действовать до 2016 года, а к 2020 году их уровень постепенно снизится до постоянной 90-процентной ставки.
(A) 100 процентов для календарных кварталов календарных лет (CY) с 2014 по 2016 год; (B) 95 процентов для календарных кварталов 2017 финансового года; (C) 94 процента для календарных кварталов 2018 года; (D) 93 процента для календарных кварталов 2019 финансового года; (E) 90 процентов для календарных кварталов 2020 календарного года и всех последующих календарных лет.
В большинстве случаев [Сэнди Прегер, комиссар по страхованию Канзаса], говорит, что взрослые с доходом от 32 до 100 процентов от уровня бедности (от 6250 до 19 530 долларов на семью из трех человек) «не получат никакой помощи».
{{cite journal}}: Требуется цитировать журнал |journal=( помощь ){{cite journal}}: Требуется цитировать журнал |journal=( помощь )