Сердечно-легочная реанимация ( СЛР ) — это неотложная процедура , состоящая из непрямого массажа сердца, часто в сочетании с искусственной вентиляцией легких или «рот в рот», с целью вручную сохранить неповрежденную функцию мозга до тех пор, пока не будут приняты дальнейшие меры по восстановлению спонтанного кровообращения и дыхания у человека, находящегося в сердечно-легочной реанимации. остановка сердца . Рекомендуется тем , кто не реагирует, не дышит или имеет нарушения дыхания, например, агональное дыхание . [1]
СЛР включает в себя компрессии грудной клетки для взрослых на глубину от 5 см (2,0 дюйма) до 6 см (2,4 дюйма) и с частотой не менее 100–120 в минуту. [2] Спасатель также может обеспечить искусственную вентиляцию легких, выдыхая воздух в рот или нос пострадавшего ( реанимация «рот в рот» ) или используя устройство, которое нагнетает воздух в легкие пострадавшего ( механическая вентиляция ). В текущих рекомендациях упор делается на раннюю и качественную компрессию грудной клетки, а не на искусственную вентиляцию легких; Неподготовленным спасателям рекомендуется упрощенный метод СЛР, включающий только непрямой массаж грудной клетки. [3] Однако в рекомендациях Американской кардиологической ассоциации 2015 года указано, что в отношении детей выполнение только компрессий может на самом деле привести к худшим результатам, поскольку такие проблемы у детей обычно возникают из-за респираторных проблем, а не из-за сердечных заболеваний, учитывая их юный возраст. [1] Соотношение сжатия грудной клетки и дыхания у взрослых составляет 30 к 2.
Сама по себе СЛР вряд ли сможет перезапустить сердце. Его основная цель — восстановить частичный приток насыщенной кислородом крови к мозгу и сердцу . Цель состоит в том, чтобы отсрочить гибель тканей и продлить короткое окно возможностей для успешной реанимации без необратимого повреждения головного мозга . Нанесение электрошока на сердце субъекта, называемое дефибрилляцией , обычно необходимо для восстановления жизнеспособного или «перфузионного» сердечного ритма. Дефибрилляция эффективна только при определенных сердечных ритмах, а именно при фибрилляции желудочков или желудочковой тахикардии без пульса , а не при асистолии или электрической активности без пульса , что обычно требует лечения основных состояний для восстановления сердечной функции. При необходимости рекомендуется ранний шок. СЛР может успешно вызвать сердечный ритм, который может привести к шоку. Как правило, СЛР продолжают до тех пор, пока у человека не восстановится спонтанное кровообращение (ВСК) или пока не будет объявлена смерть. [4]
СЛР показана любому человеку, который не отвечает, не дышит или дышит лишь изредка агональными удушьями, поскольку наиболее вероятно, что у него произошла остановка сердца . [5] : S643 Если у человека все еще есть пульс, но он не дышит ( остановка дыхания ), искусственная вентиляция легких может быть более целесообразной, но из-за трудностей, с которыми люди сталкиваются при точной оценке наличия или отсутствия пульса, рекомендации по СЛР рекомендуют Непрофессионалам не следует давать указание проверять пульс, в то же время предоставляя медицинским работникам возможность проверить пульс. [6] У лиц с остановкой сердца из-за травмы СЛР считается бесполезной, но все же рекомендуется. [7] Может помочь устранение основной причины, такой как напряженный пневмоторакс или тампонада перикарда . [7]
СЛР используется у людей с остановкой сердца для насыщения крови кислородом и поддержания сердечного выброса , чтобы сохранить жизнь жизненно важных органов. Кровообращение и оксигенация необходимы для транспортировки кислорода к тканям. Физиология СЛР включает создание градиента давления между артериальным и венозным сосудистым руслом; СЛР достигает этого с помощью нескольких механизмов. [8]
Мозг может получить повреждение после остановки кровотока примерно на четыре минуты, а необратимое повреждение — примерно через семь минут . [9] [10] [11] [12] [13] Обычно, если кровоток прекращается на один-два часа, клетки тела умирают . Таким образом, в целом СЛР эффективна только в том случае, если она проводится в течение семи минут после остановки кровотока. [14] Сердце также быстро теряет способность поддерживать нормальный ритм. Низкая температура тела, которая иногда наблюдается при грани утопления, продлевает время выживания мозга.
После остановки сердца эффективная СЛР обеспечивает поступление достаточного количества кислорода в мозг, чтобы отсрочить смерть ствола мозга , и позволяет сердцу оставаться отзывчивым на попытки дефибрилляции . [15] Если во время СЛР используется неправильная частота компрессий, что противоречит постоянным рекомендациям Американской кардиологической ассоциации (AHA) о 100–120 нажатий в минуту, это может привести к чистому снижению венозного возврата крови, необходимого для наполнения. сердце. [16] Например, если частота компрессий выше 120 компрессий в минуту постоянно используется на протяжении всего процесса СЛР, эта ошибка может отрицательно повлиять на выживаемость и исходы для пострадавшего. [16]

В 2010 году AHA и Международный комитет по связям с общественностью по реанимации обновили свои рекомендации по СЛР. [5] : S640 [17] Была подчеркнута важность высококачественной СЛР (достаточная частота и глубина без чрезмерной вентиляции). [5] : S640 Порядок вмешательств был изменен для всех возрастных групп, кроме новорожденных, с «Проходимость дыхательных путей, дыхание, непрямой массаж сердца» (ABC) на непрямой массаж грудной клетки, проходимость дыхательных путей, дыхание (CAB). [5] : S642 Исключением из этой рекомендации являются лица, предположительно имеющие остановку дыхания (обструкция дыхательных путей, передозировка наркотиков и т. д.). [5] : S642
Наиболее важными аспектами СЛР являются: небольшое количество перерывов в компрессиях грудной клетки, достаточная скорость и глубина компрессий, полное расслабление давления между компрессиями и отсутствие чрезмерной вентиляции. [18] Неясно, приводят ли несколько минут СЛР перед дефибрилляцией к другим результатам, чем немедленная дефибрилляция. [19] В руководствах указывается вызов скорой медицинской помощи перед началом сердечно-легочной реанимации, но за исключением случая, когда спасатель находится наедине с пострадавшим от утопления или с ребенком, который на момент прибытия спасателя уже находился без сознания, спасатель должен провести две минуты. СЛР перед звонком, а любые возможные поиски дефибриллятора будут проводиться после звонка. [20] [21]
Обычная процедура СЛР предполагает непрямой массаж сердца и искусственную вентиляцию грудной клетки (реанимационное дыхание, обычно «рот в рот») для любого пострадавшего от остановки сердца, который не реагирует (обычно без сознания или почти без сознания), не дышит или только задыхается из-за отсутствия сердца. бьется. [22] Но вентиляция может быть опущена для неподготовленных спасателей, помогающих взрослым, перенесшим остановку сердца. [23]
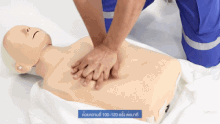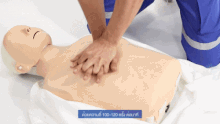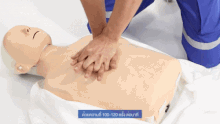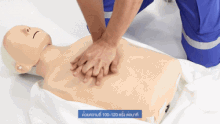
Голова пациента обычно откидывается назад (положение с наклоном головы и поднятием подбородка) для улучшения потока воздуха, если можно использовать вентиляцию. Однако у младенцев голова остается прямо и смотрит вперед, что необходимо для вентиляции из-за размера шеи ребенка. [24]

При СЛР компрессии грудной клетки надавливают на нижнюю половину грудины — кость, которая находится посередине грудной клетки от шеи до живота — и заставляют ее подниматься вверх до тех пор, пока она не вернется в нормальное положение. Спасательное дыхание осуществляется путем зажатия носа пострадавшего и вдувания воздуха изо рта в рот. Если пострадавшим является ребенок, спасатель сжимает грудную клетку всего двумя пальцами и производит вентиляцию собственным ртом, одновременно закрывая рот и нос ребенка. Рекомендуемое соотношение компрессии к вентиляции для всех пострадавших любого возраста составляет 30:2 (цикл, в котором непрерывно чередуются 30 серий ритмичных компрессий грудной клетки и 2 серии искусственного дыхания). [25] : 8 жертв утопления получают первоначальную серию из 5 искусственных вдохов перед началом этого цикла.
В качестве исключения для нормального соотношения компрессии к вентиляции, равного 30:2, если присутствуют как минимум два обученных спасателя и пострадавшим является ребенок, предпочтительное соотношение составляет 15:2. [26] : 8 Аналогично у новорожденных соотношение составляет 30:2 при наличии одного спасателя и 15:2 при наличии двух спасателей (согласно рекомендациям AHA 2015). [5] : S647 При продвинутых методах лечения дыхательных путей, таких как использование эндотрахеальной трубки или ларингеальной маски , искусственная вентиляция должна проводиться без пауз в компрессиях с частотой 1 вдох каждые 6–8 секунд (8–10 вдохов в минуту).
У всех пострадавших скорость компрессий составляет не менее 100 нажатий в минуту. [27] : 8 Рекомендуемая глубина компрессии у взрослых и детей составляет 5 см (2 дюйма), у младенцев — 4 см (1,6 дюйма). [27] : 8 У взрослых спасатели должны использовать для непрямого массажа грудной клетки две руки (одну поверх другой), тогда как у детей может быть достаточно одной руки (или двух, в зависимости от конституции ребенка), и с младенцев спасатель должен использовать только два пальца. [28]
Существуют пластиковые щитки и респираторы, которые можно использовать при искусственном дыхании между ртом спасателя и пострадавшего с целью создания лучшего вакуума и предотвращения инфекций. [29]
В ряде случаев проблема заключается в одном из сбоев ритма сердца (фибрилляция желудочков и желудочковая тахикардия), которые можно устранить с помощью электрошока дефибриллятора. Итак, если у пострадавшего произошла остановка сердца, важно, чтобы кто-нибудь попросил поблизости дефибриллятор, чтобы попробовать с его помощью процесс дефибрилляции, когда пострадавший уже находится без сознания. Обычная модель дефибриллятора (АВД) представляет собой портативный автоматический аппарат, который сопровождает пользователя записанными голосовыми инструкциями во время процесса, анализирует состояние пострадавшего и применяет правильные разряды, если они необходимы.
Время, в течение которого сердечно-легочная реанимация еще может работать, не ясно и зависит от многих факторов. Многие официальные руководства рекомендуют продолжать сердечно-легочную реанимацию до прибытия скорой медицинской помощи (хотя бы для того, чтобы попытаться сохранить жизнь пациенту). [30] В тех же руководствах также рекомендуется попросить иметь поблизости любой экстренный дефибриллятор (АВД), чтобы как можно скорее попробовать автоматическую дефибрилляцию, прежде чем считать, что пациент умер. [30]
Обычная сердечно-легочная реанимация имеет рекомендуемый порядок, называемый «CAB»: сначала «Грудная клетка» (сжатие грудной клетки), затем «Дыхательные пути» (попытка открыть дыхательные пути путем наклона головы и поднятия подбородка) и «Дыхание» (спасение). вдохи). [5] : S642 По состоянию на 2010 год Совет по реанимации (Великобритания) все еще рекомендовал приказ «ABC», где буква «C» означает «Кровообращение» (проверка пульса), если пострадавшим является ребенок. [31] Определить наличие или отсутствие пульса может быть сложно, поэтому проверка пульса была удалена для обычных поставщиков медицинских услуг и не должна выполняться медицинскими работниками в течение более 10 секунд. [32] : 8
Неподготовленным спасателям, помогающим взрослым жертвам остановки сердца, рекомендуется проводить СЛР, состоящую только из непрямого массажа сердца (компрессионный массаж грудной клетки только руками или сердечно-мозговая реанимация без искусственной вентиляции легких ), поскольку ее легче выполнять, а инструкции легче давать по телефону. [23] [5] : S643 [5] : S643 [33] : 8 [34] У взрослых с остановкой сердца во внебольничных условиях СЛР с применением только компрессий, проводимая непрофессионалом, имеет такой же или более высокий уровень успеха, чем стандартная СЛР. . [34] [35] [36]

Процедура СЛР «только компрессии» состоит только из компрессий грудной клетки, которые оказывают давление на нижнюю половину кости, расположенную в середине грудной клетки (грудину ) .
СЛР, основанная только на компрессиях, не так эффективна для детей, у которых более высока вероятность остановки сердца по респираторным причинам. Два обзора показали, что СЛР с использованием только компрессионной терапии имела не больший успех, чем отсутствие СЛР вообще. [35] [5] : S646 Искусственное дыхание у детей и особенно у младенцев должно быть относительно щадящим. [35] Было обнаружено, что соотношение компрессий и вдохов 30:2 или 15:2 дает лучшие результаты для детей. [37] И детям, и взрослым следует выполнять 100 нажатий грудной клетки в минуту. Помимо детей, исключениями являются случаи утопления и передозировки наркотиков ; в обоих случаях рекомендуются компрессионные сжатия и искусственное дыхание, если наблюдатель обучен и готов это сделать. [38]
По данным AHA, ритм песни Bee Gees « Stayin' Alive » обеспечивает идеальный ритм с точки зрения ударов в минуту для использования при сердечно-легочной реанимации только руками, который составляет 104 удара в минуту. [39] Можно также напевать « Another One Bites the Dust » группы Queen , которая имеет частоту 110 ударов в минуту [40] [41] и содержит повторяющийся рисунок барабанов. [42] Для лиц с остановкой сердца по причинам, не связанным с сердцем, а также для людей младше 20 лет стандартная СЛР превосходит СЛР, основанную только на компрессионной терапии. [43] [44]

Стандартная СЛР проводится в положении пострадавшего лежа на спине . СЛР на животе, или обратная СЛР, проводится пострадавшему в положении лежа на груди. Это достигается поворотом головы в сторону и сжатием спины. Благодаря повороту головы можно снизить риск рвоты и осложнений, вызванных аспирационной пневмонией . [45]
Текущие рекомендации Американской кардиологической ассоциации рекомендуют проводить СЛР в положении лежа на спине и ограничивают СЛР в наклоне ситуациями, когда пациента нельзя перевернуть. [46]
Во время беременности , когда женщина лежит на спине, матка может сдавливать нижнюю полую вену и тем самым уменьшать венозный возврат. [7] Поэтому рекомендуется сместить матку влево от женщины. Это можно сделать, подложив подушку или полотенце под ее правое бедро так, чтобы она находилась под углом 15–30 градусов, и убедившись, что ее плечи прижаты к земле. Если это неэффективно, медицинским работникам следует рассмотреть возможность экстренной реанимационной гистеротомии . [7]
Доказательства обычно подтверждают присутствие членов семьи во время СЛР. [47] Это включает в себя СЛР для детей. [48]
Промежуточные сжатия живота могут быть полезны в условиях больницы. [49] Нет никаких доказательств пользы на догоспитальном этапе или у детей. [49]
Охлаждение во время СЛР изучается, поскольку в настоящее время неясно, улучшает ли оно результаты. [50]
Внутренний массаж сердца — это ручное сдавливание обнаженного сердца, выполняемое через хирургический разрез в грудную полость , обычно когда грудная клетка уже открыта для кардиохирургической операции.
Не было доказано, что методы активной компрессии-декомпрессии с использованием механической декомпрессии грудной клетки улучшают исход при остановке сердца. [51]

Дефибрилляторы производят дефибрилляцию (поражение электрическим током), которая может восстановить нормальную функцию сердца пострадавшего.

Они показаны только при некоторых аритмиях (нарушениях сердечного ритма), в частности при фибрилляции желудочков (ФЖ) и желудочковой тахикардии без пульса (ЖТ) . Дефибрилляция не показана, если пациент находится в сознании или у него нормальный пульс. Дефибрилляция также не показана при асистолии или электрической активности без пульса (ПЭА) . В этих случаях будет использоваться обычная СЛР для насыщения мозга кислородом до тех пор, пока функция сердца не будет восстановлена. Неправильное применение электрошока может вызвать опасные аритмии , такие как фибрилляция желудочков (ФЖ) . [19]
Когда у пациента нет сердцебиения (или у него наблюдается своего рода аритмия, которая немедленно останавливает сердце), рекомендуется, чтобы кто-нибудь попросил дефибриллятор (поскольку они довольно распространены в настоящее время), [20] для попытки с его помощью проводится дефибрилляция уже находящейся без сознания жертвы в случае успеха.
Стандартное устройство дефибрилляции, подготовленное для быстрого использования вне медицинских центров, представляет собой автоматический внешний дефибриллятор (АВД), портативный аппарат небольшого размера (похожий на портфель), которым может пользоваться любой пользователь без предварительной подготовки. Этот аппарат производит записанные голосовые инструкции, которые помогают пользователю в процессе дефибрилляции. Он также проверяет состояние пострадавшего и автоматически применяет электрошок на нужном уровне, если это необходимо. Другие модели являются полуавтоматическими и требуют, чтобы пользователь нажал кнопку, прежде чем произойдет удар электрическим током.
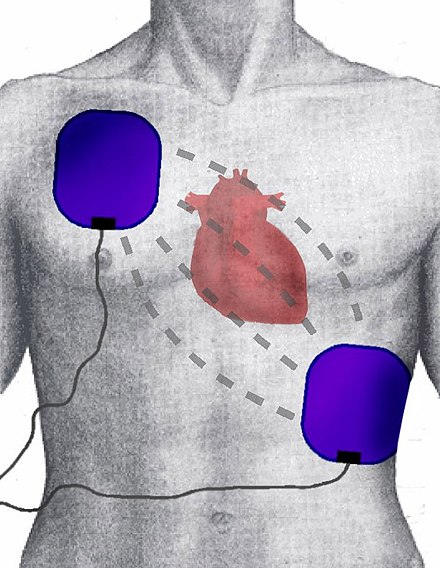
Дефибриллятор следует использовать немедленно, как можно скорее, и любой спасатель должен выполнять маневры СЛР (сжатие грудной клетки и искусственное дыхание), пока он приходит. [52] Сам дефибриллятор укажет, требуются ли дополнительные процедуры СЛР. В качестве небольшого варианта этой последовательности: если спасатель находится наедине с утопающим или с ребенком, который уже находился без сознания на момент прибытия спасателя, спасатель будет выполнять маневры СЛР в течение 2 минут (приблизительно 5 циклов искусственной вентиляции легких и компрессии); после этого спасатель вызывал бы скорую медицинскую помощь, а затем можно было бы попробовать поискать поблизости дефибриллятор (приоритетом для утонувших и большинства уже потерявших сознание детей должны быть процедуры сердечно-лёгочной реанимации). [53] [52] [20] [21]
Перед подключением дефибриллятора удобно высушить влажные участки. Пластыри с электродами размещаются в позициях, показанных справа. При очень маленьких телах: дети от 1 до 8 лет и, в целом, подобные тела весом примерно до 25 кг рекомендуется использовать пластыри детского размера с уменьшенными электрическими дозами. Если это невозможно, будут использоваться размеры и дозы для взрослых, а если пластыри будут слишком большими, один будет помещен на грудь, а другой на спину (независимо от того, какой из них).
Существует несколько устройств для улучшения сердечно-лёгочной реанимации, но только дефибрилляторы (по состоянию на 2010 год) [54] были признаны лучшими, чем стандартная сердечно-легочная реанимация при остановке сердца во внебольничных условиях. [5]
Устройства для измерения времени могут иметь метроном (предмет, который есть у многих бригад скорой помощи), чтобы помочь спасателю достичь правильного темпа. Некоторые аппараты также могут напоминать о времени выполнения компрессий, вентиляции и смены оператора. [55]
Механические компрессионные устройства грудной клетки не оказались лучше стандартных ручных компрессий. [56] Их использование целесообразно в ситуациях, когда выполнение ручного сжатия небезопасно, например, в движущемся транспортном средстве. [56]
Звуковые и визуальные подсказки могут улучшить качество СЛР и предотвратить уменьшение скорости и глубины компрессии, которое естественным образом возникает при утомлении [57] [58]. Для решения этого потенциального улучшения был разработан ряд устройств, помогающих улучшить технику СЛР. .
Этими предметами могут быть устройства, которые можно разместить на верхней части грудной клетки, при этом руки спасателя будут проходить над устройством, а также дисплей или звуковая обратная связь, дающая информацию о глубине, силе или скорости [59] или в портативном формате, например, в перчатках. . [60] Несколько опубликованных исследований показывают, что эти устройства могут улучшить эффективность непрямого массажа сердца. [61] [62]
Эти устройства можно использовать не только во время реальной СЛР у пострадавшего с остановкой сердца, при которой спасатель несет устройство с собой, но и в рамках программ обучения для улучшения базовых навыков выполнения правильных компрессий грудной клетки. [63]
Механическая СЛР не нашла такого широкого применения, как механическая вентиляция легких ; однако использование на догоспитальном этапе увеличивается. [64] Устройства, представленные на рынке, включают устройство LUCAS , [65], разработанное в Университетской больнице Лунда, [66] и AutoPulse . Оба используют ремни на груди, чтобы закрепить пациента. В первом поколении LUCAS используется поршень с газовым приводом и сжимающая лента с приводом от двигателя, а в более поздних версиях используется аккумулятор. [67]
У автоматизированных устройств есть несколько преимуществ: они позволяют спасателям сосредоточиться на выполнении других вмешательств; они не утомляются и начинают выполнять менее эффективные компрессии, как это делают люди; они способны выполнять эффективные компрессии в условиях ограниченного пространства, например, в самолетах скорой помощи , [68] где ручные компрессии затруднены, и позволяют работникам скорой помощи безопасно пристегиваться, а не стоять над пациентом в мчащемся автомобиле. [69] Однако недостатками являются стоимость приобретения, время на обучение персонала службы экстренной помощи их использованию, перерыв в проведении СЛР, вероятность неправильного применения и необходимость использования устройств разных размеров. [70] [71]
Несколько исследований показали незначительное улучшение или отсутствие улучшения показателей выживаемости [72] [73] [74] , но признают необходимость дополнительных исследований. [75]
Для поддержки обучения и управления инцидентами на крупнейших рынках приложений были опубликованы мобильные приложения. Оценка 61 доступного приложения показала, что многие из них не соответствуют международным рекомендациям по базовому жизнеобеспечению, а многие приложения не разработаны таким образом, чтобы они были удобны для пользователя. [76] В результате Красный Крест обновил и одобрил свое приложение по обеспечению готовности к чрезвычайным ситуациям, которое использует изображения, текст и видео для помощи пользователю. [77] Совет по реанимации Великобритании имеет приложение под названием Lifesaver, которое показывает, как выполнять СЛР. [78]
СЛР насыщает кислородом тело и мозг, что способствует более поздней дефибрилляции и расширенному жизнеобеспечению . Даже в случае «нешокового» ритма, такого как беспульсовая электрическая активность (ПЭА), когда дефибрилляция не показана, эффективная СЛР не менее важна. Использование только СЛР приводит к небольшому количеству случаев полного выздоровления, хотя исход без СЛР почти всегда приводит к летальному исходу. [79]
Исследования показали, что немедленная СЛР с последующей дефибрилляцией в течение 3–5 минут после внезапной остановки сердца при ФЖ значительно улучшает выживаемость. В таких городах, как Сиэтл, где широко распространено обучение сердечно-легочной реанимации и быстро следует дефибрилляция, проводимая персоналом скорой помощи, выживаемость составляет около 20 процентов для всех причин и достигает 57 процентов для засвидетельствованного «шокового» ареста. [80] В таких городах, как Нью-Йорк, где отсутствуют эти преимущества, вероятность выживаемости составляет всего 5 процентов для тех, кто стал свидетелем шокового ареста. [81] Аналогичным образом, внутрибольничная СЛР более успешна, когда остановка сердца является свидетелем, происходит в отделении интенсивной терапии или происходит у пациентов, носящих кардиомониторы. [82] [83]
\* Данные по AED не включают медицинские учреждения и дома престарелых, где состояние пациентов выше среднего.
У взрослых СЛР, выполняемая только компрессионными массажами, оказывается более эффективной, чем непрямой массаж грудной клетки с искусственным дыханием. [90] СЛР с использованием только компрессионной терапии может быть менее эффективной у детей, чем у взрослых, поскольку остановка сердца у детей с большей вероятностью может иметь несердечную причину . В проспективном исследовании остановки сердца у детей (в возрасте 1–17 лет) в 2010 году при остановке сердца по некардиальной причине проведение свидетелями традиционной СЛР с искусственным дыханием приводило к благоприятному неврологическому исходу на один месяц чаще, чем СЛР, состоящая только из компрессионной терапии. ( ИЛИ 5.54). Для остановки сердца по сердечной причине в этой когорте не было разницы между двумя методами (ОШ 1,20). [91] Это соответствует рекомендациям Американской кардиологической ассоциации для родителей. [92]
При выполнении подготовленными специалистами 30 компрессий с перерывами на два вдоха дают немного лучший результат, чем непрерывные компрессии грудной клетки, при которых вдохи выполняются во время компрессий. [90]
Измерение углекислого газа в конце выдоха во время СЛР отражает сердечный выброс [93] и может предсказать вероятность ВСК. [94]
В исследовании внутрибольничной СЛР с 2000 по 2008 год 59% перенесших СЛР прожили более года после выписки из больницы, а 44% прожили более 3 лет. [95]
Показатели выживаемости: в больницах США в 2017 году 26% пациентов, получивших СЛР, дожили до выписки из больницы. [96] : e381, e390 [97] В 2017 году в США за пределами больниц 16% людей, свидетелями которых была остановка сердца, дожили до выписки из больницы. [98]
С 2003 года повсеместное охлаждение пациентов после СЛР [99] и другие улучшения повысили выживаемость и снизили умственную отсталость.
Донорство органов обычно становится возможным благодаря СЛР, даже если СЛР не спасает пациента. Если есть возврат спонтанного кровообращения (ВСК), все органы можно рассматривать для донорства. Если пациент не достигает ROSC и СЛР продолжается до тех пор, пока не будет доступна операционная, почки и печень все равно можно рассматривать для донорства. [100] Ежегодно в США трансплантируют 1000 органов от пациентов, перенесших СЛР. [101] Пожертвования могут быть взяты у 40% пациентов с ROSC, у которых впоследствии наступила смерть мозга. [102] У каждого донора может быть взято до 8 органов, [103] и у каждого пациента, который является донором органов, забирается в среднем 3 органа. [101]
Умственные способности примерно одинаковы у выживших до и после СЛР у 89% пациентов, на основании подсчета кодов категории церебральной работоспособности (CPC [104] ) 12 500 пациентов в США до и после исследования СЛР в больницах в 2000–2009 гг. . В коме находилось на 1% больше выживших, чем до СЛР. На 5% больше людей нуждаются в помощи в повседневной деятельности. Еще 5% имели умеренные психические проблемы и все еще могли быть независимыми. [105]
Что касается сердечно-легочной реанимации вне больниц, копенгагенское исследование 2504 пациентов в 2007-2011 годах показало, что у 21% выживших развились умеренные психические проблемы, но они все еще могли быть независимыми, а у 11% выживших развились серьезные психические проблемы, поэтому им требовалась ежедневная помощь. Два пациента из 2504 впали в кому (0,1% пациентов или 2 из 419 выживших, 0,5%), и в исследовании не отслеживалось, как долго продолжалась кома. [106]
Большинство людей, находящихся в коме, начинают выздоравливать через 2–3 недели. [107] В рекомендациях по расстройствам сознания 2018 года говорится, что больше не уместно использовать термин «постоянное вегетативное состояние». [108] Умственные способности могут продолжать улучшаться в течение шести месяцев после выписки, [109] и в последующие годы. [107] При долговременных проблемах мозг формирует новые пути для замены поврежденных участков. [110] [111]
Травмы от СЛР различаются. 87% пациентов не получают травм в результате СЛР. [112] В целом травмы возникают у 13% (данные 2009–2012 гг.) пациентов, включая переломы грудины или ребер (9%), травмы легких (3%) и внутреннее кровотечение (3%). [112] Учтенные здесь внутренние повреждения могут включать ушиб сердца, [113] гемоперикард , [114] [115] [116] осложнения верхних дыхательных путей , повреждение внутренних органов брюшной полости − разрывы печени и селезенки, жировую эмболию, легочные осложнения − пневмоторакс, гемоторакс, ушибы легких. [117] [118] Большинство травм не повлияли на уход; только 1% из тех, кому была проведена СЛР, получили в результате нее опасные для жизни травмы. [112] [118]
Сломанные ребра присутствуют у 3% [112] тех, кто дожил до выписки из больницы, и у 15% тех, кто умирает в больнице, при средней частоте от 9% (данные 2009-12 гг.) [112] до 8% (1997 г.). –99). [119] В исследовании 2009–2012 годов 20% выживших были старше 75 лет. [112] Исследование, проведенное в 1990-х годах, показало, что у 55% пациентов с сердечно-легочной реанимацией, умерших до выписки, были сломаны ребра, а исследование, проведенное в 1960-х годах, выявило 97% случаев. делал; Уровень подготовки и опыта повысился. [120] Повреждения легких были вызваны у 3% пациентов, а другие внутренние кровотечения - у 3% (2009–12).
Кости срастаются за 1–2 месяца. [121] [122]
Реберный хрящ также ломается в неизвестном количестве дополнительных случаев, что может напоминать перелом костей. [123] [124]
На тип и частоту травм могут влиять такие факторы, как пол и возраст. Австрийское исследование сердечно-легочной реанимации на трупах в 1999 году с использованием аппарата, который поочередно сжимал грудную клетку, а затем вытягивал ее наружу, выявило более высокий уровень переломов грудины у трупов женщин (9 из 17), чем у мужчин (2 из 20), а также выявил риск переломы ребер с возрастом увеличились, правда, не сказали насколько. [125] Дети и младенцы имеют низкий риск переломов ребер во время СЛР, частота которого составляет менее 2%, хотя, когда они все же происходят, они обычно бывают передними и множественными. [120] [126] [127]
Если СЛР выполняется по ошибке сторонним наблюдателем, у человека, у которого нет остановки сердца, в результате около 2% получают травмы (хотя 12% испытывают дискомфорт). [128]
В обзоре 2004 года говорилось: «Травма грудной клетки — это цена, которую стоит заплатить за достижение оптимальной эффективности компрессий грудной клетки. Осторожная или малодушная компрессия грудной клетки может спасти кости в отдельном случае, но не жизнь пациента». [120]
Наиболее частым побочным эффектом является рвота, которая требует прочистить рот, чтобы пациенты не вдыхали ее. [129] Это произошло в 16 из 35 попыток сердечно-легочной реанимации в исследовании 1989 года в округе Кинг, штат Вашингтон. [130]

В рекомендациях Американской кардиологической ассоциации говорится, что показатели выживаемости ниже 1% являются «бесполезными» [131], но все группы имеют более высокую выживаемость. Даже среди очень больных пациентов выживают по крайней мере 10%: исследование сердечно-легочной реанимации в выборке больниц США с 2001 по 2010 год [82] , где общая выживаемость составляла 19%, выявило 10% выживаемости среди онкологических больных, 12% среди пациентов на диализе, 14% старше 80 лет, 15% среди чернокожих, 17% среди пациентов, проживающих в домах престарелых, 19% среди пациентов с сердечной недостаточностью и 25% среди пациентов с мониторингом сердца вне отделения интенсивной терапии. Другое исследование пациентов с раком на поздних стадиях показало те же 10% выживаемости, упомянутые выше. [132] Исследование шведских пациентов с использованием ЭКГ-мониторов в 2007–2015 годах показало, что 40% выжили как минимум через 30 дней после СЛР в возрасте 70–79 лет, 29% в возрасте 80–89 лет и 27% старше 90 лет. [133]
Более раннее исследование пациентов Medicare в больницах в 1992–2005 годах, где общая выживаемость составляла 18%, выявило 13% выживаемости в самых бедных районах, 12% выживаемости старше 90 лет, 15% выживаемости среди возрастов 85–89 лет и 17% выживаемости среди возрастов. 80–84. [134] Шведские пациенты в возрасте 90 лет и старше имели 15% выживаемости до выписки из больницы, 80–89 — 20%, а 70–79 — 28%. [133]
Исследование пациентов округа Кинг, штат Вашингтон, перенесших СЛР вне больниц в 1999–2003 гг., из которых 34% дожили до выписки из больницы в целом, показало, что среди пациентов с 4 или более серьезными заболеваниями выжили 18%; с тремя серьезными заболеваниями выжили 24%, а из тех, у кого было два серьезных заболевания, выжили 33%. [135]
Выживаемость жителей домов престарелых изучалась несколькими авторами [82] [134] [106] [136] [137] [138] [139] и ежегодно измеряется Регистром остановки сердца для повышения выживаемости (CARES). CARES сообщает о результатах сердечно-легочной реанимации на территории охвата 115 миллионов человек, включая 23 общегосударственных реестра, а также отдельные сообщества в 18 других штатах по состоянию на 2019 год. [140] Данные CARES показывают, что в медицинских учреждениях и домах престарелых, где доступны ПЭП, При их использовании показатели выживаемости вдвое превышают среднюю выживаемость в домах престарелых в целом. [98]
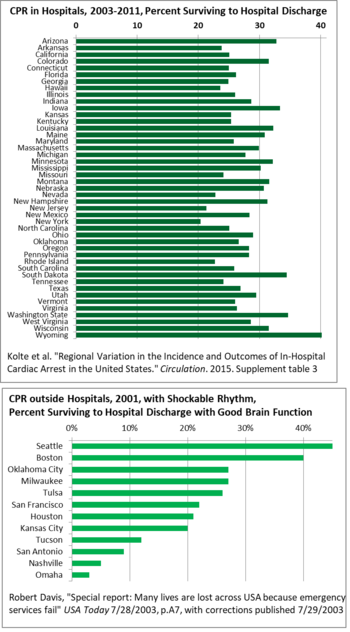
Географически существуют большие различия в выживаемости после СЛР в больницах США от штата к штату: от 40% в Вайоминге до 20% в Нью-Йорке, поэтому есть возможности для распространения передовой практики, повышая средние показатели. [141] При СЛР вне больниц выживаемость в США различается еще сильнее: от 3% в Омахе до 45% в Сиэтле в 2001 году. В этом исследовании учитывались только сердечные ритмы, которые могут реагировать на разряды дефибриллятора (тахикардия). [142] Основной причиной различий стала задержка в некоторых районах между вызовом служб экстренной помощи и отъездом медиков, а затем прибытием и лечением. Задержки были вызваны отсутствием контроля и несоответствием между набором людей в качестве пожарных, хотя большинство вызовов службы экстренной помощи, на которые им поручают, являются медицинскими, поэтому персонал сопротивлялся и задерживал вызовы к врачу. [142] Строительные нормы и правила сократили количество пожаров, но сотрудники по-прежнему считают себя пожарными.
В некоторых случаях СЛР можно рассматривать как форму дистаназии . [144] [145]
Различные исследования показывают, что при остановке сердца вне дома прохожие в США пытаются сделать искусственное дыхание в 14% [146] и 45% [147] случаев, в среднем 32%. [148] Во всем мире уровень сердечно-легочной реанимации среди свидетелей составляет от 1% до 44%. [149] Однако эффективность этой СЛР варьируется, и исследования показывают, что только около половины СЛР выполняется правильно. [150] [151] Одно исследование показало, что представителям общественности, прошедшим обучение сердечно-легочной реанимации в прошлом, не хватает навыков и уверенности, необходимых для спасения жизней. Авторы отчета предположили, что необходима лучшая подготовка, чтобы повысить готовность реагировать на остановку сердца. [148] Факторы, влияющие на СЛР при внебольничной остановке сердца, включают:
Существует связь между возрастом и вероятностью начала СЛР. У молодых людей гораздо больше шансов сделать попытку сердечно-легочной реанимации до прибытия скорой медицинской помощи. [146] [153] Прохожие чаще проводят СЛР в общественных местах, чем дома, хотя на долю медицинских работников приходится более половины попыток реанимации вне больницы. [147] Люди, не имеющие к этому никакого отношения, с большей вероятностью будут выполнять СЛР, чем члены их семьи. [154]
Существует также четкая связь между причиной ареста и вероятностью того, что сторонний наблюдатель начнет СЛР. Непрофессионалы, скорее всего, будут проводить СЛР молодым людям с остановкой сердца в общественном месте, если это имеет медицинскую причину; те, кто арестован в результате травмы, обескровливания или интоксикации, с меньшей вероятностью получат СЛР. [154]
Считается, что существует более высокая вероятность проведения СЛР, если очевидцу будет предложено выполнить только элемент реанимации, связанный с компрессией грудной клетки. [36] [155]
Первое официальное исследование гендерной предвзятости при проведении СЛР среди населения по сравнению с профессионалами было проведено Американской кардиологической ассоциацией и Национальными институтами здравоохранения (NIH) и изучило почти 20 000 случаев в США. Исследование показало, что женщины на шесть процентов реже чем мужчины получали искусственное дыхание от свидетеля при остановке сердца в общественном месте, ссылаясь на это неравенство как «вероятное, из-за страха быть ложно обвиненным в сексуальном насилии ». [156] [157]
СЛР, вероятно, будет эффективной, только если ее начать в течение 6 минут после остановки кровотока [158], поскольку необратимое повреждение клеток мозга происходит, когда свежая кровь проникает в клетки после этого времени, поскольку клетки мозга переходят в спячку всего за 4–4 минуты. 6 минут в среде с недостатком кислорода и, следовательно, не может пережить повторное введение кислорода при традиционной реанимации. Исследования с использованием кардиоплегической инфузии крови привели к выживаемости 79,4% с интервалами остановки сердца 72 ± 43 минуты, для сравнения, традиционные методы достигают 15% выживаемости в этом сценарии. В настоящее время необходимы новые исследования, чтобы определить, какую роль СЛР, дефибрилляция и новые передовые методы постепенной реанимации будут играть в этих новых знаниях. [159]
Заметным исключением является остановка сердца, возникающая в результате воздействия очень низких температур. Гипотермия, по-видимому, защищает, замедляя метаболические и физиологические процессы, значительно снижая потребность тканей в кислороде. [160] Известны случаи, когда СЛР, дефибрилляция и передовые методы согревания приводили к оживлению жертв после длительных периодов гипотермии. [161]
В кино и на телевидении сердечно-лёгочную реанимацию часто сильно искажают как высокоэффективную функцию реанимации человека, который не дышит и у которого нет кровообращения. [162]
Исследование 1996 года, опубликованное в Медицинском журнале Новой Англии, показало, что показатели успеха СЛР в телевизионных шоу составляли 75% при немедленном кровообращении и 67% выживаемости до выписки. [162] Это дает широкой общественности нереалистичные ожидания успешного результата. [162] При изучении фактической выживаемости доля пациентов старше 60 лет, желающих провести СЛР в случае остановки сердца, снижается с 41% до 22%. [163]
.jpg/440px-CPR_Training_(49386549467).jpg)
Опасно проводить СЛР человеку, который дышит нормально. Эти компрессии грудной клетки создают значительную местную тупую травму , рискуя получить синяки или переломы грудины или ребер . [164] Если пациент не дышит, эти риски все еще существуют, но они затмеваются непосредственной угрозой для жизни. По этой причине обучение всегда проводится на манекенах , например, на известной модели Resusci Anne . [165]
Изображение техники СЛР на телевидении и в кино часто намеренно неверно. Актеры, имитирующие проведение СЛР, могут сгибать локти, одновременно сжимая их, чтобы предотвратить попадание силы в грудь актера, изображающего пациента. [166]
Форма «самостоятельной сердечно-лёгочной реанимации», получившая название « СЛР от кашля », стала предметом цепочки электронных писем-мистификаций под названием «Как пережить сердечный приступ в одиночестве», в которых в качестве источника метода ошибочно указывалась «ViaHealth Rochester General Hospital». . Рочестерская больница общего профиля отрицает какую-либо связь с этой техникой. [167] [168]
«СЛР при кашле» в смысле реанимации невозможна, поскольку выраженным симптомом остановки сердца является потеря сознания, что делает невозможным кашель. [169]
Американская кардиологическая ассоциация ( AHA) и другие организации по реанимации [170] не одобряют «СЛР при кашле», что считается неправильным термином, поскольку это не форма реанимации . AHA признает ограниченное законное использование техники кашля: «Эта техника кашля для поддержания кровотока во время кратковременных аритмий оказалась полезной в больнице, особенно во время катетеризации сердца . В таких случаях ЭКГ пациента постоянно контролируется, и врач подарок." [171] Было показано, что когда кашель используется у обученных и контролируемых пациентов в больницах, он эффективен только в течение 90 секунд. [170]
По крайней мере в одном случае утверждалось, что сердечно-легочная реанимация, полученная из фильма, использовалась для спасения жизни человека. В апреле 2011 года утверждалось, что девятилетний Тристин Сагин спас жизнь своей сестре, проведя ей искусственное дыхание после того, как она упала в бассейн, используя только знания о сердечно-легочной реанимации, которые он почерпнул из фильма « Падение Черного ястреба» . . [172]
Менее 1/3 людей, у которых произошла остановка сердца дома, на работе или в общественном месте, прошли СЛР. Большинство свидетелей обеспокоены тем, что они могут сделать что-то не так. [173] 28 октября 2009 г. Американская кардиологическая ассоциация и Совет по рекламе запустили публичное объявление и веб-сайт по СЛР только для рук в качестве средства решения этой проблемы. [174] В июле 2011 года на веб-сайт был добавлен новый контент, в том числе цифровое приложение, которое помогает пользователю научиться выполнять СЛР только руками. [175]
В 19 веке доктор Х. Р. Сильвестр описал метод (метод Сильвестра) искусственной вентиляции легких, при котором пациента укладывают на спину, а руки поднимают над головой для облегчения вдоха, а затем прижимают к груди для облегчения выдоха. [176] Методика искусственного дыхания Хольгера Нильсена, разработанная датским врачом Хольгером Нильсеном , произвела революцию в сфере неотложной медицинской помощи. Эта техника, представленная в начале 20 века, включала положение пациента на спине (лежа на спине), а исполнитель техники стоял на коленях рядом с пациентом или над ним. В методике Хольгера Нильсена для проведения искусственного дыхания использовался ручной реаниматолог, обычно называемый «мешком Хольгера Нильсена». Исполнитель накладывал маску или мундштук мешка на рот и нос пациента, сжимая мешок вручную. Это действие обеспечит контролируемый поток воздуха в легкие пациента, способствуя оксигенации и облегчению газообмена. [177] [178]
Лишь в середине 20-го века широкое медицинское сообщество начало признавать и продвигать искусственную вентиляцию легких в форме реанимации «рот в рот» в сочетании с непрямым массажем сердца как ключевую часть реанимации после остановки сердца . Впервые эта комбинация была замечена в обучающем видео 1962 года под названием «Пульс жизни», созданном Джеймсом Джудом , Гаем Никербокером и Питером Сафаром . Джуд и Никербокер вместе с Уильямом Кувенховеном и Джозефом С. Реддингом недавно открыли метод внешней компрессии грудной клетки, тогда как Сафар работал с Реддингом и Джеймсом Эламом, чтобы доказать эффективность реанимации «рот в рот». Первую попытку опробовать эту технику на собаке сделали Реддинг, Сафар и Дж. У. Пирсон. Вскоре этот метод был использован для спасения жизни ребенка. [179] Их совокупные результаты были представлены на ежегодном собрании Медицинского общества Мэриленда 16 сентября 1960 года в Оушен-Сити и получили широкое признание в течение следующего десятилетия, чему способствовали предпринятые ими видео- и лекторские туры. Питер Сафар написал книгу «Азбука реанимации» в 1957 году. В США она впервые была предложена как методика для обучения общественности в 1970-х годах. [180]
Реанимацию «рот в рот» комбинировали с непрямым массажем грудной клетки, основываясь на предположении, что активная вентиляция легких необходима для поддержания насыщения циркулирующей крови кислородом, и эта комбинация была принята без сравнения ее эффективности с одной лишь компрессией грудной клетки. Однако исследования 2000-х годов показали, что это предположение ошибочно, в результате чего Американская кардиологическая ассоциация признала эффективность только компрессий грудной клетки (см. «Только компрессия» в этой статье). [181]
Методы СЛР продолжали развиваться, и в 2010-х годах были сделаны упор на постоянную быструю стимуляцию сердца и снижение внимания к аспекту дыхания. Исследования показали, что люди, которым была проведена быстрая и постоянная компрессия грудной клетки с использованием только сердца, имеют на 22% больше шансов выжить, чем те, кто получал традиционную сердечно-легочную реанимацию, включающую дыхание. Поскольку люди, как правило, неохотно прибегают к реанимации «рот в рот», СЛР только грудной клеткой почти удваивает шансы на выживание в целом, за счет увеличения, в первую очередь, шансов на получение СЛР. [182]
Можно проводить СЛР на животных, включая кошек и собак. [183] Принципы и практика аналогичны СЛР для людей, за исключением того, что реанимация обычно проводится через нос животного, а не через рот. СЛР следует проводить только животным, находящимся без сознания, чтобы избежать риска укуса; находящемуся в сознании животному не потребуется непрямой массаж грудной клетки. Животные, в зависимости от вида, могут иметь более низкую плотность костей, чем люди, поэтому СЛР может привести к ослаблению костей после ее проведения. [184]
Категория работоспособности мозга (оценка CPC) используется в качестве исследовательского инструмента для описания «хороших» и «плохих» результатов. Уровень 1 — в сознании, бдителен, функционирует нормально. Уровень 2 – это лишь легкая инвалидность. 3 уровень – умеренная инвалидность. 4 уровень – тяжелая инвалидность. 5 уровень – коматозное или стойкое вегетативное состояние. Уровень 6 – смерть мозга или смерть по другим причинам. [185]
Ниже приводится краткое изложение научно обоснованных рекомендаций по проведению базового жизнеобеспечения: Спасатели начинают СЛР, если пострадавший без сознания, не двигается и не дышит (игнорируя случайные вздохи).[...]
Когда пациента невозможно уложить на спину, спасателям может быть разумно проводить СЛР в положении лежа на животе, особенно у госпитализированных пациентов с расширенными дыхательными путями (Класс IIb, LOE C).
Анализ 3700 остановок сердца, опубликованный в пятницу в журнале Lancet, показал, что СЛР только руками спасла на 22% больше жизней, чем традиционный метод. В целом переход может спасти до 3000 дополнительных жизней в год в США и от 5000 до 10 000 в Северной Америке и Европе, говорит ведущий автор Питер Нагеле из Вашингтонского университета в Сент-Луисе. Исследование, опубликованное 6 октября в Журнале Американской медицинской ассоциации, показало, что случайные свидетели, которые применяли СЛР только руками, смогли повысить выживаемость до 34% с 18% для тех, кто получал обычную СЛР или вообще не получал ее вообще. Кроме того, процент людей, желающих оказать СЛР, вырос с 28% в 2005 году до 40% в 2009 году.