Плечевое сплетение представляет собой сеть нервов ( нервное сплетение ), образованную передними ветвями четырех нижних шейных нервов и первого грудного нерва ( С5 , С6 , С7 , С8 и Т1 ). Это сплетение простирается от спинного мозга через шейно -подмышечный канал на шее, через первое ребро и в подмышку , оно снабжает афферентные и эфферентные нервные волокна грудной клеткой, плечом, рукой, предплечьем и кистью.
Плечевое сплетение делится на пять корешков , три ствола , шесть отделов (три передних и три задних), три тяжа и пять ветвей . Существует пять «концевых» ветвей и множество других «предтерминальных» или «коллатеральных» ветвей, таких как подлопаточный нерв, торакодорсальный нерв и длинный грудной нерв [1] , которые выходят из сплетения в различных точках по его длине. . [2] Обычной структурой, используемой для идентификации части плечевого сплетения при вскрытии трупа, является форма M или W, образованная мышечно-кожным нервом , латеральным канатиком, срединным нервом , медиальным канатиком и локтевым нервом .
Пять корешков представляют собой пять передних первичных ветвей спинномозговых нервов после того, как они отдали сегментарное питание мышцам шеи . Плечевое сплетение возникает на пяти разных уровнях: C5, C6, C7, C8 и T1. C5 и C6 сливаются, образуя верхний ствол, C7 непрерывно образует средний ствол, а C8 и T1 сливаются, образуя нижний ствол. Префиксальные или постфиксальные образования в некоторых случаях включают С4 или Т2 соответственно. Дорсальный лопаточный нерв выходит из верхнего ствола [2] и иннервирует ромбовидные мышцы , которые втягивают и вращают лопатку вниз. Подключичный нерв начинается как на уровне С5, так и на уровне С6 и иннервирует подключичную мышцу, которая обеспечивает подъем первых ребер во время дыхания. Длинный грудной нерв начинается из C5, C6 и C7. Этот нерв иннервирует переднюю зубчатую мышцу , которая отводит лопатку латерально и является основной движущей силой всех движений вперед и толкания.
Эти корни сливаются, образуя стволы :
Затем каждый ствол разделяется на две части, образуя шесть частей :
Эти шесть делений перегруппировываются, образуя три шнура или большие пучки волокон. Связки получили свое название по их положению по отношению к подмышечной артерии .
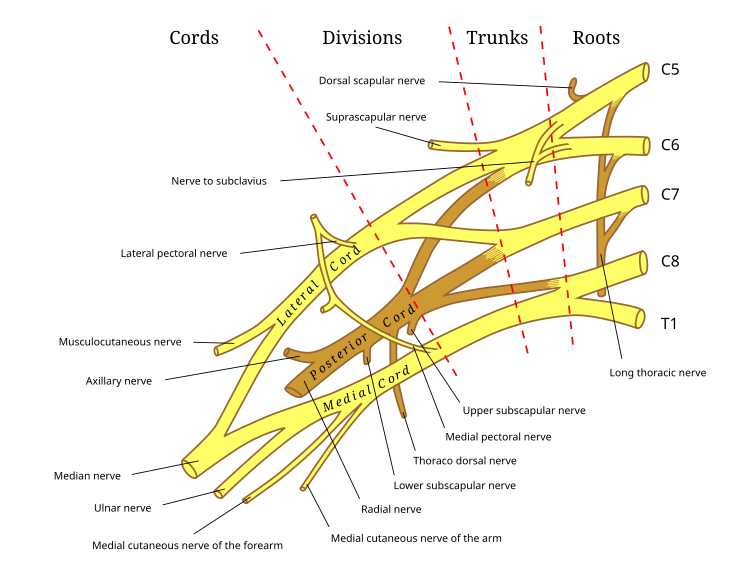
Филиалы перечислены ниже . Большинство ветвей возникают из тяжей, но несколько ветвей возникают (выделены курсивом) непосредственно из более ранних структур. Пять слева считаются «конечными ветвями». Этими конечными ветвями являются мышечно-кожный нерв , подмышечный нерв , лучевой нерв , срединный нерв и локтевой нерв . Благодаря тому, что оба нерва выходят из латерального пучка, мышечно-кожный нерв и срединный нерв хорошо связаны. Было даже показано, что мышечно -кожный нерв посылает ветвь к срединному нерву , далее соединяя их. [1] Сообщалось о нескольких вариантах схемы ветвления, но они очень редки. [3]
Жирным шрифтом обозначен первичный компонент спинномозгового корешка нерва. Курсивом обозначены спинномозговые корешки, которые часто, но не всегда, входят в состав нерва.
Плечевое сплетение обеспечивает иннервацию кожи и мышц рук, за двумя исключениями: трапециевидная мышца (снабжается спинномозговым добавочным нервом ) и участок кожи возле подмышечной впадины (снабжается межреберно-плечевым нервом ). Плечевое сплетение сообщается через симпатический ствол через серые сообщающиеся ветви, которые соединяются с корнями сплетения.
Конечные ветви плечевого сплетения (кожно-мышечный нерв, подмышечный нерв, лучевой нерв, срединный нерв и локтевой нерв) обладают специфическими сенсорными, моторными и проприоцептивными функциями. [5] [6]


Травма плечевого сплетения может повлиять на чувствительность или движение различных частей руки. Травма может быть вызвана опусканием плеча вниз и поднятием головы, что приводит к растяжению или разрыву нервов. Травмы, связанные с неправильным расположением, обычно поражают нервы плечевого сплетения, а не другие группы периферических нервов. [7] [8] Поскольку нервы плечевого сплетения очень чувствительны к положению, способы предотвращения таких травм очень ограничены. Наиболее частыми жертвами травм плечевого сплетения являются жертвы автомобильных аварий и новорожденные. [9]
Травмы могут быть вызваны растяжением, заболеваниями и ранами латеральной шейной области (заднего треугольника) шеи или подмышечной впадины. В зависимости от места травмы признаки и симптомы могут варьироваться от полного паралича до анестезии. Проверка способности пациента выполнять движения и сравнение ее с нормальной стороной является методом оценки степени паралича. Распространенной травмой плечевого сплетения является жесткое приземление, когда плечо широко отделяется от шеи (например, в случае аварии на мотоцикле или падения с дерева). Эти растяжения могут вызвать разрывы верхних частей плечевого сплетения или отрыв корешков спинного мозга. Травмы верхнего плечевого сплетения часто наблюдаются у новорожденных, когда во время родов происходит чрезмерное растяжение шеи. Исследования показали связь между весом новорожденного и травмами плечевого сплетения; однако количество кесаревых сечений, необходимых для предотвращения единичной травмы, велико при большинстве весов при рождении. [10]
При травмах верхнего плечевого сплетения паралич возникает в мышцах, снабжаемых C5 и C6, таких как дельтовидная мышца, бицепс, плечевая и плечелучевая мышцы. Потеря чувствительности в латеральной части верхней конечности также часто встречается при таких травмах. Травма нижнего плечевого сплетения встречается гораздо реже, но может произойти, когда человек хватается за что-то, чтобы предотвратить падение, или когда верхняя конечность ребенка чрезмерно растягивается во время родов. В этом случае будут затронуты короткие мышцы руки, что приведет к невозможности сформировать полное положение кулака. [11]
Чтобы дифференцировать преганглионарное и постганглионарное повреждение, клиническое обследование требует, чтобы врач учитывал следующие моменты. Преганглионарные повреждения вызывают потерю чувствительности выше уровня ключицы, боль в другой нечувствительной руке, ипсилатеральный синдром Горнера и потерю функции мышц, иннервируемых ветвями, отходящими непосредственно от корешков, т. е. паралич длинного грудного нерва, приводящий к крылатости лопатки и Подъем ипсилатеральной диафрагмы из-за паралича диафрагмального нерва.
Острый неврит плечевого сплетения – неврологическое заболевание, характеризующееся появлением сильных болей в плечевой области. Кроме того, сдавление связок может вызвать боль, иррадиирующую вниз по руке, онемение, парестезию, эритему и слабость кистей. Этот вид травмы характерен для людей, у которых наблюдается длительное гиперабдукция руки при выполнении задач над головой.
Одна спортивная травма, которая становится все более распространенной в контактных видах спорта, особенно в американском футболе, называется «жалом». Спортсмен может получить эту травму при столкновении, которое может вызвать сдавление, сгибание или растяжение шейных позвонков нервных корешков или конечных ветвей плечевого сплетения. [12] В исследовании, проведенном среди футболистов в Военной академии США, исследователи обнаружили, что наиболее распространенным механизмом травмы является «сжатие фиксированного плечевого сплетения между подушечкой плеча и верхней медиальной лопаткой, когда подушечка вдавливается в область точки Эрба , где плечевое сплетение находится наиболее поверхностно». [13] Результатом этого является «жгучая» или «жалящая» боль, которая иррадиирует из области шеи в кончики пальцев. Хотя эта травма вызывает лишь временное ощущение, в некоторых случаях она может вызвать хронические симптомы.
Большинство проникающих ран требуют немедленного лечения, и их не так легко вылечить. Например, глубокая ножевая рана плечевого сплетения может повредить и/или перерезать нерв. В зависимости от того, где был сделан разрез, он мог подавлять потенциалы действия, необходимые для иннервации определенной мышцы или мышц этого нерва.
Травмы плечевого сплетения могут возникнуть во время родов новорожденных, когда после рождения головы переднее плечо ребенка не может пройти ниже лобкового симфиза без манипуляций. Эта манипуляция может привести к растяжению плеча ребенка, что может привести к повреждению плечевого сплетения в той или иной степени. [14] Этот тип травмы называется дистоцией плеча . Дистоция плечевого сустава может вызвать акушерский паралич плечевого сплетения (ОППП), который представляет собой фактическое повреждение плечевого сплетения. Заболеваемость ОБПП в США составляет 1,5 на 1000 рождений, тогда как в Великобритании и Ирландии она ниже (0,42 на 1000 рождений). [15] Хотя неизвестных факторов риска ОБПП нет, если у новорожденного есть дистоция плеч, это увеличивает риск ОБПП в 100 раз. Повреждение нервов связано с массой тела при рождении : более крупные новорожденные более восприимчивы к травмам , но это также связано со способами родов. Хотя это очень сложно предотвратить во время живорождения , врачи должны уметь принимать новорожденного точными и плавными движениями, чтобы снизить вероятность травмирования ребенка.
Опухолями плечевого сплетения могут быть шванномы , нейрофибромы и злокачественные опухоли оболочек периферических нервов .
Визуализацию плечевого сплетения можно эффективно выполнить, используя МРТ-сканер с более высокой магнитной силой, например 1,5 Тл или более. Невозможно оценить плечевые сплетения с помощью обычного рентгена, КТ и УЗИ позволяют в некоторой степени просмотреть сплетения; следовательно, МРТ предпочтительнее при визуализации плечевого сплетения по сравнению с другими методами визуализации из-за ее многоплоскостной способности и разницы в контрасте тканей между плечевым сплетением и соседними сосудами. Сплетения лучше всего визуализируются в корональной и сагиттальной плоскостях, но аксиальные изображения дают представление о нервных корешках. Обычно изображения T1 WI и T2 WI используются для визуализации в различных плоскостях; но новые последовательности, такие как МР-миелолография, Fiesta 3D и куб T2, также используются в дополнение к основным последовательностям для сбора дополнительной информации и более подробной оценки анатомии.