
Наследственный раковый синдром ( синдром семейного/семейного рака , синдром наследственного рака , синдром предрасположенности к раку , синдром рака и т. д.) — генетическое заболевание , при котором наследственные генетические мутации в одном или нескольких генах предрасполагают больных к развитию рака и могут также вызывают раннее начало этих видов рака. Наследственные раковые синдромы часто демонстрируют не только высокий пожизненный риск развития рака, но и развитие множественных независимых первичных опухолей . [1]
Многие из этих синдромов вызваны мутациями в генах-супрессорах опухолей , генах, которые участвуют в защите клетки от превращения в раковую. Другими генами, которые могут быть затронуты, являются гены репарации ДНК , онкогены и гены, участвующие в образовании кровеносных сосудов ( ангиогенез ). [2] Распространенными примерами наследственных раковых синдромов являются наследственный синдром рака молочной железы и яичников и наследственный неполипозный рак толстой кишки (синдром Линча). [3] [4]
Наследственные раковые синдромы лежат в основе от 5 до 10% всех случаев рака, и существует более 50 идентифицируемых наследственных форм рака. [5] Научное понимание синдромов предрасположенности к раку активно расширяется: обнаруживаются дополнительные синдромы, [6] основная биология становится более ясной, а генетическое тестирование улучшает обнаружение, лечение и профилактику раковых синдромов. [7] Учитывая распространенность рака молочной железы и толстой кишки, наиболее широко распространенные синдромы включают наследственный синдром рака молочной железы и яичников и наследственный неполипозный рак толстой кишки (синдром Линча). [6]
Некоторые редкие виды рака тесно связаны с синдромами наследственной предрасположенности к раку. Генетическое тестирование следует рассмотреть при адренокортикальной карциноме ; карциноидные опухоли ; диффузный рак желудка ; маточная труба/первичный рак брюшины ; лейомиосаркома ; медуллярный рак щитовидной железы ; параганглиома /феохромоцитома; почечно-клеточная карцинома хромофобной, гибридной онкоцитарной или онкоцитомной гистологии; сальная карцинома ; и опухоли полового канатика с кольцевидными канальцами. [6] Врачи первичной медико-санитарной помощи могут выявить людей, подверженных риску наследственного ракового синдрома. [8]
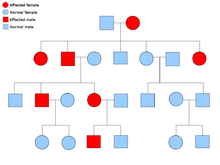
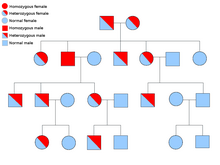
Две копии каждого гена присутствуют во всех клетках организма, и каждая из них называется аллелью . Большинство раковых синдромов передаются по менделевскому аутосомно-доминантному типу. В этих случаях для того, чтобы у человека была предрасположенность к раку, должен присутствовать только один дефектный аллель. Лица с одним нормальным аллелем и одним дефектным аллелем называются гетерозиготными . Гетерозиготный человек и человек с двумя нормальными аллелями ( гомозиготный ) будут иметь 50% вероятность рождения больного ребенка. [9] Мутация унаследованного гена известна как мутация зародышевой линии , а дальнейшая мутация нормального аллеля приводит к развитию рака. Это известно как гипотеза двух ударов Кнудсона , где первое попадание гена является наследственной мутацией, а второе совпадение происходит в более позднем возрасте. [2] Поскольку необходимо мутировать только один аллель (по сравнению с обоими при так называемом «спорадическом раке»), у человека более высокий риск развития рака, чем у населения в целом. [10]
Реже синдромы могут передаваться по аутосомно-рецессивному признаку. Оба аллеля гена должны быть мутированы при аутосомно-рецессивных заболеваниях, чтобы у человека появилась предрасположенность к раку. Человек с двумя рецессивными аллелями называется гомозиготным рецессивным . Чтобы ребенок был гомозиготным рецессивным, у обоих родителей должен быть хотя бы один дефектный аллель. Если у обоих родителей есть один мутантный аллель и один нормальный аллель ( гетерозиготный ), то у них есть 25% шанс произвести на свет гомозиготного рецессивного ребенка (имеет предрасположенность), 50% шанс произвести гетерозиготного ребенка (носитель дефектного гена) и 25% шанс. вероятность рождения ребенка с двумя нормальными аллелями. [9]
Примерами синдромов аутосомно-доминантного рака являются аутоиммунный лимфопролиферативный синдром (синдром Канале-Смита), синдром Беквита-Видемана ( хотя 85% случаев являются спорадическими), синдром Бирта-Хогга-Дюбе , синдром Карни , семейная хордома , синдром Каудена . , синдром диспластического невуса с семейной меланомой , семейный аденоматозный полипоз , синдром наследственного рака молочной железы и яичников , наследственный диффузный рак желудка (HDGC), наследственный неполипозный колоректальный рак (синдром Линча), синдром Хауэла-Эванса рака пищевода с тилозом , синдром ювенильного полипоза , синдром Ли-Фраумени , множественная эндокринная неоплазия типа 1/2, множественный остеохондроматоз , нейрофиброматоз типа 1/2, синдром невоидной базальноклеточной карциномы (синдром Горлина), синдром Пейтца-Егерса , семейный рак простаты , наследственный лейомиоматоз почечно-клеточного рака (LRCC) , наследственный папиллярный почечно-клеточный рак , наследственный синдром параганглиомы -феохромоцитомы, ретинобластома , туберозный склероз , болезнь фон Гиппеля-Линдау и опухоль Вильма . [11]
Примерами синдромов аутосомно-рецессивного рака являются атаксия-телеангиэктазия , синдром Блума , анемия Фанкони , MUTYH-ассоциированный полипоз, синдром Ротмунда-Томсона , синдром Вернера и пигментная ксеродерма . [11]
Хотя раковые синдромы демонстрируют повышенный риск развития рака, риск варьируется. Для некоторых из этих заболеваний рак не является основным признаком. [ нужна цитата ]
Анемия Фанкони — заболевание с широким клиническим спектром, включающим раннее начало и повышенный риск развития рака; недостаточность костного мозга ; и врожденные аномалии . Наиболее выраженные проявления этого расстройства связаны с кроветворением (выработкой крови костным мозгом ); к ним относятся апластическая анемия , миелодиспластический синдром и острый миелоидный лейкоз . Опухоли печени и плоскоклеточный рак пищевода , ротоглотки и язычка представляют собой солидные опухоли , обычно связанные с ФА. К врожденным аномалиям относятся: аномалии скелета (особенно затрагивающие руки), пятна цвета кофе с молоком и гипопигментация . На сегодняшний день известны гены, вызывающие ФА: FANCA , FANCB , FANCC , FANCD2 , FANCE , FANCF , FANCG , FANCI , FANCJ , FANCL , FANCM, FANCN , FANCO , FANCP и BRCA2 ( ранее известный как FANCD1). Наследование этого синдрома преимущественно аутосомно-рецессивное , но FANCB может наследоваться от материнской или отцовской Х-хромосомы ( х-сцепленное рецессивное наследование ). Путь FA участвует в репарации ДНК, когда две цепи ДНК неправильно соединены ( межцепочные сшивки ). Многие пути для этого координируются путем FA, включая эксцизионную репарацию нуклеотидов , синтез транслейкоза и гомологичную рекомбинацию . [12] [13] [14] [15] [16]
Семейный аденоматозный полипоз (САП) — это аутосомно-доминантный синдром, который значительно увеличивает риск колоректального рака . Это заболевание встречается примерно у 1 из 8000 человек, и его пенетрантность составляет примерно 100% . У человека с этим заболеванием в толстой кишке появляются сотни и тысячи доброкачественных аденом , которые в большинстве случаев перерастают в рак. Другие опухоли, частота которых увеличивается, включают; остеомы , аденомы и карциномы надпочечников , опухоли щитовидной железы и десмоидные опухоли . Причиной этого расстройства является мутировавший ген APC , который участвует в регуляции β-катенина . Неисправный APC вызывает накопление β-катенина в клетках и активацию факторов транскрипции , участвующих в пролиферации , миграции , дифференциации и апоптозе клеток (запрограммированной гибели клеток). [17] [18] [19]
Наследственный синдром рака молочной железы и яичников — аутосомно-доминантное генетическое заболевание, вызванное генетическими мутациями генов BRCA1 и BRCA2 . У женщин это заболевание в первую очередь увеличивает риск рака молочной железы и яичников , но также увеличивает риск рака фаллопиевой трубы и папиллярного серозного рака брюшины. У мужчин повышен риск рака простаты . Другими видами рака, которые непоследовательно связаны с этим синдромом, являются рак поджелудочной железы , рак молочной железы у мужчин , колоректальный рак и рак матки и шейки матки . Генетические мутации составляют примерно 7% и 14% случаев рака молочной железы и яичников соответственно, а BRCA1 и BRCA2 составляют 80% этих случаев. BRCA1 и BRCA2 являются генами-супрессорами опухолей , участвующими в поддержании и восстановлении ДНК, что, в свою очередь, приводит к нестабильности генома. Мутации в этих генах приводят к дальнейшему повреждению ДНК, что может привести к раку. [20] [21]
Наследственный неполипозный рак толстой кишки , также известный как синдром Линча, представляет собой аутосомно-доминантный раковый синдром, который увеличивает риск развития колоректального рака. Это вызвано генетическими мутациями в генах восстановления несоответствия ДНК (MMR), особенно MLH1 , MSH2 , MSH6 и PMS2 . Помимо колоректального рака, увеличивается частота возникновения многих других видов рака. К ним относятся; рак эндометрия , рак желудка , рак яичников , рак тонкой кишки и рак поджелудочной железы . Наследственный неполипозный рак толстой кишки также связан с ранним началом колоректального рака. Гены MMR участвуют в восстановлении ДНК, когда основания каждой цепи ДНК не совпадают. Дефектные гены MMR допускают непрерывные мутации вставки и делеции в областях ДНК, известных как микросателлиты . Эти короткие повторяющиеся последовательности ДНК становятся нестабильными, что приводит к состоянию микросателлитной нестабильности (MSI). Мутированные микросателлиты часто обнаруживаются в генах, участвующих в инициировании и прогрессировании опухолей, а MSI может повысить выживаемость клеток, что приводит к раку. [4] [22] [23] [24]
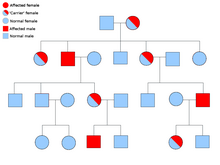
Большинство случаев семейной параганглиомы вызваны мутациями в генах субъединицы сукцинатдегидрогеназы (сукцинат:убихиноноксидоредуктаза) ( SDHD , SDHAF2 , SDHC , SDHB ).
PGL-1 связан с мутацией SDHD, и у большинства людей с PGL-1 с параганглиомой страдают отцы, а не матери. PGL1 и PGL2 являются аутосомно-доминантными с импринтингом . PGL-4 связан с мутацией SDHB и связан с более высоким риском феохромоцитомы, а также почечно-клеточного рака и немедуллярного рака щитовидной железы. [25]
Синдром Ли-Фраумени — это аутосомно-доминантный синдром, вызываемый преимущественно мутациями гена TP53 , который значительно увеличивает риск многих видов рака, а также тесно связан с ранним началом этих видов рака. Рак, связанный с этим расстройством, включает; саркомы мягких тканей (часто обнаруживаются в детском возрасте), остеосаркома , рак молочной железы , рак головного мозга , лейкемия и адренокортикальная карцинома . У людей с синдромом Ли-Фраумени часто наблюдаются множественные независимые первичные раковые заболевания. Причина широкого клинического спектра этого расстройства может быть связана с мутациями других генов, которые модифицируют заболевание. Белок p53, продуцируемый геном TP53 , участвует в остановке клеточного цикла , восстановлении ДНК и апоптозе . Дефектный р53 может быть не в состоянии должным образом выполнять эти процессы, что может быть причиной образования опухоли. Поскольку только 60-80% людей с этим расстройством имеют обнаруживаемые мутации в TP53 , другие мутации в пути p53 могут быть вовлечены в синдром Ли-Фраумени. [26] [27] [28] [29] Лицам с СЛФ необходим интенсивный скрининг на протяжении всей жизни для раннего выявления рака. [30] Для получения дополнительной информации см. Синдром Ли-Фраумени .
MUTYH-ассоциированный полипоз разделяет большинство своих клинических особенностей с FAP; разница в том, что это аутосомно-рецессивное заболевание, вызванное мутациями в гене репарации ДНК MUTYH . Опухолями повышенного риска при этом заболевании являются колоректальный рак, аденомы желудка и двенадцатиперстной кишки. [17] [31]

Синдром невоидной базальноклеточной карциномы , также известный как синдром Горлина, представляет собой аутосомно-доминантный раковый синдром, при котором риск развития базальноклеточной карциномы очень высок. Заболевание характеризуется базальноклеточными невусами , кератоцистами челюстей и аномалиями скелета. Оценки распространенности синдрома невоидной базальноклеточной карциномы варьируются, но составляют примерно 1 на 60 000. Наличие базальноклеточной карциномы гораздо чаще встречается у белых, чем у чернокожих людей; 80% и 38% соответственно. Одонтогенные кератоцисты обнаруживаются примерно у 75% людей с этим заболеванием и часто возникают в раннем возрасте. Наиболее распространенные скелетные аномалии встречаются в голове и лице, но часто поражаются и другие области, например, грудная клетка . Причинная генетическая мутация этого заболевания происходит в гене PTCH , а продукт PTCH является супрессором опухоли, участвующим в передаче сигналов в клетках . Хотя точная роль этого белка в синдроме невоидной базальноклеточной карциномы неизвестна, он участвует в сигнальном пути hedgehog , который, как известно, контролирует рост и развитие клеток. [32] [33]
Болезнь фон Хиппеля-Линдау — редкое аутосомно-доминантное генетическое заболевание, которое предрасполагает людей к доброкачественным и злокачественным опухолям. Наиболее распространенными опухолями при болезни Фон Хиппеля-Линдау являются гемангиобластомы центральной нервной системы и сетчатки, светлоклеточный рак почек, феохромоцитомы, нейроэндокринные опухоли поджелудочной железы, кисты поджелудочной железы, опухоли эндолимфатического мешка и папиллярные цистаденомы придатка яичка. [34] [35] Болезнь фон Хиппеля-Линдау возникает в результате мутации гена-супрессора опухоли фон Хиппеля-Линдау на хромосоме 3p25.3. [36]
Пигментная ксеродерма — аутосомно-рецессивное заболевание, характеризующееся чувствительностью к ультрафиолетовому (УФ) свету , значительно повышенным риском солнечных ожогов и повышенным риском рака кожи . Риск рака кожи более чем в 10 000 раз выше, чем у здоровых людей, и включает в себя многие виды рака кожи, включая меланому и немеланомный рак кожи. Кроме того, подверженные воздействию солнца участки языка, губ и глаз имеют повышенный риск развития рака. Пигментная ксеродерма может быть связана с другими видами рака внутренних органов и доброкачественными опухолями. [ нужна цитация ] Помимо рака, некоторые генетические мутации , вызывающие пигментную ксеродермию, связаны с нейродегенерацией . Пигментная ксеродерма может быть вызвана генетическими мутациями в 8 генах, которые продуцируют следующие ферменты : XPA , XPB , XPC , XPD , XPE , XPF , XPG и Pol η . XPA-XPF — это ферменты эксцизионной репарации нуклеотидов, которые восстанавливают ДНК, поврежденную ультрафиолетовым светом, а дефектные белки способствуют накоплению мутаций, вызванных ультрафиолетовым светом. Pol η представляет собой полимеразу , которая представляет собой фермент, участвующий в репликации ДНК. Существует множество полимераз, но pol η — это фермент, который реплицирует ДНК, поврежденную ультрафиолетовым светом. Мутации в этом гене приводят к образованию дефектного фермента pol η, который не может реплицировать ДНК при повреждении ультрафиолетовым светом. Лица с мутациями этого гена имеют подмножество XP; XP-вариант заболевания. [37] [38]
Многие раковые синдромы возникают из-за наследственного нарушения способности репарации ДНК . [ нужна цитация ] Когда в гене репарации ДНК присутствует унаследованная мутация , ген репарации либо не экспрессируется, либо экспрессируется в измененной форме. Тогда функция репарации, скорее всего, будет нарушена, и, как следствие, повреждения ДНК будут иметь тенденцию к накоплению. Такие повреждения ДНК могут вызвать ошибки во время синтеза ДНК , приводящие к мутациям, некоторые из которых могут привести к раку. Мутации репарации ДНК зародышевой линии, повышающие риск развития рака, перечислены в таблице.
Генетическое тестирование можно использовать для выявления мутировавших генов или хромосом , которые передаются из поколения в поколение. Люди с положительным результатом теста на наличие генетической мутации не обязательно обречены на развитие рака, связанного с мутацией, однако они обладают повышенным риском развития рака по сравнению с населением в целом. Людям рекомендуется пройти генетический тест, если их семейный медицинский анамнез включает в себя: несколько членов семьи, больных раком, кто-то из членов семьи, заболевший раком в особенно молодом возрасте или принадлежащий к определенной этнической группе . [7]

Процесс генетического скрининга — простая и неинвазивная процедура. Однако прежде чем гены будут проверены на наличие мутаций, пациент обычно должен обратиться к врачу и пройти индивидуальную консультацию , на которой обсуждается как личный, так и семейный анамнез рака. Затем медицинский работник может оценить вероятность наличия у пациента мутации и провести процедуру генетического скрининга. [66] Важно, чтобы эта консультация состоялась, поскольку она гарантирует, что человек даст информированное согласие на участие в генетическом тестировании, будет осведомлен и понимает этапы, преимущества и ограничения процедуры, а также будет лучше осведомлен о последствиях результатов проверки слуха. . [67] Тест можно провести с использованием жидкостей организма или клеток пациента, включая; кровь (чаще всего), слюна, околоплодные воды и даже клетки внутренней полости рта, полученные из буккального мазка . Затем этот материал отправляется в специализированную генетическую лабораторию, где его изучают технические специалисты, результаты анализов отправляются обратно поставщику медицинских услуг, запросившему анализ, и результаты обсуждаются с пациентом. [7]
Прямое тестирование на потребителе можно провести без участия медицинского работника, но оно не рекомендуется, поскольку потребитель теряет возможность обсудить свое решение с образованным профессионалом. [68] По данным Национальной медицинской библиотеки США, генетическое тестирование в Америке стоит в диапазоне цен от 100 до 2000 долларов в зависимости от типа и сложности теста. [69]
Генетическое тестирование важно, поскольку, если тест окажется положительным, они будут лучше осведомлены о своем личном здоровье и здоровье ближайших членов семьи. [70] С помощью и советом медицинского специалиста они могут предпринять шаги для снижения повышенного риска развития рака посредством:
Существуют и другие формы профилактических действий. Примером наследственного рака молочной железы и рака яичников может быть хирургическое вмешательство: гистерэктомия — это удаление всей или части матки , тогда как мастэктомия — это удаление груди ( двойная мастэктомия означает, что обе груди удаляются), это часто может увеличить продолжительность их жизни на несколько лет . [72] Еще одной профилактической мерой являются регулярные онкологические обследования и осмотры. Если у человека синдром Линча , ему следует регулярно проходить колоноскопию , чтобы проверить, есть ли какие-либо изменения в клетках, выстилающих стенку кишечника. Регулярные осмотры связаны с дополнительными 7 годами продолжительности жизни в среднем для человека с синдромом Линча. синдром. Это связано с тем, что раннее выявление означает, что правильные профилактические действия и операция могут быть проведены быстрее. [73] Регулярный скрининг молочных желез также рекомендуется женщинам с диагнозом мутации BRCA . Недавние исследования показывают, что мужчины с повышенным риском развития рака простаты из-за мутаций BRCA могут снизить этот риск, принимая аспирин . [74] Аспирин чрезвычайно полезен для снижения распространенности рака; однако для достижения какого-либо эффекта его необходимо принимать регулярно в течение как минимум пятилетнего периода. [75]
Часто генетические мутации более распространены в определенных этнических группах, это связано с тем, что раса может отследить своих предков до одного географического местоположения, мутировавшие гены затем передаются от предков из поколения в поколение, поэтому некоторые этнические группы более восприимчивы к мутациям, что увеличивает их шансы на развитие рака [61]. Как упоминалось выше, это может быть полезно, поскольку помогает медицинским работникам оценить риск возникновения мутации у пациента до того, как он пройдет тестирование. [66] Распространенность синдрома Вернера составляет 1 на 200 000 живорождений в США, но в Японии он поражает людей в 1 на 20 000–40 000 случаев. [76] У 1 из 40 евреев-ашкенази есть мутация BRCA, что резко контрастирует с общей численностью населения в Соединенных Штатах, где ею страдает 1 из 400 человек. Евреи-ашкенази подвергаются высокому риску развития наследственного рака молочной железы и яичников, поэтому им рекомендуется пройти как генетическое тестирование, чтобы определить, есть ли у них мутация, так и регулярный скрининг на рак. [77]