
Депривация сна , также известная как недостаточность сна [2] или бессонница , представляет собой состояние, при котором продолжительность и/или качество сна не достаточны для поддержания достойной активности, работоспособности и здоровья. Оно может быть хроническим или острым и может сильно различаться по степени тяжести. Все известные животные спят или демонстрируют ту или иную форму поведения во сне, и важность сна для человека очевидна, поскольку почти треть жизни человека проводится во сне. [2]
Среднестатистическому взрослому человеку необходимо спать от 7 до 8 часов каждые 24 часа, и если он не высыпается, может возникнуть депривация сна. [3] Острая депривация сна – это когда человек спит меньше, чем обычно, или вообще не спит в течение короткого периода времени, обычно продолжающегося один-два дня, но имеет тенденцию следовать бессоннице дольше без каких-либо внешних факторов. Хроническая депривация сна – это когда человек регулярно спит меньше оптимального количества времени для оптимального функционирования. Хронический дефицит сна часто путают с термином « бессонница » . Хотя и хронический дефицит сна, и бессонница имеют общее снижение количества и/или качества сна, а также нарушение функций, их различие заключается в способности заснуть. На сегодняшний день большинство исследований депривации сна сосредоточены на острой депривации сна, предполагая, что острая депривация сна может вызвать значительный ущерб когнитивным и эмоциональным функциям и механизмам мозга. [4]
Люди, лишенные сна, могут быстро заснуть, если им это позволить, но людям, страдающим бессонницей, в целом трудно заснуть. [5]
Необходимое количество сна может зависеть от качества сна, возраста, беременности и уровня лишения сна. Недостаток сна связан с увеличением веса, высоким кровяным давлением, диабетом, депрессией, болезнями сердца и инсультами. [6] Лишение сна также может привести к повышенной тревожности, раздражительности, неустойчивому поведению, ухудшению когнитивных функций и работоспособности, а также психотическим эпизодам. [7]
Состояние хронического ограничения сна отрицательно влияет на мозг и когнитивные функции . [8] Однако в некоторых случаях лишение сна может парадоксальным образом привести к повышению энергии и бдительности; Хотя его долгосрочные последствия никогда не оценивались, лишение сна даже использовалось в качестве лечения депрессии. [9] [10]
В нескольких исследованиях сравнивались эффекты острого тотального лишения сна и хронического частичного ограничения сна. [8] Полное отсутствие сна в течение длительного периода у людей встречается нечасто (если только у них нет фатальной бессонницы или особых проблем, вызванных хирургическим вмешательством); Похоже, что кратких микроснов избежать невозможно. [11] Длительное полное лишение сна стало причиной смерти лабораторных животных. [12]
Бессонница , один из шести типов диссомнии , поражает 21–37% взрослого населения. [13] [14] [15] Многие из его симптомов легко узнаваемы, включая чрезмерную сонливость в дневное время ; разочарование или беспокойство по поводу сна; проблемы с вниманием, концентрацией или памятью; резкие изменения настроения или раздражительность; недостаток энергии или мотивации; плохая успеваемость в школе или на работе; и головные боли напряжения или боли в животе.
Бессонницу можно разделить на первичную и вторичную, или коморбидную , бессонницу. [16] [17] [18]
Первичная бессонница — это расстройство сна, не связанное с медицинскими, психиатрическими или экологическими причинами. [19] Существует три основных типа первичной бессонницы. К ним относятся психофизиологическая, идиопатическая бессонница и неправильное восприятие состояния сна (парадоксальная бессонница). [16] Психофизиологическая бессонница вызвана тревогой. Идиопатическая бессонница обычно начинается в детстве и длится всю оставшуюся жизнь человека. Предполагается, что идиопатическая бессонница — это нейрохимическая проблема в части мозга, которая контролирует цикл сон-бодрствование, что приводит либо к недостаточно активным сигналам сна, либо к чрезмерно активным сигналам бодрствования. Неправильное восприятие состояния сна диагностируется, когда человек высыпается, но ошибочно воспринимает, что его сна недостаточно. [20]
Вторичная бессонница, или коморбидная бессонница, возникает одновременно с другими медицинскими, неврологическими, психологическими и психиатрическими состояниями. Причинно-следственная связь не обязательно подразумевается. [21] Причинами могут быть депрессия, тревога и расстройства личности. [22]
Известно, что депривация сна носит накопительный характер. Это означает, что усталость и сон, потерянные, например, в результате бодрствования всю ночь, будут перенесены на следующий день. [23] Недосыпание в течение нескольких дней в совокупности приводит к накоплению дефицита и появлению симптомов недосыпания. Хорошо отдохнувший и здоровый человек обычно проводит меньше времени в фазе быстрого сна. Исследования показали обратную зависимость между временем, проведенным в фазе быстрого сна, и последующим бодрствованием в часы бодрствования. [24] Кратковременная бессонница может быть вызвана стрессом или изменениями в окружающей среде и режиме работы организма. [25]
Апноэ во сне — серьезное расстройство, которое имеет симптомы как бессонницы, так и лишения сна, среди других симптомов, таких как чрезмерная сонливость в дневное время, резкие пробуждения и трудности с концентрацией внимания. [26] Люди с апноэ во сне могут испытывать такие симптомы, как удушье или удушье при пробуждении , беспокойный сон, утренние головные боли, утренняя спутанность сознания или раздражительность, а также беспокойство. Это расстройство затрагивает от 1 до 10 процентов американцев. [27] Если его не лечить, оно может иметь множество серьезных последствий для здоровья. Терапия положительным давлением в дыхательных путях с использованием устройств CPAP ( постоянное положительное давление в дыхательных путях ), APAP или BPAP считается вариантом лечения апноэ во сне первой линии. [28]
Центральное апноэ во сне вызвано неспособностью центральной нервной системы сигнализировать организму о необходимости дыхания во время сна. Могут использоваться методы лечения, аналогичные обструктивному апноэ во сне, а также другие методы лечения, такие как адаптивная сервовентиляция и некоторые лекарства. Некоторые лекарства, такие как опиоиды, могут способствовать или вызывать центральное апноэ во сне. [29]
Лишение сна иногда может быть навязано самому себе из-за отсутствия желания спать или привычного употребления стимулирующих препаратов. [ нужна цитата ]

Потребление кофеина в больших количествах может оказать негативное влияние на цикл сна.
Несмотря на то, что потребление кофеина дает краткосрочную выгоду для производительности, чрезмерное его употребление может привести к симптомам бессонницы или ухудшить уже существовавшую бессонницу. [30] Употребление кофеина для бодрствования по ночам может привести к бессоннице, беспокойству, частым ночным пробуждениям и общему ухудшению качества сна. [31]
Конкретные причинно-следственные связи между потерей сна и влиянием на психические расстройства наиболее тщательно изучались у пациентов с расстройствами настроения. [32] [ нужна медицинская ссылка ] Переходу к мании у пациентов с биполярным расстройством часто предшествуют периоды бессонницы , [33] и было показано, что лишение сна вызывает маниакальное состояние примерно у 30% пациентов. [34] Лишение сна может представлять собой последний общий путь возникновения мании, [35] и у пациентов с манией обычно наблюдается постоянное снижение потребности во сне. [36]
Хронические проблемы со сном затрагивают от 50% до 80% пациентов типичной психиатрической практики по сравнению с 10%-18% взрослых в общей популяции США. Проблемы со сном особенно распространены у пациентов с тревогой, депрессией, биполярным расстройством и синдромом дефицита внимания и гиперактивности (СДВГ). [26]
Симптомы депривации сна и шизофрении параллельны , включая симптомы позитивных и когнитивных симптомов. [37]
Национальный фонд сна США цитирует документ 1996 года, показывающий, что студенты колледжей/университетов спят в среднем менее 6 часов каждую ночь. [38] Исследование 2018 года подчеркивает необходимость хорошего ночного сна для студентов: студенты колледжей, которые спали в среднем восемь часов в течение пяти ночей выпускной недели, набрали более высокие баллы на выпускных экзаменах, чем те, кто этого не сделал. [39]
В ходе исследования 70,6% студентов сообщили, что спят менее 8 часов, и до 27% студентов могут подвергаться риску как минимум одного нарушения сна. [40] Депривация сна часто встречается у студентов-первокурсников, поскольку они приспосабливаются к стрессу и социальной активности студенческой жизни.
Эстеван и др. изучали взаимосвязь между сном и успеваемостью на тестах. Они обнаружили, что студенты, как правило, спят меньше, чем обычно, в ночь перед экзаменом, и что успеваемость на экзамене положительно коррелирует с продолжительностью сна. [41]
Исследование, проведенное факультетом психологии Национального университета Чунг Ченг на Тайване, пришло к выводу, что первокурсники спят меньше всего в течение недели. [42]
Исследования более позднего времени начала занятий в школах постоянно сообщали о пользе для сна, здоровья и обучения подростков с использованием широкого спектра методологических подходов. Напротив, нет исследований, показывающих, что раннее начало занятий оказывает какое-либо положительное влияние на сон, здоровье или обучение. [43] Данные международных исследований показывают, что «синхронизированные» сроки начала занятий у подростков значительно позже сроков начала занятий в подавляющем большинстве образовательных учреждений. [43] В 1997 году исследователи из Университета Миннесоты сравнили учеников, которые пошли в школу в 7:15 утра, с теми, кто начал в 8:40. Они обнаружили, что ученики, которые пошли в школу в 8:40, получали более высокие оценки и больше спали по ночам в будние дни, чем те, кто начал учиться в 8:40. кто начал раньше. [44] Каждый четвертый школьник в США признается, что засыпает на уроках хотя бы раз в неделю. [45]
Известно, что в подростковом возрасте циркадные ритмы и, следовательно, режим сна обычно претерпевают заметные изменения. Исследования электроэнцефалограммы (ЭЭГ) указывают на 50%-ное снижение глубокого сна (4-й стадии) и 75%-ное снижение пиковой амплитуды дельта-волн во время медленного сна в подростковом возрасте. Школьные расписания часто несовместимы с соответствующей задержкой сна, что приводит к недостаточному количеству сна для большинства подростков. [46]
Исследование, проведенное по всей стране в Нидерландах, показало, что у пациентов общего отделения, находящихся в больнице, общий сон короче (на 83 минуты меньше), чаще просыпаются в ночное время и просыпаются раньше по сравнению со сном дома. Более 70% просыпались по внешним причинам, например, по персоналу больницы (35,8%). Факторы, нарушающие сон, включали шум других пациентов, медицинские устройства, боль и посещение туалета. [47] Депривация сна еще более серьезна у пациентов отделения интенсивной терапии, где было обнаружено отсутствие естественного ночного пика секреции мелатонина, что, возможно, приводит к нарушению нормального цикла сна-бодрствования. [48] Однако, поскольку личностные характеристики и клиническая картина пациентов больницы настолько разнообразны, возможные решения по улучшению сна и циркадной ритмичности должны быть адаптированы к каждому человеку и в пределах возможностей больничного отделения. Можно рассмотреть возможность принятия нескольких мер для улучшения характеристик пациентов, улучшения больничных процедур или улучшения больничной среды. [49]
Исследование, опубликованное в Журнале экономического поведения и организации, показало, что широкополосное подключение к Интернету связано с лишением сна. Исследование пришло к выводу, что люди с широкополосным подключением, как правило, спят на 25 минут меньше, чем люди без широкополосного подключения; следовательно, у них меньше шансов получить рекомендованные с научной точки зрения 7–9 часов сна. [50] Другое исследование, проведенное с участием 435 немедицинских сотрудников Медицинского города Университета Короля Сауда, показало, что 9 из 10 респондентов использовали свои смартфоны перед сном, причем наиболее часто используемой услугой были социальные сети (80,5%). Исследование показало, что участники, которые использовали свои смартфоны более 60 минут перед сном, в 7,4 раза чаще имели плохое качество сна, чем участники, которые проводили менее 15 минут. [51] В целом было обнаружено, что использование Интернета за час до сна нарушает режим сна.
Многие предприятия работают круглосуточно и без выходных, например авиакомпании, больницы и т. д., где работники выполняют свои обязанности в разные смены. Сменный режим работы приводит к лишению сна и плохой концентрации, пагубным последствиям для здоровья и усталости. Сменная работа остается негласной проблемой в отраслях, часто игнорируемой как работодателями, так и работниками, что приводит к увеличению производственного травматизма. Испытывающий усталость работник представляет потенциальную опасность не только для себя, но и для окружающих. И работодатели, и сотрудники должны признать риски, связанные с лишением сна и усталостью на работе, чтобы эффективно снизить вероятность производственных травм. [52]
Одно исследование, основанное на нейровизуализации, показало, что 35-часовое полное лишение сна у здоровых людей отрицательно повлияло на способность мозга рассматривать эмоциональное событие в правильной перспективе и давать контролируемую, подходящую реакцию на событие. [53]
Согласно последним исследованиям, недостаток сна может причинить больший вред, чем считалось ранее, и привести к необратимой потере клеток мозга. [54] Негативное влияние лишения сна на бдительность и когнитивные способности предполагает снижение активности и функций мозга. Эти изменения в основном происходят в двух областях: таламусе — структуре, отвечающей за бдительность и внимание, и префронтальной коре — области, отвечающей за бдительность, внимание и когнитивные процессы более высокого порядка. [55] К такому выводу пришло американское исследование, проведенное в 2000 году. В тестировании приняли участие семнадцать мужчин в возрасте от 20 лет. Лишение сна было прогрессирующим: измерения уровня глюкозы (абсолютный региональный CMRglu), когнитивных функций, бдительности, настроения и субъективных ощущений собирались после 0, 24, 48 и 72 часов лишения сна. Дополнительные показатели бдительности, когнитивных функций и настроения собирались через фиксированные промежутки времени. Были использованы ПЭТ- сканирования, и внимание было обращено на циркадный ритм когнитивной деятельности. [55] Интересно, что, как показывают фМРТ и теория графов, эффекты лишения сна, по-видимому, постоянны для «полуночных сов» и «жаворонков» или для разных хронотипов сна . [56]

Исследования на грызунах показывают, что реакция на повреждение нейронов из-за острой депривации сна является адаптивной до трех часов потери сна в сутки и становится дезадаптивной, а после этого происходит апоптоз . [57] Исследования на мышах показывают, что гибель нейронов (в гиппокампе , голубом пятне и медиальной ПФК ) происходит после двух дней депривации быстрого сна . Однако мыши плохо моделируют эффекты у людей, поскольку они спят треть продолжительности быстрого сна человека, а каспаза-3 , главный эффектор апоптоза, убивает в три раза больше клеток у людей, чем у мышей. [58] Также почти во всех исследованиях не учитывается тот факт, что острая депривация быстрого сна вызывает длительный (> 20 дней) апоптоз нейронов у мышей, причем скорость апоптоза увеличивается на следующий день после его окончания, поэтому количество апоптоза часто у мышей этот показатель недооценен, потому что эксперименты почти всегда измеряют его в день окончания лишения сна. [59] По этим причинам время до дегенерации клеток и степень дегенерации у людей могут быть сильно недооценены.
Такие гистологические исследования не могут проводиться на людях по этическим причинам, но долгосрочные исследования показывают, что качество сна больше связано с уменьшением объема серого вещества [60] , чем с возрастом, [61] которое происходит в таких областях, как предклинье . [62]

Сон необходим для восстановления повреждений клеток, вызванных активными формами кислорода и повреждениями ДНК. Во время длительного лишения сна клеточные повреждения накапливаются до критической точки, которая запускает клеточную дегенерацию и апоптоз. Депривация быстрого сна вызывает повышение уровня норадреналина (что, кстати, вызывает у человека, лишенного сна, стресс) из-за того, что нейроны голубого пятна , производящие его, не перестают это делать, что вызывает увеличение активности Na⁺/K⁺. -АТФазный насос , который сам по себе активирует внутренний путь апоптоза [63] и предотвращает аутофагию, которая также индуцирует митохондриальный путь апоптоза.
Сон вне фазы быстрого сна может позволить ферментам восстанавливать повреждения клеток мозга, вызванные свободными радикалами . Высокая метаболическая активность во время бодрствования повреждает сами ферменты, препятствуя их эффективному восстановлению. В этом исследовании были получены первые доказательства повреждения головного мозга у крыс как прямого результата лишения сна. [64]
Среди возможных физических последствий лишения сна, пожалуй, наиболее важными являются нарушения внимания и рабочей памяти ; [8] такие ошибки в повседневной рутине могут привести к печальным последствиям: от забывания ингредиентов во время приготовления до пропуска предложения во время записи. Выполнение задач, требующих внимания, по-видимому, коррелирует с количеством часов сна каждую ночь, уменьшаясь в зависимости от количества часов лишения сна. [65] Рабочая память проверяется с помощью таких методов, как задания на выбор и реакцию. [8]
Провалы внимания также распространяются на более важные области, последствия которых могут быть жизнью или смертью; автомобильные аварии и промышленные катастрофы могут быть результатом невнимательности, связанной с лишением сна. Чтобы эмпирически измерить масштабы дефицита внимания, исследователи обычно используют задачу на психомоторную бдительность (PVT), которая требует от испытуемого нажимать кнопку в ответ на свет через случайные промежутки времени. Неспособность нажать кнопку в ответ на стимул (свет) регистрируется как ошибка, связанная с микросном, возникающим в результате депривации сна. [66]
Важно отметить, что субъективные оценки индивидуумами своей усталости часто не позволяют предсказать реальные результаты PVT. Хотя люди, страдающие полной депривацией сна, обычно осознают степень своего нарушения, нарушения, возникающие в результате хронической (меньшей) депривации сна, могут со временем накапливаться так, что по количеству и тяжести они становятся равными по количеству и тяжести нарушениям, возникающим в результате полной (острой) депривации сна. Однако люди, хронически лишенные сна, продолжают считать себя значительно менее ослабленными, чем участники, полностью лишенные сна. [67] Поскольку люди обычно оценивают свои способности при выполнении таких задач, как вождение автомобиля, субъективно, их оценки могут привести их к ложному выводу, что они могут выполнять задачи, требующие постоянного внимания, хотя их способности на самом деле нарушены. [ нужна цитата ]
Недостаток сна может оказать негативное влияние на настроение. [68] Не спать всю ночь или неожиданно пойти на ночную смену может вызвать раздражение. Как только человек высыпается, его настроение часто возвращается к исходному или нормальному состоянию. Даже частичное лишение сна может оказать существенное влияние на настроение. В одном исследовании испытуемые сообщили о повышенной сонливости, усталости, спутанности сознания, напряжении и общем нарушении настроения, которые восстанавливались до исходного уровня после одной-двух полных ночей сна. [69] [70]
Депрессия и сон находятся в двунаправленной взаимосвязи. Плохой сон может привести к развитию депрессии, а депрессия может вызвать бессонницу , гиперсомнию или обструктивное апноэ во сне . [71] [72] Около 75% взрослых пациентов с депрессией могут страдать бессонницей. [73] Лишение сна, полное или нет, может вызвать значительную тревогу, а более длительное лишение сна, как правило, приводит к повышению уровня тревоги. [74]
Лишение сна также положительно влияет на настроение и может быть использовано для лечения депрессии. [10] Хронотип может влиять на то, как лишение сна влияет на настроение. Те, у кого предпочтение отдается утреннему периоду сна (или «жаворонку»), становятся более депрессивными после лишения сна, в то время как у тех, кто предпочитает вечерний период (отложенный период сна или «сова»), наблюдается улучшение настроения. [75]
Настроение и психическое состояние также могут влиять на сон. Повышенное возбуждение и возбуждение от беспокойства или стресса могут поддерживать бодрость и бдительность человека. [69]
Опасности лишения сна очевидны в дороге; Американская академия медицины сна (AASM) сообщает, что каждая пятая серьезная автомобильная травма связана с усталостью водителя: 80 000 водителей засыпают за рулем каждый день, а 250 000 несчастных случаев каждый год связаны со сном, [ 76] Управление безопасности дорожного движения предполагает, что число дорожно-транспортных происшествий может приближаться к 100 000. [44] AASM рекомендует съехать с дороги и вздремнуть 15–20 минут, чтобы облегчить сонливость. [76]
Согласно исследованию 2000 года, опубликованному в Британском медицинском журнале , исследователи из Австралии и Новой Зеландии сообщили, что лишение сна может иметь те же опасные последствия, что и пьянство. [77] Люди, которые водили машину после бодрствования в течение 17–19 часов, показали себя хуже, чем те, у кого уровень алкоголя в крови составлял 0,05 процента, что является законным пределом для вождения в нетрезвом виде в большинстве стран Западной Европы и Австралии. Другое исследование показало, что работоспособность начинает снижаться после 16 часов бодрствования, а 21 час бодрствования эквивалентен содержанию алкоголя в крови 0,08 процента, что является пределом содержания алкоголя в крови для вождения в нетрезвом виде в Канаде, США и Великобритании [78].
Утомляемость водителей грузовых и легковых автомобилей привлекла внимание властей многих стран, где были приняты специальные законы с целью снижения риска дорожно-транспортных происшествий из-за усталости водителей. Правила, касающиеся минимальной продолжительности перерывов, максимальной продолжительности смены и минимального времени между сменами, являются общими в правилах вождения, используемых в разных странах и регионах, таких как правила рабочего времени водителей в Европейском Союзе и правила рабочего времени в Соединенных Штатах.
Разлив нефти Exxon Valdez стал вторым по величине разливом нефти в водах США после разлива нефти Deepwater Horizon в 2010 году. Авария произошла, когда нефтяной танкер Exxon столкнулся с рифом в проливе Принца Уильяма на Аляске. В море вылилось около 10,8 миллиона галлонов нефти. Авария нанесла огромный ущерб окружающей среде, включая гибель сотен тысяч птиц и морских существ. Усталость и недостаток сна стали основными причинами аварии. Капитан корабля уснул после ночи, проведенной в пьяном виде; он был сильно утомлен и не спал уже 18 часов. Весь экипаж страдал от усталости и недостаточного сна. [79]
Лишение и нарушение сна связаны с последующей усталостью . [80] [81]
Склонность ко сну (СП) можно определить как готовность перейти от бодрствования ко сну или способность продолжать спать, если уже спит. [82] Лишение сна увеличивает эту склонность, которую можно измерить с помощью полисомнографии (ПСГ) как уменьшение латентного периода сна (времени, необходимого для засыпания). [83] Показателем склонности ко сну можно также считать укорочение перехода от легких стадий медленного сна к более глубоким медленноволновым колебаниям. [83]
В среднем у здоровых взрослых латентный период уменьшается на несколько минут после ночи без сна, а латентный период от начала сна до медленноволнового сна сокращается вдвое. [83] Латентность сна обычно измеряется с помощью множественного теста на латентность сна (MSLT). Напротив, тест на поддержание бодрствования (MWT) также использует латентность сна, но на этот раз как меру способности участников бодрствовать (когда их об этом просят) вместо того, чтобы заснуть. [83]
Людям в возрасте от 18 до 64 лет необходимо от семи до девяти часов сна в сутки. [84] Исследования, изучающие лишение сна, показывают его влияние на настроение, когнитивные и двигательные функции из-за нарушения регуляции цикла сна-бодрствования и повышенной склонности ко сну. [83] Многочисленные исследования, определившие роль гипоталамуса и нескольких нервных систем, контролирующих циркадные ритмы и гомеостаз, помогли лучше понять депривацию сна. [83] [85] Для описания временного хода цикла сон-бодрствование можно упомянуть двухпроцессную модель регуляции сна. [83]
Эта модель предполагает гомеостатический процесс (Процесс S) и циркадный процесс (Процесс C), которые взаимодействуют, определяя время и интенсивность сна. [86] Процесс S представляет собой стремление ко сну, увеличивающееся во время бодрствования и уменьшающееся во время сна до определенного порогового уровня, тогда как Процесс C является осциллятором, ответственным за эти уровни. При лишении сна гомеостатическое давление накапливается до такой степени, что функции бодрствования ухудшаются даже при самом высоком циркадном стремлении к бодрствованию. [83] [86]
Микросон — это периоды короткого сна, которые чаще всего возникают, когда у человека наблюдается значительный уровень депривации сна. Микросон обычно длится несколько секунд, обычно не более 15 секунд [87] и чаще всего случается, когда человек пытается бодрствовать, когда чувствует сонливость. [88] Человек обычно впадает в микросон, выполняя монотонную задачу, например, вождение автомобиля, чтение книги или просмотр компьютера . [89] Микросоны похожи на провалы в памяти , и человек, испытывающий их, не осознает, что они происходят.
Еще более легкий тип сна наблюдался у крыс, которые бодрствовали в течение длительного времени. В процессе, известном как локальный сон , определенные локализованные области мозга переходили в периоды коротких (~80 мс), но частых (~40/мин) NREM-подобных состояний. Несмотря на периоды отключения нейронов, крысы, казалось, бодрствовали, хотя в тестах они показали себя плохо. [90]
Снижение продолжительности сна связано со многими неблагоприятными сердечно-сосудистыми последствиями. [91] [92] [93] [94] Американская кардиологическая ассоциация заявила, что ограничение сна является фактором риска неблагоприятных кардиометаболических профилей и исходов. Организация рекомендует здоровый сон для идеального здоровья сердца, а также другие известные факторы, такие как артериальное давление, уровень холестерина, диета, уровень глюкозы, вес, курение и физическая активность. [95] Центры по контролю и профилактике заболеваний отметили, что взрослые, которые спят менее семи часов в день, чаще страдают хроническими заболеваниями, включая сердечный приступ, ишемическую болезнь сердца и инсульт, по сравнению с теми, у кого достаточное количество сна. спать. [96]
В исследовании, в котором приняли участие более 160 000 здоровых взрослых, не страдающих ожирением, субъекты, которые сами сообщали о продолжительности сна менее шести часов в день, подвергались повышенному риску развития множественных кардиометаболических факторов риска. У них отмечалось повышенное центральное ожирение, повышенный уровень глюкозы натощак, гипертония, низкий уровень липопротеинов высокой плотности, гипертриглицеридемия и метаболический синдром. Наличие или отсутствие симптомов бессонницы не повлияло на продолжительность сна в этом исследовании. [97]
Биобанк Соединенного Королевства изучил почти 500 000 взрослых, у которых не было сердечно-сосудистых заболеваний, и у субъектов, которые спали менее шести часов в день, риск развития инфаркта миокарда (ИМ) был связан с 20-процентным увеличением в течение семилетнего наблюдения. период. Интересно, что длительная продолжительность сна более девяти часов в сутки также была фактором риска. [98]
Среди множества последствий для здоровья, которые может вызвать лишение сна, одним из них является нарушение работы иммунной системы. Хотя это еще не совсем понятно, исследователи полагают, что сон необходим для обеспечения достаточной энергии для работы иммунной системы и обеспечения возникновения воспаления во время сна. Кроме того, так же, как сон может укрепить память в мозгу человека, он может помочь укрепить память иммунной системы или адаптивного иммунитета . [99] [100]
Качество сна напрямую связано с уровнем иммунитета. Команда под руководством профессора Коэна из Университета Карнеги-Меллон в США обнаружила, что даже небольшое нарушение сна может повлиять на реакцию организма на вирус простуды. У людей с лучшим качеством сна было значительно больше Т- и В-лимфоцитов в крови, чем у людей с плохим качеством сна. Эти два лимфоцита являются основным органом иммунной функции в организме человека. [101]
Достаточное количество сна улучшает эффективность вакцин, использующих адаптивный иммунитет. Когда вакцины подвергают организм воздействию ослабленного или деактивированного антигена, организм инициирует иммунный ответ. Иммунная система учится распознавать этот антиген и атаковать его при повторном воздействии на него в будущем. Исследования показали, что люди, которые не спят ночь после прививки, с меньшей вероятностью разовьют правильный иммунный ответ на вакцину, и иногда им даже потребуется вторая доза. [ нужна цитата ] Люди, которые лишены сна, как правило, также не предоставляют своему организму достаточно времени для формирования адекватной иммунологической памяти и, таким образом, не могут получить пользу от вакцинации. [99]
Люди, которые спят менее шести часов в сутки, более восприимчивы к инфекциям и с большей вероятностью подхватят простуду или грипп. Недостаток сна также может продлить время восстановления пациентов в отделении интенсивной терапии (ОИТ). [99] [102] [103]
Недостаток сна может вызвать дисбаланс нескольких гормонов, которые имеют решающее значение для увеличения веса. Недостаток сна повышает уровень грелина (гормона голода) и снижает уровень лептина (гормона сытости), что приводит к усилению чувства голода и стремлению к высококалорийной пище. [104] [105] Потеря сна также связана со снижением уровня гормона роста и повышенным уровнем кортизола, которые связаны с ожирением. Люди, которые не высыпаются достаточно, также могут чувствовать сонливость и усталость в течение дня и меньше заниматься физическими упражнениями. Ожирение также может привести к ухудшению качества сна. У людей с избыточным весом или ожирением могут возникнуть обструктивное апноэ во сне, гастроэзофагеальная рефлюксная болезнь (ГЭРБ), депрессия, астма и остеоартрит, и все это может нарушить хороший ночной сон. [106]
У крыс длительное и полное лишение сна увеличивало как потребление пищи, так и расход энергии, что приводило к потере веса и, в конечном итоге, к смерти. [107] В этом исследовании выдвигается гипотеза о том, что умеренный хронический дефицит сна , связанный с привычным коротким сном, связан с повышенным аппетитом и расходом энергии, при этом уравнение склоняется в сторону потребления пищи, а не расходов в обществах, где высококалорийная пища доступна свободно. [105]
Было высказано предположение, что люди, испытывающие кратковременные ограничения сна, перерабатывают глюкозу медленнее, чем люди, спят полные 8 часов, что увеличивает вероятность развития диабета 2 типа . [108] Плохое качество сна связано с высоким уровнем сахара в крови у пациентов с диабетом и предиабетом, но причинно-следственная связь до конца не изучена. Исследователи подозревают, что лишение сна влияет на инсулин, кортизол и окислительный стресс, которые впоследствии влияют на уровень сахара в крови. Лишение сна может повысить уровень грелина и снизить уровень лептина . Люди, которые спят недостаточное количество времени, с большей вероятностью будут жаждать еды, чтобы компенсировать недостаток энергии. Эта привычка может повысить уровень сахара в крови и подвергнуть их риску ожирения и диабета. [109]
В 2005 году исследование с участием более 1400 участников показало, что участники, которые обычно спали меньше часов, с большей вероятностью имели связь с диабетом 2 типа . [110] Однако, поскольку это исследование было просто корреляционным, направление причины и следствия между недостаточным сном и диабетом остается неопределенным. Авторы указывают на более раннее исследование, которое показало, что экспериментальное, а не привычное ограничение сна приводило к нарушению толерантности к глюкозе (НТГ). [111]
Национальный фонд сна выявил несколько предупреждающих признаков того, что водитель опасно утомлен. К ним относятся опущение окна, включение радио, проблемы с удержанием глаз открытыми, кивки головой, смещение с полосы движения и мечтания. Особому риску подвергаются одинокие водители с полуночи до 6:00 утра [112].
Недостаток сна может негативно повлиять на общую работоспособность и привести к крупным несчастным случаям со смертельным исходом. Во многом из-за крушения рейса 3407 Colgan Air в феврале 2009 года , в результате которого погибло 50 человек и частично было связано с усталостью пилотов, ФАУ пересмотрело свои процедуры, чтобы гарантировать, что пилоты достаточно отдохнули. Авиадиспетчеры оказались под пристальным вниманием, когда в 2010 году произошло 10 случаев, когда диспетчеры засыпали во время смены. Обычная практика смены на разворот привела к лишению сна и стала фактором, способствующим всем инцидентам, связанным с управлением воздушным движением. ФАУ пересмотрело свою практику смены смен, и результаты показали, что диспетчеры плохо отдыхают. [113] Исследование 2004 года также показало, что ординаторы, которые спали менее четырех часов в сутки, допускали более чем в два раза больше ошибок, чем 11% опрошенных ординаторов, которые спали более семи часов в сутки. [114]
Двадцать четыре часа непрерывного лишения сна приводят к выбору менее сложных математических задач без снижения субъективных оценок усилий, приложенных к выполнению задачи. [ нужна цитата ] Естественная потеря сна влияет на выбор повседневных задач, так что чаще всего выбираются задачи, не требующие больших усилий. [ нужна цитата ] Подростки , которые меньше спят, демонстрируют меньшую готовность заниматься спортом, требующим усилий за счет тонкой координации движений и внимания к деталям. [115] [116]
Сильная депривация сна имитирует психоз: искаженное восприятие может привести к неадекватным эмоциональным и поведенческим реакциям. [117]
Астронавты сообщали об ошибках в работе и снижении когнитивных способностей в периоды продолжительного рабочего времени и бодрствования, а также о потере сна, вызванной нарушением циркадных ритмов и факторами окружающей среды. [118]
Одно исследование показало, что лишение сна всего за одну ночь может вызвать тахикардию — состояние, при котором частота сердечных сокращений превышает 100 ударов в минуту (на следующий день). [119] [120]
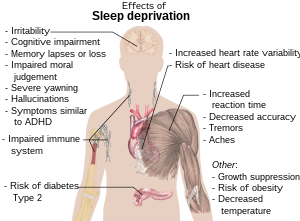
Как правило, лишение сна может облегчить или усилить: [121]
Лишение сна может вызвать симптомы, подобные:
Пациенты с депривацией сна могут жаловаться на симптомы и признаки недостаточности сна, такие как усталость, сонливость, сонливость при вождении и когнитивные трудности. Недостаточность сна может легко остаться незамеченной и недиагностированной, если только врачи специально не спросят пациентов об этом. [137]
Несколько вопросов имеют решающее значение для оценки продолжительности и качества сна, а также причины лишения сна. Характер сна (типичное время отхода ко сну или время подъема в будние и выходные дни), посменная работа и частота дневного сна могут выявить прямую причину плохого сна, а качество сна следует обсудить, чтобы исключить любые заболевания, такие как обструктивное апноэ во сне и беспокойное состояние. синдром ног . [137]
Дневники сна полезны для предоставления подробной информации о режиме сна. Они недороги, легко доступны и просты в использовании. Дневники могут быть простыми, например 24-часовой журнал, в котором будет отмечаться время сна, или могут быть подробными и включать другую важную информацию. [138] [139] Анкеты сна, такие как опросник времени сна (STQ), могут использоваться вместо дневников сна, если есть какие-либо опасения по поводу соблюдения пациентом режима лечения. [140]
Актиграфия — полезный объективный инструмент, который можно носить на запястье, если достоверность дневников сна или опросников, сообщаемых самими пациентами, сомнительна. Актиграфия работает путем регистрации движений и использования компьютеризированных алгоритмов для оценки общего времени сна, задержки начала сна, количества бодрствований после начала сна и эффективности сна. Некоторые устройства оснащены датчиками освещенности для определения воздействия света. [141] [142] [143] [144]
Хотя существует множество причин лишения сна, существуют некоторые фундаментальные меры, которые способствуют улучшению качества сна, как предлагают такие организации, как Центры по контролю и профилактике заболеваний , Национальный институт здравоохранения , Национальный институт старения и Американская академия здравоохранения. Семейные врачи . Исторически гигиена сна, как ее впервые с медицинской точки зрения определил Хаури в 1977 году [145] , была стандартом для формирования здоровых привычек сна, но данные, появившиеся с 2010-х годов, свидетельствуют о том, что они неэффективны как для людей с бессонницей [146], так и для людей. без. [147] Ключевым моментом является внедрение более здоровых привычек сна, также известных как гигиена сна . [148] Рекомендации по гигиене сна включают установление фиксированного графика сна, осторожный сон, поддержание условий сна, способствующих сну (прохладная температура, ограниченное воздействие света и шума, удобные матрасы и подушки), ежедневные физические упражнения, отказ от алкоголя, сигарет, кофеин и обильную пищу вечером, успокаиваясь и избегая использования электронных устройств или физической активности перед сном, а также вставая с постели, если не можете заснуть. [149]
При длительном недобровольном лишении сна когнитивно-поведенческая терапия бессонницы (КПТ-i) рекомендуется в качестве лечения первой линии после исключения физического диагноза (например, апноэ во сне). [146] КПТ-i содержит пять различных компонентов: когнитивную терапию, контроль стимулов, ограничение сна, гигиену сна и релаксацию. Поскольку этот подход имеет минимальные побочные эффекты и долгосрочную пользу, его часто предпочитают (хронической) лекарственной терапии. [150]
Существует несколько стратегий, которые помогают повысить бдительность и противодействовать последствиям лишения сна. Кофеин часто используется в течение коротких периодов времени, чтобы улучшить бодрствование при острой депривации сна; однако кофеин менее эффективен при регулярном приеме. [151] Другие стратегии, рекомендованные Американской академией медицины сна, включают профилактический сон перед депривацией, дневной сон, другие стимуляторы и их комбинации. Однако единственный надежный и безопасный способ борьбы с лишением сна — это увеличить продолжительность ночного сна. [152]
Лишение сна может быть использовано для того, чтобы дезориентировать жертв насилия и подготовить их к жестокому контролю . [153] [154]
Лишение сна может использоваться в качестве средства допроса, что привело к судебным разбирательствам о том, является ли этот метод формой пытки . [155]
При использовании одной из методик допроса субъекта можно было держать бодрствующим в течение нескольких дней, а когда ему наконец позволяли заснуть, его внезапно разбудили и допросили. Менахем Бегин , премьер-министр Израиля с 1977 по 1983 год, описал свой опыт лишения сна в качестве узника НКВД в Советском Союзе следующим образом:
В голове допрашиваемого начинает формироваться дымка. Дух его смертельно утомлен, ноги шатаются, и у него есть одно единственное желание: спать... Всякий, испытавший это желание, знает, что с ним не сравнимы даже голод и жажда. [156]
Лишение сна было одним из пяти методов, использовавшихся британским правительством в 1970-х годах. Европейский суд по правам человека постановил, что эти пять методов «не вызывали страданий той интенсивности и жестокости, которые подразумеваются под словом пытка… [но] представляли собой практику бесчеловечного и унижающего достоинство обращения », что является нарушением Европейской конвенции . по правам человека . [157]
В августе 2002 года Министерство юстиции США опубликовало четыре памятки с описанием методов допроса, используемых Центральным разведывательным управлением . Сначала они описали 10 методов, использованных при допросе Абу Зубайды , специалиста по логистике террористов, включая лишение сна. В меморандумах, подписанных Стивеном Г. Брэдбери в мае 2005 года, утверждалось, что принудительное лишение сна на срок до 180 часов ( 7+1 ⁄ дня ) [158] [159] путем приковывания заключенного в подгузниках к потолку не является пыткой, [160] а сочетание нескольких методов допроса (включая лишение сна) не представляет собой пытку в соответствии с законодательством США. [161] [162] Эти меморандумы были аннулированы и отозваны в течение первых месяцев правления администрации Обамы. [158]
Вопрос о крайнем использовании лишения сна в качестве пытки имеет сторонников с обеих сторон. В 2006 году генеральный прокурор Австралии Филип Раддок заявил, что лишение сна не является пыткой. [163] Николь Биске, пресс-секретарь Amnesty International Australia, изложила мнение своей организации следующим образом: «По крайней мере, лишение сна жестоко, бесчеловечно и унижает достоинство. Если его применять в течение длительного периода времени, это пытка». [164]
Исследования показывают, что ограничение сна имеет некоторый потенциал для лечения депрессии . [10] У людей с депрессией, как правило, раньше наступает фаза быстрого сна с повышенным количеством быстрых движений глаз; поэтому мониторинг ЭЭГ пациентов и пробуждение их во время быстрого сна, по-видимому, оказывают терапевтический эффект , облегчая депрессивные симптомы. [165] Этот вид лечения известен как бодрствующая терапия . Хотя около 60% пациентов демонстрируют немедленное выздоровление при лишении сна, у большинства пациентов на следующую ночь возникает рецидив. Было показано, что этот эффект связан с увеличением нейротрофического фактора головного мозга (BDNF). [166] Комплексная оценка метаболома человека при лишении сна в 2014 году показала, что уровень 27 метаболитов увеличивается после 24 часов бодрствования, и предположило, что серотонин , триптофан и таурин могут способствовать антидепрессивному эффекту. [167]
Частоту рецидивов можно снизить, комбинируя лишение сна с приемом лекарств или сочетанием светотерапии и фазового продвижения (ложиться спать значительно раньше обычного времени). [168] [169] Многие трициклические антидепрессанты подавляют быстрый сон, что дает дополнительные доказательства связи между настроением и сном. [170] Аналогичным образом было показано , что транилципромин полностью подавляет быстрый сон в адекватных дозах.
Лишение сна может применяться на короткий период времени при лечении бессонницы . Было показано, что некоторые распространенные расстройства сна реагируют на когнитивно-поведенческую терапию бессонницы . Когнитивно-поведенческая терапия бессонницы представляет собой многокомпонентный процесс, который состоит из терапии контроля стимулов, терапии ограничения сна (СТО) и терапии гигиены сна. [171] Одним из компонентов является контролируемый режим «ограничения сна» с целью восстановления гомеостатического стремления ко сну и поощрения нормальной «эффективности сна». [172] Терапия контроля стимулов предназначена для ограничения поведения, направленного на то, чтобы подготовить организм ко сну в постели. [171] Основная цель контроля стимулов и терапии ограничения сна — создать связь между постелью и сном. Хотя терапия с ограничением сна показывает эффективность при применении в качестве элемента когнитивно-поведенческой терапии, ее эффективность еще предстоит доказать, когда она используется отдельно. [173] [150] Гигиена сна призвана помочь пациентам развить и поддерживать хорошие привычки сна. Однако терапия гигиены сна бесполезна, если ее использовать в качестве монотерапии без сочетания терапии контроля стимулов и терапии ограничения сна. [171] [146] Световая стимуляция влияет на супраоптическое ядро гипоталамуса, контролируя циркадный ритм и подавляя секрецию мелатонина шишковидной железой. Светотерапия может улучшить качество сна, повысить его эффективность и продлить продолжительность сна, помогая установить и закрепить регулярные циклы сна и бодрствования. Светотерапия – это естественное, простое и недорогое лечение, не приводящее к остаточным эффектам или толерантности. Побочные реакции включают головные боли и усталость глаз, а также могут вызывать манию. [174]
Помимо когнитивно-поведенческого лечения бессонницы, обычно существует четыре подхода к лечению бессонницы с медицинской точки зрения. Это достигается за счет использования барбитуратов, бензодиазепинов и агонистов бензодиазепиновых рецепторов. Барбитураты не считаются основным источником лечения из-за того, что они имеют низкий терапевтический индекс, в то время как показано, что агонисты мелатонина имеют более высокий терапевтический индекс. [171]
Лишение сна прочно вошло в военную культуру. Это распространено во всех силах и особенно серьезно для военнослужащих, работающих в условиях высокого уровня конфликта. [175] [176]
Лишение сна использовалось военными в учебных программах для подготовки личного состава к боевым действиям, когда правильный график сна нереалистичен. Лишение сна используется для создания другого графика расписания, выходящего за рамки обычного 24-часового дня. Лишение сна имеет решающее значение в тренировочных играх, таких как упражнения «Сохранить в памяти», где сотрудники учатся запоминать все, что они могут, находясь в состоянии сильного физического и умственного стресса, и быть в состоянии описать настолько подробно, насколько они могут вспомнить, то, что они помнят, увидев несколько дней спустя. . Лишение сна используется в тренировках для подготовки солдат, которые привыкли спать только на несколько часов или минут в случайном порядке, когда это возможно. [ нужна цитата ]
DARPA инициировало исследование сна, чтобы создать очень выносливого солдата, способного выдерживать чрезвычайно длительное бодрствование, вдохновленное недельной бессонницей воробья с белой короной во время миграции, в то время, когда еще не было понятно, что перелетные птицы на самом деле спят половиной своего мозга . Эта цель была направлена как на создание «суперсолдата», способного «прожить без сна минимум семь дней, а в долгосрочной перспективе, возможно, как минимум вдвое дольше, сохраняя при этом высокий уровень умственной и физической работоспособности», так и на создание повысить производительность труда персонала, лишенного сна. Военные эксперименты со сном проводились на комбатантах и заключенных, например, в Гуантанамо, где контролируемое освещение сочетается с методами пыток для манипулирования сенсорными ощущениями. Крэри подчеркивает, как постоянное освещение и устранение различий между днем и ночью создают то, что он определяет как «время безразличия», используя управление освещением как форму психологического контроля. [177] [178]
Однако с тех пор исследования оценили влияние лишения сна на военную культуру. Опросы персонала выявили общие проблемы, такие как недостаточный сон, усталость и нарушение дневного функционирования, что влияет на оперативную эффективность и реинтеграцию после развертывания. Эти проблемы со сном повышают риск серьезных психических расстройств, включая посттравматическое стрессовое расстройство и депрессию. Раннее вмешательство имеет решающее значение. Несмотря на многообещающие перспективы, внедрение когнитивно-поведенческой и образно-репетиционной терапии бессонницы остается сложной задачей. Задокументировано несколько громких военных происшествий, вызванных частично или полностью лишением сна личного состава. Военные уделяют приоритетное внимание обучению сна, а в недавних армейских руководствах важность сна приравнивается к питанию и физическим упражнениям. Военно-морской флот, особенно под влиянием отставного капитана Джона Кордла, активно экспериментировал с графиком дежурства, чтобы привести жизнь на корабле в соответствие с циркадными потребностями моряков, что привело к улучшению режима сна, особенно на подводных лодках, чему способствовали текущие исследования в Военно-морской аспирантуре. Графики вахты с более длительными и надежными интервалами отдыха в настоящее время являются нормой для подводных лодок США и рекомендуемым вариантом для надводных кораблей. [175] [176]
Помимо лишения сна, смещение циркадных ритмов, с которым часто сталкиваются экипажи подводных лодок, вызывает ряд долгосрочных проблем со здоровьем и снижение когнитивных функций. [179]
Журнал National Geographic сообщил, что требования работы, общественной деятельности, а также наличие 24-часовых домашних развлечений и доступа в Интернет заставили людей спать меньше, чем в досовременные времена. [180] USA Today сообщила в 2007 году, что большинство взрослых в США спят примерно на час меньше, чем в среднем 40 лет назад. [181]
Другие исследователи поставили под сомнение эти утверждения. В редакционной статье журнала «Сон » 2004 года говорится, что, согласно имеющимся данным, среднее количество часов сна в 24-часовом периоде среди взрослых существенно не изменилось за последние десятилетия. Более того, редакционная статья предполагает, что существует определенный диапазон нормального времени сна, необходимого здоровым взрослым людям, и многие показатели, используемые для предположения о хронической сонливости среди населения в целом, не выдерживают научной проверки. [182]
Сравнение данных, собранных в рамках исследования использования времени в США с 1965 по 1985 и 1998–2001 годы, проведенного Бюро статистики труда, показало, что среднее количество сна, дневного сна и отдыха среднего взрослого американца изменилось в меньшей степени. более 0,7%, с медианы 482 минут в день с 1965 по 1985 год до 479 минут в день с 1998 по 2001 год. [183] [184]
Рэнди Гарднер является обладателем научно подтвержденного рекорда самого длительного периода времени, когда человек намеренно обходился без сна, не используя никаких стимуляторов . Гарднер бодрствовал 264 часа (11 дней), побив предыдущий рекорд в 260 часов, установленный Томом Раундсом из Гонолулу . [117] Капитан-лейтенант Джон Дж. Росс из отдела медицинских нейропсихиатрических исследований ВМС США позже опубликовал отчет об этом событии, который стал хорошо известен среди исследователей депривации сна. [117] [185] [186]
Мировой рекорд Гиннеса составляет 449 часов (18 дней 17 часов), установленный Морин Уэстон из Питерборо , Кембриджшир , в апреле 1977 года в марафоне на кресле-качалке. [185]
Заявления о полном лишении сна на протяжении многих лет делались несколько раз, [187] [188] [189] , но ни одно из них не было научно подтверждено. [190] Заявления о частичном лишении сна лучше документированы. Например, первоначально сообщалось, что Ретт Лэмб из Санкт-Петербурга, штат Флорида , вообще не спал, но на самом деле у него было редкое заболевание, позволяющее ему спать только один-два часа в день в течение первых трех лет его жизни. У него была редкая аномалия, называемая мальформацией Арнольда-Киари , при которой ткань головного мозга выступает в позвоночный канал, а череп оказывает давление на выступающую часть мозга. Мальчика прооперировали во Вседетской больнице Санкт-Петербурга в мае 2008 года. Два дня после операции он проспал всю ночь. [191] [192]
Французский эксперт по сну Мишель Жуве и его команда сообщили о случае пациента, который был квазилишён сна в течение четырех месяцев, что подтверждается повторными полиграфическими записями, показывающими менее 30 минут сна (1 стадии ) в сутки, состояние, которое они назвали «агрипния». У 27-летнего мужчины была фибриллярная хорея Морвана — редкое заболевание, которое приводит к непроизвольным движениям и, в данном конкретном случае, к сильной бессоннице . Исследователи обнаружили, что лечение 5-HTP восстанавливает почти нормальные стадии сна. Однако через несколько месяцев после выздоровления пациент умер во время рецидива, который не поддавался лечению 5-HTP. Причиной смерти стал отек легких. Несмотря на сильную бессонницу, психологическое обследование не выявило никаких признаков когнитивных нарушений, за исключением некоторых галлюцинаций . [193]
Фатальная бессонница — это нейродегенеративное заболевание, которое в конечном итоге приводит к полной неспособности пройти первую стадию медленного сна . Помимо бессонницы у пациентов могут наблюдаться приступы паники, паранойя, фобии, галлюцинации, быстрая потеря веса и деменция . Смерть обычно наступает в период от 7 до 36 месяцев от начала заболевания.
Последняя рецензия: 14 сентября 2022 г. Источник: Национальный центр профилактики хронических заболеваний и укрепления здоровья, Отдел здравоохранения населения.
Хотя оба состояния [полное и частичное СД] вызывают ряд негативных эффектов, включая нарушения когнитивных функций, лежащие в их основе механизмы, по-видимому, несколько различаются.
По этой причине конференция НИЗ [2005 г.] рекомендовала термин «коморбидная бессонница» как предпочтительную альтернативу термину «вторичная бессонница».
Существуют две основные категории бессонницы: первичная бессонница и коморбидная бессонница.