Бронхоэктатическая болезнь — заболевание , при котором происходит стойкое увеличение частей воздухоносных путей легких . [5] Симптомы обычно включают хронический кашель с выделением слизи . [3] Другие симптомы включают одышку , кашель с кровью и боль в груди. [2] Также могут возникнуть хрипы и стуки ногтей . [2] Люди с этим заболеванием часто заболевают легочными инфекциями . [8]
Бронхоэктазы могут быть результатом ряда инфекционных и приобретенных причин, включая корь , [11] пневмонию , туберкулез , проблемы иммунной системы , а также генетическое заболевание муковисцидоз . [12] [3] [13] Почти во всех случаях муковисцидоз в конечном итоге приводит к тяжелым бронхоэктазам. [14] Причина у 10–50% больных без муковисцидоза неизвестна. [3] Механизм заболевания – нарушение работы дыхательных путей из-за чрезмерной воспалительной реакции. [3] Пораженные дыхательные пути ( бронхи ) увеличиваются и, следовательно, теряют способность очищать секрет. [3] Эти выделения увеличивают количество бактерий в легких, что приводит к закупорке дыхательных путей и дальнейшему разрушению дыхательных путей. [3] Оно классифицируется как обструктивное заболевание легких , наряду с хронической обструктивной болезнью легких и астмой . [15] Диагноз подозревается на основании симптомов и подтверждается с помощью компьютерной томографии . [7] Посевы выделяемой слизи могут быть полезны для определения лечения у тех, у кого наблюдается острое ухудшение состояния, по крайней мере, один раз в год. [7]
Периоды ухудшения могут возникать из-за инфекции. [8] В этих случаях рекомендуются антибиотики . [8] Обычно используемые антибиотики включают амоксициллин , эритромицин или доксициклин . [16] Антибиотики, такие как эритромицин, также могут использоваться для предотвращения ухудшения заболевания. [3] [17] Также рекомендуются методы очистки дыхательных путей, разновидность физиотерапии . [18] Лекарства для расширения дыхательных путей и ингаляционные стероиды могут использоваться при внезапном ухудшении состояния, но исследований по определению эффективности не проводилось. [3] [19] Также нет исследований по использованию ингаляционных стероидов у детей. [19] Хирургическое вмешательство, хотя и широко применяется, недостаточно изучено. [20] [3] Трансплантация легких может быть вариантом для пациентов с очень тяжелым заболеванием. [9]
Заболевание поражает от 1 на 1000 до 1 на 250 000 взрослых. [10] Заболевание чаще встречается у женщин и увеличивается с возрастом. [3] С 1950-х годов, с появлением антибиотиков, это заболевание стало менее распространенным. [10] Это более распространено среди определенных этнических групп (например, коренного населения в США). [10] Впервые он был описан Рене Лаэннеком в 1819 году. [3] Экономические затраты в Соединенных Штатах оцениваются в 630 миллионов долларов в год. [3]

Симптомы бронхоэктатической болезни обычно включают кашель с частым выделением зеленой или желтой мокроты , продолжающийся от месяцев до лет. [3] Другие распространенные симптомы включают затрудненное дыхание , хрипы (свистящий звук при дыхании) и боль в груди . Могут возникнуть обострения симптомов, эти обострения чаще возникают при запущенном или тяжелом заболевании. [21] При бронхоэктазах могут наблюдаться системные симптомы, включая лихорадку, озноб, ночную потливость, усталость и потерю веса. [21] Бронхоэктатическая болезнь может также проявляться кашлем с кровью при отсутствии мокроты, что называется «сухими бронхоэктазами».
Обострения бронхоэктатической болезни проявляются усилением кашля, увеличением объема или сгущения мокроты длительностью не менее 48 часов, усилением одышки (одышки), усилением непереносимости физической нагрузки, повышенной утомляемостью или недомоганием и развитием кровохарканья. [21]
Люди часто сообщают о частых приступах «бронхита», требующих лечения повторными курсами антибиотиков. У людей с бронхоэктазами может возникнуть неприятный запах изо рта из-за активной инфекции. При осмотре при аускультации могут выслушиваться крепитации и хрипы на выдохе. Скрежетание ногтей — редкий симптом. [3]
К осложнениям бронхоэктатической болезни относятся серьезные заболевания, такие как дыхательная недостаточность и ателектаз : коллапс или закрытие легкого. Дыхательная недостаточность возникает, когда из легких в кровь поступает недостаточно кислорода. [22] Ателектаз возникает, когда один или несколько сегментов легких коллапсируют или не наполняются должным образом. Другие легочные осложнения включают абсцесс легкого и эмпиему . Сердечно-сосудистые осложнения включают легочное сердце , при котором происходит увеличение и недостаточность правых отделов сердца в результате заболевания легких. [23]
Существует множество причин, которые могут индуцировать или способствовать развитию бронхоэктатической болезни. Частота этих различных причин варьируется в зависимости от географического положения. [24] Муковисцидоз считается причиной почти в половине случаев. [3] Бронхоэктатическая болезнь без МВ известна как бронхоэктатическая болезнь без МВ. Исторически около половины всех случаев бронхоэктазов, не связанных с МВ, оказывались идиопатическими или без известной причины. [25] Однако более поздние исследования с более тщательной диагностикой выявили этиологию у 60–90% пациентов. [24] [26] [27]
Муковисцидоз является наиболее распространенным опасным для жизни аутосомно-рецессивным заболеванием в США и Европе. [28] Это генетическое заболевание , поражающее легкие , а также поджелудочную железу , печень , почки и кишечник . [29] Это вызвано мутациями в белке CFTR , хлоридном канале, экспрессируемом в эпителиальных клетках. [28] Заболевания легких возникают в результате закупорки дыхательных путей из-за накопления слизи, снижения мукоцилиарного клиренса и последующего воспаления . [30] На более поздних стадиях происходят изменения в структуре легких, такие как бронхоэктатическая болезнь. Примерно у 5–10% всех пациентов с муковисцидозом развиваются бронхоэктазы. [31]
Обструкция дыхательных путей может быть вызвана внутрипросветным образованием, например опухолью , или инородным телом . [32] Наличие обструкции дыхательных путей приводит к циклу воспаления. [3] Важно выявить наличие обструкции, поскольку хирургическая резекция часто приводит к излечению, если причиной является обструкция. [33] У взрослых аспирация инородного тела часто связана с измененным состоянием сознания. Инородное тело часто представляет собой непережеванную пищу, часть зуба или коронки . [34] Бронхоэктазы, возникающие в результате аспирации инородного тела, обычно возникают в правом легком, в нижней доле или в задних сегментах верхней доли. [35]
Ряд бактериальных, микобактериальных и вирусных инфекций легких связан с развитием бронхоэктазов. Бактериальные инфекции, обычно связанные с бронхоэктазами, включают P. aeruginosa , H. influenzae и S. pneumoniae . [3] Грамотрицательные бактерии поражаются чаще, чем грамположительные . [3] Перенесенные в анамнезе микобактериальные инфекции, такие как туберкулез , могут привести к повреждению дыхательных путей, что предрасполагает к бактериальной колонизации. [36] Тяжелые вирусные инфекции в детстве также могут привести к бронхоэктазам по аналогичному механизму. [37] У некоторых пациентов причиной являются нетуберкулезные микобактериальные инфекции, такие как Mycobacterium avium complex . [38] Недавние исследования также показали, что инфекции Nocardia причастны к бронхоэктатической болезни. [39]
Нарушения защитных сил организма, приводящие к бронхоэктазам, могут быть врожденными, например, при первичной цилиарной дискинезии , или приобретенными, например, при длительном применении иммунодепрессантов . [40] Кроме того, эти нарушения могут быть локализованы в легких или системны по всему телу. В этих состояниях иммунодефицита наблюдается ослабление или отсутствие реакции иммунной системы на тяжелые инфекции, которые неоднократно поражают легкие и в конечном итоге приводят к повреждению бронхиальной стенки. [41] ВИЧ/СПИД является примером приобретенного иммунодефицита, который может привести к развитию бронхоэктазов. [42]
Аллергический бронхолегочный аспергиллез (АБЛА) — воспалительное заболевание, обусловленное гиперчувствительностью к грибу Aspergillus fumigatus . [43] Его подозревают у пациентов с длительной астмой и симптомами бронхоэктатической болезни, такими как продуктивный слизисто-гнойный кашель. [44] При визуализации часто выявляются бронхоэктатические поражения периферических и центральных дыхательных путей, что необычно для пациентов с бронхоэктазами, вызванными другими заболеваниями. [45]
Некоторые аутоиммунные заболевания связаны с бронхоэктазами. В частности, у людей с ревматоидным артритом и синдромом Шегрена увеличивается частота бронхоэктазов. [46] [47] При этих заболеваниях симптомы бронхоэктазов обычно проявляются на более поздних стадиях заболевания. [48] Другие аутоиммунные заболевания, такие как язвенный колит и болезнь Крона, также связаны с бронхоэктазами. [49] Кроме того, реакция «трансплантат против хозяина» у пациентов, перенесших трансплантацию стволовых клеток, также может привести к бронхоэктазам. [40]
Бронхоэктатическая болезнь может быть вызвана: вдыханием аммиака и других токсичных газов, [50] хронической легочной аспирацией желудочной кислоты из-за пищеводного рефлюкса , [51] или грыжей пищеводного отверстия диафрагмы . [51]
Бронхоэктазы могут быть результатом врожденных нарушений, влияющих на подвижность ресничек или транспорт ионов . [52] Распространенной генетической причиной является муковисцидоз , который влияет на транспорт ионов хлорида . [28] Другой генетической причиной является первичная дискинезия ресничек , редкое заболевание, которое приводит к неподвижности ресничек и может привести к обратному расположению . [53] Когда situs inversus сопровождается хроническим синуситом и бронхоэктазами, это известно как синдром Картагенера . [54] Другие редкие генетические причины включают синдром Янга [55] и синдром Уильямса-Кэмпбелла . [56] Трахеобронхомегалия , или синдром Мурнье-Куна, представляет собой редкое заболевание, характеризующееся значительным расширением трахеобронхов и рецидивирующими инфекциями нижних дыхательных путей . [57] Было обнаружено, что люди с дефицитом альфа-1-антитрипсина особенно восприимчивы к бронхоэктазам из-за потери ингибирования фермента эластазы , расщепляющего эластин . [58] Это снижает способность альвеол возвращаться к нормальной форме во время выдоха. [59]
Причинная роль табачного дыма в развитии бронхоэктазов не доказана. [40] Тем не менее, курение табака может ухудшить функцию легких и ускорить прогрессирование уже имеющегося заболевания. [60] [61]

Для развития бронхоэктатической болезни необходимы два фактора: первоначальное повреждение легких (например, в результате инфекции, аутоиммунного разрушения легочной ткани или другого разрушения легочной ткани (как это наблюдается при гастроэзофагеальной рефлюксной болезни или аспирационных синдромах )), которое приводит к нарушению мукоцилиарный клиренс , обструкция или дефект защиты хозяина. [21] [3] Это запускает иммунный ответ хозяина со стороны нейтрофилов ( эластаз ), активных форм кислорода и воспалительных цитокинов , что приводит к прогрессирующему разрушению нормальной архитектуры легких. В частности, поражаются эластические волокна бронхов . [13] Результатом является необратимое аномальное расширение и разрушение стенок главных бронхов и бронхиол. [62]
Считается, что нарушение функции нейтрофилов играет роль в патогенезе бронхоэктазов. Нейтрофильные внеклеточные ловушки (НЭТ), представляющие собой внеклеточные волокна, секретируемые нейтрофилами и используемые для улавливания и уничтожения патогенов, гиперактивны при бронхоэктазах. Повышенная активность NET связана с более тяжелыми бронхоэктазами. [21] Нейтрофильная эластаза, которая представляет собой внеклеточный белок, секретируемый нейтрофилами для уничтожения патогенов, а также тканей хозяина, также гиперактивна во многих случаях бронхоэктазов. [21] Повышенная активность эластазы нейтрофилов также связана с худшими исходами и более тяжелым течением бронхоэктатической болезни. [21] Первоначальное повреждение легких при бронхоэктазах приводит к нарушению мукоцилиарного клиренса дыхательных путей легких, что приводит к застою слизистой оболочки. [21] Этот слизистый застой приводит к бактериальной колонизации бронхоэктазов, что приводит к активации нейтрофилов. [21] Эта активация нейтрофилов приводит к дальнейшему разрушению тканей и искажению дыхательных путей нейтрофилами в дополнение к прямому разрушению тканей патогенными бактериями. [21] Таким образом, деформированные, поврежденные дыхательные пути легких имеют нарушенный мукоцилиарный клиренс; что приводит к застою слизистой оболочки и бактериальной колонизации, что приводит к дальнейшей активации нейтрофилов и, таким образом, способствует самовоспроизводящемуся «порочному кругу» воспаления при бронхоэктазах. [21] Эта теория «порочного круга» является общепринятым объяснением патогенеза бронхоэктазов. [40]
Эндобронхиальный туберкулез обычно приводит к бронхоэктазам либо вследствие бронхиального стеноза , либо вторичной тракции вследствие фиброза. [35] Тракционные бронхоэктазы характерно поражают периферические бронхи (которые лишены хрящевой поддержки) в областях терминальной стадии фиброза. [63]
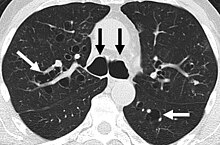
Целями диагностической оценки бронхоэктазов являются рентгенологическое подтверждение диагноза, выявление потенциально поддающихся лечению причин и функциональная оценка пациента. Комплексная оценка включает рентгенологическую визуализацию, лабораторные исследования и исследование функции легких . [64]
Лабораторные тесты, которые обычно являются частью первоначальной оценки, включают общий анализ крови , посев мокроты на бактерии, микобактерии и грибы , тестирование на муковисцидоз и определение уровня иммуноглобулинов . [65] Дополнительные тесты, которые иногда назначаются, включают тестирование на конкретные генетические нарушения . [62]
Функциональное тестирование легких используется для оценки и мониторинга функциональных нарушений, вызванных бронхоэктазами. Эти тесты могут включать спирометрию и тесты при ходьбе. [40] Обструктивное поражение легких является наиболее частым проявлением, но рестриктивное поражение легких можно наблюдать и на поздних стадиях заболевания. Гибкая бронхоскопия может быть выполнена при отрицательных результатах исследования мокроты и подозрении на очаговое обструкционное поражение. [32]
Рентгенография грудной клетки у большинства пациентов с бронхоэктазами является отклонением от нормы. Компьютерная томография рекомендуется для подтверждения диагноза, а также для описания распространения и степени тяжести заболевания. Рентгенологические данные включают расширение дыхательных путей, утолщение бронхиальной стенки и ателектаз . [66] Существует три типа бронхоэктазов, которые можно увидеть на компьютерной томографии, а именно цилиндрические, варикозные и кистозные бронхоэктазы. [67]
Для предотвращения бронхоэктатической болезни необходимо предотвратить легочные инфекции и повреждения легких, которые могут ее вызвать. [22] Детей необходимо прививать против кори , коклюша , пневмонии и других острых респираторных инфекций детского возраста. Кроме того, родителям следует быть внимательными, чтобы дети не вдыхали такие предметы, как кусочки еды или маленькие игрушки, которые могут застрять в дыхательных путях. [22] Всем пациентам с бронхоэктазами следует избегать курения и других токсичных паров и газов, чтобы уменьшить развитие инфекций (таких как бронхит ) и дальнейших осложнений. [68]
Лечение, позволяющее замедлить прогрессирование этого хронического заболевания, включает поддержание чистоты бронхиальных дыхательных путей и ослабление секреции с помощью различных форм очистки дыхательных путей . Стандартным лечением также является агрессивное лечение бронхиальных инфекций антибиотиками, чтобы предотвратить разрушительный цикл инфекции, повреждение бронхов и бронхиол и дальнейшее инфицирование. Обычно рекомендуется регулярная вакцинация против пневмонии , гриппа и коклюша . Здоровый индекс массы тела и регулярные посещения врача могут оказать благотворное влияние на профилактику прогрессирования бронхоэктатической болезни. Наличие гипоксемии , гиперкапнии , уровня одышки и рентгенологической степени может существенно влиять на уровень смертности от этого заболевания. [69]
Рекомендуется комплексный подход к лечению бронхоэктазов. [70] Важно установить, присутствует ли основная модифицируемая причина, такая как дефицит иммуноглобулина или дефицит альфа-1-антитрипсина . [70] Следующие шаги включают контроль инфекций и бронхиального секрета, устранение обструкции дыхательных путей, хирургическое удаление пораженных участков легких и предотвращение осложнений . [71]
Целью терапии очистки дыхательных путей является ослабление секрета и прерывание цикла воспаления и инфекции. [72] Методы очистки дыхательных путей облегчают затрудненное дыхание, кашель и помогают пациентам откашливать мокроту и слизистые пробки . [73] Для очистки дыхательных путей обычно используется ингаляционный агент ( гипертонический раствор ) в сочетании с физиотерапией грудной клетки , например, высокочастотными колебаниями грудной клетки . [3] Существует множество методов и устройств для очистки дыхательных путей. Выбор метода или устройства зависит от частоты и стойкости выделения мокроты, комфорта пациента, стоимости и способности пациента использовать метод или устройство с минимальным вмешательством в его образ жизни. [74] Техника активного цикла дыхания (ACBT), которую можно использовать с устройством для трепетания или без него, полезна при лечении людей с бронхоэктазами. [75] Муколитики, такие как дорназа альфа, не рекомендуются лицам с бронхоэктазами, не связанными с МВ. [3] Маннитол представляет собой гиперосмолярный агент, который, как полагают, увлажняет секрет дыхательных путей, однако клинические испытания его эффективности не продемонстрировали. [74]
Двумя наиболее часто используемыми классами противовоспалительных препаратов являются макролиды и кортикостероиды . [3]
Несмотря на то, что макролиды также являются антибиотиками, они оказывают иммуномодулирующее действие на воспалительную реакцию хозяина без системного подавления иммунной системы. [3] Эти эффекты включают изменение выработки слизи, ингибирование образования биопленок и подавление медиаторов воспаления . [40] Три крупных многоцентровых рандомизированных исследования показали снижение частоты обострений и улучшение кашля и одышки при использовании терапии макролидами. [65] Влияние побочных эффектов макролидов, таких как желудочно-кишечные симптомы , гепатотоксичность и повышенная устойчивость к противомикробным препаратам , требует постоянного рассмотрения и изучения. [17]
Терапия ингаляционными кортикостероидами может уменьшить выделение мокроты и уменьшить сужение дыхательных путей в течение определенного периода времени, помогая предотвратить прогрессирование бронхоэктазов. [19] Длительное применение высоких доз ингаляционных кортикостероидов может привести к неблагоприятным последствиям, таким как катаракта и остеопороз . [3] Не рекомендуется для регулярного применения у детей. [76] Одним из наиболее часто используемых методов лечения является дипропионат беклометазона . [77]
_tablets.jpg/440px-Zithromax_(Azithromycin)_tablets.jpg)
Антибиотики используются при бронхоэктатической болезни для уничтожения P. aeruginosa или MRSA , для подавления бремени хронической бактериальной колонизации и для лечения обострений. [3] Использование ежедневного перорального лечения немакролидными антибиотиками изучалось в небольших сериях случаев, но не в рандомизированных исследованиях. [65] Роль ингаляционных антибиотиков при бронхоэктатической болезни, не связанной с МВ, недавно изменилась благодаря двум рекомендациям общества и систематическому обзору, предлагающем терапевтические испытания ингаляционных антибиотиков у пациентов с тремя или более обострениями в год и P. aeruginosa в их мокроте. [78] [79] Варианты ингаляционных антибиотиков включают аэрозольный тобрамицин , ингаляционный ципрофлоксацин , аэрозольный азтреонам и аэрозольный колистин . [40] Однако при лечении ингаляционными антибиотиками, такими как ципрофлоксацин, возникает проблема, связанная с пребыванием в желаемой области инфицированных тканей легких в течение достаточного времени для обеспечения оптимального лечения. [80] Чтобы бороться с этим и продлить время пребывания антибиотика в легочной ткани, текущие исследования были направлены на разработку вдыхаемых наноструктурированных липидных носителей для антибиотиков. [80]
Некоторые клинические испытания показали пользу ингаляционных бронходилататоров у некоторых людей с бронхоэктазами. [3] У людей с продемонстрированной обратимостью бронходилататоров при спирометрии использование ингаляционных бронходилататоров приводило к улучшению одышки, кашля и качества жизни без какого-либо увеличения побочных эффектов. [64] Однако в целом недостаточно данных, чтобы рекомендовать использование бронхолитиков всем пациентам с бронхоэктазами. [81]
Основная роль хирургического вмешательства в лечении бронхоэктазов заключается в локализации заболевания с целью удаления сегментов легкого или контроля массивного кровохарканья . [40] Кроме того, хирургическое вмешательство используется для устранения обструкции дыхательных путей, которая способствует развитию бронхоэктазов. Цели консервативны и направлены на контроль конкретных проявлений заболевания, а не на излечение или устранение всех участков бронхоэктазов. [82] Ряды хирургических случаев показали низкую операционную смертность (менее 2%) и улучшение симптомов у большинства пациентов, выбранных для хирургического вмешательства. [83] Однако рандомизированных клинических исследований по оценке эффективности хирургического вмешательства при бронхоэктазах не проводилось. [82]
Результаты клинического исследования фазы 2 были опубликованы в 2018 году. [84] В плацебо-контролируемом двойном слепом исследовании, проведенном с участием 256 пациентов по всему миру, пациенты, получавшие бренсокатиб, сообщили о продлении времени до первого обострения, а также о снижении частоты ежегодных обострений.
Для прогнозирования тяжести заболевания и исходов бронхоэктатической болезни использовались две клинические шкалы; Индекс тяжести бронхоэктазов и шкала FACED. Шкала FACED использует ОФВ-1 (объем форсированного выдоха за 1 секунду), возраст пострадавшего, наличие хронической инфекции, степень заболевания (количество вовлеченных долей легких) и оценку по шкале одышки ( шкала одышки MRC ) для прогнозирования клинической картины. Исходы при бронхоэктазах. Индекс тяжести бронхоэктазов использует те же критерии, что и шкала FACED, в дополнение к критериям, связанным с количеством госпитализаций, ежегодными обострениями, колонизацией другими организмами и ИМТ (индексом массы тела) менее 18,5. Снижение ОФВ-1, увеличение возраста, наличие хронической инфекции (особенно псевдомонадной инфекции ), большая степень поражения легких, высокие оценки по шкале клинической одышки, увеличение числа госпитализаций, большое количество ежегодных обострений и ИМТ менее 18,5 приводят к более высокие баллы по обеим клиническим шкалам связаны с плохим прогнозом при бронхоэктазах; включая повышенную смертность. [21]
Распространенность и заболеваемость бронхоэктазами неясны, поскольку симптомы варьируют. [85] Заболевание поражает от 1 на 1000 до 1 на 250 000 взрослых. [10] Заболевание чаще встречается у женщин и пожилых людей. [3] В когортном исследовании Medicare в США, в котором приняли участие взрослые 65 лет и старше, распространенность бронхоэктазов составила 701 на 100 000 человек. [86] Аналогичный уровень распространенности бронхоэктазов был зарегистрирован в других странах, включая Китай, Германию, Великобританию, Испанию и Сингапур. [21] Лица с двойным диагнозом ХОБЛ и бронхоэктатической болезни с большей вероятностью будут курильщиками и с большей вероятностью будут госпитализированы по сравнению с лицами с бронхоэктазами без ХОБЛ. [86] С 1950-х годов, с появлением антибиотиков, это заболевание стало менее распространенным. [10] Это более распространено среди определенных этнических групп, таких как коренные народы . [10]
По оценкам, в Соединенных Штатах от 350 000 до 500 000 взрослых страдают бронхоэктазами. [87] В частности, дети коренного населения Австралии , Аляски , Канады и Новой Зеландии имеют значительно более высокие показатели, чем другие группы населения. [88] В целом, существует нехватка данных относительно эпидемиологии бронхоэктазов в Азии , Африке и Южной Америке . [88]
Распространенность и заболеваемость бронхоэктазами значительно возросли в 21 веке. В когортном анализе Medicare, состоящем из взрослых 65 лет и старше в США; ежегодные показатели диагностики увеличивались на 8,7% каждый год в период с 2000 по 2007 год. [3] [89] Такое большое увеличение диагностики бронхоэктазов может быть связано с более широким признанием заболевания (включая более широкое использование компьютерной томографии ) или это может быть связано с усилением основных причин бронхоэктатической болезни. [21]
Рене Лаэннек , человек, который изобрел стетоскоп , использовал свое изобретение, чтобы впервые обнаружить бронхоэктазы в 1819 году. [90]
Болезнь более подробно исследовала сэр Уильям Ослер , один из четырех профессоров-основателей больницы Джонса Хопкинса , в конце 1800-х годов. Предполагается, что сам Ослер умер от осложнений, вызванных невыявленной бронхоэктазией. В его биографиях упоминается, что на протяжении многих лет он часто болел тяжелыми инфекциями дыхательных путей. [91]
Термин «бронхоэктатическая болезнь» происходит от греческих слов «бронхия» (что означает «дыхательные пути») и эктазис ( что означает «расширение»). [92]
Джудит Дарем из австралийской группы The Seekers умерла от бронхоэктатической болезни 5 августа 2022 года в возрасте 79 лет. [93]