
Задержка начала лактации (ЗНЛ) характеризуется отсутствием обильной секреции молока (начала лактации) в течение первых 72 часов после родов. [1] [2] Это касается примерно 20–40% кормящих женщин, распространенность различается в разных группах населения. [3] [4]
Начало лактации (OL), также называемое стадией II лактогенеза или секреторной активации, [1] [4] является одной из трех стадий процесса выработки молока. [1] OL — это стадия, когда обильная выработка молока начинается после рождения доношенного ребенка. [5] [6] Она стимулируется резким прекращением выработки прогестерона и повышением уровня пролактина после полного изгнания плаценты . [5] [6] Другие две стадии выработки молока — это стадия I лактогенеза и стадия III лактогенеза. [1] Стадия I лактогенеза относится к началу синтетической способности молочных желез , на что указывает начало выработки молозива , которое происходит во время беременности. [1] [5] Стадия III лактогенеза относится к непрерывной выработке зрелого молока с девятого дня после родов до отлучения от груди . [5]
Позднее начало лактогенеза II может быть спровоцировано различными патофизиологическими, психологическими, внешними и смешанными причинами. [1] [5] [6] Задержка процесса связана с рядом осложнений, таких как чрезмерная потеря веса новорожденного [ кто? ] и раннее прекращение грудного вскармливания , что может привести к нежелательным последствиям для младенца и матери. [7] Эти проблемы можно решить с помощью различных вмешательств, направленных на основную причину задержки.
Женщины, у которых наблюдалась задержка ОЛ, сообщают об отсутствии типичных признаков начала, включая набухание груди, тяжесть в груди [6] и ощущение «прихода» грудного молока [8] в течение первых 72 часов после родов; тем не менее, некоторые отчеты предполагают, что ощущение «прихода молока (в грудь)» является результатом избыточной выработки молока. [8]
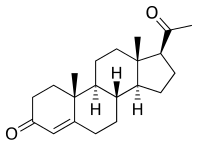
Клинически акушеры могут искать биомаркеры для определения начала лактации. Некоторые общие биомаркеры для определения секреторной активации включают:
Обратите внимание, что задержка начала лактогенеза II отличается от недостатка молока , когда наблюдается нормальное начало лактации, но грудное молоко вырабатывается в небольших и недостаточных количествах. [12]
Задержка начала лактации может быть результатом различных факторов, включая патофизиологические, психологические, внешние и смешанные факторы. [1] [5] [6]

Задержка фрагментов плаценты является результатом неудачного полного изгнания плаценты и способствует развитию DOL. [13] [17] Оставшиеся части плаценты продолжают секретировать прогестерон, что подавляет отток прогестерона и впоследствии препятствует началу лактогенеза II. [6] [18]
Успешное начало лактации после удаления фрагментов плаценты было отмечено в многочисленных тематических исследованиях. [19] Процедура расширения и выскабливания (D&C) была отмечена с выраженным терапевтическим эффектом для матерей, испытывающих задержку OL из-за задержки плаценты. [8]

Ожирение было отмечено как фактор риска, который имеет значительную связь с DOL, [2] [14], хотя различные исследования показали разные выводы относительно такой связи. [14] [20] Соответствующие отчеты показывают, что около трети женщин с избыточным весом и ожирением столкнулись с поздним приходом молока, по сравнению с примерно одной шестой частью среди женщин с нормальным индексом массы тела (ИМТ). [2] [14]
Одна из теорий, лежащих в основе задержки обильной выработки молока, заключается в том, что прогестерон, хранящийся в жировой ткани, приводит к повышению уровня прогестерона у женщин с ожирением или избыточным весом. [20] Это препятствует выводу прогестерона при рождении плаценты и, следовательно, нарушает механизм активации лактогенеза II. [2]
Другая теория связывает задержку лактогенеза II с большой грудью, что обычно наблюдается у тучных женщин. Женщины с большой грудью могут столкнуться с физическими трудностями при прикладывании младенца к груди, в то время как расположение тяжелой груди на груди младенца также может препятствовать успешному прикладыванию. [14] Неудачное прикладывание может привести к плохому сосанию младенцем, что может затруднить нейрогормональные реакции и впоследствии прервать секрецию лактогенных гормонов, что приведет к задержке секреторной активации. [14]
Стресс, испытываемый матерью во время родов, может спровоцировать DOL. [18] Уровень стресса может зависеть от таких факторов, как способ родов, их продолжительность и степень послеоперационной боли после кесарева сечения (кесарева сечения) . [14] Незапланированное кесарево сечение и длительные роды оказывают чрезмерное давление на мать и плод. [14] В этих случаях высокое воспринимаемое давление повышает уровень кортизола в организме. [18] [21] Повышенный уровень гормона стресса влияет на секрецию лактогенных гормонов у матери, что задерживает начало лактации. [22]
Женщины, перенесшие кесарево сечение, с большей вероятностью испытывают DOL по сравнению с женщинами, рожавшими естественным путем. [14] [18] Эта связь может быть результатом послеоперационной боли и стресса, связанных с экстренным кесаревым сечением или затяжными родами. [ 14] [18] Аналогичным образом, значительно большая доля матерей, родивших с помощью экстренного кесарева сечения, как сообщается, потерпела неудачу при первой попытке грудного вскармливания, чем женщины, рожавшие естественным путем или с помощью планового кесарева сечения. [23]
Материнский стресс также может быть вызван длительным разлучением матери и младенца после кесарева сечения в соответствии с больничными правилами [17] , когда младенца приходится переводить в палату для новорожденных [24] или помещать в отделение для новорожденных из-за незначительных заболеваний. [24] В обоих случаях длительный период разлуки является существенной проблемой для начала грудного вскармливания. [17]
Неоптимальные методы грудного вскармливания матерей и плодов также влияют на начало лактации. [15] В частности, исключительно искусственное вскармливание и низкое качество грудного вскармливания могут быть причиной DOL. [15] Матери, чьи дети полностью находятся на искусственном вскармливании с рождения, могут не получать адекватную нейрогормональную стимуляцию, необходимую для своевременного начала лактации, [25] учитывая, что частое сосание младенца, как показано, оказывает стимулирующее воздействие на секреторную активацию. [25] Между тем, качество грудного вскармливания в течение первых 48 часов после рождения, на которое указывают такие признаки успешной лактации, как дискомфорт сосков, обратно коррелирует с DOL. [9] Эту связь можно объяснить недостаточной стимуляцией сосков и опорожнением груди для стимуляции лактогенеза II в результате низкого качества грудного вскармливания. [9]
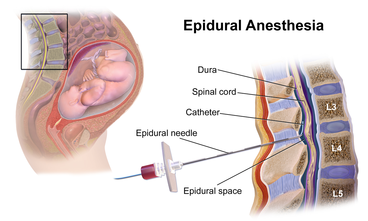
Прием обезболивающих препаратов во время родов увеличивает вероятность того, что матери испытают DOL примерно в 2–3 раза по сравнению с женщинами, не принимающими лекарства, [16] с более высокой частотой отсроченной OL среди матерей, перенесших неожиданное кесарево сечение. [16] Хотя связь между лекарствами и DOL еще не доказана, существует два предложенных механизма того, как прием таких лекарств может привести к позднему началу. Один из них заключается в том, что большинство анальгетиков являются жирорастворимыми , что подразумевает, что молекулы лекарств потенциально могут достигать плода, проходя через плаценту или через пуповину . [26] Это может оказывать седативное и депрессивное действие на плод, что может привести к неоптимальному поведению грудного вскармливания. [26] [27] Например, уменьшение сосания и снижение способности эффективно захватывать грудь, из-за чего начало грудного вскармливания может быть затруднено. [26] [27] Альтернативное объяснение заключается в том, что применение эпидуральной анестезии связано с более низким уровнем окситоцина в плазме у матерей, следовательно, со снижением рефлекса выброса молока . [16]
Первородящие или первые роды являются одним из наиболее очевидных факторов риска для отсроченного начала. [9] Отмечено, что распространенность этого состояния среди первородящих значительно выше, чем среди повторнородящих . [9] [28] Хотя полный механизм этой связи не ясен, его можно частично объяснить недостаточным опытом грудного вскармливания или физиологическими знаниями о нормальной лактации, [29] а также большой продолжительностью родов. Первородящие являются фактором риска затяжных родов, [30] которые связаны с более сильной болью в родах [30] и затянувшимся вторым периодом родов, оба из которых могут привести к повышенному стрессу у матери, что приводит к отсроченному началу. [4] [30]
Задержка начала лактации может иметь неблагоприятные последствия для матерей и младенцев, такие как неадекватное грудное вскармливание, чрезмерная потеря веса у новорожденных и сокращение продолжительности грудного вскармливания.
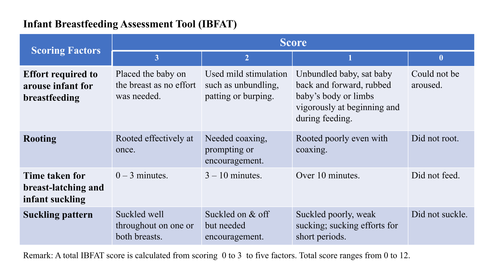
Исследования показали, что SIBB распространен среди младенцев, чьи матери испытывают задержку обильной выработки молока. [9] В большинстве этих исследований SIBB указывается при низком балле по шкале оценки грудного вскармливания младенцев (IBFAT). [31] Это указывает на корреляцию между DOL и низким потреблением молока, что может быть причиной недостаточного потребления питательных веществ младенцем в долгосрочной перспективе и приводить к неоптимальному росту и развитию. [9]
Потеря веса младенца, превышающая 10% от первоначального веса при рождении в течение первых 72 часов жизни, наблюдается у младенцев, чьи матери испытывают DOL. [9] Хотя потеря веса новорожденного является нормальным физиологическим процессом, при котором младенец выделяет дополнительную внеклеточную жидкость, накопленную до рождения, она, как правило, не должна превышать 10% от веса при рождении. [7] При задержке OL чрезмерная потеря веса, вероятно, является признаком и результатом неэффективной передачи молока, что впоследствии может привести к снижению выработки грудного молока из-за ингибирования лактации по принципу обратной связи (FIL). [32] [7]
Задержка лактогенеза II связана с более ранним прекращением грудного вскармливания и снижением уверенности матери в выработке грудного молока. [14] [33] Это в конечном итоге приводит к более раннему переходу на искусственную смесь. [33] Несмотря на то, что питание, получаемое из искусственной смеси, сопоставимо и достаточно для нормального физического роста младенца, материнское молоко остается лучшим источником питания младенца. [34] Всемирная организация здравоохранения рекомендовала выбирать исключительно грудное вскармливание в течение шести месяцев после родов, чтобы достичь оптимального здоровья младенца. [35] [36] Одним из обоснований этого предложения является то, что искусственная смесь не в полной мере поддерживает нормальную траекторию развития жировой ткани, что отражается в измененном развитии состава тела у младенцев, вскармливаемых смесью, по сравнению с младенцами, вскармливаемыми грудью. [37] Искусственное вскармливание также связано с плохими показателями здоровья в менее развитых странах, с более высокой смертностью от диареи и пневмонии среди детей, вскармливаемых искусственными смесями, чем среди детей, вскармливаемых грудью, из-за распространенности антисанитарной подготовки, оборудования и отсутствия чистой воды. [38] [39]
При подозрении на DOL вмешательство должно быть обусловлено причиной, с общей целью улучшения лактации. [8] Стратегии включают консультации по лактации, регулярное удаление молока из груди, стимуляцию сосков или хирургические процедуры для удаления задержанной плаценты. [ необходима цитата ]
Матери, испытывающие трудности с грудным вскармливанием, часто направляются к консультантам по грудному вскармливанию , прикрепленным к родильному отделению или детскому и семейному медицинскому центру. [9] Консультанты по грудному вскармливанию оказывают помощь в грудном вскармливании, проводят обучение и дают советы парам мать-ребенок, сталкивающимся с трудностями во время грудного вскармливания. [40] [41]
Например, консультанты проводят обучение сосанию. Это специальная техника, направленная на то, чтобы помочь младенцам, испытывающим трудности с координацией с волнообразными движениями языка , научиться правильной координации мышц при грудном вскармливании. [41] Кроме того, эти обученные специалисты могут вмешаться, поддерживая матерей в установлении долгосрочных целей грудного вскармливания, а также оказывая практическую помощь в грудном вскармливании. [40] Также замечено, что женщины с ожирением и женщины, перенесшие экстренное кесарево сечение, вероятно, не будут кормить грудью из-за страха перед DOL или неудачей грудного вскармливания. [14] [42] В таких случаях эффективное и устойчивое грудное вскармливание может быть начато в поддерживающей среде, что может быть достигнуто путем предоставления эмоциональных сессий [40] и информирования их о минимальном количестве молозива, выделяемого в первый день после родов, [29] чтобы повысить их уверенность в грудном вскармливании. [40]
.jpg/440px-Breast_Pump_(50265746936).jpg)

Лактация поддерживается за счет регулярного отложения молока и стимуляции сосков , что вызывает выброс пролактина и окситоцина из гипофиза . [6] Женщинам рекомендуется сцеживать молоко из груди каждые два-три часа, чтобы поддерживать стабильную выработку молока. [8]
Эффективные способы опорожнения груди включают сцеживание молока с помощью молокоотсоса больничного класса , поскольку сцеживание способствует полному опорожнению груди и ее стимуляции. [43] Этот процесс опорожнения должен начинаться примерно на третий день после родов, чтобы увеличить вероятность успешного установления лактогенеза. [43] [44]
Стимуляция соска может также быть достигнута путем прекращения лечения эстрогеном и его добавления. [45] Лечение эстрогеном может снизить чувствительность соска, что приводит к снижению высвобождения пролактина. [8] Таким образом, приостановка лечения эстрогеном может эффективно восстановить тактильную чувствительность соска к сосанию младенцем, тем самым активируя высвобождение лактогенных гормонов. [8] [45]
Удаление фрагментов плаценты необходимо, когда плацента не может быть изгнана путем естественного сокращения матки [13] . Это можно проиллюстрировать двумя сценариями, требующими разных методов лечения.
В ситуациях, когда фрагменты были отделены от матки, но еще не выведены, ручное извлечение будет выполнено путем непосредственного вытягивания отделившейся плаценты рукой, чтобы вывести ее из тела. [13] В то время как в случаях, когда фрагменты плаценты прочно прикреплены к стенке матки, дилатация и выскабливание являются окончательным и терапевтическим методом выбора. [8] После удаления оставшейся плаценты мать сможет восстановить ожидаемое снижение уровня прогестерона и инициировать начало лактации. [6] [18]
{{cite book}}: CS1 maint: отсутствует местоположение издателя ( ссылка ){{cite book}}: CS1 maint: отсутствует местоположение издателя ( ссылка ){{cite journal}}: CS1 maint: несколько имен: список авторов ( ссылка ) PMID 9513713{{cite book}}: CS1 maint: отсутствует местоположение издателя ( ссылка )