Лихорадка денге — это переносимое комарами заболевание , вызываемое вирусом денге , распространенное в тропических и субтропических районах. Часто протекает бессимптомно ; если появляются симптомы, то они обычно начинаются через 3–14 дней после заражения. Они могут включать высокую температуру , головную боль , рвоту , боли в мышцах и суставах , а также характерный зуд кожи и сыпь на коже . Выздоровление обычно занимает от двух до семи дней. В небольшой части случаев заболевание развивается в тяжелую лихорадку денге (ранее известную как геморрагическая лихорадка денге или шоковый синдром денге) [8] с кровотечением , низким уровнем тромбоцитов в крови , утечкой плазмы крови и опасно низким кровяным давлением . [1] [2]
Вирус денге имеет четыре подтвержденных серотипа ; заражение одним типом обычно дает пожизненный иммунитет к этому типу, но только кратковременный иммунитет к другим. Последующее заражение другим типом увеличивает риск серьезных осложнений. [9] Симптомы денге напоминают многие другие заболевания, включая малярию , грипп и Зика . [10] Для подтверждения диагноза доступны анализы крови, включая обнаружение вирусной РНК или антител к вирусу. [11]
Специального лечения лихорадки денге не существует. В легких случаях лечение направлено на устранение болевых симптомов. Тяжелые случаи лихорадки денге требуют госпитализации; лечение острой лихорадки денге является поддерживающим и включает прием жидкости либо через рот, либо внутривенно . [1] [2]
Денге распространяется несколькими видами самок комаров рода Aedes , в основном Aedes aegypti . [1] Инфекцию можно предотвратить путем уничтожения комаров и предотвращения укусов. [12] Были одобрены и коммерчески доступны два типа вакцины против денге . Dengvaxia стала доступна в 2016 году, но она рекомендуется только для предотвращения повторного заражения у лиц, которые были инфицированы ранее. [13] Вторая вакцина, Qdenga, стала доступна в 2022 году и подходит для взрослых, подростков и детей от четырех лет. [14]
Самые ранние описания вспышки лихорадки денге датируются 1779 годом; ее вирусная причина и распространение были поняты к началу 20 века. [15] Денге, уже эндемичная в более чем ста странах, распространяется из тропических и субтропических регионов на Пиренейский полуостров и южные штаты США, что отчасти объясняется изменением климата. [7] [16] Она классифицируется как забытая тропическая болезнь . [17] В 2023 году было зарегистрировано более 5 миллионов случаев заражения, из которых более 5000 человек умерли от денге. [7] Поскольку большинство случаев протекают бессимптомно или в легкой форме, фактическое число случаев заболевания денге и смертей занижено. [7]
Обычно люди, инфицированные вирусом денге, не имеют симптомов (80%) или имеют только легкие симптомы, такие как неосложненная лихорадка. [18] [19] У других заболевание протекает тяжелее (5%), и в небольшой доле оно опасно для жизни. [18] [19] Инкубационный период (время между заражением и появлением симптомов) составляет от 3 до 14 дней, но чаще всего он составляет от 4 до 7 дней. [20]
Характерными симптомами легкой лихорадки денге являются внезапная лихорадка, головная боль (обычно локализующаяся за глазами), мышечные и суставные боли, тошнота, рвота, опухшие железы и сыпь. [1] [12] Если это прогрессирует до тяжелой лихорадки денге, симптомами являются сильная боль в животе, постоянная рвота, учащенное дыхание, кровоточивость десен или носа, усталость, беспокойство, кровь в рвоте или стуле, сильная жажда, бледная и холодная кожа и чувство слабости. [1]
Течение инфекции делится на три фазы: лихорадочную, критическую и выздоровление. [21]
Лихорадочная фаза характеризуется высокой температурой (40 °C/104 °F) и связана с общей болью и головной болью; обычно она длится от двух до семи дней. [22] [1] Также могут быть тошнота, рвота, сыпь и боли в мышцах и суставах. [1]
Большинство людей выздоравливают в течение недели или около того. Примерно в 5% случаев симптомы ухудшаются и могут стать опасными для жизни. Это называется тяжелой лихорадкой денге (ранее называвшейся геморрагической лихорадкой денге или шоковым синдромом денге ). [21] [23] Тяжелая лихорадка денге может привести к шоку, внутреннему кровотечению, отказу органов и даже смерти. [24] Предупреждающие признаки включают сильную боль в животе, рвоту, затрудненное дыхание и кровь в носу, деснах, рвоте или стуле. [24]
В этот период происходит утечка плазмы из кровеносных сосудов, а также снижение количества тромбоцитов . [24] Это может привести к накоплению жидкости в грудной клетке и брюшной полости , а также к истощению жидкости в системе кровообращения и снижению кровоснабжения жизненно важных органов . [23]
Фаза восстановления обычно длится два-три дня. [23] Улучшение часто бывает поразительным и может сопровождаться сильным зудом и замедлением сердечного ритма . [23]
Осложнения после тяжелой лихорадки денге включают усталость, сонливость, головную боль, нарушение концентрации и ухудшение памяти. [21] [25] Беременная женщина, у которой развивается лихорадка денге, подвергается более высокому риску выкидыша , низкого веса при рождении и преждевременных родов . [26]
Дети и пожилые люди подвержены риску развития осложнений лихорадки денге по сравнению с другими возрастными группами; маленькие дети обычно страдают от более интенсивных симптомов. Сопутствующие инфекции тропическими болезнями [27], такими как вирус Зика [28], могут ухудшить симптомы и сделать выздоровление более сложным. [ необходима цитата ]
Вирус денге (DENV) — РНК-вирус семейства Flaviviridae ; род Flavivirus . Другие члены того же рода включают вирус желтой лихорадки , вирус Западного Нила и вирус Зика . Геном вируса денге (генетический материал) содержит около 11 000 нуклеотидных оснований , которые кодируют три структурные белковые молекулы (C, prM и E), которые образуют вирусную частицу , и семь других белковых молекул, которые необходимы для репликации вируса. [29] [30] Существует четыре подтвержденных штамма вируса, называемых серотипами , называемыми DENV-1, DENV-2, DENV-3 и DENV-4. Различия между серотипами основаны на их антигенности . [31]

Вирус денге чаще всего передается через укусы комаров рода Aedes , в частности A. aegypti . [32] Они предпочитают питаться в сумерках и на рассвете, [33] но могут укусить и таким образом распространить инфекцию в любое время суток. [34] Другие виды Aedes , которые могут передавать заболевание, включают A. albopictus , A. polynesiensis и A. scutellaris . Люди являются основным хозяином вируса, [35] но он также циркулирует среди нечеловекообразных приматов и может заражать других млекопитающих. [36] [37] Инфекция может быть приобретена через один укус. [38]
В течение 2–10 дней после заражения в крови человека будет содержаться высокий уровень вирусных частиц ( виремический период). Самка комара, которая питается кровью инфицированного хозяина, затем распространяет вирус в клетках, выстилающих его кишечник. [39] В течение следующих нескольких дней вирус распространяется на другие ткани, включая слюнные железы комара , и выделяется в его слюну. В следующий раз, когда комар будет есть, инфицированная слюна будет введена в кровоток его жертвы, таким образом распространяя болезнь. [40] Вирус, по-видимому, не оказывает пагубного воздействия на комара, который остается инфицированным на всю жизнь. [20]
Денге также может передаваться через инфицированные продукты крови и через донорство органов . [1] Сообщалось о вертикальной передаче (от матери к ребенку) во время беременности или при родах. [41]
Основной риск заражения лихорадкой денге — укус инфицированного комара. [42] Это более вероятно в районах, где болезнь носит эндемический характер, особенно там, где высокая плотность населения, плохие санитарные условия и стоячая вода, где могут размножаться комары. [42] Его можно смягчить, приняв меры по предотвращению укусов, например, надевая одежду, полностью закрывающую кожу, используя противомоскитную сетку во время отдыха и/или применяя репелленты от насекомых ( наиболее эффективным является ДЭТА ). [38]
Хронические заболевания, такие как астма, серповидноклеточная анемия и сахарный диабет, увеличивают риск развития тяжелой формы заболевания. [43] Другие факторы риска тяжелого заболевания включают женский пол и высокий индекс массы тела , [21] [30] Считается, что заражение одним серотипом вызывает пожизненный иммунитет к этому типу, но только кратковременную защиту от трех других. [22] Последующее повторное заражение другим серотипом увеличивает риск серьезных осложнений из-за явления, известного как антителозависимое усиление (ADE). [9] [44]
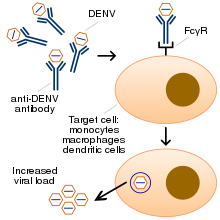
Точный механизм ADE до конца не изучен. [45] Похоже, что ADE возникает, когда антитела, вырабатываемые во время иммунного ответа, распознают и связываются с патогеном, но не могут его нейтрализовать. Вместо этого комплекс антитело-вирус обладает повышенной способностью связываться с рецепторами Fcγ целевых иммунных клеток, что позволяет вирусу инфицировать клетку и воспроизводить себя. [44] [46]
Когда комар, переносящий вирус денге, кусает человека, вирус попадает в кожу вместе со слюной комара. Вирус заражает близлежащие клетки кожи, называемые кератиноцитами , а также специализированные иммунные клетки, расположенные в коже, называемые клетками Лангерганса . [47] Клетки Лангерганса мигрируют в лимфатические узлы , где инфекция распространяется на белые кровяные клетки и размножается внутри клеток, перемещаясь по всему телу. [48]
Белые кровяные клетки реагируют, вырабатывая несколько сигнальных белков, таких как цитокины и интерфероны , которые отвечают за многие симптомы, такие как лихорадка, гриппоподобные симптомы и сильные боли. При тяжелой инфекции производство вируса внутри организма значительно увеличивается, и могут быть затронуты многие другие органы (например, печень и костный мозг ). Жидкость из кровотока просачивается через стенку мелких кровеносных сосудов в полости тела из-за повышенной проницаемости капилляров . В результате объем крови уменьшается, а кровяное давление становится настолько низким, что оно не может поставлять достаточно крови к жизненно важным органам. Распространение вируса в костный мозг приводит к уменьшению количества тромбоцитов, которые необходимы для эффективного свертывания крови; это увеличивает риск кровотечения, другого серьезного осложнения лихорадки денге. [48]

Основной риск заражения лихорадкой денге — укус инфицированного комара. [1] Это более вероятно в районах, где болезнь носит эндемический характер, особенно там, где высокая плотность населения, плохие санитарные условия и стоячая вода, где могут размножаться комары. [42] Его можно смягчить, приняв меры по предотвращению укусов, например, надевая одежду, полностью закрывающую кожу, используя противомоскитную сетку во время отдыха и/или применяя репеллент от насекомых (наиболее эффективным является ДЭТА); [49] также рекомендуется обрабатывать одежду, сетки и палатки 0,5% перметрином . [50]
Защиту дома можно обеспечить с помощью дверных и оконных сеток, использования кондиционера, а также регулярного опорожнения и чистки всех емкостей как внутри, так и снаружи, в которых может скапливаться вода (например, ведра, кашпо, бассейны или мусорные баки). [50]
Основным методом борьбы с A. aegypti является уничтожение мест его обитания . Это делается путем уничтожения открытых источников воды или, если это невозможно, путем добавления инсектицидов или биологических агентов контроля в эти области. Генерализованное распыление органофосфатных или пиретроидных инсектицидов, хотя иногда и применяется, считается неэффективным. [51] Сокращение открытых скоплений воды путем изменения окружающей среды является предпочтительным методом борьбы, учитывая опасения негативного воздействия инсектицидов на здоровье и большие логистические трудности с агентами контроля. В идеале борьба с комарами должна быть общественным мероприятием, например, когда все члены сообщества прочищают засоренные желоба и уличные стоки и содержат свои дворы свободными от емкостей со стоячей водой. [52] Если в домах есть прямое подключение к воде, это устраняет необходимость в колодцах или уличных насосах и емкостях для переноса воды. [52]
По состоянию на март 2024 года существует две вакцины для защиты от заражения лихорадкой денге: Dengvaxia и Qdenga. [53]

Вакцина Dengvaxia (ранее CYD-TDV) стала доступна в 2015 году и одобрена для использования в США, ЕС и некоторых странах Азии и Латинской Америки. [54] Это ослабленный вирус, подходящий для людей в возрасте от 6 до 45 лет, который защищает от всех четырех серотипов лихорадки денге. [55] Из-за проблем безопасности, связанных с антителозависимым усилением (ADE), ее следует вводить только лицам, которые ранее были инфицированы лихорадкой денге, чтобы защитить их от повторного заражения. [56] Она вводится подкожно тремя дозами с интервалом в шесть месяцев. [57]
Qdenga (ранее TAK-003) завершила клинические испытания в 2022 году и была одобрена для использования в Европейском союзе в декабре 2022 года; [53] она была одобрена рядом других стран, включая Индонезию и Бразилию, и была рекомендована комитетом SAGE Всемирной организации здравоохранения. [58] Она показана для профилактики болезни денге у лиц в возрасте от четырех лет и старше и может вводиться людям, которые ранее не были инфицированы денге. Это живая ослабленная вакцина, содержащая четыре серотипа вируса денге, вводимая подкожно двумя дозами с интервалом в три месяца. [53]
Международная классификация болезней Всемирной организации здравоохранения делит лихорадку денге на два класса: неосложненную и тяжелую. [18] Тяжелая лихорадка денге определяется как связанная с сильным кровотечением, тяжелой дисфункцией органов или тяжелой утечкой плазмы. [59]
Тяжелая лихорадка денге может развиться внезапно, иногда через несколько дней после спада лихорадки. [24] Утечка плазмы из капилляров приводит к крайне низкому кровяному давлению и гиповолемическому шоку ; у пациентов с тяжелой утечкой плазмы может наблюдаться накопление жидкости в легких или брюшной полости , недостаточное количество белка в крови или загустение крови . Тяжелая лихорадка денге является неотложной медицинской ситуацией, которая может привести к повреждению органов, что приведет к полиорганной недостаточности и смерти. [60]
Легкие случаи лихорадки денге можно легко спутать с несколькими распространенными заболеваниями, включая грипп , корь , чикунгунья и зика . [61] [62] Денге, чикунгунья и зика имеют один и тот же способ передачи ( комары рода Aedes ) и часто являются эндемичными в одних и тех же регионах, так что можно одновременно заразиться более чем одной болезнью. [63] Для путешественников диагноз лихорадки денге следует рассматривать у любого, у кого развивается лихорадка в течение двух недель после пребывания в тропиках или субтропиках . [21]

Предупреждающие симптомы тяжелой лихорадки денге включают боль в животе, постоянную рвоту, отек, кровотечение, летаргию и увеличение печени. Опять же, эти симптомы можно спутать с другими заболеваниями, такими как малярия, гастроэнтерит, лептоспироз и тиф. [61]
Для подтверждения диагноза лихорадки денге можно использовать анализы крови. В течение первых нескольких дней после заражения можно использовать иммуноферментный анализ ( ИФА ) для обнаружения антигена NS1 ; однако этот антиген вырабатывается всеми флавивирусами. [63] [11] Через четыре или пять дней после заражения можно надежно обнаружить антитела IgM к лихорадке денге , но это не определяет серотип. [63] Тесты амплификации нуклеиновых кислот являются наиболее надежным методом диагностики. [11]
По состоянию на июль 2024 года не существует специального противовирусного лечения лихорадки денге. [64]
Большинство случаев лихорадки денге имеют легкие симптомы, и выздоровление происходит в течение нескольких дней. [1] В этих случаях лечение не требуется. Ацетаминофен (Парацетамол, Тайленол ) может быть использован для облегчения легкой лихорадки или боли. Другие распространенные обезболивающие, включая аспирин , ибупрофен (Advil, Motrin IB, другие) и напроксен натрия (Aleve) следует избегать, поскольку они могут увеличить риск осложнений, связанных с кровотечением. [64]
При умеренном заболевании те, кто может пить, мочится, не имеет предупреждающих признаков и в остальном достаточно здоров, могут находиться под тщательным наблюдением дома. Рекомендуется поддерживающая терапия с анальгетиками, восполнением жидкости и постельным режимом. [65] [23]
Тяжелая лихорадка денге является опасным для жизни состоянием, требующим госпитализации и потенциально интенсивной терапии. [24] Предупреждающие признаки включают обезвоживание , снижение тромбоцитов и повышение гематокрита . [66] Методы лечения включают внутривенное введение жидкостей и переливание тромбоцитов или плазмы. [65]
Большинство людей с лихорадкой денге выздоравливают без каких-либо проблем. Риск смерти среди людей с тяжелой лихорадкой денге составляет 0,8–2,5% [67] , а при адекватном лечении он составляет менее 1%. Однако у тех, у кого развивается значительное понижение кровяного давления, уровень смертности может достигать 26%. [23] Риск смерти среди детей младше пяти лет в четыре раза выше, чем среди детей старше 10 лет. [67] Пожилые люди также подвержены более высокому риску неблагоприятного исхода. [67]

По состоянию на март 2023 года лихорадка денге является эндемичной в более чем 100 странах, случаи заболевания зарегистрированы на всех континентах, за исключением Антарктиды. [1] [68] Наиболее серьезно пострадали регионы Америки, Юго-Восточной Азии и Западной части Тихого океана. [1] [69] Трудно оценить истинные масштабы заболевания, поскольку многие случаи протекают в легкой форме и неправильно диагностируются. В настоящее время ВОЗ оценивает, что 3,9 миллиарда человек подвержены риску заражения лихорадкой денге. [1] [69] В 2013 году было подсчитано, что ежегодно происходит 390 миллионов случаев заражения лихорадкой денге, из которых у 500 000 развиваются тяжелые симптомы, а 25 000 заканчиваются смертью. [70] [71]
Как правило, в районах, где денге является эндемичным, циркулирует только один серотип вируса. Болезнь считается гиперэндемичной в районах, где циркулирует более одного серотипа; это увеличивает риск тяжелого заболевания при втором или последующем заражении. [72]
Инфекции чаще всего приобретаются в городских условиях, где вирус в основном передается комарами вида Aedes aegypti . [73] Этот вид приспособился к городской среде, обычно встречается недалеко от человеческого жилья, предпочитает людей в качестве своего хозяина и использует небольшие водоемы со стоячей водой (такие как баки и ведра), в которых размножается. В сельской местности вирус передается человеку A. aegypti и другими родственными комарами, такими как Aedes albopictus . [73] Оба эти вида имеют расширяющиеся ареалы. [21] Существует два подвида Aedes aegypti , где Aedes aegypti formosus можно найти в естественной среде обитания, такой как леса, а Aedes Aegypti aegypti приспособился к городской домашней среде обитания. [74]
Заболеваемость лихорадкой денге возросла за последние десятилетия, при этом ВОЗ зафиксировала десятикратное увеличение в период с 2010 по 2019 год (с 500 000 до 5 миллионов зарегистрированных случаев). [1] Этот рост тесно связан с расширением ареала комаров Aedes, что объясняется сочетанием урбанизации , роста населения и все более теплого климата . [75] [76] В эндемичных районах пик заболеваемости лихорадкой денге приходится на период, когда количество осадков является оптимальным для размножения комаров. [77] В октябре 2023 года в США был выявлен первый подтвержденный симптоматический случай местной денге (т. е. не во время путешествия). [78]
Болезнь поражает все расы, полы и возрасты одинаково. В эндемичных районах инфекция чаще всего встречается у детей, которые затем приобретают пожизненный частичный иммунитет. [71]
Первое историческое упоминание о вероятном случае лихорадки денге содержится в китайской медицинской энциклопедии времен династии Цзинь (266–420 гг.) , где упоминается «водный яд», связанный с летающими насекомыми. [79] [80]
Основной переносчик лихорадки денге, комар Aedes aegypti , распространился из Африки в 15-19 веках из-за работорговли и последующего расширения международной торговли. [21] Были описаны эпидемии заболеваний, похожих на лихорадку денге, в 17 веке, и вполне вероятно, что эпидемии в Джакарте , Каире и Филадельфии в 18 веке были вызваны лихорадкой денге. [79] [81]
Предполагается, что лихорадка денге постоянно присутствовала во многих тропических городских центрах на протяжении 19-го и начала 20-го веков, хотя значительные вспышки были нечастыми. [79] Значительное распространение лихорадки денге во время и после Второй мировой войны было отчасти приписано разрушениям, вызванным войной, а отчасти последующей урбанизации в Юго-Восточной Азии. [79] Поскольку новые серотипы были завезены в регионы, уже эндемичные по лихорадке денге, последовали вспышки тяжелой болезни. Тяжелая геморрагическая форма болезни была впервые зарегистрирована на Филиппинах в 1953 году; к 1970-м годам она стала признана основной причиной детской смертности в Юго-Восточной Азии. [79]
В Центральной и Южной Америке комары рода Aedes были ликвидированы в 1950-х годах; однако программа ликвидации была прекращена в 1970-х годах, и болезнь вновь появилась в регионе в 1980-х годах, став гиперэндемичной и вызвав значительные эпидемии. [79]
Распространенность лихорадки денге продолжает расти в течение 21-го века, поскольку переносчик комаров продолжает расширять свой ареал. Это частично объясняется продолжающейся урбанизацией, а частично — влиянием более теплого климата. [82]
Название пришло в английский язык в начале 19 века из западно-индийского испанского языка , который заимствовал его из термина суахили dinga / denga , что означает «судорожный припадок» — полное название состояния было ki-dinga pepo : «разновидность судорожного припадка (вызванного) злым духом». [83] Заимствованный термин изменился на dengue в испанском языке из-за того, что это слово существовало в испанском языке со значением «брезгливость», и эта народная этимология относится к неприязни к движению у пораженных пациентов. [4] [84] Рабы в Вест-Индии, заразившиеся лихорадкой денге, как говорили, имели осанку и походку денди , и болезнь была известна как «лихорадка денди». [85] [86]
Термин «лихорадка перелома костей» был применен врачом и отцом-основателем США Бенджамином Рашем в отчете 1789 года об эпидемии 1780 года в Филадельфии из-за сопутствующих мышечных и суставных болей. В названии отчета он использует более формальный термин «желчная ремитирующая лихорадка». [87] Термин «лихорадка денге» вошел в общее употребление только после 1828 года. [86] Другие исторические термины включают «лихорадку перелома сердца» и «la dengue». [86] Термины для тяжелого заболевания включают «инфекционную тромбоцитопеническую пурпуру» и «филиппинскую», «тайскую» или «сингапурскую геморрагическую лихорадку». [86]
Направления исследований включают патогенез лихорадки денге (процесс, посредством которого болезнь развивается у людей), а также биологию, экологию и поведение переносчика-комара. Улучшенная диагностика позволит проводить более быстрое и правильное лечение. [88] Продолжаются попытки разработать противовирусное лекарство, нацеленное на белки NS3 или NS5. [89]
В дополнение к двум вакцинам, которые уже доступны, несколько вакцин-кандидатов находятся в стадии разработки. [90]
Вспышки лихорадки денге увеличивают потребность в продуктах крови, одновременно уменьшая число потенциальных доноров крови из-за потенциального заражения вирусом. [91] Человеку, у которого есть инфекция денге, обычно не разрешается сдавать кровь в течение как минимум следующих шести месяцев. [91]

Международный день борьбы с лихорадкой денге отмечается ежегодно 15 июня в ряде стран. [92] Идея была впервые согласована в 2010 году, а первое мероприятие состоялось в Джакарте , Индонезия, в 2011 году. [92] Дальнейшие мероприятия были проведены в 2012 году в Янгоне , Мьянма, и в 2013 году во Вьетнаме . [92] Цели заключаются в повышении осведомленности общественности о лихорадке денге, мобилизации ресурсов для ее профилактики и контроля, а также в демонстрации приверженности региона Юго-Восточной Азии борьбе с этим заболеванием. [93] По состоянию на 2019 год продолжаются усилия по превращению его в глобальное событие. [94]
На Филиппинах с 1998 года в июне проводится месяц осведомленности. [95] [96]
Ежегодно 16 мая в Индии отмечается Национальный день борьбы с лихорадкой Денге. [97]
Исследование показало, что глобальное бремя лихорадки денге в 2013 году составило 8,9 млрд долларов США. [98]
Текстовое поле B и текстовое поле C.
Кноккель-кортс» в Батавии (ныне Джакарта, Индонезия) и «лихорадка перелома костей» в Филадельфии