Радикулопатия (от лат. radix «корень»; от др.-греч. πάθος (pathos) «страдание»), также обычно называемая защемлением нерва , относится к ряду состояний, при которых один или несколько нервов повреждаются и не работают должным образом ( невропатия ). Радикулопатия может привести к боли ( корешковая боль ), слабости, изменению чувствительности ( парестезия ) или трудностям в контроле определенных мышц. [1] Защемление нервов возникает, когда окружающая кость или ткань, такая как хрящ, мышцы или сухожилия, оказывают давление на нерв и нарушают его функцию. [2]
При радикулопатии проблема возникает в корне нерва или около него, вскоре после его выхода из спинного мозга . Однако боль или другие симптомы часто иррадиируют в часть тела, обслуживаемую этим нервом . Например, ущемление нервного корешка в шее может вызвать боль и слабость в предплечье. Аналогично, ущемление в пояснице или пояснично - крестцовом отделе позвоночника может проявляться симптомами в стопе.
Радикулярную боль, возникающую в результате радикулопатии, не следует путать с отраженной болью , которая отличается как по механизму, так и по клиническим признакам. Полирадикулопатия относится к состоянию, при котором поражается более одного спинномозгового корешка .
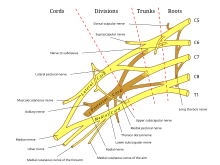
Радикулопатия чаще всего вызвана механическим сдавливанием нервного корешка , обычно в выходном отверстии или латеральном кармане . Она может быть вторичной по отношению к грыже межпозвоночного диска (чаще всего на уровне C7, а затем C6), дегенеративному заболеванию межпозвоночного диска , остеоартриту , дегенерации/гипертрофии фасеточных суставов , гипертрофии связок , спондилолистезу или комбинации этих факторов. [3] [4] Другие возможные причины радикулопатии включают неопластические заболевания , инфекции, такие как опоясывающий лишай , ВИЧ или болезнь Лайма , спинальный эпидуральный абсцесс , спинальная эпидуральная гематома , проксимальная диабетическая невропатия , кисты Тарлова или, реже, саркоидоз , арахноидит , синдром фиксированного спинного мозга или поперечный миелит . [3] [ требуется проверка ]
Повторяющееся длительное воздействие (5 лет и более) определенных видов деятельности, связанных с работой, может подвергнуть людей риску развития пояснично-крестцовой радикулопатии. [5] Такое поведение может включать в себя тяжелую физическую работу, наклоны или повороты туловища, подъем и перенос тяжестей или комбинацию этих видов деятельности. [5]
Менее распространенными причинами радикулопатии являются травмы, вызванные опухолью (которая может локально сдавливать нервные корешки) и диабетом (который может фактически вызывать ишемию или отсутствие притока крови к нервам). [ необходима медицинская ссылка ]


Признаки и симптомы
Радикулопатия — это диагноз, который обычно ставят врачи первичной медицинской помощи, ортопеды , физиотерапевты и неврологи . Диагноз может быть предположен по симптомам боли, онемения , парестезии и слабости в соответствии с распределением определенного нервного корешка , например, ишиаса . [6] [7] Также могут присутствовать боли в шее или спине. [ необходима медицинская цитата ] Физическое обследование может выявить двигательные и сенсорные дефициты в распределении нервного корешка. В случае шейной радикулопатии тест Сперлинга может вызывать или воспроизводить симптомы, иррадиирующие вниз по руке. Аналогично, в случае пояснично-крестцовой радикулопатии маневр подъема прямой ноги или тест на растяжение бедренного нерва могут продемонстрировать радикулопатические симптомы вниз по ноге. [3] Глубокие сухожильные рефлексы (также известные как рефлекс растяжения ) могут быть снижены или отсутствовать в областях, иннервируемых определенным нервным корешком. [ необходима медицинская цитата ]
Диагностика обычно включает электромиографию и люмбальную пункцию . [3] Опоясывающий лишай чаще встречается у пожилых людей и людей с ослабленным иммунитетом; обычно (но не всегда) боль сопровождается появлением сыпи с небольшими пузырьками вдоль одного дерматома . [3] Это может быть подтверждено быстрыми лабораторными тестами. [8] Острая радикулопатия Лайма следует за историей активного отдыха на открытом воздухе в теплые месяцы в вероятных местах обитания клещей в предыдущие 1–12 недель. [9] В США болезнь Лайма чаще всего встречается в Новой Англии и Среднеатлантических штатах, а также в некоторых частях Висконсина и Миннесоты , но она распространяется и на другие районы. [10] [11] Первым проявлением обычно является расширяющаяся сыпь, возможно, сопровождающаяся симптомами гриппа. Радикулопатия Лайма обычно ухудшается ночью и сопровождается сильным нарушением сна, лимфоцитарным менингитом с переменной головной болью и без лихорадки, а иногда и лицевым параличом или кардитом Лайма . [12] Болезнь Лайма может также вызывать более легкую хроническую радикулопатию в среднем через 8 месяцев после острого заболевания. [3] Болезнь Лайма может быть подтверждена анализами крови на антитела и, возможно, люмбальной пункцией . [9] [3] При наличии вышеуказанных состояний их следует лечить немедленно. [3]
Хотя большинство случаев радикулопатии являются компрессионными и разрешаются консервативным лечением в течение 4–6 недель, руководства по лечению радикулопатии рекомендуют сначала исключить возможные причины, которые, хотя и редки, требуют немедленного внимания, среди них следующие. Синдром конского хвоста следует исследовать в случае анестезии седла , потери контроля над мочевым пузырем или кишечником или слабости ног. [3] Рак следует подозревать, если есть предыдущий анамнез рака, необъяснимая потеря веса или боль в пояснице, которая не уменьшается в положении лежа или не ослабевает. [3] Спинальный эпидуральный абсцесс чаще встречается у людей с сахарным диабетом или с ослабленным иммунитетом , которые используют внутривенные препараты или перенесли операцию на позвоночнике , инъекцию или катетер ; он обычно вызывает лихорадку , лейкоцитоз и повышенную скорость оседания эритроцитов . [3] Если подозревается что-либо из предыдущего, рекомендуется срочная магнитно-резонансная томография для подтверждения. [3] Проксимальная диабетическая нейропатия обычно поражает людей среднего и пожилого возраста с хорошо контролируемым сахарным диабетом 2 типа ; начало заболевания внезапное, вызывающее боль, как правило, в нескольких дерматомах, за которой быстро следует слабость. [ необходима ссылка ]
Расследования
Если симптомы не улучшаются после 4–6 недель консервативного лечения или если пациент старше 50 лет, рекомендуются дополнительные тесты. [3] Американский колледж радиологии рекомендует, чтобы проекционная рентгенография была наиболее подходящим начальным исследованием для всех пациентов с хронической болью в шее. [13] Два дополнительных диагностических теста, которые могут быть полезны, — это магнитно-резонансная томография и электродиагностическое тестирование. Магнитно-резонансная томография (МРТ) части позвоночника, где подозревается радикулопатия, может выявить признаки дегенеративных изменений, артритного заболевания или другого пояснительного поражения, ответственного за симптомы у пациента. Электродиагностическое тестирование, состоящее из NCS ( исследование нервной проводимости ) и EMG ( электромиография ), также является мощным диагностическим инструментом, который может показать повреждение нервных корешков в подозреваемых областях. При исследовании нервной проводимости можно увидеть картину уменьшенного потенциала действия составной мышцы и нормального потенциала действия сенсорного нерва, учитывая, что поражение находится проксимальнее заднего корешкового ганглия . Игольчатая ЭМГ является более чувствительной частью теста и может выявить активную денервацию в распределении вовлеченного нервного корешка и нейрогенно-проявляющиеся произвольные двигательные единицы при более хронических радикулопатиях. Учитывая ключевую роль электродиагностического тестирования в диагностике острых и хронических радикулопатий, Американская ассоциация нейромышечной и электродиагностической медицины выпустила основанные на фактических данных практические рекомендации для диагностики как шейных, так и пояснично-крестцовых радикулопатий. [14] [15] Американская ассоциация нейромышечной и электродиагностической медицины также приняла участие в кампании Choose Wisely , и несколько ее рекомендаций касаются того, какие тесты не нужны при болях в шее и спине. [16]
В идеале эффективное лечение направлено на устранение основной причины и восстановление нормальной функции нервного корешка. Консервативное лечение может включать постельный режим , физиотерапию или просто продолжение обычных действий; при боли могут быть назначены нестероидные противовоспалительные препараты , неопиоидные или, в некоторых случаях, наркотические анальгетики . [3] Систематический обзор обнаружил доказательства среднего качества, что спинальная манипуляция эффективна для лечения острой поясничной радикулопатии [17] и шейной радикулопатии. [18] Было обнаружено только низкоуровневое доказательство в поддержку спинальной манипуляции для лечения хронических поясничных радикулопатий, и не было обнаружено никаких доказательств для лечения грудной радикулопатии. [17] Доказательства также поддерживают рассмотрение эпидуральной инъекции стероидов с местной анестезией для улучшения как боли, так и функции в случаях пояснично-крестцовой радикулопатии. [19]

При недавней травме (например, полученной неделю назад) формальное направление на физиотерапию пока не показано. Часто легкие или умеренные травмы проходят или значительно улучшаются в течение первых нескольких недель. Кроме того, пациенты с острыми травмами часто слишком болезненны, чтобы эффективно участвовать в физиотерапии так скоро после травмы. Обычно рекомендуется подождать две-три недели перед началом формальной физиотерапии. При острой травме, приводящей к пояснично-крестцовой радикулопатии, консервативное лечение, такое как ацетаминофен и НПВП, должно быть первой линией терапии. [1]
Лечебные упражнения часто используются в сочетании со многими из ранее упомянутых методов и дают отличные результаты. В лечении пациентов доступны различные режимы упражнений. Режим упражнений следует изменять в соответствии со способностями и слабостями пациента. [20] Стабилизация шейно-грудного отдела позвоночника полезна для ограничения боли и предотвращения повторных травм. Шейные и поясничные поддерживающие корсеты обычно не показаны при радикулопатии и могут привести к слабости поддерживающей мускулатуры. [21] Первая часть процедуры стабилизации — достижение безболезненного полного диапазона движений, что может быть достигнуто с помощью упражнений на растяжку. Впоследствии следует разработать программу укрепляющих упражнений для восстановления ослабленной шейной , плечевой и верхней мускулатуры туловища . [22] По мере уменьшения зависимости от шейного корсета следует вводить изометрический режим упражнений . [ медицинская цитата необходима ] Это предпочтительный метод упражнений в подострой фазе, поскольку он противостоит атрофии и с наименьшей вероятностью усугубит состояние. Используются упражнения с сопротивлением в одной плоскости против сгибания, разгибания, наклона и вращения шейного отдела позвоночника. [ медицинская цитата необходима ]
Хотя консервативные подходы к реабилитации являются идеальными, у некоторых пациентов не наступает улучшение, и операция по-прежнему остается вариантом. [23] Пациентам с большими выпячиваниями шейного диска может быть рекомендована операция; однако чаще всего консервативное лечение помогает грыже регрессировать естественным образом. [24] Нейрохирурги и ортопеды могут рассмотреть такие процедуры, как фораминотомия , ламинотомия или дискэктомия . Что касается хирургических вмешательств при шейной радикулопатии, то передняя шейная дискэктомия и процедура сращения выполняются чаще, чем процедура задней шейной фораминотомии. [25] Однако обе процедуры, вероятно, одинаково эффективны и не имеют существенных различий в частоте осложнений. [25]
Годовой уровень заболеваемости шейной радикулопатией составляет 107,3 на 100 000 для мужчин и 63,5 на 100 000 для женщин, тогда как поясничная радикулопатия имеет распространенность примерно 3-5% населения. [26] [27] Согласно Национальной статистике AHRQ за 2010 год по шейной радикулопатии, наиболее затронутая возрастная группа составляет от 45 до 64 лет с 51,03% случаев. [ необходима ссылка ] Женщины болеют чаще, чем мужчины, и составляют 53,69% случаев. Частная страховка была плательщиком в 41,69% случаев, за ней следует Medicare с 38,81%. В 71,61% случаев доход пациентов считался не низким для их почтового индекса. Кроме того, более 50% пациентов проживали в крупных мегаполисах (внутренние города или пригороды). Юг является наиболее пострадавшим регионом в США с 39,27% случаев. Согласно исследованию, проведенному в Миннесоте, наиболее распространенным проявлением этого набора состояний является монорадикулопатия C7, за которой следует C6. [28]