Лекарства, используемые при диабете, лечат сахарный диабет путем снижения уровня глюкозы в крови . За исключением инсулина , большинства агонистов рецепторов GLP-1 ( лираглутид , эксенатид и др.) и прамлинтида , все лекарства от диабета вводятся перорально и поэтому называются пероральными гипогликемическими средствами или пероральными сахароснижающими средствами. Существуют различные классы гипогликемических препаратов, и выбор подходящего средства зависит от характера диабета, возраста и состояния человека, а также других факторов пациента.
Сахарный диабет 1 типа – заболевание, вызванное недостатком инсулина. Таким образом, инсулин является основным лекарственным средством для лечения типа 1 и обычно вводится посредством подкожной инъекции.
Сахарный диабет 2 типа – заболевание, связанное с резистентностью клеток к инсулину. Сахарный диабет 2 типа является наиболее распространенным типом диабета. Лечение включает агенты, которые (1) увеличивают количество инсулина, секретируемого поджелудочной железой, (2) повышают чувствительность органов-мишеней к инсулину, (3) снижают скорость всасывания глюкозы из желудочно-кишечного тракта и (4) повышают потеря глюкозы с мочой.
Несколько классов препаратов показаны для применения при диабете 2 типа и часто используются в комбинации. Терапевтические комбинации могут включать несколько изоформ инсулина или различные классы пероральных сахароснижающих средств. По состоянию на 2020 год FDA одобрило 23 уникальные комбинации сахароснижающих препаратов . [1] В 2019 году была одобрена первая тройная комбинация пероральных противодиабетических средств, состоящая из метформина , саксаглиптина и дапаглифлозина . В 2020 году последовало еще одно одобрение тройной комбинации метформина , линаглиптина и эмпаглифлозина. [1]
Лекарства от диабета имеют четыре основных механизма действия :
Инсулин обычно вводят подкожно , либо в виде инъекций, либо с помощью инсулиновой помпы . В условиях неотложной помощи инсулин также можно вводить внутривенно. Инсулины обычно характеризуются скоростью, с которой они метаболизируются в организме, что дает различное время пика и продолжительность действия. [2] Инсулины с более быстрым действием достигают пика быстрее и впоследствии метаболизируются, в то время как инсулины с более длительным действием, как правило, имеют увеличенное время пика и остаются активными в организме в течение более значительных периодов времени. [3]
Примеры инсулинов быстрого действия (пик примерно через 1 час):
Примеры инсулинов короткого действия (пик 2–4 часа):
Примеры инсулинов промежуточного действия (пик 4–10 часов):
Примерами инсулинов длительного действия (продолжительностью 24 часа, часто без пика):
Инсулин деглудек иногда классифицируют отдельно как инсулин «сверхдлительного» действия из-за продолжительности его действия около 42 часов по сравнению с 24 часами для большинства других препаратов инсулина длительного действия. [3]
Систематический обзор исследований, сравнивающих инсулин детемир, инсулин гларгин, инсулин деглудек и инсулин НПХ, не выявил каких-либо явных преимуществ или серьезных побочных эффектов для какой-либо конкретной формы инсулина при ночной гипогликемии , тяжелой гипогликемии, гликированном гемоглобине A1c, нефатальном инфаркте миокарда. / инсульт , качество жизни, связанное со здоровьем, или смертность от всех причин . [4] В том же обзоре не было обнаружено различий в эффектах применения этих аналогов инсулина у взрослых и детей. [4]
Большинство пероральных противодиабетических средств противопоказаны при беременности, и в этом случае предпочтение отдается инсулину. [5]
Инсулин не вводится другими путями, хотя это изучалось. Ингаляционная форма была на короткое время лицензирована, но впоследствии отозвана. [ нужна цитата ]
Сенсибилизаторы инсулина решают основную проблему диабета 2 типа — резистентность к инсулину .
Бигуаниды снижают выработку глюкозы в печени и увеличивают поглощение глюкозы периферией, включая скелетные мышцы. Хотя его следует применять с осторожностью у пациентов с нарушениями функции печени или почек , метформин , бигуанид, стал наиболее часто используемым средством при диабете 2 типа у детей и подростков. Среди распространенных противодиабетических препаратов метформин является единственным широко используемым пероральным препаратом, который не вызывает увеличения веса. [ нужна цитата ]
Типичное снижение показателей гликированного гемоглобина (А1С) для метформина составляет 1,5–2,0%.
Метформин — препарат первой линии, используемый для лечения диабета 2 типа. Обычно его назначают при первоначальном диагнозе в сочетании с физическими упражнениями и снижением веса, в отличие от прошлого, когда его назначали после того, как диета и физические упражнения не дали результата. Существует форма с немедленным высвобождением, а также форма с пролонгированным высвобождением, обычно предназначенная для пациентов, испытывающих побочные эффекты со стороны желудочно-кишечного тракта . Он также доступен в сочетании с другими пероральными препаратами для лечения диабета.
Тиазолидиндионы ( TZD ), также известные как «глитазоны», связываются с PPARγ , рецептором γ , активирующим пролиферацию пероксисом , типом ядерного регуляторного белка, участвующего в транскрипции генов, которые регулируют метаболизм глюкозы и жиров. Эти PPAR действуют на элементы, чувствительные к пролиферации пероксисом (PPRE). [9] PPRE влияют на чувствительные к инсулину гены, которые усиливают выработку мРНК инсулинозависимых ферментов. Конечным результатом является лучшее использование глюкозы клетками. Эти препараты также усиливают активность PPAR-α и, следовательно, приводят к повышению уровня ЛПВП и некоторых более крупных компонентов ЛПНП. [ нужна цитата ]
Типичное снижение значений гликированного гемоглобина (A1C) составляет 1,5–2,0%. Некоторые примеры:
Многочисленные ретроспективные исследования вызвали обеспокоенность по поводу безопасности росиглитазона, хотя установлено, что группа в целом оказывает благотворное влияние на диабет. Наибольшую тревогу вызывает увеличение числа тяжелых сердечных событий у пациентов, принимающих его. Исследование ADOPT показало, что начальная терапия препаратами этого типа может предотвратить прогрессирование заболевания [13] , как и исследование DREAM. [14] Американская ассоциация клинических эндокринологов (AACE), которая предоставляет рекомендации по клинической практике для лечения диабета, сохраняет тиазолидиндионы в качестве рекомендованных препаратов первой, второй или третьей линии для лечения сахарного диабета 2 типа, согласно их резюме за 2019 год, по сравнению с сульфонилмочевиной. и ингибиторы α-глюкозидазы. Однако они менее предпочтительны, чем агонисты GLP-1 или ингибиторы SGLT2, особенно у пациентов с сердечно-сосудистыми заболеваниями ( для лечения которых одобрены FDA лираглутид , эмпаглифлозин и канаглифлозин ). [15]
Обеспокоенность по поводу безопасности росиглитазона возникла, когда в Медицинском журнале Новой Англии был опубликован ретроспективный метаанализ . [16] С тех пор было опубликовано значительное количество публикаций, и комиссия Управления по санитарному надзору за качеством пищевых продуктов и медикаментов [17] проголосовала, с некоторыми разногласиями, 20:3 за то, что доступные исследования «подтверждают сигнал о вреде», но проголосовала 22:1 за сохранить препарат на рынке. Мета-анализ не был подкреплен промежуточным анализом исследования, предназначенным для оценки проблемы, а несколько других отчетов не смогли завершить противоречие. Эти слабые доказательства побочных эффектов привели к сокращению использования росиглитазона, несмотря на его важное и устойчивое влияние на гликемический контроль . [18] Исследования безопасности продолжаются.
Напротив, по крайней мере одно крупное проспективное исследование, PROactive 05, показало, что пиоглитазон может снизить общую частоту сердечных событий у людей с диабетом 2 типа, у которых уже был сердечный приступ. [19]
Сообщалось, что активатор LYN- киназы толимидон усиливает передачу сигналов инсулина способом, отличным от глитазонов. [20] Соединение продемонстрировало положительные результаты в клиническом исследовании фазы 2а с участием 130 пациентов с диабетом. [21]
Секретагоги — это препараты, которые увеличивают выработку инсулина из поджелудочной железы .
Производные сульфонилмочевины были первыми широко применяемыми пероральными сахароснижающими препаратами. Они являются стимуляторами секреции инсулина , вызывая высвобождение инсулина путем ингибирования K- АТФ- канала бета-клеток поджелудочной железы . Восемь типов этих таблеток продаются в Северной Америке, но не все из них остаются доступными. В настоящее время все чаще используются препараты сульфонилмочевины «второго поколения». Они более эффективны, чем препараты первого поколения, и имеют меньше побочных эффектов. Все это может привести к увеличению веса.
Текущие клинические рекомендации AACE оценивают сульфонилмочевины (а также глиниды) ниже всех других классов противодиабетических препаратов с точки зрения предлагаемого использования в качестве препаратов первого, второго или третьего ряда - сюда входят бромокриптин , секвестрант желчных кислот колесевелам , α-глюкозидаза. ингибиторы , тиазолидиндионы (глитазоны) и ингибиторы ДПП-4 (глиптины). [15] Однако низкая стоимость большинства препаратов сульфонилмочевины, особенно если принять во внимание их значительную эффективность в снижении уровня глюкозы в крови, делает их более подходящим вариантом для многих пациентов – ни ингибиторы SGLT2, ни агонисты GLP-1, классы, наиболее предпочитаемые Рекомендации AACE после метформина в настоящее время доступны в виде дженериков.
Производные сульфонилмочевины прочно связываются с белками плазмы . Производные сульфонилмочевины полезны только при диабете 2 типа, поскольку они стимулируют эндогенное высвобождение инсулина. Лучше всего они работают с пациентами старше 40 лет, болеющими сахарным диабетом менее десяти лет. Их нельзя применять при диабете 1 типа или диабете беременных. Их можно безопасно использовать с метформином или глитазонами. Первичным побочным эффектом является гипогликемия , которая чаще возникает при применении препаратов сульфонилмочевины, чем при других методах лечения. [22]
Кокрейновский систематический обзор 2011 года показал , что лечение препаратами сульфонилмочевины не улучшало контроль уровня глюкозы в большей степени, чем инсулин, ни через 3, ни через 12 месяцев лечения. [23] В этом же обзоре были обнаружены доказательства того, что лечение препаратами сульфонилмочевины может привести к более ранней зависимости от инсулина, причем в 30% случаев инсулин требуется в течение 2 лет. [23] Когда исследования измеряли С-пептид натощак , никакое вмешательство не влияло на его концентрацию, но инсулин поддерживал концентрацию лучше по сравнению с сульфонилмочевиной. [23] Тем не менее, важно подчеркнуть, что исследования, доступные для включения в этот обзор, имели значительные недостатки в качестве и дизайне. [23]
Типичное снижение показателей гликированного гемоглобина (А1С) для препаратов сульфонилмочевины второго поколения составляет 1,0–2,0%.
Меглитиниды помогают поджелудочной железе вырабатывать инсулин, и их часто называют «стимуляторами секреции короткого действия». Они действуют на те же калиевые каналы, что и сульфонилмочевины, но в другом месте связывания. [24] Закрывая калиевые каналы бета-клеток поджелудочной железы, они открывают кальциевые каналы, тем самым усиливая секрецию инсулина. [25]
Их принимают во время еды или незадолго до нее, чтобы повысить реакцию инсулина на каждый прием пищи. Если пропускается прием пищи, прием лекарства также пропускают.
Типичное снижение значений гликированного гемоглобина (A1C) составляет 0,5–1,0%.
Побочные реакции включают увеличение веса и гипогликемию.
Ингибиторы альфа-глюкозидазы представляют собой класс препаратов для лечения диабета, однако технически они не являются гипогликемическими средствами, поскольку не оказывают прямого влияния на секрецию или чувствительность к инсулину. Эти агенты замедляют переваривание крахмала в тонком кишечнике, так что глюкоза из крахмала поступает в кровоток медленнее, и ее можно более эффективно компенсировать нарушением реакции или чувствительности к инсулину. Эти препараты эффективны сами по себе только на самых ранних стадиях нарушения толерантности к глюкозе , но могут быть полезны в сочетании с другими препаратами при диабете 2 типа .
Типичное снижение значений гликированного гемоглобина (A1C) составляет 0,5–1,0%.
Эти лекарства редко используются в Соединенных Штатах из-за серьезности их побочных эффектов (метеоризм и вздутие живота). Их чаще назначают в Европе. Они действительно могут вызвать потерю веса за счет снижения количества метаболизируемого сахара.
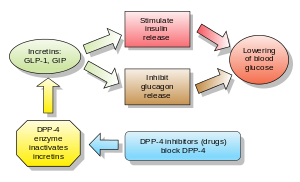
Инкретины также являются стимуляторами секреции инсулина . Двумя основными молекулами-кандидатами, которые соответствуют критериям инкретина, являются глюкагоноподобный пептид-1 (GLP-1) и желудочный ингибирующий пептид (глюкозозависимый инсулинотропный пептид, GIP). И GLP-1, и GIP быстро инактивируются ферментом дипептидилпептидазой-4 (DPP-4).
Агонисты глюкагоноподобного пептида (ГПП) связываются с мембранным рецептором ГПП. [25] Как следствие, высвобождение инсулина из бета-клеток поджелудочной железы увеличивается. Эндогенный GLP имеет период полураспада всего несколько минут, поэтому аналог GLP непрактичен. По состоянию на 2019 год AACE называет агонисты GLP-1 наряду с ингибиторами SGLT2 наиболее предпочтительными противодиабетическими средствами после метформина. Лираглутид, в частности, может рассматриваться как препарат первой линии у пациентов с диабетом и сердечно-сосудистыми заболеваниями, поскольку он получил одобрение FDA для снижения риска серьезных неблагоприятных сердечно-сосудистых событий у пациентов с диабетом 2 типа. [15] [26] В Кокрейновском обзоре 2011 года агонисты GLP-1 показали снижение уровня HbA1c примерно на 1% по сравнению с плацебо. [22] Агонисты GLP-1 также демонстрируют улучшение функции бета-клеток , но этот эффект не сохраняется после прекращения лечения. [22] Из-за более короткой продолжительности исследований этот обзор не позволил оценить долгосрочные положительные или отрицательные эффекты. [22]
Эти агенты также могут вызывать снижение перистальтики желудка, что является причиной частого побочного эффекта в виде тошноты, которая со временем проходит. [22]
Аналоги GLP-1 приводили к потере веса и имели больше побочных эффектов со стороны желудочно-кишечного тракта, в то время как в целом ингибиторы дипептидилпептидазы-4 (ДПП-4) не влияли на вес и ассоциировались с повышенным риском инфекций и головной боли. Оба класса, по-видимому, представляют собой альтернативу другим противодиабетическим препаратам. Однако при применении ингибиторов дипептидилпептидазы-4 с препаратами сульфонилмочевины наблюдалось увеличение массы тела и/или гипогликемия ; влияние на долгосрочное состояние здоровья и заболеваемость до сих пор неизвестны. [36]
Ингибиторы ДПП-4 повышают концентрацию инкретина ГПП-1 в крови, ингибируя его деградацию под действием ДПП-4.
Примеры:
Ингибиторы ДПП-4 снижали показатели гемоглобина А1С на 0,74%, что сопоставимо с другими противодиабетическими препаратами. [37]
В результате одного РКИ, включавшего 206 пациентов в возрасте 65 лет и старше (средний исходный уровень HgbA1c 7,8%), получавших ситаглиптин в дозе 50 или 100 мг/сут , было показано снижение HbA1c на 0,7% (комбинированный результат обеих доз). [38] Совокупный результат 5 РКИ с участием 279 пациентов в возрасте 65 лет и старше (средний исходный уровень HbA1c 8%), получавших саксаглиптин в дозе 5 мг/день , показал снижение HbA1c на 0,73%. [39] По совокупному результату 5 РКИ с участием 238 пациентов в возрасте 65 лет и старше (средний исходный уровень HbA1c 8,6%), получавших вилдаглиптин в дозе 100 мг/сут , было показано снижение HbA1c на 1,2%. [40] В другом наборе из 6 комбинированных РКИ с использованием алоглиптина (одобренного FDA в 2013 г.) было показано снижение уровня HbA1c на 0,73% у 455 пациентов в возрасте 65 лет и старше, получавших 12,5 или 25 мг препарата в день. [41]
Аналоги-агонисты амилина замедляют опорожнение желудка и подавляют глюкагон . Они обладают всеми инкретиновыми действиями, кроме стимуляции секреции инсулина. По состоянию на 2007 год [обновлять]прамлинтид является единственным клинически доступным аналогом амилина. Как и инсулин, его вводят подкожно . Наиболее частым и тяжелым побочным эффектом прамлинтида является тошнота , которая возникает преимущественно в начале лечения и постепенно уменьшается. Типичное снижение значений A1C составляет 0,5–1,0%. [ нужна цитата ]
Ингибиторы SGLT2 блокируют натрий-глюкозо-связанные белки-переносчики 2 в почечных канальцах нефронов почек , реабсорбцию глюкозы в почечные канальцы, способствуя выведению глюкозы с мочой. Это вызывает как легкую потерю веса, так и умеренное снижение уровня сахара в крови с небольшим риском гипогликемии. [42] Пероральные препараты могут быть доступны отдельно или в сочетании с другими агентами. [43] Согласно последним рекомендациям по клинической практике, наряду с агонистами GLP-1, они считаются предпочтительными вторыми или третьими препаратами для диабетиков 2 типа, неоптимально контролируемых с помощью только метформина. [15] Поскольку их принимают внутрь, а не вводят путем инъекций (как агонисты GLP-1), пациенты, не склонные к инъекциям, могут предпочесть эти препараты первым. Их можно рассматривать как препараты первой линии у пациентов с диабетом и сердечно-сосудистыми заболеваниями, особенно сердечной недостаточностью , поскольку было показано, что эти препараты снижают риск госпитализации у пациентов с такими сопутствующими заболеваниями. [44] Однако, поскольку они недоступны в качестве непатентованных лекарств, стоимость может ограничивать их целесообразность для многих пациентов. Кроме того, появляется все больше доказательств того, что эффективность и безопасность этого класса лекарств может зависеть от генетической изменчивости пациентов. [45]
Примеры включают в себя:
Побочные эффекты ингибиторов SGLT2 напрямую связаны с механизмом их действия; к ним относятся повышенный риск развития кетоацидоза , инфекций мочевыводящих путей , кандидозного вульвовагинита и гипогликемии . [46]
В следующей таблице сравниваются некоторые распространенные противодиабетические средства, обобщающие классы, хотя отдельные препараты каждого класса могут существенно различаться. Когда в таблице проводится сравнение, например, «меньший риск» или «более удобный», сравнение проводится с другими препаратами в таблице.
Многие лекарства от диабета доступны в виде дженериков. К ним относятся: [49]
Дженерики ингибиторов дипептидилпептидазы-4 (Онглиза), глифозинов, инкретинов и различных их комбинаций отсутствуют . Срок действия патента на ситаглиптин истек в июле 2022 года, что привело к запуску дженериков ситаглиптина [50] . Это снизило стоимость терапии диабета 2 типа с использованием ситаглиптина.
Эффект аюрведических методов лечения был изучен, однако из-за методологических недостатков соответствующих исследований и исследований не удалось сделать выводы об эффективности этих методов лечения, и нет достаточных доказательств, чтобы рекомендовать их. [51]