Кардиология (от древнегреческого καρδίᾱ (kardia) «сердце» и - λογία (-logia) «исследование») — наука о сердце. Кардиология – раздел медицины , занимающийся заболеваниями сердца и сердечно -сосудистой системы . Область включает медицинскую диагностику и лечение врожденных пороков сердца , ишемической болезни сердца , сердечной недостаточности , пороков клапанов сердца и электрофизиологию . Врачи , специализирующиеся в этой области медицины, называются кардиологами , это специальность внутренней медицины . Детские кардиологи – это врачи-педиатры , специализирующиеся в области кардиологии. Врачей, специализирующихся на кардиохирургии, называют кардиоторакальными хирургами или кардиохирургами , это специальность общей хирургии . [1]
Все кардиологи в отрасли медицины изучают заболевания сердца, но изучение заболеваний сердца у взрослых и детей требует разных подходов к обучению. Таким образом, взрослый кардиолог (часто называемый просто «кардиолог») недостаточно подготовлен для ухода за детьми, а детские кардиологи не обучены лечению заболеваний сердца у взрослых. Хирургические аспекты не входят в кардиологию и относятся к области кардиоторакальной хирургии . Например, аортокоронарное шунтирование (АКШ), искусственное кровообращение и замена клапана — это хирургические процедуры, выполняемые хирургами, а не кардиологами. Однако некоторые минимально инвазивные процедуры, такие как катетеризация сердца и имплантация кардиостимулятора, выполняются кардиологами, имеющими дополнительную подготовку по нехирургическим вмешательствам (интервенционная кардиология и электрофизиология соответственно). [2] [3]
Кардиология – это раздел внутренней медицины .
Чтобы стать кардиологом в Соединенных Штатах , необходимо пройти трехлетнюю ординатуру по внутренним болезням, а затем трехлетнюю стажировку по кардиологии. Возможна дальнейшая специализация по узкой специальности. Признанными специализациями в США Советом по аккредитации последипломного медицинского образования являются электрофизиология сердца , эхокардиография , интервенционная кардиология и ядерная кардиология . Признанные Бюро специалистов-остеопатов Американской остеопатической ассоциации в США включают клиническую электрофизиологию сердца и интервенционную кардиологию . [4]
В Индии для того, чтобы стать DM (обладателем степени доктора медицины [DM])/ дипломатом Национального совета (DNB) по кардиологии, необходимы трехлетняя ординатура по общей медицине или педиатрии после MBBS , а затем три года ординатуры по кардиологии. . [ нужна цитата ]
По данным Doximity , взрослые кардиологи в США зарабатывают в среднем 436 849 долларов в год [5].
Сердечная электрофизиология — это наука о выяснении, диагностике и лечении электрической активности сердца. Этот термин обычно используется для описания исследований таких явлений с помощью инвазивной (внутрисердечной) катетерной регистрации спонтанной активности, а также ответов сердца на программируемую электрическую стимуляцию (ПЭС). Эти исследования проводятся для оценки сложных аритмий , выяснения симптомов, оценки аномальных электрокардиограмм , оценки риска развития аритмий в будущем и разработки лечения. Эти процедуры все чаще включают терапевтические методы (обычно радиочастотную абляцию или криоабляцию ) в дополнение к диагностическим и прогностическим процедурам.
Другие терапевтические методы, используемые в этой области, включают антиаритмическую лекарственную терапию и имплантацию кардиостимуляторов и автоматических имплантируемых кардиовертеров-дефибрилляторов (AICD). [6] [7]
Электрофизиологическое исследование сердца обычно измеряет реакцию поврежденного или кардиомиопатического миокарда на ПЭС на определенные фармакологические схемы, чтобы оценить вероятность того, что схема успешно предотвратит потенциально фатальную устойчивую желудочковую тахикардию (ЖТ) или фибрилляцию желудочков (ФЖ) в будущем. Иногда необходимо провести серию электрофизиологических исследований лекарственных средств, чтобы кардиолог мог выбрать ту схему длительного лечения, которая лучше всего предотвращает или замедляет развитие ЖТ или ФЖ после ПЭС. Такие исследования также могут проводиться при наличии недавно имплантированного или недавно замененного кардиостимулятора или AICD. [6]
Клиническая электрофизиология сердца — раздел медицинской специальности кардиологии, занимающийся изучением и лечением нарушений ритма сердца. Кардиологов, обладающих опытом в этой области, обычно называют электрофизиологами. Электрофизиологи изучают механизм, функции и характеристики электрической деятельности сердца. Электрофизиологи тесно сотрудничают с другими кардиологами и кардиохирургами, чтобы помочь или направить терапию нарушений сердечного ритма (аритмии). Они обучены выполнять интервенционные и хирургические процедуры для лечения сердечной аритмии. [8]
Обучение, необходимое для того, чтобы стать электрофизиологом, длительное и требует восьми лет после окончания медицинской школы (в США). Три года ординатуры по внутренним болезням, три года стажировки по кардиологии и два года клинической электрофизиологии сердца. [9]
Кардиогериатрия, или гериатрическая кардиология, — раздел кардиологии и гериатрической медицины, занимающийся сердечно-сосудистыми заболеваниями у пожилых людей.
Сердечные расстройства, такие как ишемическая болезнь сердца , включая инфаркт миокарда , сердечная недостаточность , кардиомиопатия и аритмии, такие как мерцательная аритмия , широко распространены и являются основной причиной смертности среди пожилых людей. [10] [11] Сосудистые заболевания, такие как атеросклероз и заболевания периферических артерий, вызывают значительную заболеваемость и смертность среди пожилых людей. [12] [13]
Кардиовизуализация включает эхокардиографию (эхокардиографию), магнитно-резонансную томографию сердца (МРТ) и компьютерную томографию сердца. Те, кто специализируются на визуализации сердца, могут пройти дополнительную подготовку по всем режимам визуализации или сосредоточиться на одном методе визуализации.
Эхокардиография (или «эхо») использует стандартное двумерное, трехмерное и допплеровское ультразвуковое исследование для создания изображений сердца. Те, кто специализируются на эхокардиографии, могут тратить значительную часть своего клинического времени на чтение эхо-сигналов и выполнение чреспищеводного эхо, в частности, используя последнее во время таких процедур, как установка окклюзионного устройства для ушка левого предсердия.
МРТ сердца использует специальные протоколы для визуализации структуры и функции сердца с определенными последовательностями при определенных заболеваниях, таких как гемохроматоз и амилоидоз .
КТ сердца использует специальные протоколы для визуализации структуры и функций сердца с особым упором на коронарные артерии.
Интервенционная кардиология — это раздел кардиологии, который занимается катетерным лечением структурных заболеваний сердца. [ нужна цитация ] Большое количество процедур может быть выполнено на сердце путем катетеризации, включая ангиограмму, ангиопластику, атерэктомию и имплантацию стента. Все эти процедуры включают введение оболочки в бедренную артерию или лучевую артерию (но, на практике, в любую крупную периферическую артерию или вену) и канюлирование сердца под рентгеновской визуализацией (чаще всего рентгеноскопией ). Эта канюляция обеспечивает непрямой доступ к сердцу, минуя травму, вызванную хирургическим вскрытием грудной клетки.
Основными преимуществами использования интервенционной кардиологии или радиологии являются отсутствие рубцов и боли, а также длительное послеоперационное восстановление. Кроме того, интервенционная кардиологическая процедура первичной ангиопластики в настоящее время является золотым стандартом лечения острого инфаркта миокарда. Эту процедуру также можно проводить превентивно, когда участки сосудистой системы закупориваются из-за атеросклероза . Кардиолог пропустит этот чехол через сосудистую систему, чтобы получить доступ к сердцу. В эту оболочку встроен баллон и крошечная трубка из проволочной сетки, обернутая вокруг него, и если кардиолог обнаружит закупорку или стеноз , он может надуть баллон в месте окклюзии сосудистой системы, чтобы сгладить или прижать бляшку к сосудистой стенке. Как только это будет завершено, стент устанавливается как своего рода каркас, который постоянно удерживает сосудистую сеть открытой.
Специализация общей кардиологии только на кардиомиопатиях приводит к специализации на трансплантации сердца и легочной гипертензии . Кардиомиопатия – это заболевание сердечной мышцы, при котором сердечная мышца воспаляется и утолщается. [ нужна цитата ]
Недавней специализацией кардиологии является кардиоонкология. Это направление специализируется на лечении сердечно-сосудистых заболеваний у больных раком и, в частности, у тех, кто планирует пройти химиотерапию или у кого возникли сердечные осложнения химиотерапии.
В последнее время акцент постепенно смещается в сторону профилактической кардиологии в связи с увеличением бремени сердечно-сосудистых заболеваний в раннем возрасте. По данным ВОЗ, 37% всех преждевременных смертей вызваны сердечно-сосудистыми заболеваниями, из них 82% приходится на страны с низким и средним уровнем дохода. [14] Клиническая кардиология – это раздел кардиологии, который занимается профилактической кардиологией и кардиореабилитацией. Профилактическая кардиология также занимается рутинным профилактическим обследованием с помощью неинвазивных тестов, в частности электрокардиографии, фазезографии , стресс-тестов, липидного профиля и общего физического обследования для выявления сердечно-сосудистых заболеваний в раннем возрасте, а кардиореабилитация является развивающейся отраслью кардиологии, которая помогает человеку восстановиться. их общую силу и жить нормальной жизнью после сердечно-сосудистого события. Отделением профилактической кардиологии является спортивная кардиология . Поскольку сердечно-сосудистые заболевания являются основной причиной смертности в мире, включая США (cdc.gov), были разработаны национальные кампании в области здравоохранения и рандомизированные контрольные исследования для улучшения здоровья сердца.

Хелен Б. Тауссиг известна как основательница детской кардиологии. Она прославилась благодаря своей работе с врожденным пороком сердца тетралогии , при котором насыщенная кислородом и дезоксигенированная кровь попадает в систему кровообращения в результате дефекта межжелудочковой перегородки (ДМЖП) прямо под аортой. Это состояние приводит к появлению у новорожденных синюшного оттенка, цианоза , дефицита кислорода в тканях, гипоксемии . Она работала с Альфредом Блэлоком и Вивьен Томас в больнице Джона Хопкинса , где они экспериментировали с собаками, чтобы посмотреть, как они попытаются хирургическим путем вылечить этих «голубых младенцев». В конце концов они придумали, как это сделать, наложив анастомоз системной артерии на легочную артерию, и назвали это шунтом Блэлока-Тауссига . [15]
Тетрада Фалло , атрезия легочной артерии , двойное отведение правого желудочка , транспозиция магистральных артерий , персистирующий артериальный ствол и аномалия Эбштейна — это различные врожденные цианотичные пороки сердца, при которых кровь новорожденного не снабжается кислородом эффективно из-за порока сердца.
Поскольку все больше детей с врожденными пороками сердца доживают до взрослого возраста, появился гибрид взрослой и детской кардиологии, получивший название врожденный порок сердца у взрослых (ВПС). В эту область можно ввести как взрослую, так и педиатрическую кардиологию. ACHD специализируется на врожденных заболеваниях на фоне заболеваний взрослых (например, ишемическая болезнь сердца, ХОБЛ, диабет), которые в остальном нетипичны для взрослой или детской кардиологии.

Являясь центром внимания кардиологии, сердце имеет многочисленные анатомические особенности (например, предсердия , желудочки , сердечные клапаны ) и многочисленные физиологические особенности (например, систола , тоны сердца , постнагрузка ), которые энциклопедически документировались на протяжении многих столетий. Сердце расположено посередине живота, кончик его слегка обращен к левой стороне живота.
Заболевания сердца приводят к сердечным заболеваниям и сердечно-сосудистым заболеваниям и могут привести к значительному количеству смертей: сердечно-сосудистые заболевания являются основной причиной смертности в США и стали причиной 24,95% всех смертей в 2008 году. [16]
Основная обязанность сердца — перекачивать кровь по всему телу. Он перекачивает кровь из организма (так называемая системная циркуляция ) через легкие (так называемая малая циркуляция ) и затем обратно в организм. Это означает, что сердце связано со всем телом и влияет на него. Упрощенно, сердце — это система кровообращения . [ нужна цитата ] Хотя о здоровом сердце известно много, основная часть исследований в кардиологии посвящена нарушениям работы сердца и восстановлению, а там, где это возможно, функций.
Сердце – это мышца, сжимающая кровь и функционирующая как насос. Системы сердца можно разделить на электрические и механические, и обе эти системы подвержены сбоям или дисфункциям.
Электрическая система сердца сосредоточена на периодическом сокращении (сжатии) мышечных клеток , которое вызывается кардиостимулятором, расположенным в синоатриальном узле . Изучение электрических аспектов является подразделом электрофизиологии, называемым электрофизиологией сердца , и его воплощением является электрокардиограмма (ЭКГ/ЭКГ). Потенциалы действия , генерируемые кардиостимулятором, распространяются по всему сердцу по определенной схеме. Система, несущая этот потенциал, называется системой электропроводности . Дисфункция электрической системы проявляется по-разному и может включать синдром Вольфа-Паркинсона-Уайта , фибрилляцию желудочков и блокаду сердца . [17]
Механическая система сердца сосредоточена на жидкостном движении крови и функции сердца как насоса . Механическая часть в конечном счете является целью сердца, и многие заболевания сердца нарушают способность передвигать кровь.Сердечная недостаточность — это состояние, при котором механические свойства сердца нарушаются или ухудшаются, что означает, что циркулирует недостаточно крови. Неспособность продвинуть достаточное количество крови через тело может привести к повреждению или отказу других органов и в тяжелых случаях может привести к смерти. [18]
Коронарное кровообращение – это кровообращение в кровеносных сосудах сердечной мышцы (миокарда). Сосуды, доставляющие богатую кислородом кровь к миокарду, называются коронарными артериями. Сосуды, выводящие дезоксигенированную кровь из сердечной мышцы, известны как сердечные вены. К ним относятся большая сердечная вена , средняя сердечная вена , малая сердечная вена и передние сердечные вены .
Поскольку левая и правая коронарные артерии проходят на поверхности сердца, их можно назвать эпикардиальными коронарными артериями. Эти артерии, когда они здоровы, способны к ауторегуляции для поддержания коронарного кровотока на уровне, соответствующем потребностям сердечной мышцы. Эти относительно узкие сосуды обычно поражаются атеросклерозом и могут закупориться, вызывая стенокардию или инфаркт миокарда (также известный как сердечный приступ). Коронарные артерии, проходящие глубоко в миокарде, называются субэндокардиальными.
Коронарные артерии относят к «конечному кровообращению», поскольку они представляют собой единственный источник кровоснабжения миокарда; избыточного кровоснабжения очень мало, поэтому закупорка этих сосудов может быть настолько критичной.
Кардиологическое обследование (также называемое «прекордиальным обследованием») проводится как часть медицинского осмотра или когда у пациента появляется боль в груди , указывающая на сердечно-сосудистую патологию . Обычно его модифицируют в зависимости от показаний и объединяют с другими обследованиями, особенно с обследованием органов дыхания . [ нужна цитата ]
Как и все медицинские обследования, кардиологическое обследование следует стандартной структуре осмотра, пальпации и аускультации. [ нужна цитата ]
Кардиология занимается нормальными функциями сердца и отклонениями от здорового сердца. Многие заболевания связаны с самим сердцем, но некоторые возникают за пределами сердца и в сосудистой системе. В совокупности эти две системы называются сердечно-сосудистой системой, и заболевания одной части имеют тенденцию влиять на другую. [19]
Ишемическая болезнь сердца, известная также как «ишемическая болезнь сердца», [20] представляет собой группу заболеваний, включающую: стабильную стенокардию , нестабильную стенокардию , инфаркт миокарда и является одной из причин внезапной сердечной смерти . [21] Это заболевание относится к группе сердечно-сосудистых заболеваний, среди которых оно является наиболее распространенным типом. [22] Распространенным симптомом является боль или дискомфорт в груди, который может распространяться на плечо, руку, спину, шею или челюсть. [23] Иногда может возникнуть ощущение изжоги . Обычно симптомы возникают при физической нагрузке или эмоциональном стрессе , длятся менее нескольких минут и проходят после отдыха. [23] Также может возникнуть одышка , а иногда симптомы отсутствуют. [23] Иногда первым признаком является сердечный приступ. [24] Другие осложнения включают сердечную недостаточность или нерегулярное сердцебиение . [24]
Факторы риска включают: высокое кровяное давление , курение , диабет , отсутствие физических упражнений, ожирение , высокий уровень холестерина в крови , неправильное питание и чрезмерное употребление алкоголя и другие. [25] [26] Другие риски включают депрессию . [27] В основе механизма лежит атеросклероз артерий сердца . Ряд тестов может помочь в постановке диагноза, включая, среди прочего, электрокардиограмму, сердечный стресс-тест , коронарную компьютерную томографическую ангиографию и коронарную ангиографию . [28]
Профилактика заключается в правильном питании, регулярных физических упражнениях, поддержании здорового веса и отказе от курения. [29] Иногда также используются лекарства от диабета, высокого уровня холестерина или высокого кровяного давления. [29] Имеются ограниченные данные о необходимости скрининга людей, которые входят в группу низкого риска и не имеют симптомов. [30] Лечение включает в себя те же меры, что и профилактика. [31] [32] Могут быть рекомендованы дополнительные лекарства, такие как антиагреганты, включая аспирин , бета-блокаторы или нитроглицерин . [32] Такие процедуры, как чрескожное коронарное вмешательство (ЧКВ) или аортокоронарное шунтирование (АКШ), могут использоваться при тяжелом заболевании. [32] [33] У лиц со стабильной ИБС неясно, улучшают ли ЧКВ или АКШ в дополнение к другим методам лечения продолжительность жизни или снижают риск сердечного приступа. [34]
В 2013 году ИБС была наиболее распространенной причиной смерти во всем мире, что привело к 8,14 миллионам смертей (16,8%) по сравнению с 5,74 миллиона смертей (12%) в 1990 году. [22] Риск смерти от ИБС для данного возраста снизился с 1980 года. и 2010 г., особенно в развитых странах . [35] Число случаев ИБС в данном возрасте также снизилось в период с 1990 по 2010 год. [36] В США в 2010 году около 20% людей старше 65 лет имели ИБС, в то время как она присутствовала у 7% людей от 45 до 20 лет. 64 и 1,3% среди людей в возрасте от 18 до 45 лет. [37] Показатели выше среди мужчин, чем среди женщин данного возраста. [37]
Сердечная недостаточность или формально кардиомиопатия представляет собой нарушение функции сердца и имеет множество причин и форм сердечной недостаточности.
Сердечная аритмия, также известная как «сердечная аритмия» или «нерегулярное сердцебиение», представляет собой группу состояний, при которых сердцебиение становится слишком быстрым, слишком медленным или нерегулярным по ритму. Слишком высокая частота сердечных сокращений (более 100 ударов в минуту у взрослых) называется тахикардией . Слишком медленный пульс – ниже 60 ударов в минуту – называется брадикардией . [38] Многие виды аритмии не имеют симптомов. При наличии симптомов они могут включать учащенное сердцебиение или ощущение паузы между ударами сердца. Более серьезные симптомы могут включать головокружение , потерю сознания , одышку или боль в груди . [39] Хотя большинство типов аритмии не являются серьезными, некоторые из них предрасполагают человека к таким осложнениям, как инсульт или сердечная недостаточность . [38] [40] Другие могут привести к остановке сердца . [40]
Выделяют четыре основных типа аритмий: экстрасистолы , наджелудочковые тахикардии , желудочковые аритмии и брадиаритмии . Дополнительные сокращения включают преждевременные сокращения предсердий , преждевременные сокращения желудочков и преждевременные сокращения узлов . Суправентрикулярные тахикардии включают фибрилляцию предсердий , трепетание предсердий и пароксизмальную наджелудочковую тахикардию . Желудочковые аритмии включают фибрилляцию желудочков и желудочковую тахикардию . [40] [41] Аритмии возникают из-за проблем с системой электропроводности сердца . [38] У детей могут возникать аритмии; однако нормальный диапазон частоты сердечных сокращений различен и зависит от возраста. [40] Ряд тестов может помочь диагностировать аритмию, включая электрокардиограмму и мониторирование Холтера . [42]
Большинство аритмий можно эффективно лечить. [38] Лечение может включать прием лекарств, медицинские процедуры, такие как установка кардиостимулятора , и хирургическое вмешательство. Лекарства от учащенного сердцебиения могут включать бета-блокаторы или агенты, которые пытаются восстановить нормальный сердечный ритм, такие как прокаинамид . Эта более поздняя группа может иметь более серьезные побочные эффекты, особенно если принимать их в течение длительного периода времени. Кардиостимуляторы часто используются при замедлении сердечного ритма. Людей с нерегулярным сердцебиением часто лечат препаратами, разжижающими кровь , чтобы снизить риск осложнений. Те, у кого есть серьезные симптомы аритмии, могут получить срочное лечение электрическим током в виде кардиоверсии или дефибрилляции . [43]
Аритмией страдают миллионы людей. [44] В Европе и Северной Америке по состоянию на 2014 год фибрилляция предсердий поражает примерно 2–3% населения. [45] Мерцательная аритмия и трепетание предсердий стали причиной 112 000 смертей в 2013 году по сравнению с 29 000 в 1990 году . [22] Внезапная сердечная смерть является причиной около половины смертей из-за сердечно-сосудистых заболеваний или около 15% всех смертей во всем мире. [46] Около 80% случаев внезапной сердечной смерти являются результатом желудочковых аритмий. [46] Аритмии могут возникнуть в любом возрасте, но чаще встречаются у пожилых людей. [44]
Остановка сердца – это внезапная остановка эффективного кровотока из-за неспособности сердца эффективно сокращаться. [47] Симптомы включают потерю сознания и ненормальное или полное отсутствие дыхания . [48] [49] До того, как это произойдет, у некоторых людей может возникнуть боль в груди , одышка или тошнота . [49] Если не оказать помощь в течение нескольких минут, обычно наступает смерть . [47]
Наиболее распространенной причиной остановки сердца является ишемическая болезнь сердца . Менее распространенные причины включают большую кровопотерю , недостаток кислорода, очень низкий уровень калия , сердечную недостаточность и интенсивные физические нагрузки. Ряд наследственных заболеваний также могут увеличивать риск, включая синдром удлиненного интервала QT . Начальный сердечный ритм чаще всего представляет собой фибрилляцию желудочков . [50] Диагноз подтверждается отсутствием пульса. [48] Хотя остановка сердца может быть вызвана сердечным приступом или сердечной недостаточностью, это не одно и то же. [47]
Профилактика включает отказ от курения, физическую активность и поддержание здорового веса. [51] Лечение остановки сердца заключается в немедленной сердечно-легочной реанимации (СЛР) и, при наличии шокового ритма , дефибрилляции . [52] Среди тех, кто выжил, целенаправленное регулирование температуры может улучшить результаты. [53] Для снижения риска смерти от рецидива может быть установлен имплантируемый сердечный дефибриллятор . [51]
В США остановка сердца вне больницы происходит примерно у 13 на 10 000 человек в год (326 000 случаев). В больницах остановка сердца происходит еще у 209 000 [54]. Остановка сердца становится более распространенной с возрастом. Он поражает мужчин чаще, чем женщин. [55] Процент людей, выживших благодаря лечению, составляет около 8%. Многие из тех, кто выживает, имеют значительную инвалидность . Однако многие американские телешоу показали нереально высокие показатели выживаемости — 67%. [56]
Гипертония , также известная как «высокое кровяное давление», представляет собой хроническое заболевание , при котором кровяное давление в артериях постоянно повышено. [57] Высокое кровяное давление обычно не вызывает симптомов. [58] Однако длительное высокое кровяное давление является основным фактором риска развития ишемической болезни сердца , инсульта , сердечной недостаточности , заболеваний периферических сосудов , потери зрения и хронической болезни почек . [59] [60]
Факторы образа жизни могут увеличить риск гипертонии. К ним относятся избыток соли в рационе, избыточная масса тела , курение и употребление алкоголя. [58] [61] Гипертония также может быть вызвана другими заболеваниями или возникать как побочный эффект лекарств. [62]
Артериальное давление выражается двумя измерениями: систолическим и диастолическим давлением, которые представляют собой максимальное и минимальное давление соответственно. [58] Нормальное артериальное давление в состоянии покоя находится в диапазоне систолического 100–140 миллиметров ртутного столба (мм рт. ст.) и диастолического 60–90 мм рт. ст. [63] Высокое кровяное давление присутствует, если у большинства взрослых артериальное давление в состоянии покоя постоянно находится на уровне 140/90 мм рт. ст. или выше. [61] К детям применяются другие цифры. [64] При диагностике высокого кровяного давления амбулаторный мониторинг артериального давления в течение 24 часов оказывается более точным, чем «офисное» измерение артериального давления в кабинете врача или в другом месте для скрининга артериального давления. [57] [61] [65]
Изменения образа жизни и лекарства могут снизить кровяное давление и снизить риск осложнений со здоровьем. [66] Изменения в образе жизни включают потерю веса, снижение потребления соли, физические упражнения и здоровое питание. [61] Если изменений в образе жизни недостаточно, можно использовать лекарства от артериального давления . [66] Схема, состоящая из трех лекарств, эффективно контролирует артериальное давление у 90% людей. [61] Лечение умеренного и тяжелого высокого артериального давления (определяемого как > 160/100 мм рт. ст.) медикаментозно связано с увеличением продолжительности жизни и снижением заболеваемости . [67] Эффект лечения артериального давления в диапазоне от 140/90 мм рт. ст. до 160/100 мм рт. ст. менее ясен: некоторые исследования выявили преимущества [68] [69] , а другие - нет. [70] Высокое кровяное давление затрагивает от 16% до 37% населения во всем мире. [61] В 2010 году считалось, что гипертония стала причиной 18% (9,4 миллиона) смертей. [71]
Эссенциальная гипертензия – это форма гипертонии , которая по определению не имеет идентифицируемой причины. Это наиболее распространенный тип гипертонии, от которого страдают 95% пациентов с гипертонической болезнью. [72] [73] [74] [75] он имеет тенденцию быть семейным и, вероятно, является следствием взаимодействия между экологическими и генетическими факторами. Распространенность эссенциальной гипертензии увеличивается с возрастом , и люди с относительно высоким артериальным давлением в более молодом возрасте подвергаются повышенному риску последующего развития гипертонии. Гипертония может увеличить риск церебральных , сердечных и почечных событий. [76]
Вторичная гипертония – это тип гипертонии , вызванный идентифицируемой основной вторичной причиной. Она встречается гораздо реже, чем эссенциальная гипертензия, и встречается только у 5% пациентов с гипертонической болезнью. Оно имеет множество различных причин, включая эндокринные заболевания , заболевания почек и опухоли . Это также может быть побочным эффектом многих лекарств . [ нужна цитата ]
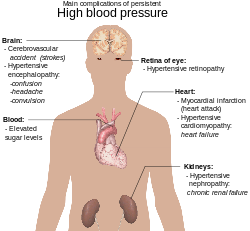
Осложнения гипертонии – это клинические последствия, возникающие в результате стойкого повышения артериального давления. [77] Гипертония является фактором риска для всех клинических проявлений атеросклероза , поскольку она является фактором риска самого атеросклероза. [78] [79] [80] [81] [82] Это независимый предрасполагающий фактор сердечной недостаточности , [83] [84] ишемической болезни сердца , [85] [86] инсульта , [77] заболеваний почек , [ 87] [88] [89] и заболевания периферических артерий . [90] [91] Это наиболее важный фактор риска сердечно -сосудистой заболеваемости и смертности в промышленно развитых странах . [92]
Врожденный порок сердца, также известный как «врожденная аномалия сердца» или «врожденный порок сердца», представляет собой нарушение структуры сердца, присутствующее при рождении . [93] Признаки и симптомы зависят от конкретного типа проблемы. [94] Симптомы могут варьироваться от отсутствия до угрожающих жизни. [93] При их наличии они могут включать учащенное дыхание, синюшность кожи , плохой набор веса и чувство усталости. [95] Он не вызывает боли в груди. [95] Большинство врожденных проблем с сердцем не сочетаются с другими заболеваниями. [94] Осложнения, которые могут возникнуть в результате пороков сердца, включают сердечную недостаточность . [95]
Причина врожденного порока сердца часто неизвестна. [96] Некоторые случаи могут быть связаны с инфекциями во время беременности , такими как краснуха , употреблением определенных лекарств или наркотиков, таких как алкоголь или табак , близкими родственниками родителей или плохим питанием или ожирением у матери. [94] [97] Наличие у родителя врожденного порока сердца также является фактором риска. [98] Ряд генетических состояний связан с пороками сердца, включая синдром Дауна , синдром Тернера и синдром Марфана . [94] Врожденные пороки сердца делятся на две основные группы: цианотические пороки сердца и нецианотические пороки сердца , в зависимости от того, есть ли у ребенка вероятность стать синеватого цвета. [94] Проблемы могут касаться внутренних стенок сердца, сердечных клапанов или крупных кровеносных сосудов, ведущих к сердцу и от него. [93]
Врожденные пороки сердца можно частично предотвратить с помощью вакцинации против краснухи , добавления йода в соль и добавления фолиевой кислоты в некоторые пищевые продукты. [94] Некоторые дефекты не требуют лечения. [93] Другие можно эффективно лечить с помощью катетерных процедур или операции на сердце . [99] Иногда может потребоваться несколько операций. [99] Иногда требуется трансплантация сердца . [99] При правильном лечении результаты, даже при сложных проблемах, обычно хорошие. [93]
Пороки сердца являются наиболее распространенным врожденным дефектом . [94] [100] В 2013 году они присутствовали у 34,3 миллиона человек во всем мире. [100] Они затрагивают от 4 до 75 случаев на 1000 живорождений в зависимости от того, как они диагностированы. [94] [98] Примерно от 6 до 19 из 1000 вызывают проблемы средней и тяжелой степени. [98] Врожденные пороки сердца являются основной причиной смертности, связанной с врожденными дефектами. [94] В 2013 году они привели к 323 000 смертей по сравнению с 366 000 смертей в 1990 году. [22]
Тетрада Фалло — наиболее распространенный врожденный порок сердца, встречающийся в 1–3 случаях на 1000 родившихся. Причиной этого порока является дефект межжелудочковой перегородки (ДМЖП) и перекрывающая аорту . Сочетание этих двух дефектов приводит к тому, что дезоксигенированная кровь обходит легкие и возвращается обратно в систему кровообращения. Для стабилизации кровообращения обычно используют модифицированный шунт Блалока-Тауссига . Эта процедура выполняется путем размещения трансплантата между подключичной артерией и ипсилатеральной легочной артерией для восстановления правильного кровотока.
Легочная атрезия встречается у 7–8 детей на 100 000 новорожденных и характеризуется ответвлением аорты от правого желудочка. Это приводит к тому, что дезоксигенированная кровь обходит легкие и попадает в систему кровообращения. Хирургическое вмешательство может исправить это, перенаправив аорту и исправив соединение правого желудочка и легочной артерии.
Существует два типа легочной атрезии, которые классифицируются в зависимости от того, имеется ли у ребенка дефект межжелудочковой перегородки . [101] [102]
Правый желудочек с двойным выходом (ДОРВ) - это когда обе магистральные артерии, легочная артерия и аорта, соединяются с правым желудочком. Обычно ДМЖП бывает в разных местах в зависимости от вариантов ДОРВ, обычно 50% субаортальные и 30%. Операции, которые можно сделать для исправления этого дефекта, могут различаться из-за различной физиологии и кровотока в поврежденном сердце. Одним из способов лечения является закрытие ДМЖП и установка каналов для возобновления кровотока между левым желудочком и аортой и между правым желудочком и легочной артерией. Другой способ — системно-легочное шунтирование артерий в случаях, связанных со стенозом легочной артерии . Также может быть выполнена баллонная предсердная септостомия для купирования гипоксемии, вызванной ДОРВ с аномалией Тауссига-Бинга, пока ожидается хирургическая коррекция. [103]

Существует два разных типа транспозиции магистральных артерий : декстротранспозиция магистральных артерий и левотранспозиция магистральных артерий , в зависимости от того, где соединяются камеры и сосуды. Декстротранспозиция происходит примерно у 1 из 4000 новорожденных и происходит, когда правый желудочек перекачивает кровь в аорту, а дезоксигенированная кровь попадает в кровоток. Временная процедура заключается в создании дефекта межпредсердной перегородки . Постоянное исправление более сложное и включает в себя перенаправление легочного возврата в правое предсердие и системного возврата в левое предсердие, что известно как процедура Сеннинга . Процедуру Растелли также можно выполнить путем изменения направления оттока левого желудочка, разделения легочного ствола и размещения кондуита между правым желудочком и легочным стволом. Левотранспозиция происходит примерно у 1 из 13 000 новорожденных и характеризуется тем, что левый желудочек перекачивает кровь в легкие, а правый желудочек перекачивает кровь в аорту. Поначалу это может не вызывать проблем, но в конечном итоге возникнет из-за разного давления, которое каждый желудочек использует для перекачки крови. Переключение левого желудочка на системный желудочек и правого желудочка на перекачивание крови в легочную артерию может восстановить левотранспозицию. [ нужна цитата ]
Персистирующий артериальный ствол – это когда артериальный ствол не разделяется на аорту и легочный ствол. Это происходит примерно у 1 из 11 000 живорождений и обеспечивает поступление в организм как насыщенной кислородом, так и дезоксигенированной крови. Операция состоит из закрытия ДМЖП и процедуры Растелли. [104] [105]
Аномалия Эбштейна характеризуется значительным увеличением правого предсердия и сердцем, имеющим коробчатую форму. Это очень редко и случается менее чем в 1% случаев врожденных пороков сердца. Хирургическое лечение варьируется в зависимости от тяжести заболевания. [106]
Детская кардиология — раздел педиатрии . Чтобы стать детским кардиологом в США, необходимо пройти трехлетнюю ординатуру по педиатрии, а затем трехлетнюю стажировку по детской кардиологии. По сведениям , детские кардиологи в США зарабатывают в среднем 303 917 долларов [5].
Диагностические тесты в кардиологии — это методы выявления заболеваний сердца, связанных со здоровой и нездоровой, патологической функцией сердца. Отправной точкой является сбор анамнеза , за которым следует аускультация . Затем для дальнейшего анализа можно заказать анализы крови , электрофизиологические процедуры и визуализацию сердца . Электрофизиологические процедуры включают электрокардиограмму, кардиомониторинг , стресс-тестирование сердца и электрофизиологическое исследование . [ нужна цитата ]
Кардиология известна рандомизированными контролируемыми исследованиями , которые определяют клиническое лечение сердечных заболеваний. Хотя каждый год публикуются десятки исследований, есть знаковые исследования, которые значительно меняют подходы к лечению. Испытания часто имеют аббревиатуру названия исследования, и эта аббревиатура используется для обозначения исследования и его результатов. Некоторые из этих знаковых испытаний включают в себя: