Внебольничная пневмония (ВП) — это пневмония (любое из нескольких заболеваний легких), которой заразился человек вне системы здравоохранения. Напротив, внутрибольничная пневмония (ВП) наблюдается у пациентов, недавно посетивших больницу или проживающих в учреждениях длительного ухода. ВП встречается часто, поражая людей всех возрастов, и ее симптомы возникают в результате наполнения жидкостью поглощающих кислород участков легких ( альвеол ). Это подавляет функцию легких, вызывая одышку , лихорадку , боли в груди и кашель .
ВП , наиболее распространенный тип пневмонии, является основной причиной заболеваний и смертности во всем мире . Его причинами являются бактерии , вирусы , грибки и паразиты . [1] ВП диагностируется путем оценки симптомов, физического осмотра, рентгенографии или исследования мокроты . Пациентам с ВП иногда требуется госпитализация, и ее лечат в первую очередь антибиотиками , жаропонижающими средствами и лекарствами от кашля . [2] Некоторые формы ВП можно предотвратить с помощью вакцинации [3] и воздержания от табачных изделий. [4]
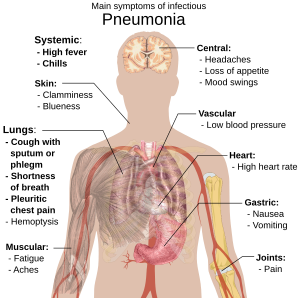
К основным осложнениям ВП относятся:
Многие различные микроорганизмы могут вызывать ВП. Однако наиболее распространенной причиной является Streptococcus pneumoniae . Определенные группы людей более восприимчивы к возбудителям, вызывающим ВП: младенцы , взрослые с хроническими заболеваниями (например, хронической обструктивной болезнью легких ) и пожилые люди. Алкоголики и другие лица с ослабленной иммунной системой более склонны к развитию ВП, вызванной Haemophilus influenzae или Pneumocystis jirovecii . [6] Точная причина выявляется только в половине случаев. [ нужна цитата ]
Инфекция легких у плода может развиться еще до рождения в результате аспирации инфицированных околоплодных вод или через кровь, передающуюся через плаценту . Младенцы также могут вдыхать загрязненную жидкость из влагалища при рождении. Наиболее распространенным возбудителем, вызывающим ВП у новорожденных, является Streptococcus agalactiae , также известный как стрептококк группы B (GBS). СГБ вызывает более половины ВП в первую неделю после рождения. [7] Другие бактериальные причины неонатальной ВП включают Listeria monocytogenes и различные микобактерии . Вирусы, вызывающие ВП, также могут передаваться от матери к ребенку; Вирус простого герпеса , наиболее распространенный, опасен для жизни, а аденовирусы , эпидемический паротит и энтеровирус также могут вызывать пневмонию. Другой причиной неонатальной ВП является Chlamydia trachomatis , которая, хотя и приобретена при рождении, не вызывает пневмонию до двух-четырех недель спустя. Обычно заболевание протекает без лихорадки и характерного отрывистого кашля.
ВП у детей старшего возраста отражает повышенное воздействие микроорганизмов, среди которых распространенными бактериальными причинами являются Streptococcus pneumoniae , Escherichia coli , Klebsiella pneumoniae , Moraxella cataralis и Staphylococcus aureus . Сифилис материнского происхождения также является причиной ВП у младенцев. Вирусные причины включают респираторно-синцитиальный вирус человека (РСВ), метапневмовирус человека , аденовирус, вирусы парагриппа человека , грипп и риновирус , а РСВ является частым источником заболеваний и госпитализаций у младенцев. [8] ВП, вызванная грибками или паразитами, обычно не наблюдается у здоровых младенцев.
Хотя дети старше одного месяца, как правило, подвергаются риску заражения теми же микроорганизмами, что и взрослые, дети в возрасте до пяти лет гораздо реже заболевают пневмонией, вызванной Mycoplasma pneumoniae , Chlamydophila pneumoniae или Legionella pneumophila, чем дети старшего возраста. Напротив, дети старшего возраста и подростки более склонны к заражению Mycoplasma pneumoniae и Chlamydophila pneumoniae, чем взрослые. [9]
За ВП у взрослых ответственен полный спектр микроорганизмов, а пациенты с определенными факторами риска более восприимчивы к инфекциям, вызванным определенными группами микроорганизмов. Выявление людей, подверженных риску заражения этими организмами, помогает назначить соответствующее лечение. Многие менее распространенные микроорганизмы могут вызывать ВП у взрослых; их можно определить путем выявления конкретных факторов риска или в случае неэффективности лечения более распространенных причин.
У некоторых пациентов есть основная проблема, которая увеличивает риск заражения. Некоторые факторы риска:
Симптомы ВП являются результатом инфицирования легких микроорганизмами и реакции иммунной системы на инфекцию. Механизмы заражения различны для вирусов и других микроорганизмов. [ нужна цитата ]
До 20 процентов случаев ВП можно отнести к вирусам. [11] Наиболее распространенными вирусными причинами являются грипп, парагрипп, респираторно-синцитиальный вирус человека, метапневмовирус человека и аденовирус. Менее распространенные вирусы, которые могут вызвать серьезные заболевания, включают ветряную оспу , атипичную пневмонию , птичий грипп и хантавирус . [12]
Обычно вирус попадает в легкие при вдыхании капель воды и поражает клетки, выстилающие дыхательные пути и альвеолы. Это приводит к гибели клеток; клетки погибают от вируса или самоуничтожаются . Дальнейшее повреждение легких происходит, когда иммунная система реагирует на инфекцию. Лейкоциты , особенно лимфоциты , активируют химические вещества, известные как цитокины , которые вызывают утечку жидкости в альвеолы. Сочетание разрушения клеток и наполнения жидкостью альвеол прерывает транспортировку кислорода в кровоток. Помимо воздействия на легкие, многие вирусы поражают и другие органы. Вирусные инфекции ослабляют иммунную систему, делая организм более восприимчивым к бактериальной инфекции, включая бактериальную пневмонию.
Хотя большинство случаев бактериальной пневмонии вызвано Streptococcus pneumoniae , инфекции, вызываемые атипичными бактериями, такими как Mycoplasma pneumoniae, Chlamydophila pneumoniae и Legionella pneumophila, также могут вызывать ВП. Кишечные грамотрицательные бактерии , такие как Escherichia coli и Klebsiella pneumoniae , представляют собой группу бактерий, которые обычно живут в толстом кишечнике ; Заражение пищи и воды этими бактериями может привести к вспышкам пневмонии. Pseudomonas aeruginosa , редкая причина ВП, представляет собой бактерию, которую трудно лечить.
Бактерии и грибки обычно попадают в легкие при вдыхании капель воды, хотя при наличии инфекции они могут попасть в легкие и через кровоток. В альвеолах бактерии и грибы проникают в пространства между клетками и соседними альвеолами через соединительные поры. Иммунная система реагирует выбросом в легкие нейтрофильных гранулоцитов , лейкоцитов, ответственных за атаку микроорганизмов. Нейтрофилы поглощают и убивают микроорганизмы, выделяя цитокины, которые активируют всю иммунную систему. Эта реакция вызывает лихорадку, озноб и усталость, общие симптомы ВП. Нейтрофилы, бактерии и жидкости, вытекшие из окружающих кровеносных сосудов, заполняют альвеолы, ухудшая транспорт кислорода. Бактерии могут попасть из легких в кровоток, вызывая септический шок (очень низкое кровяное давление, которое повреждает мозг, почки и сердце).
Легкие могут поражаться различными паразитами, обычно попадающими в организм через кожу или при проглатывании. Затем они попадают в легкие через кровь, где сочетание разрушения клеток и иммунного ответа нарушает транспорт кислорода.
Пациенты с симптомами ВП требуют обследования. Диагноз пневмонии ставится клинически, а не на основании конкретного теста. [13] Оценка начинается с медицинского осмотра медицинским работником, который может выявить лихорадку, учащенное дыхание ( тахипноэ ), низкое кровяное давление ( гипотония ), учащенное сердцебиение ( тахикардия ) и изменения количества кислорода в крови. кровь. Пальпация грудной клетки при ее расширении и постукивание по грудной стенке для выявления тупых, нерезонансных областей позволяют выявить скованность и жидкость — признаки ВП. Прослушивание легких с помощью стетоскопа ( аускультация ) также может выявить признаки, связанные с ВП. Отсутствие нормальных звуков дыхания или наличие хрипов могут указывать на уплотнение жидкости. Повышенная вибрация грудной клетки при разговоре, известная как тактильное дрожание, и увеличение громкости шепотной речи при аускультации также могут указывать на наличие жидкости. [14]
Несколько тестов могут определить причину ВП. Культуры крови могут изолировать бактерии или грибы в кровотоке. Окрашивание мокроты по Граму и посев также могут выявить микроорганизм-возбудитель. В тяжелых случаях бронхоскопия позволяет собрать жидкость для посева. При подозрении на необычный микроорганизм можно провести специальные тесты, такие как анализ мочи.
Рентгенография грудной клетки и рентгеновская компьютерная томография (КТ) могут выявить участки непрозрачности (отмеченные белым цветом), что указывает на консолидацию. [13] ВП не всегда проявляется на рентгенограммах, иногда потому, что заболевание находится на начальной стадии или поражает часть легкого, нечетко видимую на рентгенограмме. В некоторых случаях КТ грудной клетки может выявить пневмонию, не видимую на рентгене. Однако застойная сердечная недостаточность или другие виды поражения легких могут имитировать ВП на рентгенограмме. [15]
Если во время обследования обнаруживаются признаки пневмонии, для подтверждения диагноза ВП можно провести рентгенологическое исследование грудной клетки и исследование крови и мокроты на наличие инфекционных микроорганизмов. Используемые диагностические инструменты будут зависеть от тяжести заболевания, местной практики и опасений по поводу осложнений инфекции. Всем пациентам с ВП необходимо контролировать уровень кислорода в крови с помощью пульсоксиметрии . В некоторых случаях может потребоваться анализ газов артериальной крови для определения количества кислорода в крови. Общий анализ крови (ОАК) может выявить дополнительные лейкоциты , что указывает на инфекцию. [ нужна цитата ]
ВП можно предотвратить путем лечения основных заболеваний, повышающих риск возникновения ВП, отказа от курения и вакцинации . Вакцинация против Haemophilus influenzae и Streptococcus pneumoniae на первом году жизни защитила от детской ВП. Вакцина против Streptococcus pneumoniae , доступная для взрослых, рекомендуется здоровым людям старше 65 лет и всем взрослым с ХОБЛ, сердечной недостаточностью , сахарным диабетом , циррозом печени , алкоголизмом , утечкой спинномозговой жидкости или перенесшими спленэктомию . Повторная вакцинация может потребоваться через пять или десять лет. [16]
Пациенты, вакцинированные против Streptococcus pneumoniae , медицинские работники, обитатели домов престарелых и беременные женщины должны ежегодно проходить вакцинацию против гриппа . [17] Было продемонстрировано, что во время вспышки такие препараты, как амантадин , римантадин , занамивир и осельтамивир , предотвращают грипп. [18]
ВП лечат антибиотиком, убивающим инфекционный микроорганизм; Лечение также направлено на устранение осложнений. Если возбудитель не идентифицирован, что часто бывает, лаборатория определяет наиболее эффективный антибиотик; это может занять несколько дней.
Медицинские работники учитывают факторы риска человека по различным микроорганизмам при выборе первоначального антибиотика. Дополнительное внимание уделяется условиям лечения; большинство пациентов излечиваются пероральными препаратами, в то время как другие должны быть госпитализированы для внутривенной терапии или интенсивной терапии . Современные рекомендации по лечению рекомендуют бета-лактамы, такие как амоксициллин, и макролиды, такие как азитромицин или кларитромицин, или хинолоны , такие как левофлоксацин . Доксициклин является антибиотиком выбора в Великобритании при лечении атипичных бактерий из-за увеличения колита, вызванного Clostridium difficile, у пациентов больниц, связанного с более широким использованием кларитромицина .
Цефтриаксон и азитромицин часто используются для лечения внебольничной пневмонии, которая обычно проявляется в течение нескольких дней кашлем, лихорадкой и одышкой. Рентгенография грудной клетки обычно выявляет долевой инфильтрат (а не диффузный). [19]
Большинство новорожденных с ВП госпитализируются, получая внутривенно ампициллин и гентамицин в течение не менее десяти дней для лечения распространенных возбудителей Streptococcus agalactiae , Listeria monocytogenes и escherichia coli . Для лечения вируса простого герпеса вводят ацикловир внутривенно в течение 21 дня.
Лечение ВП у детей зависит от возраста ребенка и тяжести заболевания. Детей до пяти лет обычно не лечат от атипичных бактерий. Если госпитализация не требуется, часто назначают семидневный курс амоксициллина , альтернативой ко-тримаксазолу при аллергии на пенициллины. [20] Для подтверждения эффективности новых антибиотиков необходимы дальнейшие исследования. [20] С ростом числа устойчивых к лекарствам Streptococcus pneumoniae антибиотики, такие как цефподоксим, могут стать более популярными. [21] Госпитализированные дети получают внутривенно ампициллин , цефтриаксон или цефотаксим , а недавнее исследование показало, что трехдневный курс антибиотиков кажется достаточным для большинства случаев легкой и умеренной ВП у детей. [22]
В 2001 году Американское торакальное общество , опираясь на работу Британского и Канадского торакальных обществ , разработало рекомендации по лечению ВП у взрослых, разделив пациентов на четыре категории на основе общих организмов: [23]
При легкой и умеренной ВП достаточно более коротких курсов антибиотиков (3–7 дней). [22]
Некоторые пациенты с ВП подвергаются повышенному риску смерти, несмотря на антимикробное лечение. Ключевой причиной этого является чрезмерная воспалительная реакция хозяина. Существует противоречие между контролем инфекции, с одной стороны, и минимизацией повреждения других тканей, с другой. Некоторые недавние исследования сосредоточены на иммуномодулирующей терапии, которая может модулировать иммунный ответ, чтобы уменьшить повреждение легких и других пораженных органов, таких как сердце. Хотя доказательства эффективности этих агентов не привели к их рутинному использованию, их потенциальная польза многообещающа. [27]
Некоторым пациентам с ВП требуется интенсивная терапия, а правила клинического прогнозирования, такие как индекс тяжести пневмонии и CURB-65, определяют решение о госпитализации или нет. [28] К факторам, повышающим потребность в госпитализации, относятся:
Результаты лабораторных исследований, указывающие на госпитализацию, включают:
Рентгенологические данные, указывающие на госпитализацию, включают:
Амбулаторная смертность от ВП составляет менее одного процента, при этом лихорадка обычно проходит в течение первых двух дней терапии, а другие симптомы уменьшаются в первую неделю. Однако рентгеновские снимки могут оставаться аномальными в течение как минимум месяца. У госпитализированных пациентов средний уровень смертности составляет 12 процентов, причем этот показатель возрастает до 40 процентов для пациентов с инфекциями кровотока или тех, кто нуждается в интенсивной терапии. [29] Факторы, повышающие смертность, идентичны факторам, указывающим на госпитализацию.
Когда ВП не реагирует на лечение, это может указывать на ранее неизвестную проблему со здоровьем, осложнение лечения, неподходящие антибиотики для возбудителя, ранее не подозревавшийся микроорганизм (например, туберкулез ) или состояние, имитирующее ВП (например, гранулема с полиангиитом). Дополнительные исследования включают рентгеновскую компьютерную томографию , бронхоскопию или биопсию легких .
ВП распространена во всем мире и является основной причиной смерти во всех возрастных группах. У детей большая часть смертей (более двух миллионов в год) приходится на период новорожденности. По оценкам Всемирной организации здравоохранения , каждая третья смерть новорожденных происходит от пневмонии. [30] Смертность снижается с возрастом вплоть до позднего взросления, при этом пожилые люди подвергаются риску ВП и связанной с ней смертности.
Зимой регистрируется больше случаев ВП, чем в другое время года. ВП чаще встречается у мужчин, чем у женщин, и чаще встречается у чернокожих, чем у европеоидов. [31] Пациенты с основными заболеваниями (такими как болезнь Альцгеймера , муковисцидоз , ХОБЛ, курение табака , алкоголизм или проблемы с иммунной системой ) имеют повышенный риск развития пневмонии. [32]