Болезнь Аддисона , также известная как первичная надпочечниковая недостаточность , [4] представляет собой редкое длительное эндокринное заболевание , характеризующееся неадекватной выработкой стероидных гормонов кортизола и альдостерона двумя внешними слоями клеток надпочечников ( корой надпочечников ), вызывая надпочечниковая недостаточность . [5] [6] Симптомы обычно проявляются медленно и незаметно и могут включать боли в животе и желудочно-кишечные расстройства, слабость и потерю веса. [1] Также может возникнуть потемнение кожи на определенных участках. [1] При определенных обстоятельствах надпочечниковый криз может возникнуть с низким кровяным давлением , рвотой , болью в пояснице и потерей сознания . [1] Также могут произойти изменения настроения . Быстрое появление симптомов указывает на острую надпочечниковую недостаточность, что требует неотложной клинической помощи. [5] Надпочечниковый криз может быть вызван стрессом, например, травмой, операцией или инфекцией. [1]
Болезнь Аддисона возникает из-за проблем с надпочечниками, из-за которых вырабатывается недостаточно стероидного гормона кортизола и, возможно, альдостерона . [1] Это аутоиммунное заболевание , поражающее некоторых генетически предрасположенных людей, у которых собственная иммунная система организма начала атаковать надпочечники. [7] Хотя оно может быть следствием туберкулеза , во многих случаях у взрослых неясно, что спровоцировало начало заболевания. [7] Причинами могут быть прием некоторых лекарств, сепсис и кровотечение в оба надпочечника. [1] [8] Болезнь Аддисона обычно диагностируется с помощью анализов крови , мочи и медицинской визуализации . [1]
Лечение включает замену отсутствующих гормонов. [1] Это предполагает прием синтетических кортикостероидов , таких как гидрокортизон или флудрокортизон . [1] [2] Эти лекарства обычно принимают внутрь. [1] Требуется пожизненная, непрерывная заместительная стероидная терапия с регулярным последующим лечением и мониторингом других проблем со здоровьем. [9] Диета с высоким содержанием соли также может быть полезна некоторым людям. [1] Если симптомы ухудшаются, рекомендуется инъекция кортикостероида (людям необходимо иметь при себе дозу). [1] Часто также требуется введение большого количества внутривенных жидкостей с сахаром- декстрозой . [1] При соответствующем лечении долгосрочные результаты обычно благоприятны, [10] и большинство людей могут вести достаточно нормальную жизнь. [11] Без лечения надпочечниковый криз может привести к смерти. [1]
Болезнью Аддисона страдают от 9 до 14 человек на 100 000 человек в развитых странах. [1] [3] Чаще всего встречается у женщин среднего возраста. [1] Более распространена вторичная надпочечниковая недостаточность. [3] Заболевание названо в честь Томаса Аддисона , выпускника медицинской школы Эдинбургского университета , который впервые описал это состояние в 1855 году. [12] [13]

Симптомы болезни Аддисона могут развиваться в течение нескольких месяцев и напоминать другие заболевания. [14] Наиболее распространенные симптомы вызваны низким уровнем гормонов, которые обычно вырабатываются надпочечниками. Низкий уровень кортизола в крови может вызывать различные симптомы, включая усталость , недомогание , боли в мышцах и суставах, снижение аппетита , потерю веса и повышенную чувствительность к холоду. [15] [14] Особенно распространены желудочно-кишечные симптомы, такие как тошнота, боль в животе и рвота. [16] [14] Низкий уровень альдостерона может вызвать у пострадавших людей тягу к соленой пище, а также к развитию низкого кровяного давления , которое приводит к головокружению при вставании. [16] У женщин низкий уровень дегидроэпиандростерона (ДГЭА) может привести к сухости и зуду кожи, выпадению волос в подмышках и на лобке, а также снижению полового влечения. [15] У маленьких детей с болезнью Аддисона может наблюдаться недостаточная прибавка в весе и рецидивирующие инфекции. [15] Низкий уровень кортизола также мешает регуляции адренокортикотропного гормона (АКТГ), что иногда приводит к потемнению кожи и слизистых оболочек, особенно в местах, подверженных воздействию солнца или регулярному трению. [14]
Анализы крови у людей с болезнью Аддисона часто выявляют низкий уровень натрия в крови . У многих также высокий уровень калия в крови и/или высокий уровень тиреотропного гормона (ТТГ). [14]
У большинства людей с болезнью Аддисона развивается или уже имеется аутоиммунное заболевание. [15] Особенно распространенными коморбидными состояниями являются аутоиммунные заболевания щитовидной железы (40% людей с болезнью Аддисона), преждевременная недостаточность яичников (до 16% людей с болезнью Аддисона), диабет 1 типа (11%), пернициозная анемия (10%), витилиго. (6%) и целиакия (2%). [15] Сочетание болезни Аддисона в дополнение к кожно-слизистому кандидозу , гипопаратиреозу или тому и другому называется аутоиммунным полиэндокринным синдромом 1 типа . [17] Наличие болезни Аддисона в дополнение к аутоиммунному заболеванию щитовидной железы, диабету 1 типа или к тому и другому называется аутоиммунным полиэндокринным синдромом 2 типа . [18]
«Криз надпочечников» или «аддисоновский кризис» — это совокупность симптомов, указывающих на тяжелую надпочечниковую недостаточность. Это может быть результатом либо ранее не диагностированной болезни Аддисона, патологического процесса, внезапно влияющего на функцию надпочечников (например, кровоизлияние в надпочечники ), либо интеркуррентной проблемы (например, инфекции, травмы) у человека, у которого установлена болезнь Аддисона. Это неотложная медицинская помощь и потенциально опасная для жизни ситуация, требующая немедленного неотложного лечения. [19]
Характерными симптомами являются: [20]
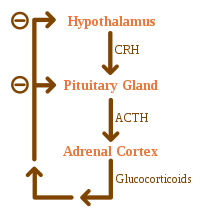
Причины недостаточности надпочечников можно классифицировать по механизму, посредством которого они заставляют надпочечники вырабатывать недостаточное количество кортизола. Это может быть связано с повреждением или разрушением коры надпочечников. Эти недостатки включают также глюкокортикоидные и минералокортикоидные гормоны. Это дисгенезия надпочечников (железа не сформировалась адекватно в процессе развития), нарушение стероидогенеза (железа присутствует, но биохимически неспособна вырабатывать кортизол) или деструкция надпочечников (болезненные процессы, приводящие к повреждению желез). [12]
Потемнение ( гиперпигментация ) кожи, включая участки, не подвергающиеся воздействию солнца – характерными участками потемнения являются складки кожи (например, на руках), соска и внутренней поверхности щеки (слизистая оболочка щек); также старые шрамы могут потемнеть. Это происходит потому, что меланоцитстимулирующий гормон (МСГ) и АКТГ имеют одну и ту же молекулу-предшественник, проопиомеланокортин (ПОМК). После образования в передней доле гипофиза ПОМК расщепляется на гамма-МСГ, АКТГ и бета-липотропин . Субъединица АКТГ подвергается дальнейшему расщеплению с образованием альфа-МСГ, наиболее важного МСГ для пигментации кожи. При вторичных и третичных формах надпочечниковой недостаточности потемнения кожи не происходит, поскольку АКТГ не вырабатывается в избытке.
Аутоиммунный адреналит является наиболее распространенной причиной болезни Аддисона в промышленно развитых странах, поскольку на него приходится от 68% до 94% случаев. [6] [21] [22] Аутоиммунное разрушение коры надпочечников вызвано иммунной реакцией против фермента 21-гидроксилазы (феномен, впервые описанный в 1992 году). [23] Это может быть изолированно или в контексте аутоиммунного полиэндокринного синдрома (АФС 1 или 2 типа), при котором также могут поражаться другие органы, вырабатывающие гормоны, такие как щитовидная железа и поджелудочная железа . [24]
Разрушение надпочечников также является признаком адренолейкодистрофии , а когда надпочечники вовлекаются в метастазирование (распространение раковых клеток из других частей тела, особенно из легких ), кровотечение (например, при синдроме Уотерхауза-Фридериксена или антифосфолипидном синдроме ), определенные инфекции ( туберкулез , гистоплазмоз , кокцидиоидомикоз ) или отложение аномального белка при амилоидозе . [25]
Все причины этой категории являются генетическими и, как правило, очень редки. К ним относятся мутации транскрипционного фактора SF1 , врожденная гипоплазия надпочечников вследствие мутаций гена DAX-1 и мутаций гена рецептора АКТГ (или родственных генов, например, при синдроме Triple-A или синдроме Олгроува). Мутации DAX-1 могут группироваться в синдром дефицита глицеринкиназы с рядом других симптомов, когда DAX-1 удаляется вместе с рядом других генов. [12]
Для образования кортизола надпочечникам необходим холестерин , который затем биохимически преобразуется в стероидные гормоны. Нарушения доставки холестерина включают синдром Смита-Лемли-Опитца и абеталипопротеинемию . [ нужна проверка ] Из проблем синтеза наиболее распространена врожденная гиперплазия надпочечников (в различных формах: 21-гидроксилаза , 17α-гидроксилаза , 11β-гидроксилаза и 3β-гидроксистероиддегидрогеназа ), липоидная ВГК из-за дефицита StAR и мутаций митохондриальной ДНК. . [12] Некоторые лекарства мешают ферментам синтеза стероидов (например, кетоконазол ), в то время как другие ускоряют нормальный распад гормонов в печени (например, рифампицин , фенитоин ). [12]
Рутинные лабораторные исследования могут показать: [12]
В случаях с подозрением на болезнь Аддисона для диагностики необходима демонстрация низких уровней гормонов надпочечников даже после соответствующей стимуляции (называемой тестом стимуляции АКТГ или синактеновым тестом ) синтетическим гипофизарным гормоном АКТГ тетракозактидом . Проводятся два теста: короткий и длинный тест. Дексаметазон не дает перекрестной реакции с тестом и может вводиться одновременно во время тестирования. [26] [27]
Короткий тест сравнивает уровни кортизола в крови до и после введения 250 мкг тетракозактида (внутримышечно или внутривенно). Если через час уровень кортизола в плазме превышает 170 нмоль/л и повышается минимум на 330 нмоль/л до минимум 690 нмоль/л, надпочечниковая недостаточность исключается. Если короткий тест дает отклонения от нормы, длинный тест используется для дифференциации первичной надпочечниковой недостаточности и вторичной надпочечниковой недостаточности. [28]
В длительном тесте используется тетракозактид в дозе 1 мг (внутримышечно). Кровь берут через 1, 4, 8 и 24 часа. Нормальный уровень кортизола в плазме должен достичь 1000 нмоль/л к 4 часам. При первичной болезни Аддисона уровень кортизола снижен на всех стадиях, тогда как при вторичной кортикоадреналовой недостаточности наблюдается отсроченный, но нормальный ответ. Другие тесты могут быть выполнены, чтобы различить различные причины гипоадренализма, включая уровни ренина и адренокортикотропного гормона , а также медицинские методы визуализации — обычно в форме ультразвука , компьютерной томографии или магнитно-резонансной томографии . [28]
Адренолейкодистрофия и более легкая форма — адреномиелоневропатия — вызывают надпочечниковую недостаточность в сочетании с неврологическими симптомами. По оценкам, эти заболевания являются причиной надпочечниковой недостаточности примерно у 35% мужчин с диагнозом идиопатической болезни Аддисона, и их следует учитывать при дифференциальной диагностике любого мужчины с надпочечниковой недостаточностью. Диагноз ставится на основании анализа крови на обнаружение жирных кислот с очень длинной цепью . [29]
Лечение болезни Аддисона включает замену недостающего кортизола, иногда в виде таблеток гидрокортизона или таблеток преднизона , в режиме дозирования, имитирующем физиологические концентрации кортизола. В качестве альтернативы можно использовать четверть меньшего количества преднизолона для достижения такого же глюкокортикоидного эффекта, как и гидрокортизона. Лечение обычно длится пожизненно. Кроме того, многим людям требуется флудрокортизон в качестве замены недостающего альдостерона. [19]
Людям с болезнью Аддисона часто советуют носить с собой информацию (например, в виде браслета MedicAlert или информационной карты) для внимания персонала службы неотложной медицинской помощи , которому может потребоваться помощь. [30] [31] На случай чрезвычайных ситуаций также рекомендуется иметь при себе иглу, шприц и инъекционную форму кортизола. [31] Людям с болезнью Аддисона рекомендуется увеличить прием лекарств в периоды болезни или во время хирургического или стоматологического лечения. [31] Немедленная медицинская помощь необходима при возникновении тяжелых инфекций, рвоты или диареи, поскольку эти состояния могут спровоцировать аддисоновский криз. Вместо этого человеку, у которого рвота, могут потребоваться инъекции гидрокортизона. [32]
Людям с низким уровнем альдостерона также может быть полезна диета с высоким содержанием натрия. Людям с болезнью Аддисона также может быть полезно увеличить потребление кальция и витамина D. Высокие дозы кортикостероидов связаны с остеопорозом, поэтому они могут быть необходимы для здоровья костей. [33] Источниками кальция являются молочные продукты, листовая зелень и обогащенная мука, а также многие другие. Витамин D можно получить через солнце, жирную рыбу, красное мясо, яичные желтки и многое другое. Хотя существует множество источников получения витамина D с помощью диеты, также можно использовать добавки. [ нужна цитата ]
Стандартная терапия включает внутривенные инъекции глюкокортикоидов и внутривенное введение больших объемов солевого раствора с декстрозой ( глюкозой ). Такое лечение обычно приносит быстрое улучшение. Если немедленного внутривенного доступа нет, можно использовать внутримышечные инъекции глюкокортикоидов. Когда человек может принимать жидкости и лекарства перорально, количество глюкокортикоидов снижается до тех пор, пока не будет достигнута поддерживающая доза. При дефиците альдостерона поддерживающая терапия также включает пероральный прием флудрокортизона ацетата. [34]
Результаты лечения обычно хорошие. Большинство людей могут рассчитывать на относительно нормальную жизнь. Человеку с этим заболеванием следует внимательно следить за симптомами «криза Аддисона», когда организм напряжен, например, при тяжелых физических нагрузках или во время болезни, причем последнее часто требует неотложной помощи с помощью внутривенных инъекций для лечения криза. [11]
У людей с болезнью Аддисона уровень смертности увеличивается более чем в два раза . [35] Кроме того, у людей с болезнью Аддисона и сахарным диабетом смертность увеличивается почти в четыре раза по сравнению с людьми, страдающими только диабетом. [36] Коэффициент риска смертности от причин у мужчин и женщин составляет 2,19 и 2,86 соответственно. [ нужна цитата ]
Смерть людей с болезнью Аддисона часто происходит из-за сердечно-сосудистых заболеваний, инфекционных заболеваний и злокачественных опухолей, среди других причин. [35]
Частота болезни Аддисона среди населения иногда оценивается в один случай на 100 000. [37] Некоторые полагают, что это число приближается к 40–144 случаям на миллион населения (1/25 000–1/7 000). [1] [38] [39] Болезнь Аддисона может поражать людей любого возраста, пола и этнической принадлежности, но обычно она проявляется у взрослых в возрасте от 30 до 50 лет. [39] [40] Исследования не выявили значительной предрасположенности по этническому признаку. [38] Около 70% диагнозов болезни Аддисона возникают из-за аутоиммунных реакций, которые вызывают повреждение коры надпочечников. [5]
Болезнь Аддисона названа в честь Томаса Аддисона , британского врача , который впервые описал это состояние в работе «О конституциональных и местных эффектах заболевания надпочечных капсул» (1855). [41] [42] Первоначально он описал это заболевание как «надпочечную мелазму», но позже врачи дали ему медицинский эпоним «болезнь Аддисона» в знак признания открытия Аддисона. [43]
Хотя в 1855 году у всех шестерых под руководством Аддисона был туберкулез надпочечников, [44] термин «болезнь Аддисона» не подразумевает основной болезненный процесс.
Первоначально это состояние считалось формой анемии , связанной с надпочечниками. Поскольку в то время о надпочечниках (тогда называвшихся «надпочечными капсулами») было мало что известно, монография Аддисона, описывающая это состояние, была изолированным открытием. Когда функция надпочечников стала более известна, монография Аддисона стала известна как важный медицинский вклад и классический пример тщательного медицинского наблюдения. [45] Раньше туберкулез был основной причиной болезни Аддисона и острой надпочечниковой недостаточности во всем мире. Сегодня это остается ведущей причиной в развивающихся странах . [5]
Президент США Джон Ф. Кеннеди (1917-1963) на протяжении всей своей жизни, в том числе и во время своего президентства, страдал от осложнений болезни Аддисона, приводивших к утомляемости и гиперпигментации лица.
Гипоадренокортицизм редко встречается у собак [46] и редко у кошек: во всем мире известно менее 40 случаев у кошек, начиная с первого документального подтверждения в 1983 году. [47] [48] Отдельные случаи были зарегистрированы у серого тюленя , [49] красного тюленя . панда , [50] летучая лисица, [51] и ленивец. [52]
У собак гипоадренокортицизм диагностирован у многих пород. [46] Расплывчатые симптомы, которые то усиливаются, то ослабевают, могут вызвать задержку в распознавании наличия заболевания. [53] Суки страдают больше, чем кобели, хотя это может быть не во всех породах. [53] [54] Заболевание чаще всего диагностируется у собак молодого и среднего возраста, но может возникнуть в любом возрасте от 4 месяцев до 14 лет. [53] Лечение гипоадренокортицизма должно замещать гормоны (кортизол и альдостерон), которые собака не может производить сама. [55] Это достигается либо ежедневным лечением флудрокортизоном , либо ежемесячными инъекциями дезоксикортикостерона пивалата (DOCP) и ежедневным лечением глюкокортикоидами, такими как преднизолон . [55] Требуется несколько контрольных анализов крови, чтобы можно было корректировать дозу до тех пор, пока собака не получит правильный объем лечения, поскольку лекарства, используемые при терапии гипоадренокортицизма, могут вызвать чрезмерную жажду и мочеиспускание, если не назначены на минимально эффективной дозе. доза. [55] В ожидании стрессовых ситуаций, например, пребывания в вольере-интернате, собакам требуется повышенная доза преднизолона. [55] Требуется пожизненное лечение, но прогноз для собак с гипоадренокортицизмом очень хороший. [53]