Эпидуральная кровяная заплата ( ЭБП ) — это хирургическая процедура , при которой используется аутологичная кровь, то есть собственная кровь пациента, для закрытия одного или нескольких отверстий в твердой мозговой оболочке спинного мозга , возникших как осложнение люмбальной пункции или эпидуральной анестезии. размещение. [1] [2] Прокол твердой мозговой оболочки вызывает утечку спинномозговой жидкости (протекание спинномозговой жидкости). [1] Эту процедуру можно использовать для облегчения ортостатических головных болей , чаще всего постпункционной головной боли (ППГБ).
Эта процедура несет в себе типичные риски любой эпидуральной процедуры. EBP обычно вводят вблизи места утечки спинномозговой жидкости (утечки спинномозговой жидкости), но в некоторых случаях мишенью оказывается верхняя часть позвоночника. [3] Эпидуральная игла вводится в эпидуральное пространство , как при традиционной эпидуральной процедуре. Кровь модулирует давление спинномозговой жидкости и образует сгусток, герметизируя утечку. [4] [5] [6] ЭАД были впервые описаны американским анестезиологом Тураном Оздилом и хирургом Джеймсом Б. Гормли примерно в 1960 году. [7]
EBP — это инвазивная процедура, но она безопасна и эффективна — иногда необходимо дальнейшее вмешательство, и можно накладывать повторные пластыри до тех пор, пока симптомы не исчезнут. [6] [4] [8] Это считается золотым стандартом лечения ППГБ. Общие побочные эффекты включают боль в спине и головную боль. Рикошетная внутричерепная гипертензия у людей со спонтанной внутричерепной гипотензией (СВГ) является обычным явлением, и люди с СИГ могут иметь меньший успех при применении ЭАД. Хотя в процедуре используется кровь, она не несет значительного инфекционного риска даже у людей с ослабленным иммунитетом. [9] Процедура не совсем безвредна: в результате ее применения зарегистрировано семь случаев арахноидита . [10]
EBP назначаются при связанных с лечением или спонтанных ортостатических головных болях . [11] Эту процедуру чаще всего используют для облегчения ППГБ после эпидуральной инъекции или люмбальной пункции .

Постпункционная головная боль (ППГБ) является побочным эффектом спинальной анестезии, когда врач случайно прокалывает твердую мозговую оболочку спинальной иглой и вызывает утечку спинномозговой жидкости. Такие факторы, как беременность, низкий индекс массы тела, женский и молодой возраст, увеличивают риск пункции твердой мозговой оболочки. [12] [7] Наиболее распространенной группой риска являются беременные пациенты, поскольку это обычно молодые женщины, которым обычно проводят эпидуральную анестезию для контроля боли. Подсчитано, что вероятность прокола твердой мозговой оболочки, возникшего в результате установки эпидурального катетера, составляет 1,5%, при этом ППГБ возникает в 50% этих случаев. [6] [3]
Проколы твердой мозговой оболочки обычно сопровождаются головной болью или болью в спине в течение 3 дней после процедуры. [13] Головная боль вызывает боль во лбу и затылке. Отличительной чертой ППГБ от других типов головных болей является усиление головной боли при стоянии и отсутствие пульсации, как при обычных головных болях напряжения. [13] В результате многие врачи советуют пациентам лежать ровно и хорошо пить, чтобы минимизировать риск, но эффективность этой практики подвергается сомнению. [3]
Большинство ППГБ проходят самостоятельно, поэтому эпидуральные кровяные заплаты используются только у людей с умеренными и тяжелыми случаями, которые не реагируют на консервативное лечение. [2] [9] У этих пациентов головная боль обычно настолько сильная, что она влияет на способность пациента выполнять обычные повседневные задачи, а в случае женщин в послеродовом периоде проблема заключается в том, что они не могут заботиться о себе или своих новорожденных. [13]
EBP также используется для лечения спонтанной внутричерепной гипотензии (СВГ). [5] [9] EBP использовался для лечения псевдоменингоцеле и подтеканий вокруг интратекальных насосов . [14] Для SIH используется та же техника введения, но в другом месте и с другим количеством вводимой крови. [15]
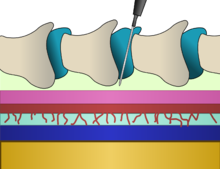
Эпидуральную анестезию вводят в эпидуральное пространство внутри костного позвоночного канала , но сразу за пределами твердой мозговой оболочки . С внутренней поверхностью твердой мозговой оболочки соприкасается еще одна мембрана, называемая паутинной оболочкой , которая содержит спинномозговую жидкость. У взрослых спинной мозг заканчивается на уровне диска между L1 и L2, тогда как у новорожденных он простирается до L3, но может достигать даже L4. [16] Ниже спинного мозга находится пучок нервов, известный как конский хвост или «конский хвост». Следовательно, поясничные эпидуральные инъекции несут низкий риск повреждения спинного мозга. Введение эпидуральной иглы включает в себя введение иглы между костями, через связки и в эпидуральное пространство без прокалывания слоя непосредственно под ним, содержащего спинномозговую жидкость под давлением. [16] Для введения EBP в связи с PDPH целевым уровнем является предшествующая эпидуральная пункция; [15] Впрыскиваемая кровь по большей части распространяется краниально. [4] Для SIH с неидентифицированными местами утечки изначально рассматриваются L2 и L3. [15]

Для EBP аутологичную кровь берут из периферической вены; [2] [17] при процедуре используется типичная эпидуральная игла . [2] Для EBP рекомендуется 20 мл крови, однако инъекцию следует прекратить, если пациент ее не переносит. [9] Такое количество крови также рекомендуется акушерам . [18] Прицельное ЭАД выполняется под рентгеноскопией в реальном времени , если известно место утечки спинномозговой жидкости. [9] Этот рентгеноскопический подход является стандартным, [15] но в случаях слепой инъекции SIH в два места дает аналогичные результаты. Рандомизированных клинических исследований по этому поводу не проводилось из-за редкости СИГ. [1] Также можно использовать компьютерную томографию . [9] Кровь из ЭБП распространяется по нескольким сегментам эпидурального пространства, поэтому ее не нужно вводить на том же уровне, что и место пункции. [17] Для лечения СИГ эффективен прием ацетазоламида перед ЭБП и введение в положении Тренделенбурга . [19]
При введении EBP возникает массовый эффект, который сжимает субарахноидальное пространство , тем самым увеличивая и модулируя давление спинномозговой жидкости, которое транслируется внутричерепно. Кровь выдерживает скачок давления в течение более длительного времени, чем кристаллоидные жидкости . Одновременно в результате образования тромба образуется «эпидуральная пробка» ; сгусток прилипает к текальному мешку , потенциально образуя постоянную пробку. [9] [15] [8] Примерно через полдня масс-эффект прекращается, и остается зрелый тромб. [8]
Эпидуральные кровяные заплаты противопоказаны людям с нарушением свертываемости крови , инфекцией в месте прокола, лихорадкой , инфекциями кровотока или сепсисом . [9] Некоторые врачи рекомендуют перед введением ЭБП получить посев крови , чтобы убедиться в отсутствии инфекций. [8] EBP может быть противопоказана людям с деформацией позвоночника , ВИЧ/СПИДом и лейкемией . Эпидуральная анестезия рекомендуется пациентам с COVID-19 в периоперационном периоде вместо общей анестезии — EBP имеют чрезвычайно низкий риск передачи инфекции в центральную нервную систему даже при продолжающейся инфекции, но являются последним средством после консервативного лечения и блокады нервов. [9] Хотя крупномасштабных клинических исследований было проведено мало, и о побочных эффектах до сих пор не сообщалось, EBP является относительным противопоказанием для пациентов со злокачественными новообразованиями. [17]
Распространенными побочными эффектами являются головная боль, боль в спине , боль в шее и легкая лихорадка. Боли в спине отмечают примерно у 80% людей, что может быть результатом повышенного давления. Также могут возникать радикулярные боли . [9] Рикошетная внутричерепная гипотензия очень часто встречается у людей с СИГ после ЭБП, и ее можно лечить ацетазоламидом , топираматом или, в тяжелых случаях, лечебной люмбальной пункцией ; большинство случаев не являются тяжелыми. Редкие побочные эффекты включают субдуральное или спинальное кровотечение, инфекцию и судороги [9] , хотя EBP не несут значительного инфекционного риска даже у людей с ослабленным иммунитетом. [14] В результате применения иногда развиваются неврологические симптомы. [4] Задокументировано семь случаев арахноидита . [10] В результате процедуры может произойти дополнительная пункция твердой мозговой оболочки, что может увеличить вероятность непреднамеренного интратекального введения крови . [9]
EBPs являются инвазивными [8] , но высокоэффективными с вероятностью успеха 50-80% и относительно низким риском, за исключением рисков, связанных с эпидуральным введением. [2] [4] Ожидание в течение 24 часов перед введением значительно снижает вероятность неудач, [8] хотя выполнение его в течение 48 часов после пункции связано с более высокой потребностью в повторных пластырях. [4] Об успешном лечении ППГБ с помощью ЭБП сообщалось через несколько месяцев после начала заболевания. [14] Показатели успеха могут превышать 96% при повторной ЭБП, даже в педиатрической популяции. [17] EBP с большей вероятностью будет успешным при введении более 22,5 мл крови, а также у людей с менее тяжелой спинальной утечкой спинномозговой жидкости. У людей с тяжелыми подтеканиями результат лечения не зависит от количества введенной крови. [20] Неэффективная EBP чаще встречается у людей с СИГ, когда утечка спинномозговой жидкости не была выявлена и может потребоваться повторная EBP. Также может возникнуть компрессия нерва, что может привести к временному неврологическому повреждению; реже это может быть постоянным. [15] Некоторым людям может помочь фибриновый клей, смешанный с кровью. [21] EBP может вызывать больше побочных эффектов, чем местная блокада нервных клеток группы клиновидно-небных нейронов у женщин в послеродовом периоде , хотя крупномасштабных клинических исследований не проводилось. [22] При необходимости можно применять несколько EBP; это чаще случается с людьми со спонтанной головной болью или множественными подтеканиями. [11] Около 20% людей нуждаются во второй ЭБП, и до 20% женщин симптомы не исчезают. [4]
Исследования показали, что профилактические EBP не снижают риск развития PDPH. [2] Использование EBP в качестве лечения ПГБ, хотя исторически оно считается агрессивным, все чаще используется у подростков, поскольку у них меньше шансов избавиться от головных болей с помощью консервативного лечения. [17] Рентгеноскопические EBP более успешны, чем те, которые проводятся вслепую, поскольку они позволяют осуществлять визуализацию в реальном времени. Частота отказов составляет около 15-20% [9] , хотя она может достигать 30%. [8]
Лечение ППГБ исторически было неопределенным — существовало 49 рекомендаций по его лечению. Первоначально считалось, что это скорее психогенное заболевание , которое могло задержать развитие EBP. Туран Оздил, преподаватель анестезиологии в Университете Теннесси , выдвинул гипотезу о том, как свернувшаяся кровь может закупорить дыру в твердой мозговой оболочке, наблюдая за ремонтом автомобильных шин. [14] Он работал со своим коллегой У. Форрестом Пауэллом, что привело к испытаниям на моделях собак, а затем и на людях примерно в 1960 году. [14] Джеймс Б. Гормли, хирург общего профиля, впервые наблюдал, как кровавые поясничные пункции приводят к снижению уровня ППГБ. также в 1960 году; [9] Гормли использовал только 2–3 мл крови для экспериментов с ЭБП, и он не был обучен эпидуральному введению. Оздил не знал о работе Гормли, и Оздил разработал свою технику как профилактическую. Анестезиолог Энтони ДиДжованни усовершенствовал технику Оздила и Пауэлла, используя 10 мл крови для лечения человека с неизвестными местами утечки. Сотрудник ДиДжованни Бердетт Данбар хотел более широко распространить свою технику, хотя их исследование было первоначально отвергнуто анестезиологами до публикации в журнале Anesthesia & Analgesia в 1970 году . исследования крови в спинномозговой жидкости имели значительные побочные эффекты вплоть до «тяжелых судорожных припадков»; ДиДжованни опроверг это в 1972 году. [14] Дж. Селвин Кроуфорд обнаружил в 1980 году, что использование большего объема крови было более успешным. [9] Эта процедура получила широкое признание в конце 1970-х годов. [14]