Эпидуральное введение (от древнегреческого ἐπί, «на» + твердая мозговая оболочка ) [1] — метод введения лекарства , при котором лекарство вводится в эпидуральное пространство вокруг спинного мозга . Эпидуральный путь используется врачами и медсестрами-анестезиологами для вводить местные анестетики , анальгетики , диагностические лекарства, такие как радиоконтрастные вещества , и другие лекарства, такие как глюкокортикоиды.Эпидуральное введение включает в себя размещение катетера в эпидуральном пространстве, который может оставаться на месте на время лечения.Техника преднамеренного введения Эпидуральное введение лекарств было впервые описано в 1921 году испанским военным хирургом Фиделем Пажесом .
Эпидуральная анестезия вызывает потерю чувствительности , в том числе боли , блокируя передачу сигналов по нервным волокнам в спинном мозге или рядом с ним. По этой причине эпидуральная анестезия обычно используется для контроля боли во время родов и хирургических операций , в которых этот метод считается безопасным и эффективным, а также более эффективным и безопасным, чем введение обезболивающих препаратов перорально или внутривенно . Эпидуральную инъекцию также можно использовать для введения стероидов для лечения воспалительных состояний спинного мозга. Не рекомендуется людям с тяжелыми нарушениями свертываемости крови, низким количеством тромбоцитов или инфекциями вблизи предполагаемого места инъекции. Тяжелые осложнения от эпидурального введения редки, но могут включать проблемы, возникающие в результате неправильного введения, а также побочные эффекты лекарств. Наиболее распространенные осложнения эпидуральных инъекций включают проблемы с кровотечением, головные боли и неадекватный контроль боли. Эпидуральная аналгезия во время родов также может повлиять на способность матери двигаться во время родов. Очень большие дозы анестетиков или анальгетиков могут привести к угнетению дыхания .
Эпидуральную инъекцию можно проводить в любую точку позвоночника, но чаще всего в поясничный отдел позвоночника , ниже окончания спинного мозга. Конкретное место введения определяет конкретные затронутые нервы и, следовательно, область тела, в которой будет блокироваться боль. Введение эпидурального катетера состоит из введения иглы между костями и связками, чтобы достичь эпидурального пространства, не заходя так далеко, чтобы проколоть твердую мозговую оболочку . Для подтверждения размещения в эпидуральном пространстве можно использовать физиологический раствор или воздух. Альтернативно, для подтверждения правильного размещения можно выполнить прямую визуализацию области инъекции с помощью портативного ультразвукового аппарата или рентгеноскопии . После введения лекарство можно вводить в виде одной или нескольких разовых доз или можно вводить непрерывно в течение определенного периода времени. При правильной установке эпидуральный катетер может оставаться вставленным в течение нескольких дней, но обычно его удаляют, когда можно использовать менее инвазивные методы введения (например, пероральные препараты).

Эпидуральные инъекции обычно используются для облегчения боли ( обезболивания ) во время родов. [2] Обычно это включает эпидуральную инъекцию местного анестетика и опиоидов , обычно называемую «эпидуральной анестезией». Это более эффективно, чем пероральные или внутривенные (ВВ) опиоиды и другие распространенные методы обезболивания при родах. [3] После введения эпидуральной анестезии женщина может не чувствовать боли, но все равно может чувствовать давление. [4] Эпидуральный клонидин используется редко, но его возможности для обезболивания во время родов тщательно изучались. [5]
Эпидуральная аналгезия считается более безопасным и эффективным методом облегчения боли в родах по сравнению с внутривенной или пероральной аналгезией. В Кокрейновском обзоре исследований 2018 года, в котором эпидуральная анальгезия сравнивалась с пероральными опиоидами, некоторые преимущества эпидуральной аналгезии по сравнению с опиоидами включали меньшее количество случаев использования налоксона у новорожденных и снижение риска материнской гипервентиляции. [3] Некоторые недостатки эпидуральной аналгезии по сравнению с опиоидами включали более длительную продолжительность родов, повышенную потребность в окситоцине для стимуляции сокращений матки , а также повышенный риск лихорадки, низкого кровяного давления и мышечной слабости. [3]
Тем не менее, обзор не выявил различий в общей частоте кесарева сечения при эпидуральной анальгезии и отсутствии анальгезии. Кроме того, не было обнаружено различий в состоянии здоровья ребенка в ближайшем неонатальном периоде между эпидуральной аналгезией и отсутствием аналгезии. Кроме того, частота возникновения длительных болей в спине не изменилась после эпидуральной анестезии. [3] Осложнения эпидуральной анальгезии редки, но могут включать головные боли, головокружение, затрудненное дыхание и судороги у матери. У ребенка может наблюдаться замедленное сердцебиение, снижение способности регулировать температуру и потенциальное воздействие лекарств, вводимых матери. [6]
Нет общей разницы в результатах в зависимости от времени введения матери эпидуральной анестезии [7], в частности, нет изменений в частоте кесарева сечения, родах, при которых необходимо использовать инструменты , и продолжительности родов. Также нет изменений в шкале Апгар новорожденного между ранним и поздним эпидуральным введением. [7] Эпидуральная анестезия, кроме амбулаторной эпидуральной анестезии в низких дозах, также влияет на способность матери двигаться во время родов. Движения, такие как ходьба или смена положения, могут помочь улучшить комфорт во время родов и снизить риск осложнений. [8]
Было продемонстрировано, что эпидуральная анальгезия имеет ряд преимуществ после других операций, включая снижение необходимости использования пероральных или системных опиоидов [9] и снижение риска послеоперационных респираторных проблем, инфекций грудной клетки, [10] необходимости переливания крови , [11] ] и инфаркты миокарда . [12] Использование эпидуральной аналгезии после операции вместо системной анальгезии с меньшей вероятностью приведет к снижению перистальтики кишечника , которое может произойти при системной терапии опиоидами из-за блокады симпатической нервной системы. [11] [13] Некоторые операции, при которых может использоваться спинальная аналгезия, включают хирургию нижней части живота, хирургию нижних конечностей, кардиохирургию и хирургию промежности. [11] [14] [15]
Инъекции стероидов в эпидуральное пространство иногда используются для лечения болей в нервных корешках , корешковых болей и воспалений , вызванных такими заболеваниями, как грыжа межпозвоночного диска , дегенеративное заболевание диска и стеноз позвоночного канала . [16] Риск осложнений от приема стероидов низок, и осложнения обычно незначительны. Конкретный препарат, доза и частота приема влияют на риск и тяжесть осложнений. Осложнения эпидурального введения стероидов аналогичны побочным эффектам стероидов, вводимых другими способами, и могут включать повышение уровня сахара в крови выше нормального, особенно у пациентов с диабетом 2 типа . [16] Эпидуральная кровяная заплата состоит из небольшого количества собственной крови человека, вводимой в эпидуральное пространство. Это делается как метод герметизации отверстия или утечки в эпидуральной анестезии. [17] Введенная кровь сгущается в месте прокола, закрывает утечку и модулирует давление спинномозговой жидкости. [18] [19] Это может использоваться для лечения постпункционной головной боли и утечки спинномозговой жидкости из-за пункции твердой мозговой оболочки, что происходит примерно в 1,5% процедур эпидуральной анальгезии. [20]
Использование эпидуральной аналгезии и анестезии считается безопасным и эффективным в большинстве ситуаций. Эпидуральная аналгезия противопоказана людям с такими осложнениями, как целлюлит в месте инъекции или тяжелая коагулопатия. [20] В некоторых случаях он может быть противопоказан людям с низким содержанием тромбоцитов, повышенным внутричерепным давлением или сниженным сердечным выбросом . [20] Из-за риска прогрессирования заболевания он также потенциально противопоказан людям с уже существующими прогрессирующими неврологическими заболеваниями. [20] Некоторые заболевания сердца, такие как стеноз аортального или митрального клапана, также являются противопоказанием к использованию эпидуральной анестезии, а также низкое кровяное давление или гиповолемия . [16] Эпидуральную анестезию обычно не применяют у людей, получающих антикоагулянтную терапию, поскольку она увеличивает риск осложнений от эпидуральной анестезии. [16]
Помимо блокирования нервов, передающих болевые сигналы, местные анестетики могут блокировать нервы, передающие другие сигналы, хотя сенсорные нервные волокна более чувствительны к действию местных анестетиков, чем двигательные нервные волокна . По этой причине адекватного контроля боли обычно можно достичь без блокирования мотонейронов, что в случае возникновения привело бы к потере мышечного контроля. В зависимости от введенного препарата и дозы эффект может длиться от нескольких минут до нескольких часов. [21] Таким образом, эпидуральная анестезия может обеспечить контроль боли без особого влияния на мышечную силу. Например, у роженицы, которой постоянно проводят эпидуральную аналгезию, может не возникнуть нарушений в способности двигаться. Большие дозы лекарств с большей вероятностью могут привести к побочным эффектам. [22] Очень большие дозы некоторых лекарств могут вызвать паралич межреберных мышц и грудной диафрагмы , отвечающих за дыхание, что может привести к угнетению или остановке дыхания. Это также может привести к потере входа симпатических нервов в сердце, что может вызвать значительное снижение частоты сердечных сокращений и артериального давления. [22] Люди с ожирением , рожавшие раньше , те, кто в анамнезе употреблял опиаты, или те, у кого раскрытие шейки матки более 7 см подвергаются более высокому риску неадекватного контроля боли. [23]
Если твердая мозговая оболочка случайно проколота во время введения, это может привести к утечке спинномозговой жидкости в эпидуральное пространство, вызывая постпункционную головную боль. [24] Это происходит примерно в 1 из 100 эпидуральных процедур. Такая головная боль может быть сильной и длиться несколько дней, реже недель или месяцев, и вызвана снижением давления спинномозговой жидкости. Легкие постпункционные головные боли можно лечить кофеином и габапентином [25] , тогда как сильные головные боли можно лечить эпидуральной кровяной заплатой, хотя в большинстве случаев со временем они проходят спонтанно. Менее распространенные, но более тяжелые осложнения включают субдуральную гематому и тромбоз церебральных вен . Эпидуральный катетер также редко может быть случайно помещен в субарахноидальное пространство, что происходит менее чем в 1 из 1000 процедур. В этом случае спинномозговую жидкость можно свободно аспирировать из катетера, что используется для выявления неправильного расположения. В этом случае катетер извлекают и заменяют в другом месте, хотя иногда жидкость не может быть аспирирована, несмотря на прокол твердой мозговой оболочки. [26] Если дуральная пункция не распознана, большие дозы анестетика могут быть доставлены непосредственно в спинномозговую жидкость. Это может привести к высокой блокаде или, реже, к тотальной спинальной блокаде , при которой анестетик доставляется непосредственно в ствол мозга, вызывая потерю сознания, а иногда и судороги . [26]
Эпидуральное введение также может вызвать проблемы с кровотечением, в том числе «кровавый кран», который встречается примерно у 1 из 30–50 человек. [27] Это происходит, когда эпидуральные вены случайно прокалываются иглой во время введения. Это обычное явление, которое обычно не считается проблемой у людей с нормальной свертываемостью крови. Постоянные неврологические проблемы из-за кровавого крана встречаются крайне редко, примерно в 0,07% случаев. [28] Однако у людей с коагулопатией может быть риск возникновения эпидуральной гематомы, а у людей с тромбоцитопенией кровотечение может быть сильнее, чем ожидалось. Кокрейновский обзор 2018 года не обнаружил доказательств влияния переливания тромбоцитов перед люмбальной пункцией или эпидуральной анестезией у участников с тромбоцитопенией . [29] Неясно, влияет ли использование эпидуральной анестезии на сильное хирургическое кровотечение в течение 24 часов и связанные с операцией осложнения в течение 7 дней после процедуры. [29]
К редким осложнениям эпидурального введения относятся формирование эпидурального абсцесса (1 на 145 000) [30] или эпидуральной гематомы (1 на 168 000), [30] неврологическое повреждение длительностью более 1 года (1 на 240 000), [30] параплегия (1 у 250 000), [31] и арахноидит . [32] В редких случаях эпидуральная анестезия может привести к смерти (1 на 100 000). [31] При наличии противопоказаний вместо эпидуральной анестезии можно выполнить многочисленные блокады фасциальной плоскости. [33]
Если бупивакаин, препарат, который обычно вводится эпидурально, случайно вводится в вену, он может вызвать возбуждение, нервозность, покалывание во рту, шум в ушах, тремор, головокружение, помутнение зрения или судороги, а также угнетение центральной нервной системы, потерю сознания. сознания, угнетение дыхания и апноэ. Бупивакаин, предназначенный для эпидурального введения, был причастен к остановке сердца, приводящей к смерти при случайном введении в вену, а не в эпидуральное пространство. [34] [35] Введение больших доз опиоидов в эпидуральное пространство может вызвать зуд и угнетение дыхания. [36] [37] Ощущение потребности в мочеиспускании часто значительно уменьшается или полностью отсутствует после введения эпидуральных местных анестетиков или опиоидов. [38] По этой причине на время эпидуральной инфузии часто устанавливают мочевой катетер . [38]
У многих женщин, получающих эпидуральную анальгезию во время родов, окситоцин также используется для усиления сокращений матки. В одном исследовании, в котором изучалась частота грудного вскармливания через два дня после эпидуральной анестезии во время родов, эпидуральная аналгезия в сочетании с окситоцином привела к снижению уровня окситоцина и пролактина у матери в ответ на грудное вскармливание на второй день после рождения. Это приводит к уменьшению количества вырабатываемого молока. [39]
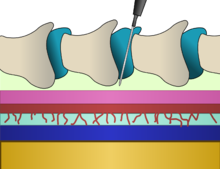
Эпидуральную анестезию вводят в эпидуральное пространство внутри костного позвоночного канала , но сразу за пределами твердой мозговой оболочки . С внутренней поверхностью твердой мозговой оболочки соприкасается еще одна мембрана, называемая паутинной оболочкой , которая содержит спинномозговую жидкость. У взрослых спинной мозг заканчивается на уровне диска между L1 и L2, тогда как у новорожденных он простирается до L3, но может достигать даже L4. [16] Ниже спинного мозга находится пучок нервов, известный как конский хвост или «конский хвост». Следовательно, поясничные эпидуральные инъекции несут низкий риск повреждения спинного мозга. Введение эпидуральной иглы включает в себя введение иглы между костями, через связки и в эпидуральное пространство без прокалывания слоя непосредственно под ним, содержащего спинномозговую жидкость под давлением. [16]

Эпидуральное введение — это процедура, которая требует от человека, выполняющего введение, технических навыков, чтобы избежать осложнений. Мастерство можно тренировать, используя в качестве модели бананы или другие фрукты. [40] [41]
Человек, получающий эпидуральную анестезию, может сидеть или лежать на боку или на животе. [16] Уровень позвоночника, на котором устанавливается катетер, зависит главным образом от места предполагаемой операции – в зависимости от локализации боли. Гребень подвздошной кости является часто используемым анатомическим ориентиром для поясничных эпидуральных инъекций, поскольку этот уровень примерно соответствует четвертому поясничному позвонку, который обычно находится значительно ниже окончания спинного мозга . [16] Иглу Туохи , имеющую изогнутый на 90 градусов кончик и боковое отверстие для перенаправления введенного катетера вертикально вдоль оси позвоночника, можно вводить по средней линии между остистыми отростками . При использовании парамедианного доступа кончик иглы проходит вдоль выступа позвоночной кости, называемого пластинкой, до тех пор, пока не достигнет желтой связки и эпидурального пространства. [42]
Наряду с внезапной потерей сопротивления давлению на поршень шприца оператор может почувствовать легкое ощущение щелчка, когда кончик иглы прорывает желтую связку и попадает в эпидуральное пространство. Для определения размещения в эпидуральном пространстве можно использовать физиологический раствор или воздух. Систематический обзор 2014 года не выявил различий с точки зрения безопасности и эффективности между использованием физиологического раствора и воздуха для этой цели. [43] В дополнение к методике потери резистентности можно использовать прямую визуализацию места размещения. Это можно сделать с помощью портативного ультразвукового сканера или рентгеноскопии (движущиеся рентгеновские снимки). [44] После размещения кончика иглы через иглу в эпидуральное пространство вводят катетер или небольшую трубку. Затем иглу выводят через катетер. Катетер обычно вводится на 4–6 см в эпидуральное пространство и обычно прикрепляется к коже липкой лентой, аналогично внутривенному катетеру . [45]
Если желательна короткая продолжительность действия, можно ввести однократную дозу лекарства, называемую болюсом . После этого при необходимости этот болюс можно повторить при условии, что катетер не будет поврежден. Для пролонгированного эффекта можно использовать постоянную инфузию лекарства. Имеются некоторые свидетельства того, что метод автоматического прерывистого болюса может обеспечить лучший контроль боли, чем метод непрерывной инфузии, даже если общие вводимые дозы идентичны. [46] [47] [48] Обычно эффекты эпидуральной блокады отмечаются ниже определенного уровня или части тела , определяемой местом инъекции. Более высокая инъекция может привести к сохранению функции нервов нижних спинномозговых нервов . Например, торакальная эпидуральная анестезия, выполняемая при операциях на верхних отделах брюшной полости, может не оказать никакого влияния на область, окружающую гениталии или органы малого таза. [49]
Для некоторых процедур, когда желательны как быстрое начало спинальной анестезии , так и послеоперационный анальгезирующий эффект эпидуральной анестезии, оба метода могут использоваться в комбинации. Это называется комбинированной спинно-эпидуральной анестезией (КСЭ). Спинальную анестезию можно вводить в одном месте, а эпидуральную анестезию — в соседнем. Альтернативно, после обнаружения эпидурального пространства с помощью иглы Туохи, можно ввести спинальную иглу через иглу Туохи в субарахноидальное пространство . [16] Затем вводится спинальная доза, спинальная игла извлекается и эпидуральный катетер вводится как обычно. Этот метод, известный как метод «игла через иглу», может быть связан с несколько более высоким риском помещения катетера в субарахноидальное пространство. [50]
Эпидуральная аналгезия обычно хорошо переносится, восстановление происходит быстро после завершения введения и удаления эпидуральной анестезии. Эпидуральный катетер обычно удаляют, когда можно безопасно перейти на пероральный прием лекарств, хотя катетеры могут безопасно оставаться на месте в течение нескольких дней с небольшим риском бактериальной инфекции, [51] [52] [53], особенно если кожа повреждена. приготовленный из раствора хлоргексидина . [54] Подкожно туннелированные эпидуральные катетеры можно безопасно оставлять на месте на более длительный период времени с низким риском инфекции или других осложнений. [55] [56] Независимо от продолжительности применения, эффекты препарата, вводимого эпидурально, включая онемение, если оно используется для обезболивания, обычно проходят в течение нескольких часов после прекращения эпидуральной анестезии, с полным восстановлением нормальной функции в течение 24 часов. . [57]
Использование эпидуральной аналгезии во время родов не влияет на необходимость проведения кесарева сечения при последующих родах. Эпидуральная аналгезия во время родов также обычно не оказывает негативного влияния на долгосрочное здоровье матери или ребенка. [3] Использование эпидуральной анальгезии по сравнению с пероральной анальгезией или отсутствием анальгезии не влияет на нормальную продолжительность пребывания в больнице после родов, с той лишь разницей, что необходимо соблюдать осторожность в месте введения эпидуральной анестезии, чтобы предотвратить инфекцию. [58] После эпидуральной анальгезии, используемой при желудочно-кишечных операциях, время восстановления нормальной функции желудочно-кишечного тракта существенно не отличается от времени восстановления после внутривенной анальгезии. [59] Использование эпидуральной аналгезии во время операций на сердце может сократить время, в течение которого человеку требуется аппарат искусственной вентиляции легких после операции, но неизвестно, сокращает ли это общее время пребывания в больнице в послеоперационный период. [60]

Первая запись об эпидуральной инъекции относится к 1885 году, когда американский невролог Джеймс Корнинг из Желудевого зала в Морристауне, штат Нью-Джерси, использовал эту технику для выполнения нейроаксиальной блокады . Корнинг случайно ввел 111 мг кокаина в эпидуральное пространство здорового мужчины-добровольца [61] , хотя в то время он полагал, что вводил его в субарахноидальное пространство. [62] После этого в 1901 году Фернан Катлен впервые сообщил о преднамеренной блокаде нижних крестцовых и копчиковых нервов через эпидуральное пространство путем инъекции местного анестетика через крестцовое отверстие . [20] Техника потери сопротивления была впервые описана Ахиле Дольотти в 1933 году, после чего Альберто Гутьеррес описал технику висячего падения. Оба метода теперь используются для определения правильного размещения иглы в эпидуральном пространстве. [63] [20]
В 1921 году Фидель Пажес , военный хирург из Испании, разработал технику «однократной» поясничной эпидуральной анестезии [64] , которая позже была популяризирована итальянским хирургом Ахилле Марио Дольотти. [65] Позже, в 1931 году, Eugen Aburel описал использование непрерывного эпидурального катетера для облегчения боли во время родов. [66] [63] В 1941 году Роберт Хингсон и Уолдо Эдвардс зафиксировали использование непрерывной каудальной анестезии с использованием постоянной иглы, [67] после чего они описали использование гибкого катетера для непрерывной каудальной анестезии у роженицы в 1942 году. [68] В 1947 году Мануэль Курбело описал установку поясничного эпидурального катетера, [69] а в 1979 году Бехар сообщил о первом использовании эпидуральной анестезии для введения наркотиков . [70]
Некоторые люди по-прежнему обеспокоены тем, что женщинам, которым во время родов назначают эпидуральную анальгезию, с большей вероятностью потребуется кесарево сечение, основываясь на более старых обсервационных исследованиях. [71] Однако данные показали, что использование эпидуральной аналгезии во время родов не оказывает статистически значимого влияния на необходимость проведения кесарева сечения. Кокрейновский обзор 2018 года не выявил увеличения частоты кесарева сечения при использовании эпидуральной аналгезии. [3] Однако эпидуральная аналгезия удлиняет второй период родов на 15–30 минут, что может увеличить риск, что роды должны сопровождаться инструментами. [72] [73]
В 1998 г. в США сообщалось, что более половины родов проводились с применением эпидуральной аналгезии [74] , а к 2008 г. этот показатель увеличился до 61% родов. [75] В Соединенном Королевстве Национальная служба здравоохранения предлагала эпидуральную анестезию всем женщинам во время родов с 1980 года. К 1998 году эпидуральная анальгезия использовалась в Великобритании почти в 25% родов. [76] В Японии большинство родов происходит в больницах первичного или среднего звена, в которых не предлагается эпидуральная аналгезия. [77]
В некоторых развитых странах более 70% родов проводятся с применением эпидуральной анальгезии. [78] Другие исследования показали, что женщины из числа меньшинств и иммигранты реже получают эпидуральную анальгезию во время родов. [79] Даже в странах с всеобщим охватом медицинским обслуживанием, таких как Канада, социально-экономические факторы, такие как раса, финансовая стабильность и образование, влияют на частоту получения женщинами эпидуральной анальгезии. [80] Одно исследование, проведенное в 2014 году, показало, что более половины беременных женщин в женских консультациях в Нигерии (79,5%) не знали, что такое эпидуральная анальгезия и для чего она используется, в то время как 76,5% из них прибегли бы к эпидуральной аналгезии, если бы ей предложили после нее. им объяснили. [81]
Кофеин оказался эффективным в снижении числа людей с ППГБ и тех, кто нуждается в дополнительных лекарствах (2 или 3 из 10 при приеме кофеина по сравнению с 9 из 10 при приеме плацебо).
Габапентин, теофиллин и гидрокортизон также оказались эффективными, снимая боль лучше, чем плацебо.