
Недостаток сна , также известный как недостаточность сна [2] или бессонница , является состоянием, при котором не хватает продолжительности и/или качества сна для поддержания бодрости, работоспособности и здоровья. Он может быть как хроническим , так и острым и может значительно различаться по степени тяжести. Все известные животные спят или демонстрируют некоторую форму поведения во сне, и важность сна для людей очевидна, поскольку почти треть жизни человек проводит во сне. [2]
Среднестатистическому взрослому человеку необходимо спать от 7 до 8 часов каждые 24 часа, и лишение сна может возникнуть, если он не высыпается. [3] Острая депривация сна — это когда человек спит меньше обычного или вообще не спит в течение короткого периода времени, обычно длящегося один-два дня, но имеет тенденцию следовать бессонной модели дольше без каких-либо внешних факторов. Хроническая депривация сна — это когда человек регулярно спит меньше оптимального количества для оптимального функционирования. Хронический дефицит сна часто путают с термином бессонница . [ необходима цитата ] Хотя и хронический дефицит сна, и бессонница разделяют сниженное количество и/или качество сна, а также нарушенную функцию, их различие заключается в способности засыпать. На сегодняшний день большинство исследований лишения сна были сосредоточены на остром лишении сна, предполагая, что острое лишение сна может нанести значительный ущерб когнитивным, эмоциональным и физическим функциям и механизмам мозга. [4]
Люди, страдающие от недостатка сна, способны быстро заснуть, если им это позволяют, но те, кто страдает бессонницей, в целом испытывают трудности с засыпанием. [5]
Количество необходимого сна может зависеть от качества сна, возраста, беременности и уровня лишения сна. Недостаток сна связан с увеличением веса, высоким кровяным давлением, диабетом, депрессией, болезнями сердца и инсультами. [6] Недостаток сна также может привести к высокой тревожности, раздражительности, неустойчивому поведению, плохому когнитивному функционированию и производительности, а также психотическим эпизодам. [7]
Состояние хронического ограничения сна отрицательно влияет на мозг и когнитивные функции . [8] Однако в некоторых случаях лишение сна может парадоксальным образом привести к повышению энергии и бдительности; хотя его долгосрочные последствия никогда не оценивались, лишение сна даже использовалось в качестве лечения депрессии. [9] [10]
В немногих исследованиях сравнивались эффекты острого полного лишения сна и хронического частичного ограничения сна. [8] Полное отсутствие сна в течение длительного периода нечасто встречается у людей (если только у них нет фатальной бессонницы или особых проблем, вызванных хирургическим вмешательством); похоже, что кратковременных микроснов невозможно избежать. [11] Длительное полное лишение сна приводило к смерти лабораторных животных. [12]
Обзоры различают отсутствие сна в течение краткосрочного периода, например, одну ночь («депривация сна»), и сон меньше необходимого в течение более длительного периода («ограничение сна»). Депривация сна рассматривалась как более эффективное явление в краткосрочной перспективе, но ограничение сна имело схожие эффекты в течение более длительного периода. [13] [14] [15] [16] [17] Исследование 2022 года показало, что в большинстве случаев изменения, вызванные хронической или острой потерей сна, усиливались или ослабевали в течение дня. [18]
Бессонница , один из шести типов диссомнии , поражает 21–37 % взрослого населения. [19] [20] [21] Многие из ее симптомов легко узнаваемы, включая чрезмерную дневную сонливость ; разочарование или беспокойство по поводу сна; проблемы с вниманием, концентрацией или памятью; резкие смены настроения или раздражительность; недостаток энергии или мотивации; плохую успеваемость в школе или на работе; а также головные боли напряжения или боли в животе.
Бессонницу можно разделить на первичную и вторичную, или сопутствующую , бессонницу. [22] [23] [24]
Первичная бессонница — это расстройство сна , которое нельзя отнести к медицинским, психиатрическим или экологическим причинам. [25] Существует три основных типа первичной бессонницы. К ним относятся психофизиологическая, идиопатическая бессонница и неправильное восприятие состояния сна (парадоксальная бессонница). [22] Психофизиологическая бессонница вызвана тревогой. Идиопатическая бессонница обычно начинается в детстве и длится всю оставшуюся жизнь человека. Предполагается, что идиопатическая бессонница — это нейрохимическая проблема в части мозга, которая контролирует цикл сон-бодрствование, что приводит либо к недостаточно активным сигналам сна, либо к чрезмерно активным сигналам бодрствования. Неправильное восприятие состояния сна диагностируется, когда люди высыпаются, но ошибочно считают, что их сон недостаточен. [26]
Вторичная бессонница, или коморбидная бессонница, возникает одновременно с другими медицинскими, неврологическими, психологическими и психиатрическими состояниями. Причинно-следственная связь не обязательно подразумевается. [27] Причинами могут быть депрессия, тревожность и расстройства личности. [28]
Известно, что лишение сна имеет кумулятивный характер. Это означает, что усталость и сон, потерянные в результате, например, бодрствования всю ночь, будут перенесены на следующий день. [29] Недостаток сна в течение нескольких дней кумулятивно накапливает дефицит и вызывает появление симптомов лишения сна. Хорошо отдохнувший и здоровый человек, как правило, проводит меньше времени в стадии быстрого сна. Исследования показали обратную зависимость между временем, проведенным в стадии быстрого сна, и последующим бодрствованием в часы бодрствования. [30] Кратковременная бессонница может быть вызвана стрессом или когда организм испытывает изменения в окружающей среде и режиме. [31]
Апноэ сна — это серьезное расстройство, которое имеет симптомы как бессонницы, так и лишения сна, среди других симптомов, таких как чрезмерная дневная сонливость, резкие пробуждения и трудности с концентрацией внимания. [32] Люди с апноэ сна могут испытывать такие симптомы, как пробуждение с одышкой или удушьем , беспокойный сон, утренние головные боли, утренняя спутанность сознания или раздражительность и беспокойство. Это расстройство поражает от 1 до 10 процентов американцев. [33] Оно имеет много серьезных последствий для здоровья, если его не лечить. Терапия положительным давлением в дыхательных путях с использованием устройств CPAP ( непрерывное положительное давление в дыхательных путях ), APAP или BPAP считается вариантом первой линии лечения апноэ сна. [34]
Центральное апноэ сна вызвано неспособностью центральной нервной системы подавать сигнал телу дышать во время сна. Могут использоваться методы лечения, похожие на методы лечения обструктивного апноэ сна, а также другие методы лечения, такие как адаптивная сервовентиляция и некоторые лекарства. Некоторые лекарства, такие как опиоиды, могут способствовать или вызывать центральное апноэ сна. [35]
Лишение сна иногда может быть вызвано самим собой из-за отсутствия желания спать или привычного использования стимулирующих препаратов. Месть Промедление перед сном — это потребность ложиться спать поздно после напряженного дня, чтобы чувствовать, что день длиннее, что приводит к лишению сна из-за нежелания бодрствовать и желания сделать так, чтобы день «казался/ощущался» длиннее. [36]

Потребление кофеина в больших количествах может оказать негативное влияние на цикл сна.
Хотя употребление кофеина и приносит краткосрочные преимущества в плане производительности, чрезмерное его употребление может привести к симптомам бессонницы или усугубить уже существующую бессонницу. [37] Употребление кофеина для бодрствования ночью может привести к бессоннице, тревоге, частым ночным пробуждениям и общему ухудшению качества сна. [38]
Конкретные причинно-следственные связи между потерей сна и последствиями для психических расстройств наиболее подробно изучались у пациентов с расстройствами настроения. [39] [ необходима медицинская ссылка ] Переходам в манию у пациентов с биполярным расстройством часто предшествуют периоды бессонницы , [40] и было показано, что лишение сна вызывает маниакальное состояние примерно у 30% пациентов. [41] Лишение сна может представлять собой конечный общий путь в генезе мании, [42] и у пациентов с манией обычно наблюдается постоянное снижение потребности во сне. [43]
Хронические проблемы со сном затрагивают от 50% до 80% пациентов в типичной психиатрической практике, по сравнению с 10% до 18% взрослых в общей популяции США. Проблемы со сном особенно распространены у пациентов с тревогой, депрессией, биполярным расстройством и синдромом дефицита внимания и гиперактивности (СДВГ). [32]
Симптомы депривации сна и шизофрении параллельны , включая позитивные и когнитивные симптомы. [44]
Национальный фонд сна США ссылается на статью 1996 года, в которой говорится, что студенты колледжей/университетов в среднем спят менее 6 часов каждую ночь. [45] Исследование 2018 года подчеркивает необходимость хорошего ночного сна для студентов, обнаружив, что студенты колледжей, которые спали в среднем восемь часов в течение пяти ночей выпускной недели, набрали более высокие баллы на своих выпускных экзаменах, чем те, кто этого не делал. [46]
В ходе исследования 70,6% студентов сообщили, что спят менее 8 часов, и до 27% студентов могут быть подвержены риску по крайней мере одного расстройства сна. [47] Недостаток сна часто встречается у студентов первого курса колледжей, поскольку они приспосабливаются к стрессу и социальной активности студенческой жизни.
Эстеван и др. изучали взаимосвязь между сном и результатами тестов. Они обнаружили, что студенты склонны спать меньше обычного в ночь перед экзаменом, и что результаты экзамена положительно коррелируют с продолжительностью сна. [48]
Исследование, проведенное кафедрой психологии Национального университета Чунчэн в Тайване, пришло к выводу, что первокурсники спят меньше всего в течение недели. [49]
Исследования более позднего времени начала занятий в школах постоянно сообщали о преимуществах для сна, здоровья и обучения подростков с использованием самых разных методологических подходов. Напротив, нет исследований, показывающих, что раннее время начала занятий оказывает какое-либо положительное влияние на сон, здоровье или обучение. [50] Данные международных исследований показывают, что «синхронизированное» время начала занятий для подростков намного позже, чем время начала занятий в подавляющем большинстве учебных заведений. [50] В 1997 году исследователи Университета Миннесоты сравнили учеников, которые начали школу в 7:15 утра, с теми, кто начал в 8:40 утра. Они обнаружили, что ученики, которые начали в 8:40, получили более высокие оценки и больше спали в будние ночи, чем те, кто начал раньше. [51] Каждый четвертый ученик средней школы в США признается, что засыпает на уроках по крайней мере один раз в неделю. [52]
Известно, что в подростковом возрасте циркадные ритмы и, следовательно, режимы сна обычно претерпевают заметные изменения. Исследования электроэнцефалограммы (ЭЭГ) указывают на 50%-ное сокращение глубокого (стадия 4) сна и 75%-ное сокращение пиковой амплитуды дельта-волн во время медленного сна в подростковом возрасте. Школьные расписания часто несовместимы с соответствующей задержкой в смещении сна, что приводит к меньшему, чем оптимальное количество сна для большинства подростков. [53]
Исследование, проведенное по всей стране в Нидерландах, показало, что пациенты общих палат, находящиеся в больнице, испытывали более короткий общий сон (меньше на 83 мин.), больше ночных пробуждений и более ранние пробуждения по сравнению со сном дома. Более 70% испытывали пробуждение из-за внешних причин, таких как персонал больницы (35,8%). Факторы, нарушающие сон, включали шум других пациентов, медицинские приборы, боль и посещения туалета. [54] Депривация сна еще более серьезна у пациентов отделения интенсивной терапии, у которых, как было обнаружено, отсутствует естественный ночной пик секреции мелатонина, что может вызывать нарушение нормального цикла сон-бодрствование. [55] Однако, поскольку личные характеристики и клиническая картина пациентов больницы настолько разнообразны, возможные решения для улучшения сна и циркадной ритмики должны быть адаптированы к индивидуальности и в пределах возможностей больничного отделения. Можно рассмотреть возможность множественных вмешательств для улучшения характеристик пациента, улучшения больничных процедур или улучшения больничной среды. [56]
Исследование, опубликованное в журнале Journal of Economic Behavior and Organization, показало, что широкополосное подключение к Интернету связано с недосыпанием. Исследование пришло к выводу, что люди с широкополосным подключением, как правило, спят на 25 минут меньше, чем те, у кого нет широкополосного подключения; следовательно, у них меньше шансов получить научно рекомендуемые 7–9 часов сна. [57] Другое исследование, проведенное с участием 435 немедицинских сотрудников в King Saud University Medical City, сообщило, что 9 из 10 респондентов использовали свои смартфоны перед сном, причем социальные сети были наиболее используемым сервисом (80,5%). Исследование показало, что участники, которые проводили более 60 минут, используя свои смартфоны перед сном, в 7,4 раза чаще имели плохое качество сна, чем участники, которые проводили менее 15 минут. [58] В целом, было обнаружено, что использование Интернета за час до сна нарушает режим сна.
Многие предприятия работают круглосуточно, например, авиакомпании, больницы и т. д., где работники выполняют свои обязанности в разные смены. Сменный режим работы приводит к недосыпанию и плохой концентрации, пагубным последствиям для здоровья и усталости. Сменная работа остается невысказанной проблемой в отраслях, часто игнорируемой как работодателями, так и работниками, что приводит к росту производственных травм. Работник, испытывающий усталость, представляет потенциальную опасность не только для себя, но и для окружающих. И работодатели, и работники должны осознавать риски, связанные с недосыпанием и усталостью на рабочем месте, чтобы эффективно снизить вероятность производственных травм. [59]
В одном исследовании, основанном на нейровизуализации, было высказано предположение, что 35 часов полного лишения сна у здоровых людей отрицательно повлияли на способность мозга правильно оценивать эмоциональное событие и вырабатывать контролируемую и адекватную реакцию на событие. [60]
Согласно последним исследованиям, недостаток сна может нанести больше вреда, чем считалось ранее, и может привести к постоянной потере клеток мозга. [61] Отрицательное влияние лишения сна на бдительность и когнитивные способности предполагает снижение активности и функций мозга. Эти изменения в основном происходят в двух регионах: таламусе , структуре, отвечающей за бдительность и внимание, и префронтальной коре , регионе, отвечающем за бдительность, внимание и когнитивные процессы более высокого порядка. [62] Интересно, что эффекты лишения сна, по-видимому, постоянны для «сов» и «жаворонков», или различных хронотипов сна, как показали фМРТ и теория графов . [63]

Исследования на грызунах показывают, что реакция на повреждение нейронов из-за острой депривации сна является адаптивной до трех часов потери сна за ночь и становится неадаптивной, а апоптоз происходит после. [64] Исследования на мышах показывают, что гибель нейронов (в гиппокампе , голубом пятне и медиальной префронтальной коре ) происходит после двух дней депривации быстрого сна . Однако мыши не очень хорошо моделируют эффекты у людей, поскольку они спят треть от продолжительности быстрого сна людей, а каспаза-3 , основной эффектор апоптоза, убивает в три раза больше клеток у людей, чем у мышей. [65] Также почти во всех исследованиях не учитывается, что острая депривация быстрого сна вызывает длительный (> 20 дней) апоптоз нейронов у мышей, а скорость апоптоза увеличивается на следующий день после его окончания, поэтому количество апоптоза у мышей часто недооценивается, потому что эксперименты почти всегда измеряют его в день окончания депривации сна. [66] По этим причинам как время до дегенерации клеток, так и степень дегенерации могут быть значительно недооценены у людей.
Подобные гистологические исследования не могут проводиться на людях по этическим причинам, но долгосрочные исследования показывают, что качество сна больше связано с уменьшением объема серого вещества [67] , чем с возрастом [68] , что происходит в таких областях, как предклинье [69] .

Сон необходим для восстановления клеточных повреждений, вызванных активными формами кислорода и повреждением ДНК. Во время длительного лишения сна клеточные повреждения накапливаются до критической точки, которая запускает клеточную дегенерацию и апоптоз. Депривация быстрого сна вызывает увеличение норадреналина ( что, кстати, заставляет человека, лишенного сна, испытывать стресс) из-за того, что нейроны в голубом пятне, вырабатывающие его, не прекращают этого делать, что вызывает увеличение активности насоса Na⁺/K⁺-АТФазы , который сам по себе активирует внутренний путь апоптоза [70] и предотвращает аутофагию, которая также индуцирует митохондриальный путь апоптоза.
Сон вне фазы быстрого сна может позволить ферментам восстановить повреждения клеток мозга, вызванные свободными радикалами . Высокая метаболическая активность во время бодрствования повреждает сами ферменты, препятствуя эффективному восстановлению. Это исследование наблюдало первые доказательства повреждения мозга у крыс как прямого результата лишения сна. [71]
Провалы внимания также распространяются на более критические области, в которых последствия могут быть жизнью или смертью; автокатастрофы и промышленные катастрофы могут быть результатом невнимательности, приписываемой лишению сна. Для эмпирического измерения величины дефицита внимания исследователи обычно используют задачу психомоторной бдительности (PVT), которая требует от субъекта нажимать кнопку в ответ на свет через случайные интервалы. Неспособность нажать кнопку в ответ на стимул (свет) регистрируется как ошибка, приписываемая микроснам, которые возникают как продукт лишения сна. [72]
Важно отметить, что субъективные оценки усталости людей часто не предсказывают фактические результаты в PVT. Хотя люди, полностью лишенные сна, обычно осознают степень своего ухудшения, провалы от хронического (меньшего) лишения сна могут накапливаться с течением времени, так что они равны по количеству и тяжести провалам, возникающим от полного (острого) лишения сна. Однако люди, хронически лишенные сна, продолжают оценивать себя значительно менее ухудшенными, чем участники, полностью лишенные сна. [73] Поскольку люди обычно оценивают свои способности к таким задачам, как вождение, субъективно, их оценки могут привести их к ложному выводу, что они могут выполнять задачи, требующие постоянного внимания, когда их способности на самом деле ослаблены. [ необходима цитата ]
Согласно исследованию 2000 года, лишение сна может иметь некоторые из тех же опасных последствий, что и опьянение. [74] Люди, которые водили машину после того, как бодрствовали в течение 17–19 часов, показали худшие результаты, чем те, у кого уровень алкоголя в крови составлял 0,05 процента, что является допустимым пределом для вождения в нетрезвом виде в большинстве стран Западной Европы и Австралии. Другое исследование показало, что производительность начинает ухудшаться после 16 часов бодрствования, а 21 час бодрствования был эквивалентен содержанию алкоголя в крови 0,08 процента, что является допустимым пределом для вождения в нетрезвом виде в Канаде, США и Великобритании [75]
Усталость водителей грузовых и легковых автомобилей привлекла внимание властей многих стран, где были приняты специальные законы с целью снижения риска дорожно-транспортных происшествий из-за усталости водителя. Правила, касающиеся минимальной продолжительности перерывов, максимальной продолжительности смен и минимального времени между сменами, являются общими для правил вождения, используемых в разных странах и регионах, таких как правила рабочего времени водителей в Европейском союзе и правила рабочего времени в Соединенных Штатах. Американская академия медицины сна (AASM) сообщает, что каждая пятая серьезная травма, полученная в результате дорожно-транспортного происшествия, связана с усталостью водителя.
Дефицит внимания и рабочей памяти является одним из самых важных; [8] такие провалы в повседневной рутине могут привести к печальным результатам, от забывания ингредиентов во время готовки до пропуска предложения во время записи. Выполнение задач, требующих внимания, по-видимому, коррелирует с количеством часов сна, полученных каждую ночь, снижаясь в зависимости от часов лишения сна. [76] Рабочая память проверяется такими методами, как задания на время выбора-реакции. [8]
Недостаток сна может негативно сказаться на настроении. [77] Не спать всю ночь или неожиданно вставать на ночную смену может вызвать у человека раздражение. Как только он высыпается, его настроение часто возвращается к исходному или нормальному уровню. Даже частичное лишение сна может оказать значительное влияние на настроение. В одном исследовании испытуемые сообщали о повышенной сонливости, усталости, спутанности сознания, напряжении и общем нарушении настроения, которые все возвращались к исходному уровню после одной-двух полноценных ночей сна. [78] [79]
Депрессия и сон находятся в двунаправленной связи. Плохой сон может привести к развитию депрессии, а депрессия может вызвать бессонницу , гиперсомнию или обструктивное апноэ сна . [80] [81] Около 75% взрослых пациентов с депрессией могут страдать бессонницей. [82] Лишение сна, будь то полное или нет, может вызвать значительную тревогу, а более длительное лишение сна, как правило, приводит к повышению уровня тревоги. [83]
Лишение сна также показало некоторое положительное влияние на настроение и может использоваться для лечения депрессии. [10] Хронотип может влиять на то, как лишение сна влияет на настроение. Те, у кого предпочтение утреннему сну (период раннего сна или «жаворонок»), становятся более подавленными после лишения сна, в то время как те, у кого предпочтение вечернему сну (период отсроченного сна или «сова»), показывают улучшение настроения. [84]
Настроение и психические состояния также могут влиять на сон. Повышенное волнение и возбуждение от беспокойства или стресса может держать человека более возбужденным, бодрым и внимательным. [78]
Недостаток и нарушение сна связаны с последующей усталостью . [85] [86]
Склонность ко сну можно определить как готовность к переходу от бодрствования ко сну или способность оставаться спящим, если вы уже спите. [87] Недостаток сна увеличивает эту склонность, которую можно измерить с помощью полисомнографии (ПСГ) как сокращение латентности сна (времени, необходимого для засыпания). [88] Индикатор склонности ко сну можно также увидеть в сокращении перехода от легких стадий сна без быстрого сна к более глубоким медленноволновым колебаниям. [88]
В среднем задержка у здоровых взрослых людей уменьшается на несколько минут после ночи без сна, а задержка от начала сна до медленного сна сокращается вдвое. [88] Задержка сна обычно измеряется с помощью множественного теста задержки сна (MSLT). Напротив, тест поддержания бодрствования (MWT) также использует задержку сна, но на этот раз как меру способности участников оставаться бодрствующими (когда их просят об этом) вместо того, чтобы засыпать. [88]
Людям в возрасте от 18 до 64 лет необходимо от семи до девяти часов сна в сутки. [89] Исследования, изучающие лишение сна, показывают его влияние на настроение, когнитивные и двигательные функции из-за нарушения регуляции цикла сон-бодрствование и повышенной склонности ко сну. [88] Многочисленные исследования, которые определили роль гипоталамуса и множественных нейронных систем, контролирующих циркадные ритмы и гомеостаз, были полезны для лучшего понимания лишения сна. [88] [90] Чтобы описать временной ход цикла сон-бодрствование, можно упомянуть двухпроцессную модель регуляции сна. [88]
Эта модель предлагает гомеостатический процесс (процесс S) и циркадный процесс (процесс C), которые взаимодействуют для определения времени и интенсивности сна. [91] Процесс S представляет собой влечение ко сну, увеличивающееся во время бодрствования и уменьшающееся во время сна до определенного порогового уровня, в то время как Процесс C является осциллятором, ответственным за эти уровни. При лишении сна гомеостатическое давление накапливается до такой степени, что функции бодрствования будут ухудшаться даже при самом высоком циркадном тяготении к бодрствованию. [88] [91]
Микросон — это периоды кратковременного сна, которые чаще всего случаются, когда человек испытывает значительный уровень лишения сна. [92] Микросон обычно длится несколько секунд, обычно не более 15 секунд, [93] и чаще всего случается, когда человек пытается не заснуть, когда он чувствует сонливость. [94] Человек обычно впадает в микросон во время выполнения монотонной задачи, например, вождения, чтения книги или работы за компьютером . [95] Микросон похож на потерю сознания , и человек, испытывающий его, не осознает, что он происходит.
Еще более легкий тип сна был замечен у крыс, которые бодрствовали в течение длительного времени. В процессе, известном как локальный сон , определенные локализованные области мозга входили в периоды коротких (~80 мс), но частых (~40/мин) состояний, подобных NREM. Несмотря на периоды включения и выключения, когда нейроны отключались, крысы, казалось, бодрствовали, хотя и плохо справлялись с тестами. [96]
Сокращение продолжительности сна связано со многими неблагоприятными сердечно-сосудистыми последствиями. [97] [98] [99] [100] Американская кардиологическая ассоциация заявила, что ограничение сна является фактором риска неблагоприятных кардиометаболических профилей и результатов. Организация рекомендует здоровые привычки сна для идеального здоровья сердца, наряду с другими известными факторами, такими как артериальное давление, холестерин, диета, глюкоза, вес, курение и физическая активность. [101] Центры по контролю и профилактике заболеваний отметили, что взрослые, которые спят менее семи часов в день, с большей вероятностью имеют хронические заболевания, включая сердечный приступ, ишемическую болезнь сердца и инсульт, по сравнению с теми, кто спит достаточное количество времени. [102]
В исследовании, в котором приняли участие более 160 000 здоровых взрослых, не страдающих ожирением, субъекты, которые сами сообщили о продолжительности сна менее шести часов в день, были подвержены повышенному риску развития множественных кардиометаболических факторов риска. У них наблюдалось повышенное центральное ожирение, повышенный уровень глюкозы натощак, гипертония, низкий уровень липопротеинов высокой плотности, гипертриглицеридемия и метаболический синдром. Наличие или отсутствие симптомов бессонницы не влияло на эффекты продолжительности сна в этом исследовании. [103]
Биобанк Соединенного Королевства изучил около 500 000 взрослых, у которых не было сердечно-сосудистых заболеваний, и субъекты, которые спали менее шести часов в день, были связаны с 20-процентным увеличением риска развития инфаркта миокарда (ИМ) в течение семилетнего периода наблюдения. Интересно, что продолжительный сон, более девяти часов в сутки, также был фактором риска. [104]
Среди множества последствий для здоровья, которые может вызвать лишение сна, одним из них является нарушение иммунной системы. Хотя это не совсем понятно, исследователи полагают, что сон необходим для обеспечения достаточной энергии для работы иммунной системы и для того, чтобы воспаление происходило во время сна. Кроме того, так же, как сон может укрепить память в мозге человека, он может помочь консолидировать память иммунной системы или адаптивный иммунитет . [105] [106]
Качество сна напрямую связано с уровнем иммунитета. Группа под руководством профессора Коэна из Университета Карнеги-Меллона в США обнаружила, что даже небольшое нарушение сна может повлиять на реакцию организма на вирус простуды. У тех, у кого качество сна было лучше, уровень Т- и В-лимфоцитов в крови был значительно выше, чем у тех, у кого качество сна было хуже. Эти два лимфоцита являются основным органом иммунной функции в организме человека. [107]
Достаточное количество сна улучшает действие вакцин, использующих адаптивный иммунитет. Когда вакцины подвергают организм воздействию ослабленного или дезактивированного антигена, организм инициирует иммунный ответ. Иммунная система учится распознавать этот антиген и атакует его при повторном воздействии в будущем. Исследования показали, что люди, которые не спят ночь после вакцинации, с меньшей вероятностью выработают надлежащий иммунный ответ на вакцину и иногда даже нуждаются во второй дозе. [ необходима цитата ] Люди, которые в целом лишены сна, также не предоставляют своему организму достаточно времени для формирования адекватной иммунологической памяти и, таким образом, могут не получить пользу от вакцинации. [105]
Люди, которые спят меньше шести часов в сутки, более восприимчивы к инфекциям и более склонны простудиться или заболеть гриппом. Недостаток сна также может продлить время восстановления пациентов в отделении интенсивной терапии (ОИТ). [105] [108] [109]
Недостаток сна может вызвать дисбаланс нескольких гормонов, которые имеют решающее значение для набора веса. Недостаток сна увеличивает уровень грелина (гормона голода) и снижает уровень лептина (гормона сытости), что приводит к усилению чувства голода и желанию высококалорийной пищи. [110] [111] Недостаток сна также связан с уменьшением гормона роста и повышением уровня кортизола, которые связаны с ожирением. Люди, которые не высыпаются, также могут чувствовать сонливость и усталость в течение дня и меньше заниматься спортом. Ожирение также может стать причиной плохого качества сна. Люди с избыточным весом или ожирением могут испытывать обструктивное апноэ сна, гастроэзофагеальную рефлюксную болезнь (ГЭРБ), депрессию, астму и остеоартрит, все из которых могут нарушить хороший ночной сон. [112]
У крыс длительное полное лишение сна увеличивало как потребление пищи, так и расход энергии, что приводило к потере веса и в конечном итоге к смерти. [113] Это исследование предполагает, что умеренный хронический дефицит сна , связанный с привычным коротким сном, связан с повышенным аппетитом и расходом энергии, причем уравнение склоняется в сторону потребления пищи, а не расхода в обществах, где высококалорийная пища доступна свободно. [111]
Было высказано предположение, что люди, испытывающие кратковременные ограничения сна, перерабатывают глюкозу медленнее, чем люди, получающие полноценный 8-часовой сон, что увеличивает вероятность развития диабета 2 типа . [114] Плохое качество сна связано с высоким уровнем сахара в крови у пациентов с диабетом и преддиабетом, но причинно-следственная связь не до конца понятна. Исследователи подозревают, что лишение сна влияет на инсулин, кортизол и окислительный стресс, которые впоследствии влияют на уровень сахара в крови. Недостаток сна может повысить уровень грелина и снизить уровень лептина . Люди, которые спят недостаточно, с большей вероятностью будут хотеть есть, чтобы компенсировать недостаток энергии. Эта привычка может повысить уровень сахара в крови и подвергнуть их риску ожирения и диабета. [115]
В 2005 году исследование более 1400 участников показало, что участники, которые обычно спали меньше часов, с большей вероятностью имели связь с диабетом 2 типа . [116] Однако, поскольку это исследование было просто корреляционным, направление причинно-следственной связи между недостатком сна и диабетом неопределенно. Авторы указывают на более раннее исследование, которое показало, что экспериментальное, а не привычное ограничение сна привело к нарушению толерантности к глюкозе (НТГ). [117]
Национальный фонд сна выделяет несколько предупреждающих признаков того, что водитель опасно устал. К ним относятся опускание окна, включение радио, проблемы с открытыми глазами, кивание головой, уход с полосы движения и мечтательность. Особому риску подвергаются водители-одиночки между полуночью и 6:00 утра [118]
Недостаток сна может негативно повлиять на общую производительность и привел к крупным смертельным случаям. Во многом из-за крушения рейса 3407 авиакомпании Colgan Air в феврале 2009 года , в результате которого погибло 50 человек и которое частично было связано с усталостью пилотов, FAA пересмотрело свои процедуры, чтобы гарантировать, что пилоты достаточно отдохнули. Авиадиспетчеры оказались под пристальным вниманием, когда в 2010 году было зафиксировано 10 случаев, когда диспетчеры засыпали во время смены. Распространенная практика смены смен вызывала недостаток сна и была фактором, способствующим всем инцидентам с управлением воздушным движением. FAA пересмотрело свои практики смены смен, и результаты показали, что диспетчеры не были хорошо отдохнувшими. [119] Исследование 2004 года также показало, что врачи-ординаторы, которые спали менее четырех часов в сутки, совершили более чем в два раза больше ошибок, чем 11% опрошенных ординаторов, которые спали более семи часов в сутки. [120]
Twenty-four hours of continuous sleep deprivation results in the choice of less difficult math tasks without a decrease in subjective reports of effort applied to the task.[citation needed] Naturally occurring sleep loss affects the choice of everyday tasks, such that low-effort tasks are mostly commonly selected.[citation needed] Adolescents who experience less sleep show a decreased willingness to engage in sports activities that require effort through fine motor coordination and attention to detail.[121][122]
Great sleep deprivation mimics psychosis: distorted perceptions can lead to inappropriate emotional and behavioral responses.[123]
Astronauts have reported performance errors and decreased cognitive ability during periods of extended working hours and wakefulness, as well as sleep loss caused by circadian rhythm disruption and environmental factors.[124]
One study has found that a single night of sleep deprivation may cause tachycardia, a condition in which the heartrate exceeds 100 beats per minute (in the following day).[125][126]
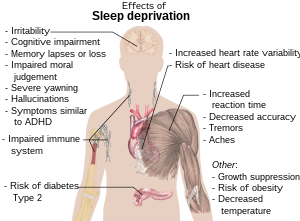
Generally, sleep deprivation may facilitate or intensify:[127]
Sleep deprivation may cause symptoms similar to:
A 2009 review found that sleep loss had a wide range of cognitive and neurobehavioral effects including unstable attention, slowing of response times, decline of memory performance, reduced learning of cognitive tasks, deterioration of performance in tasks requiring divergent thinking, perseveration with ineffective solutions, performance deterioration as task duration increases; and growing neglect of activities judged to be nonessential.[143]
Patients with sleep deprivation may present with complaints of symptoms and signs of insufficient sleep, such as fatigue, sleepiness, drowsy driving, and cognitive difficulties. Sleep insufficiency can easily go unrecognized and undiagnosed unless patients are specifically asked about it by their clinicians.[144]
Several questions are critical in evaluating sleep duration and quality, as well as the cause of sleep deprivation. Sleep patterns (typical bed time or rise time on weekdays and weekends), shift work, and frequency of naps can reveal the direct cause of poor sleep, and quality of sleep should be discussed to rule out any diseases such as obstructive sleep apnea and restless leg syndrome.[144]
Sleep diaries are useful in providing detailed information about sleep patterns. They are inexpensive, readily available, and easy to use. The diaries can be as simple as a 24-hour log to note the time of being asleep or can be detailed to include other relevant information.[145][146] Sleep questionnaires such as the Sleep Timing Questionnaire (STQ) and Tayside children’s sleep questionnaire can be used instead of sleep diaries if there is any concern for patient adherence.[147][148]
Actigraphy is a useful, objective wrist-worn tool if the validity of self-reported sleep diaries or questionnaires is questionable. Actigraphy works by recording movements and using computerized algorithms to estimate total sleep time, sleep onset latency, the amount of wake after sleep onset, and sleep efficiency. Some devices have light sensors to detect light exposure.[149][150][151][152]
Although there are numerous causes of sleep deprivation, there are some fundamental measures that promote quality sleep, as suggested by organizations such as the Centers for Disease Control and Prevention, the National Institute of Health, the National Institute of Aging, and the American Academy of Family Physicians. Historically, sleep hygiene, as first medically defined by Hauri in 1977,[153] was the standard for promoting healthy sleep habits, but evidence that has emerged since the 2010s suggests they are ineffective, both for people with insomnia[154] and for people without.[153] The key is to implement healthier sleep habits, also known as sleep hygiene.[155] Sleep hygiene recommendations include setting a fixed sleep schedule, taking naps with caution, maintaining a sleep environment that promotes sleep (cool temperature, limited exposure to light and noise, comfortable mattresses and pillows), exercising daily, avoiding alcohol, cigarettes, caffeine, and heavy meals in the evening, winding down and avoiding electronic use or physical activities close to bedtime, and getting out of bed if unable to fall asleep.[156]
For long-term involuntary sleep deprivation, cognitive behavioral therapy for insomnia (CBT-i) is recommended as a first-line treatment after the exclusion of a physical diagnosis (e.g., sleep apnea).[154] CBT-i contains five different components: cognitive therapy, stimulus control, sleep restriction, sleep hygiene, and relaxation. As this approach has minimal adverse effects and long-term benefits, it is often preferred to (chronic) drug therapy.[157]
There are several strategies that help increase alertness and counteract the effects of sleep deprivation. Caffeine is often used over short periods to boost wakefulness when acute sleep deprivation is experienced; however, caffeine is less effective if taken routinely.[158] Other strategies recommended by the American Academy of Sleep Medicine include prophylactic sleep before deprivation, naps, other stimulants, and combinations thereof. However, the only sure and safe way to combat sleep deprivation is to increase nightly sleep time.[159]
Wearable devices such as Fitbits and Apple Watches monitor various body signals, including heart rate, skin temperature, and movement, to provide information about sleep patterns. They operate continuously, collecting extensive data which can be used to offer insights on sleep improvement. These devices are user-friendly and have increased awareness about the significance of quality sleep for health.[160]
Sleep deprivation can be used to disorient abuse victims to help set them up for abusive control.[161][162]
Sleep deprivation can be used as a means of interrogation, which has resulted in court trials over whether or not the technique is a form of torture.[163]
Under one interrogation technique, a subject might be kept awake for several days and, when finally allowed to fall asleep, suddenly awakened and questioned. Menachem Begin, the Prime Minister of Israel from 1977 to 1983, described his experience of sleep deprivation as a prisoner of the NKVD in the Soviet Union as follows:
In the head of the interrogated prisoner, a haze begins to form. His spirit is wearied to death, his legs are unsteady, and he has one sole desire: to sleep... Anyone who has experienced this desire knows that not even hunger and thirst are comparable with it.[164]
Sleep deprivation was one of the five techniques used by the British government in the 1970s. The European Court of Human Rights ruled that the five techniques "did not occasion suffering of the particular intensity and cruelty implied by the word torture ... [but] amounted to a practice of inhuman and degrading treatment", in breach of the European Convention on Human Rights.[165]
The United States Justice Department released four memos in August 2002 describing interrogation techniques used by the Central Intelligence Agency. They first described 10 techniques used in the interrogation of Abu Zubaydah, described as a terrorist logistics specialist, including sleep deprivation. Memos signed by Steven G. Bradbury in May 2005 claimed that forced sleep deprivation for up to 180 hours (7+1⁄2 days)[166][167] by shackling a diapered prisoner to the ceiling did not constitute torture,[168] nor did the combination of multiple interrogation methods (including sleep deprivation) constitute torture under United States law.[169][170] These memoranda were repudiated and withdrawn during the first months of the Obama administration.[166]
The question of the extreme use of sleep deprivation as torture has advocates on both sides of the issue. In 2006, Australian Federal Attorney-General Philip Ruddock argued that sleep deprivation does not constitute torture.[171] Nicole Bieske, a spokeswoman for Amnesty International Australia, has stated the opinion of her organization as follows: "At the very least, sleep deprivation is cruel, inhumane and degrading. If used for prolonged periods of time it is torture."[172]
Studies show that sleep restriction has some potential for treating depression.[10] Those with depression tend to have earlier occurrences of REM sleep with an increased number of rapid eye movements; therefore, monitoring patients' EEG and awakening them during occurrences of REM sleep appear to have a therapeutic effect, alleviating depressive symptoms.[173] This kind of treatment is known as wake therapy. Although as many as 60% of patients show an immediate recovery when sleep-deprived, most patients relapse the following night. The effect has been shown to be linked to an increase in brain-derived neurotrophic factor (BDNF).[174] A comprehensive evaluation of the human metabolome in sleep deprivation in 2014 found that 27 metabolites are increased after 24 waking hours and suggested serotonin, tryptophan, and taurine may contribute to the antidepressive effect.[175]
The incidence of relapse can be decreased by combining sleep deprivation with medication or a combination of light therapy and phase advance (going to bed substantially earlier than one's normal time).[176][177] Many tricyclic antidepressants suppress REM sleep, providing additional evidence for a link between mood and sleep.[178] Similarly, tranylcypromine has been shown to completely suppress REM sleep at adequate doses.
Sleep deprivation can be implemented for a short period of time in the treatment of insomnia. Some common sleep disorders have been shown to respond to cognitive behavioral therapy for insomnia. Cognitive behavioral therapy for insomnia is a multicomponent process that is composed of stimulus control therapy, sleep restriction therapy (SRT), and sleep hygiene therapy.[179] One of the components is a controlled regime of "sleep restriction" in order to restore the homeostatic drive to sleep and encourage normal "sleep efficiency".[180] Stimulus control therapy is intended to limit behaviors intended to condition the body to sleep while in bed.[179] The main goal of stimulus control and sleep restriction therapy is to create an association between bed and sleep. Although sleep restriction therapy shows efficacy when applied as an element of cognitive-behavioral therapy, its efficacy is yet to be proven when used alone.[180][157] Sleep hygiene therapy is intended to help patients develop and maintain good sleeping habits. Sleep hygiene therapy is not helpful, however, when used as a monotherapy without the pairing of stimulus control therapy and sleep restriction therapy.[179][154] Light stimulation affects the supraoptic nucleus of the hypothalamus, controlling circadian rhythm and inhibiting the secretion of melatonin from the pineal gland. Light therapy can improve sleep quality, improve sleep efficiency, and extend sleep duration by helping to establish and consolidate regular sleep-wake cycles. Light therapy is a natural, simple, low-cost treatment that does not lead to residual effects or tolerance. Adverse reactions include headaches, eye fatigue, and even mania.[181]
In addition to the cognitive behavioral treatment of insomnia, there are also generally four approaches to treating insomnia medically. These are through the use of barbiturates, benzodiazepines, and benzodiazepine receptor agonists. Barbiturates are not considered to be a primary source of treatment due to the fact that they have a low therapeutic index, while melatonin agonists are shown to have a higher therapeutic index.[179]
Sleep deprivation has become hardwired into the military culture. It is prevalent in the entire force and especially severe for servicemembers deployed in high-conflict environments.[182][183]
Sleep deprivation has been used by the military in training programs to prepare personnel for combat experiences when proper sleep schedules are not realistic. Sleep deprivation is used to create a different schedule pattern that is beyond a typical 24-hour day. Sleep deprivation is pivotal in training games such as "Keep in Memory" exercises, where personnel practice memorizing everything they can while under intense stress physically and mentally and being able to describe in as much detail as they can remember of what they remember seeing days later. Sleep deprivation is used in training to create soldiers who are used to only going off of a few hours or minutes of sleep randomly when available.[citation needed]
DARPA initiated sleep research to create a highly resilient soldier capable of sustaining extremely prolonged wakefulness, inspired by the white-crowned sparrow's week-long sleeplessness during migration, at a time when it was not understood that migration birds actually slept with half of their brain. This pursuit aimed both to produce a "super soldier" able "to go for a minimum of seven days without sleep, and in the longer term perhaps at least double that time frame, while preserving high levels of mental and physical performance", and to enhance productivity in sleep-deprived personnel. Military experiments on sleep have been conducted on combatants and prisoners, such as those in Guantánamo, where controlled lighting is combined with torture techniques to manipulate sensory experiences. Crary highlights how constant illumination and the removal of day-night distinctions create what he defines as a "time of indifference," utilizing light management as a form of psychological control.[184][185]
However, studies have since evaluated the impact of the sleep deprivation imprint on the military culture. Personnel surveys reveal common challenges such as inadequate sleep, fatigue, and impaired daytime functioning, impacting operational effectiveness and post-deployment reintegration. These sleep issues elevate the risk of severe mental health disorders, including PTSD and depression. Early intervention is crucial. Though promising, implementing cognitive-behavioral and imagery-rehearsal therapies for insomnia remains a challenge. Several high-profile military accidents caused in part or fully by sleep deprivation of personnel have been documented. The military has prioritized sleep education, with recent Army guidelines equating sleep importance to nutrition and exercise. The Navy, particularly influenced by retired Captain John Cordle, has actively experimented with watch schedules to align shipboard life with sailors' circadian needs, leading to improved sleep patterns, especially in submarines, supported by ongoing research efforts at the Naval Postgraduate School. Watch schedules with longer and more reliable resting intervals are nowadays the norm on U.S. submarines and a recommended option for surface ships.[182][183]
In addition to sleep deprivation, circadian misalignment, as commonly experienced by submarine crews, causes several long-term health issues and a decrease in cognitive performance.[186]
National Geographic Magazine has reported that the demands of work, social activities, and the availability of 24-hour home entertainment and Internet access have caused people to sleep less now than in premodern times.[187] USA Today reported in 2007 that most adults in the USA get about an hour less than the average sleep time 40 years ago.[188]
Other researchers have questioned these claims. A 2004 editorial in the journal Sleep stated that, according to the available data, the average number of hours of sleep in a 24-hour period has not changed significantly in recent decades among adults. Furthermore, the editorial suggests that there is a range of normal sleep time required by healthy adults, and many indicators used to suggest chronic sleepiness among the population as a whole do not stand up to scientific scrutiny.[189]
A comparison of data collected from the Bureau of Labor Statistics' American Time Use Survey from 1965 to 1985 and 1998–2001 has been used to show that the median amount of sleep, napping, and resting done by the average adult American has changed by less than 0.7%, from a median of 482 minutes per day from 1965 through 1985 to 479 minutes per day from 1998 through 2001.[190][191]
Randy Gardner holds the scientifically documented record for the longest period of time a human being has intentionally gone without sleep not using stimulants of any kind. Gardner stayed awake for 264 hours (11 days), breaking the previous record of 260 hours held by Tom Rounds of Honolulu.[123] Lieutenant Commander John J. Ross of the U.S. Navy Medical Neuropsychiatric Research Unit later published an account of this event, which became well known among sleep-deprivation researchers.[123][192][193]
The Guinness World Record stands at 449 hours (18 days, 17 hours), held by Maureen Weston of Peterborough, Cambridgeshire, in April 1977, in a rocking-chair marathon.[192]
Claims of total sleep deprivation lasting years have been made several times,[194][195][196] but none are scientifically verified.[197] Claims of partial sleep deprivation are better documented. For example, Rhett Lamb of St. Petersburg, Florida, was initially reported to not sleep at all but actually had a rare condition permitting him to sleep only one to two hours per day in the first three years of his life. He had a rare abnormality called an Arnold–Chiari malformation, where brain tissue protrudes into the spinal canal and the skull puts pressure on the protruding part of the brain. The boy was operated on at All Children's Hospital in St. Petersburg in May 2008. Two days after surgery, he slept through the night.[198][199]
French sleep expert Michel Jouvet and his team reported the case of a patient who was quasi-sleep-deprived for four months, as confirmed by repeated polygraphic recordings showing less than 30 minutes (of stage-1 sleep) per night, a condition they named "agrypnia". The 27-year-old man had Morvan's fibrillary chorea, a rare disease that leads to involuntary movements, and in this particular case, extreme insomnia. The researchers found that treatment with 5-HTP restored almost normal sleep stages. However, some months after this recovery, the patient died during a relapse that was unresponsive to 5-HTP. The cause of death was pulmonary edema. Despite the extreme insomnia, psychological investigation showed no sign of cognitive deficits, except for some hallucinations.[200]
Fatal insomnia is a neurodegenerative disease that eventually results in a complete inability to go past stage 1 of NREM sleep. In addition to insomnia, patients may experience panic attacks, paranoia, phobias, hallucinations, rapid weight loss, and dementia. Death usually occurs between 7 and 36 months from onset.
Last Reviewed: September 14, 2022. Source: National Center for Chronic Disease Prevention and Health Promotion, Division of Population Health.
Although both conditions [total and partial SD] induce several negative effects including impairments in cognitive performance, the underlying mechanisms seem to be somewhat different.
For this reason, the NIH conference [of 2005] commended the term "comorbid insomnia" as a preferable alternative to the term "secondary insomnia."
Two general categories of insomnia exist, primary insomnia and comorbid insomnia.