Метаболизм лекарств — это метаболическое расщепление лекарств живыми организмами , обычно через специализированные ферментативные системы. В более общем смысле, метаболизм ксенобиотиков (от греческого xenos «чужой» и biotic «связанный с живыми существами») — это набор метаболических путей , которые изменяют химическую структуру ксенобиотиков , которые являются соединениями, чуждыми нормальной биохимии организма, такими как любой наркотик или яд . Эти пути являются формой биотрансформации, присутствующей во всех основных группах организмов, и считаются имеющими древнее происхождение. Эти реакции часто действуют для детоксикации ядовитых соединений (хотя в некоторых случаях промежуточные продукты в метаболизме ксенобиотиков сами могут вызывать токсические эффекты). Изучение метаболизма лекарств является объектом фармакокинетики . Метаболизм — это одна из стадий (см. ADME ) транзита лекарства через организм, которая включает расщепление лекарства таким образом, чтобы оно могло быть выведено организмом.
Метаболизм фармацевтических препаратов является важным аспектом фармакологии и медицины . Например, скорость метаболизма определяет продолжительность и интенсивность фармакологического действия препарата. Метаболизм лекарств также влияет на множественную лекарственную устойчивость при инфекционных заболеваниях и химиотерапии рака , а действие некоторых лекарств как субстратов или ингибиторов ферментов, участвующих в метаболизме ксенобиотиков, является распространенной причиной опасных лекарственных взаимодействий . Эти пути также важны в науке об окружающей среде , при этом метаболизм ксенобиотиков микроорганизмов определяет, будет ли загрязнитель разрушен во время биоремедиации или сохранится в окружающей среде. Ферменты метаболизма ксенобиотиков, в частности глутатион S-трансферазы, также важны в сельском хозяйстве, поскольку они могут вызывать устойчивость к пестицидам и гербицидам .
Метаболизм лекарств делится на три фазы. В фазе I ферменты, такие как оксидазы цитохрома P450, вводят реактивные или полярные группы в ксенобиотики. Затем эти модифицированные соединения конъюгируются с полярными соединениями в реакциях фазы II. Эти реакции катализируются ферментами трансферазы, такими как глутатион-S-трансферазы. Наконец, в фазе III конъюгированные ксенобиотики могут быть дополнительно обработаны, прежде чем будут распознаны транспортерами эффлюкса и выкачаны из клеток. Метаболизм лекарств часто преобразует липофильные соединения в гидрофильные продукты, которые легче выводятся . [ необходима цитата ]
Точные соединения, которым подвергается организм, будут в значительной степени непредсказуемы и могут значительно различаться с течением времени; это основные характеристики ксенобиотического токсического стресса. [1] Основная проблема, с которой сталкиваются системы детоксикации ксенобиотиков, заключается в том, что они должны быть способны удалять практически неограниченное количество ксенобиотических соединений из сложной смеси химических веществ, участвующих в нормальном метаболизме . Решение, которое было разработано для решения этой проблемы, представляет собой элегантное сочетание физических барьеров и низкоспецифичных ферментативных систем.
Все организмы используют клеточные мембраны в качестве гидрофобных барьеров проницаемости для контроля доступа к своей внутренней среде. Полярные соединения не могут диффундировать через эти клеточные мембраны, а поглощение полезных молекул опосредуется транспортными белками , которые специально выбирают субстраты из внеклеточной смеси. Это избирательное поглощение означает, что большинство гидрофильных молекул не могут проникать в клетки, поскольку они не распознаются никакими специфическими транспортерами. [2] Напротив, диффузия гидрофобных соединений через эти барьеры не может контролироваться, и организмы, следовательно, не могут исключить липидорастворимые ксенобиотики с помощью мембранных барьеров.
Однако существование барьера проницаемости означает, что организмы смогли развить системы детоксикации, которые используют гидрофобность, общую для проницаемых через мембрану ксенобиотиков. Таким образом, эти системы решают проблему специфичности, обладая такой широкой субстратной специфичностью, что они метаболизируют почти любое неполярное соединение. [1] Полезные метаболиты исключаются, поскольку они полярны и, как правило, содержат одну или несколько заряженных групп.
Детоксикация реактивных побочных продуктов нормального метаболизма не может быть достигнута с помощью систем, описанных выше, поскольку эти виды получены из нормальных клеточных компонентов и обычно разделяют их полярные характеристики. Однако, поскольку эти соединения немногочисленны, специфические ферменты могут распознавать и удалять их. Примерами этих специфических систем детоксикации являются система глиоксалаза , которая удаляет реактивный альдегид метилглиоксаль, [3] и различные антиоксидантные системы, которые устраняют реактивные формы кислорода . [4]
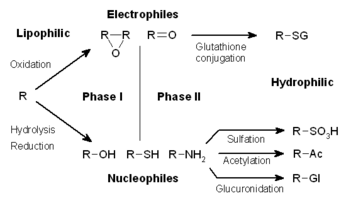
Метаболизм ксенобиотиков часто делят на три фазы: модификация, конъюгация и экскреция. Эти реакции действуют согласованно, чтобы детоксицировать ксенобиотики и удалить их из клеток.
В фазе I различные ферменты вводят реактивные и полярные группы в свои субстраты. Одной из наиболее распространенных модификаций является гидроксилирование, катализируемое системой оксидазы смешанной функции, зависящей от цитохрома P-450 . Эти ферментные комплексы вводят атом кислорода в неактивированные углеводороды, что может привести либо к введению гидроксильных групп, либо к N-, O- и S-деалкилированию субстратов. [5] Механизм реакции оксидаз P-450 осуществляется через восстановление связанного с цитохромом кислорода и образование высокореактивных оксиферрильных видов в соответствии со следующей схемой: [6]
Реакции фазы I (также называемые несинтетическими реакциями) могут происходить путем окисления , восстановления , гидролиза , циклизации , дециклизации и присоединения кислорода или удаления водорода, осуществляемых оксидазами со смешанными функциями, часто в печени. Эти окислительные реакции обычно включают цитохром P450 монооксигеназу (часто сокращенно CYP), НАДФН и кислород. Классы фармацевтических препаратов, которые используют этот метод для своего метаболизма, включают фенотиазины , парацетамол и стероиды. Если метаболиты реакций фазы I достаточно полярны, они могут быть легко выведены на этом этапе. Однако многие продукты фазы I не выводятся быстро и подвергаются последующей реакции, в которой эндогенный субстрат объединяется с недавно включенной функциональной группой, образуя высокополярный конъюгат.
Обычное окисление фазы I включает преобразование связи CH в связь C-OH. Эта реакция иногда преобразует фармакологически неактивное соединение ( пролекарство ) в фармакологически активное. Подобным же образом фаза I может превратить нетоксичную молекулу в ядовитую ( токсикация ). Простой гидролиз в желудке обычно является безвредной реакцией, однако есть исключения. Например, метаболизм фазы I преобразует ацетонитрил в HOCH 2 CN, который быстро диссоциирует на формальдегид и цианистый водород . [7]
Метаболизм первой фазы кандидатов на лекарственные препараты можно моделировать в лаборатории с использованием неферментных катализаторов. [8] Этот пример биомиметической реакции имеет тенденцию давать продукты, которые часто содержат метаболиты первой фазы. Например, основной метаболит фармацевтического тримебутина , дезметилтримебутин (нор-тримебутин), может быть эффективно получен путем окисления in vitro коммерчески доступного препарата. Гидроксилирование N-метильной группы приводит к вытеснению молекулы формальдегида , тогда как окисление O-метильных групп происходит в меньшей степени.
Цитохром P450 редуктаза, также известная как НАДФН:ферригемопротеиноксидоредуктаза, НАДФН:гемопротеиноксидоредуктаза, НАДФН:P450 оксидоредуктаза, P450 редуктаза, POR, CPR, CYPOR, является мембраносвязанным ферментом, необходимым для переноса электронов на цитохром P450 в микросоме эукариотической клетки от фермента НАДФН:цитохром P450 редуктаза, содержащего FAD и FMN. Общая схема потока электронов в системе POR/P450 выглядит следующим образом: НАДФН → ФАД → FMN → P450 → O 2
В ходе реакций восстановления химическое вещество может вступать в бесполезный цикл , в ходе которого оно приобретает электрон свободного радикала, а затем быстро теряет его, отдавая кислороду (образуя супероксид-анион ).
В последующих реакциях фазы II эти активированные метаболиты ксенобиотиков конъюгируются с заряженными видами, такими как глутатион (GSH), сульфат , глицин или глюкуроновая кислота . Участки на препаратах, где происходят реакции конъюгации, включают карбокси (-COOH), гидрокси (-OH), амино (NH 2 ) и тиол (-SH) группы. Продукты реакций конъюгации имеют повышенную молекулярную массу и, как правило, менее активны, чем их субстраты, в отличие от реакций фазы I, которые часто производят активные метаболиты . Добавление больших анионных групп (таких как GSH) детоксифицирует реактивные электрофилы и производит более полярные метаболиты, которые не могут диффундировать через мембраны и, следовательно, могут активно транспортироваться.
Эти реакции катализируются большой группой трансфераз широкой специфичности, которые в сочетании могут метаболизировать практически любое гидрофобное соединение, содержащее нуклеофильные или электрофильные группы. [1] Одним из важнейших классов этой группы являются глутатион-S-трансферазы (GST).
После реакций фазы II конъюгаты ксенобиотиков могут далее метаболизироваться. Типичным примером является переработка конъюгатов глутатиона в конъюгаты ацетилцистеина (меркаптуровой кислоты). [11] Здесь остатки γ-глутамата и глицина в молекуле глутатиона удаляются гамма-глутамилтранспептидазой и дипептидазами . На последнем этапе остаток цистеина в конъюгате ацетилируется .
Конъюгаты и их метаболиты могут выводиться из клеток в фазе III их метаболизма, при этом анионные группы действуют как аффинные метки для различных мембранных транспортеров семейства белков множественной лекарственной устойчивости (MRP). [12] Эти белки являются членами семейства АТФ-связывающих кассетных транспортеров и могут катализировать АТФ-зависимый транспорт огромного количества гидрофобных анионов, [13] и, таким образом, выводить продукты фазы II во внеклеточную среду, где они могут далее метаболизироваться или выводиться. [14]
Детоксикация эндогенных реактивных метаболитов, таких как пероксиды и реактивные альдегиды, часто не может быть достигнута с помощью описанной выше системы. Это является результатом того, что эти виды получены из нормальных клеточных компонентов и обычно разделяют их полярные характеристики. Однако, поскольку эти соединения немногочисленны, ферментативные системы могут использовать специфическое молекулярное распознавание для их распознавания и удаления. Таким образом, сходство этих молекул с полезными метаболитами означает, что для метаболизма каждой группы эндогенных токсинов обычно требуются различные ферменты детоксикации. Примерами этих специфических систем детоксикации являются система глиоксалаза , которая действует для утилизации реактивного альдегида метилглиоксаля , и различные антиоксидантные системы, которые удаляют реактивные формы кислорода .
Количественно гладкий эндоплазматический ретикулум печеночной клетки является основным органом метаболизма лекарств, хотя каждая биологическая ткань имеет некоторую способность метаболизировать лекарства. Факторы, ответственные за вклад печени в метаболизм лекарств, включают то, что это большой орган, что это первый орган, перфузируемый химическими веществами, всасываемыми в кишечнике , и что существуют очень высокие концентрации большинства ферментных систем, метаболизирующих лекарства, по сравнению с другими органами. Если лекарство попадает в желудочно-кишечный тракт, где оно попадает в печеночную циркуляцию через воротную вену , оно хорошо метаболизируется и, как говорят, демонстрирует эффект первого прохождения .
Другие места метаболизма лекарств включают эпителиальные клетки желудочно -кишечного тракта , легких , почек и кожи . Эти места обычно отвечают за локальные реакции токсичности.
Продолжительность и интенсивность фармакологического действия большинства липофильных препаратов определяются скоростью их метаболизма до неактивных продуктов. Система цитохрома P450 монооксигеназы является важнейшим путем в этом отношении. В целом, все, что увеличивает скорость метаболизма (например, индукция фермента ) фармакологически активного метаболита, уменьшит продолжительность и интенсивность действия препарата. Обратное также верно, как при ингибировании фермента . Однако в случаях, когда фермент отвечает за метаболизм пролекарства в лекарство, индукция фермента может ускорить это преобразование и увеличить уровни препарата, что может привести к токсичности. [ необходима медицинская цитата ]
Различные физиологические и патологические факторы также могут влиять на метаболизм лекарств. Физиологические факторы, которые могут влиять на метаболизм лекарств, включают возраст, индивидуальные различия (например, фармакогенетика ), энтерогепатическую циркуляцию , питание , половые различия или микробиоту кишечника . [ необходима медицинская ссылка ] Этот последний фактор имеет значение, поскольку микроорганизмы кишечника способны химически изменять структуру лекарств посредством процессов деградации и биотрансформации, тем самым изменяя активность и токсичность лекарств. Эти процессы могут снижать эффективность лекарств, как в случае с дигоксином в присутствии Eggerthella lenta в микробиоте. [15] Генетическая изменчивость ( полиморфизм ) объясняет некоторую изменчивость эффекта лекарств. [15]
В целом, лекарственные препараты метаболизируются медленнее у плода , новорожденных и пожилых людей и животных , чем у взрослых . Унаследованные генетические вариации в ферментах, метаболизирующих лекарственные препараты, приводят к их разным уровням каталитической активности. Например, индивидуальные вариации N-ацетилтрансфераз (участвуют в реакциях фазы II ), создают группу людей, которые ацетилируют медленно ( медленные ацетилаторы ), и тех, кто ацетилирует быстро ( быстрые ацетилаторы ), разделенных примерно 50:50 в популяции Канады. Однако изменчивость распределения аллелей NAT2 в разных популяциях высока, и некоторые этнические группы имеют более высокую долю медленных ацетилаторов. [16] Эта вариация в способности к метаболизму может иметь драматические последствия, поскольку медленные ацетилаторы более склонны к дозозависимой токсичности. Фермент NAT2 является основным метаболизатором противотуберкулезных препаратов ( изониазид ), некоторых антигипертензивных препаратов ( гидралазин ), антиаритмических препаратов ( прокаинамид ), антидепрессантов ( фенелзин ) и многих других [17] , и широко сообщалось о повышенной токсичности, а также о побочных реакциях на лекарства у медленных ацетиляторов. Аналогичные явления измененного метаболизма из-за наследственных вариаций были описаны для других ферментов, метаболизирующих лекарства, таких как CYP2D6 , CYP3A4 , DPYD , UGT1A1 . Генотипирование DPYD и UGT1A1 теперь требуется перед введением соответствующих субстратных соединений ( 5-FU и капецитабин для DPYD и иринотекан для UGT1A1) для определения активности фермента DPYD и UGT1A1 и снижения дозы препарата, чтобы избежать серьезных побочных реакций. [18]
Доза, частота, путь введения, распределение в тканях и связывание препарата с белками влияют на его метаболизм. [ необходима медицинская ссылка ] Патологические факторы также могут влиять на метаболизм препарата, включая заболевания печени , почек или сердца . [ необходима медицинская ссылка ]
Методы моделирования in silico и имитации позволяют прогнозировать метаболизм лекарственных средств в виртуальных популяциях пациентов до проведения клинических исследований на людях. [19] Это можно использовать для выявления лиц, наиболее подверженных риску возникновения неблагоприятных реакций.
Исследования того, как люди преобразуют потребляемые ими вещества, начались в середине девятнадцатого века, когда химики обнаружили, что органические химические вещества, такие как бензальдегид, могут окисляться и конъюгироваться с аминокислотами в организме человека. [20] В течение оставшейся части девятнадцатого века было открыто несколько других основных реакций детоксикации, таких как метилирование , ацетилирование и сульфирование .
В начале двадцатого века работа перешла к исследованию ферментов и путей, которые были ответственны за производство этих метаболитов. Эта область была определена как отдельная область изучения с публикацией Ричардом Уильямсом книги Механизмы детоксикации в 1947 году. [21] Это современное биохимическое исследование привело к идентификации глутатион S -трансфераз в 1961 году, [22] за которым последовало открытие цитохрома P450 в 1962 году, [23] и осознание их центральной роли в метаболизме ксенобиотиков в 1963 году. [24] [25]
Конъюгация глицином митохондриальных ацил-КоА, катализируемая глицин-N-ацилтрансферазой (GLYAT, EC 2.3.1.13), является важным метаболическим путем, ответственным за поддержание адекватных уровней свободного кофермента А (CoASH). Однако из-за небольшого числа фармацевтических препаратов, которые конъюгируются с глицином, этот путь еще не был подробно охарактеризован. Здесь мы рассмотрим причины и возможные последствия межиндивидуальных различий в пути конъюгации глицина. ...
Рисунок 1. Конъюгация глицином бензойной кислоты. Путь конъюгации глицина состоит из двух этапов. Сначала бензоат лигируется с CoASH для образования высокоэнергетического тиоэфира бензоил-КоА. Эта реакция катализируется кислотой средней цепи: лигазами HXM-A и HXM-B CoA и требует энергии в форме АТФ. ... Затем бензоил-КоА конъюгируется с глицином с помощью GLYAT, образуя гиппуровую кислоту, высвобождая CoASH. В дополнение к факторам, перечисленным в полях, уровни АТФ, CoASH и глицина могут влиять на общую скорость пути конъюгации глицина.