Сексуальное и репродуктивное здоровье ( СРЗ ) [1] — это область исследований, здравоохранения и социальной активности, которая изучает здоровье репродуктивной системы человека и сексуальное благополучие на всех этапах его жизни. [2] [3] [4] Сексуальное и репродуктивное здоровье чаще определяют как сексуальное и репродуктивное здоровье и права, [5] охватывая индивидуальную свободу выбора в отношении своей сексуальной и репродуктивной жизни.
Этот термин также можно определить более широко в рамках определения здоровья Всемирной организации здравоохранения (ВОЗ) как «состояние полного физического, психического и социального благополучия, а не просто отсутствие болезней или физических дефектов». "―. [6] ВОЗ имеет рабочее определение сексуального здоровья (2006 г.) как «… состояние физического, эмоционального, психического и социального благополучия в отношении сексуальности; это не просто отсутствие болезней, дисфункций или недугов. Сексуальное здоровье требует позитивного и уважительного подхода к сексуальности и сексуальным отношениям, а также возможности получать приятный и безопасный сексуальный опыт, свободный от принуждения, дискриминации и насилия. Для достижения и поддержания сексуального здоровья сексуальные права всех людей должны уважаться, защищаться и реализовываться [7] ». Сюда входит сексуальное благополучие , включающее в себя способность человека заниматься ответственным, приносящим удовлетворение и безопасным сексом , а также свободу решать , следует ли, когда и как часто это делать. Агентства ООН, в частности, определяют сексуальное и репродуктивное здоровье как включающее как физическое, так и психологическое благополучие по сравнению с сексуальностью. [8] Кроме того, многие агентства, такие как Всемирная ассоциация сексуального здоровья [9] [10], подчеркивают важность обеспечения того, чтобы сексуальная жизнь приносила удовольствие и приносила удовлетворение, а не была сосредоточена только на негативных последствиях секса. положительное влияние на здоровье и благополучие безопасных и приносящих удовлетворение отношений. [11] Дальнейшая интерпретация включает доступ к половому воспитанию , доступ к безопасным, эффективным, доступным и приемлемым методам контроля над рождаемостью , а также доступ к соответствующим медицинским услугам , поскольку способность женщин безопасно переносить беременность и роды может обеспечить пары с наибольшими шансами родить здорового ребенка.
В критической Комиссии Гутмахера-Ланцета по сексуальному и репродуктивному здоровью и правам говорится: «Сексуальное и репродуктивное здоровье и права (СРЗП) необходимы для устойчивого развития из-за их связи с гендерным равенством и благополучием женщин, их воздействия на матерей, новорожденных, детей, и здоровье подростков, а также их роль в формировании будущего экономического развития и экологической устойчивости. Тем не менее, прогресс в обеспечении СРЗП для всех застопорился из-за слабой политической приверженности, нехватки ресурсов, постоянной дискриминации в отношении женщин и девочек, а также нежелания открыто и всесторонне решать вопросы, связанные с сексуальностью. В результате почти все из 4,3 миллиардов людей репродуктивного возраста во всем мире в течение своей жизни будут пользоваться неадекватными услугами по охране сексуального и репродуктивного здоровья ». [12]
Люди сталкиваются с неравенством в услугах репродуктивного здоровья. Неравенство варьируется в зависимости от социально-экономического статуса, уровня образования, возраста, этнической принадлежности, религии и ресурсов, доступных в их среде. Лица с низким доходом могут не иметь доступа к соответствующим медицинским услугам и/или знаниям о том, как поддерживать репродуктивное здоровье. [13] Кроме того, многие подходы включают женщин, семьи и местные сообщества в качестве активных заинтересованных сторон в мероприятиях и стратегиях по улучшению репродуктивного здоровья. [14]
По оценкам ВОЗ в 2008 году, «на нарушения репродуктивного и сексуального здоровья приходится 20% глобального бремени плохого здоровья женщин и 14% мужчин». [15] Репродуктивное здоровье является частью сексуального и репродуктивного здоровья и прав . По данным Фонда ООН в области народонаселения (ЮНФПА), неудовлетворенные потребности в сексуальном и репродуктивном здоровье лишают женщин права делать «важнейший выбор относительно своего тела и будущего», что влияет на благосостояние семьи. Женщины рожают и обычно воспитывают детей, поэтому их репродуктивное здоровье неотделимо от гендерного равенства. Отказ в таких правах также усугубляет бедность. [16]

Здоровье подростков создает серьезное глобальное бремя и имеет множество дополнительных и разнообразных осложнений по сравнению с репродуктивным здоровьем взрослых, таких как ранняя беременность и проблемы с воспитанием детей, трудности с доступом к противозачаточным средствам и безопасным абортам, отсутствие доступа к медицинской помощи и высокий уровень ВИЧ, передаваемых половым путем. инфекции и проблемы психического здоровья. На каждый из них могут повлиять внешние политические, экономические и социокультурные влияния. [18] Большинству девочек-подростков еще предстоит пройти траекторию роста тела, поэтому добавление беременности подвергает их предрасположенности к осложнениям. Эти осложнения варьируются от анемии, малярии, ВИЧ и других ИППП, послеродовых кровотечений и других послеродовых осложнений, расстройств психического здоровья, таких как депрессия и суицидальные мысли или попытки. [19] В 2016 году уровень рождаемости среди подростков в возрасте 15-19 лет составлял 45 на 1000. [20] В 2014 году каждый третий подвергался сексуальному насилию , и более 1,2 миллиона человек умерли. Тремя ведущими причинами смертности среди женщин в возрасте 15–19 лет являются материнские заболевания (10,1%), членовредительство (9,6%) и дорожные условия (6,1%). [21]
Причины подростковой беременности обширны и разнообразны. В развивающихся странах молодых женщин вынуждают выходить замуж по разным причинам. Одна из причин — рождение детей для помощи в работе, другая — система приданого для увеличения дохода семьи, третья — заранее организованные браки. Эти причины связаны с финансовыми потребностями семей девочек, культурными нормами, религиозными убеждениями и внешними конфликтами. [22]
Подростковая беременность, особенно в развивающихся странах, несет повышенный риск для здоровья и способствует сохранению порочного круга бедности . [23] Доступность и тип полового воспитания подростков различаются в разных частях мира. У подростков, которые идентифицируют себя как негетеросексуальные, могут возникнуть дополнительные проблемы, если они живут в местах, где гомосексуальная активность социально не одобряется или даже незаконна; в крайних случаях среди ЛГБТ-молодежи может возникнуть депрессия, социальная изоляция и даже самоубийство . [ нужна цитата ]

95% материнской смертности происходит в странах с низким уровнем дохода, а за 25 лет материнская смертность во всем мире снизилась до 44%. [25] По статистике, шансы женщины на выживание во время родов тесно связаны с ее социально-экономическим статусом, доступом к здравоохранению, географическим местом проживания и культурными нормами. [26] Для сравнения: в развивающихся странах каждую минуту от осложнений при родах умирает женщина, тогда как в развитых странах этот показатель составляет 1% от общего числа случаев материнской смертности. Женщины в развивающихся странах имеют ограниченный доступ к услугам по планированию семьи, различным культурным практикам, нехватке информации, акушерам, дородовому уходу, контролю над рождаемостью, послеродовому уходу, отсутствию доступа к медицинскому обслуживанию и, как правило, живут в бедности. В 2015 году доступ к дородовым посещениям для женщин в странах с низким уровнем дохода составлял в среднем 40%, и их можно было предотвратить. [25] [26] Все эти причины привели к увеличению коэффициента материнской смертности (КМС).
Одна из международных целей устойчивого развития , разработанных Организацией Объединенных Наций , заключается в улучшении материнского здоровья за счет целевого показателя 70 смертей на 100 000 живорождений к 2030 году. [26] Большинство моделей материнского здоровья включают планирование семьи, предварительное зачатие, дородовой и послеродовой уход. Любой уход после восстановления после родов обычно исключается, включая пременопаузу и старение до старости. [27] Во время родов женщины обычно умирают от сильного кровотечения, инфекций, высокого кровяного давления во время беременности, осложнений при родах или небезопасного аборта. Другие причины могут быть региональными, например, осложнения, связанные с такими заболеваниями, как малярия и СПИД, во время беременности. Чем моложе женщина на момент родов, тем большему риску она и ее ребенок подвергаются осложнениям и возможной смертности. [25]
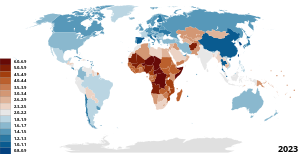
Существует значительная взаимосвязь между качеством предоставляемых материнских услуг и улучшением финансового положения страны. [28] Примером этого могут служить страны Африки к югу от Сахары и Южная Азия, поскольку эти регионы в значительной степени лишены медицинского персонала и доступных возможностей здравоохранения. [29] Большинство стран обеспечивают свои медицинские услуги за счет сочетания финансирования из государственных налоговых поступлений и местных домохозяйств. [28] Более бедные страны или регионы с чрезвычайно концентрированным богатством могут оставить своих граждан на обочине, о которых не заботятся или игнорируют. Однако отсутствие надлежащего руководства может привести к тому, что государственный сектор страны будет неправильно управляться или работать плохо, несмотря на ресурсы и положение этой страны. [28] Кроме того, более бедные страны, финансирующие свои медицинские услуги за счет налогов, ложатся большим финансовым бременем на общество и, по сути, на самих матерей. [29] Особое внимание уделяется ответственности и подотчетности со стороны секторов психического здоровья в отношении того, что поможет исправить низкое качество материнского здоровья во всем мире. [29] Влияние различных мер по охране материнского здоровья по всему миру колеблется по-разному и крайне неравномерно. [28] Это результат отсутствия политической и финансовой приверженности этому вопросу, поскольку большинству программ безопасного материнства на международном уровне приходится конкурировать за значительное финансирование. [29] Некоторые считают, что если глобальные инициативы по выживанию будут продвигаться и должным образом финансироваться, это окажется взаимовыгодным для международного сообщества. Инвестирование в материнское здоровье в конечном итоге приведет к решению ряда проблем, таких как гендерное неравенство, бедность и общие глобальные стандарты здравоохранения. [30] В настоящее время беременные женщины несут высокие финансовые затраты на протяжении всего срока пребывания на международном уровне, что является очень обременительным и утомительным.
Кроме того, если у одного из родителей есть генетическое заболевание, существует риск его передачи детям . Тогда вариантом могут стать контроль над рождаемостью или технические решения ( вспомогательные репродуктивные технологии ). [31] [32]
Сексуальное и репродуктивное здоровье ЛГБТ+ сталкивается с проблемами из-за таких проблем, как продолжающаяся пандемия ВИЧ, бинарная организация репродуктивного здоровья «мужчин» и «женщин», а также стигма и репрессии, которые ограничивают ЛГБТ+ людей в доступе к необходимой им медицинской помощи. [33] [34] Сексуальное здоровье – это состояние физического, эмоционального, психического и социального благополучия в отношении сексуальности. Важно учитывать не только сексуальное/физическое здоровье человека, но также культурные и контекстуальные факторы, которые влияют на благополучие человека. Отсутствие компетентных поставщиков услуг и стигма, связанная с гомосексуализмом, оказывают большое влияние на сексуальное здоровье ЛГБТК+ населения. ЛГБТК+ население сталкивается с рядом препятствий в плане сексуального и репродуктивного здоровья. Различные стигмы и предубеждения, сопровождающие эти барьеры, затрудняют получение надлежащего ухода. Некоторые из этих стигм, которые преследуют представителей ЛГБТК+ населения с точки зрения их сексуального и репродуктивного здоровья, связывают определенные заболевания и другие заболевания с этим сообществом. Это ставит представителей ЛГБТК+ в положение, которое делает их уязвимыми, а также жертвами ряда различий в состоянии здоровья. Общее состояние здоровья представителей ЛГБТК+ населения имеет решающее значение для сексуального и репродуктивного здоровья, поскольку все они составляют здоровье этих людей. Члены сообщества ЛГБТК+ также сталкиваются с дискриминацией со стороны поставщиков медицинских услуг и страховых компаний, помимо всех других барьеров и ограничений доступа к медицинской помощи, с которыми они сталкиваются. Все эти факторы привели к ухудшению состояния здоровья представителей ЛГБТК+. [35]
Доступ к услугам репродуктивного здоровья во многих странах очень плохой. Женщины часто не могут получить доступ к услугам по охране материнского здоровья из-за незнания о существовании таких услуг или отсутствия свободы передвижения . Некоторых женщин принуждают к беременности и им запрещают выходить из дома. Во многих странах женщинам не разрешается выходить из дома без родственника-мужчины или мужа, и поэтому их возможности доступа к медицинским услугам ограничены. Таким образом, для улучшения репродуктивного здоровья необходимо усиление женской автономии, однако для этого может потребоваться культурный сдвиг. По данным ВОЗ, «все женщины нуждаются в доступе к дородовой помощи во время беременности, квалифицированной помощи во время родов, а также уходе и поддержке в течение нескольких недель после родов».

Тот факт, что закон разрешает определенные услуги по репродуктивному здоровью, не обязательно гарантирует, что люди действительно пользуются этими услугами. Доступность контрацепции, стерилизации и абортов зависит от законов, а также социальных, культурных и религиозных норм. В некоторых странах действуют либеральные законы в отношении этих вопросов, но на практике доступ к таким услугам очень затруднен, поскольку врачи, фармацевты и другие социальные и медицинские работники отказываются от военной службы по убеждениям .

В развивающихся регионах мира около 214 миллионов женщин хотят избежать беременности, но не могут использовать безопасные и эффективные методы планирования семьи . [36] При правильном приеме комбинированные пероральные контрацептивы более чем на 99% эффективны в предотвращении беременности. Однако он не защищает от инфекций, передающихся половым путем (ИППП). Некоторые методы, такие как использование презервативов , обеспечивают защиту как от ИППП, так и от нежелательной беременности. Существуют также естественные методы планирования семьи, которым религиозные люди могут отдавать предпочтение, но некоторые очень консервативные религиозные группы, такие как движение Quiverfull , также выступают против этих методов, поскольку они выступают за максимизацию деторождения. [37] Одним из старейших способов предотвращения нежелательной беременности является прерванный половой акт , который до сих пор широко используется в развивающихся странах.
Существует множество видов контрацептивов. К одному из видов контрацепции относятся барьерные методы. [38] Один барьерный метод включает использование презервативов для мужчин и женщин. [38] Оба типа предотвращают попадание спермы в матку женщины, тем самым предотвращая наступление беременности. [38] Другим типом контрацепции являются противозачаточные таблетки, которые предотвращают овуляцию путем сочетания химических веществ прогестина и эстрогена. [38] Многие женщины используют этот метод контрацепции, однако прекращают его использовать так же часто, как и используют. [39] Одна из причин этого заключается в побочных эффектах, которые могут возникнуть при использовании таблеток, а также в том, что некоторые медицинские работники не принимают всерьез опасения женщин по поводу негативных побочных эффектов. [39] В западных странах широко распространено использование противозачаточных таблеток, а две формы комбинированных пероральных контрацептивов включены в Список основных лекарственных средств Всемирной организации здравоохранения , которые являются наиболее важными лекарствами, необходимыми в базовой системе здравоохранения . [40]

Существует много возражений против использования контроля над рождаемостью, как исторически, так и в наши дни. Один из аргументов против использования противозачаточных средств гласит, что в них изначально нет необходимости. [41] Этот аргумент был выдвинут в 1968 году, когда Ричард Никсон был избран президентом, и аргумент гласил, что, поскольку уровень рождаемости был на самом низком уровне со времен окончания Второй мировой войны, в контроле над рождаемостью нет необходимости. [41] Аргументы демографического планирования были также основой демографической политики Николае Чаушеску в коммунистической Румынии , который принял очень агрессивную наталистскую политику, которая включала запрет абортов и контрацепции, регулярные тесты на беременность для женщин, налоги на бездетность и юридическую дискриминацию бездетных. люди. Такая политика предполагает, что принуждение является приемлемым средством достижения демографических целей. Религиозные возражения основаны на том, что добрачный секс не должен иметь место, а супружеские пары должны иметь как можно больше детей. Таким образом, католическая церковь поощряет добрачное воздержание от секса. [41] Этот аргумент был изложен в «Humanae Vitae» , папской энциклике, выпущенной в 1968 году. [41] Католическая церковь основывает свой аргумент против противозачаточных таблеток на том основании, что противозачаточные таблетки подрывают естественный закон Бога. [42] Католическая церковь также выступает против контроля над рождаемостью на основании размера семьи. Кардинал Мерсье из Бельгии утверждает: «...обязанности совести стоят выше мирских соображений, и, кроме того, именно большие семьи являются лучшими». (Рейтерман, 216). [42] Другой аргумент гласит, что женщины должны использовать естественные методы контрацепции вместо искусственных, таких как половой акт при бесплодии. [41]
Поддержка контрацепции основана на таких взглядах, как репродуктивные права , права женщин и необходимость предотвращения отказа от детей и детской бедности . [43] [44] Всемирная организация здравоохранения заявляет, что «Предотвращая нежелательную беременность, планирование семьи/контрацепция предотвращает смертность матерей и детей». [43]

Инфекция , передающаяся половым путем (ИППП), ранее известная как болезнь, передающаяся половым путем (ЗППП) или венерическое заболевание (ВБ), представляет собой инфекцию, которая имеет значительную вероятность передачи между людьми посредством половой активности . Центры по контролю и профилактике заболеваний анализируют восемь наиболее распространенных ИППП: хламидиоз , гонорею , вирус гепатита В (ВГВ), вирус простого герпеса 2 типа ( ВПГ-2 ), вирус иммунодефицита человека ( ВИЧ ), вирус папилломы человека (ВПЧ), сифилис и трихомониаз . [45]


В Соединенных Штатах регистрируется 1 миллион новых случаев заражения в день [47] и более 20 миллионов новых случаев. [45] В 2020 году, по оценкам ВОЗ, было зарегистрировано 374 миллиона новых инфекций с 1 из 4 ИППП: хламидиозом (129 миллионов), гонореей (82 миллиона), сифилисом (7,1 миллиона) и трихомониазом (156 миллионов). По оценкам, в 2016 году более 490 миллионов человек жили с генитальным герпесом, а около 300 миллионов женщин заражены ВПЧ, основной причиной рака шейки матки и рака анального канала среди мужчин, имеющих половые контакты с мужчинами.
Такие высокие цифры ложатся тяжелым бременем на местную и глобальную экономику. Исследование [48] , проведенное в Оксфордском университете в 2015 году, пришло к выводу, что, несмотря на раннее назначение участникам противовирусных препаратов (АРТ) , они по-прежнему обходятся примерно в 256 миллиардов долларов в течение двух десятилетий. Тестирование на ВИЧ, проводимое в умеренных количествах, могло бы снизить уровень ВИЧ-инфекции на 21%, удержание ВИЧ на 54% и уровень смертности от ВИЧ на 64%, при этом соотношение затрат и эффективности составит 45 300 долларов США на год жизни с поправкой на качество . Тем не менее, исследование пришло к выводу, что Соединенные Штаты привели к увеличению числа инфекций, затрат на лечение и смертности, даже если меры вмешательства не улучшают общие показатели выживаемости. [48]
Уровень заболеваемости ИППП резко снижается после того, как сексуально активные люди получают информацию о путях передачи инфекции, пропаганде использования презервативов, мероприятиях, ориентированных на ключевые и уязвимые группы населения, посредством комплексных курсов или программ полового воспитания . [49] Последние данные показывают, что признание роли удовольствия в сексуальной жизни людей и интеграция этого в услуги по охране сексуального здоровья и образование оказывают значительное влияние на рост использования презервативов и улучшение показателей сексуального здоровья [50] . [51] [52] [53] [54] Политика Южной Африки направлена на удовлетворение потребностей женщин, подвергающихся риску заражения ВИЧ и ВИЧ-положительных, а также их партнеров и детей. Политика также поощряет мероприятия по скринингу, связанные с сексуальным здоровьем, такие как консультирование и тестирование на ВИЧ, а также тестирование на другие ИППП, туберкулез, рак шейки матки и рак молочной железы. [55]
CDC заявил, что уровень инфекций, передающихся половым путем, выше среди меньшинств по сравнению с белыми людьми. На эти меньшинства в настоящее время влияют различные факторы, включая медицинскую грамотность, социально-экономический статус, доступ к медицинским услугам и страх дискриминации со стороны поставщиков медицинских услуг. Уровень заражения среди чернокожего населения в пять-восемь раз выше, чем среди белых неиспаноязычных людей. [56]
Молодые афроамериканки подвергаются более высокому риску заражения ИППП, включая ВИЧ. [57] В недавнем исследовании, опубликованном за пределами Атланты, штат Джорджия, были собраны данные (демографические, психологические и поведенческие показатели) с помощью вагинального мазка для подтверждения наличия ИППП. Они обнаружили глубокую разницу: у женщин, окончивших колледж, гораздо меньше шансов заболеть ИППП, и они потенциально получают выгоду от снижения уязвимости к заражению ИППП/ВИЧ по мере повышения уровня образования и потенциального продвижения в демографических областях и/или положение дел. [57]
Ежегодно во всем мире происходит около 25 миллионов небезопасных абортов . [58] Подавляющее большинство таких небезопасных абортов происходит в развивающихся странах Африки, Азии и Латинской Америки. [58]
Дебаты об абортах — это продолжающиеся споры вокруг морального, правового и религиозного статуса искусственного аборта . [59] Стороны, участвующие в дебатах, представляют собой самопровозглашенные движения « за выбор » и « за жизнь ». «За выбор» подчеркивает право женщины решать, прерывать ли беременность. «Про-жизнь» подчеркивает право эмбриона или плода вынашиваться, доносить срок и рождаться. Оба термина считаются популярными в основных средствах массовой информации, где обычно отдаются предпочтение таким терминам, как «право на аборт» или «против абортов». [60] Каждое движение с разными результатами стремилось повлиять на общественное мнение и добиться юридической поддержки своей позиции, при этом небольшое количество радикальных активистов прибегало к насилию, например убийствам и поджогам.
В статьях Всемирной организации здравоохранения легальный аборт называется фундаментальным правом женщин, независимо от того, где они живут, и утверждается, что небезопасный аборт — это тихая пандемия . По оценкам, в 2005 году 19–20 миллионов абортов имели осложнения, некоторые из них являются необратимыми, а еще 68 000 женщин умерли в результате небезопасных абортов. [61] Доступ к безопасным абортам может оказать положительное влияние на здоровье и жизнь женщин , и наоборот. «Законодательство об абортах по запросу необходимо, но это недостаточный шаг на пути к улучшению здоровья женщин. [62] В некоторых странах, где аборты легальны и так было на протяжении десятилетий, не произошло улучшения доступа к адекватным услугам, что делает аборт небезопасным из-за отсутствия Сделать аборт сложно из-за правовых и политических барьеров, социальных и культурных барьеров (гендерная дискриминация, бедность, религиозные ограничения, отсутствие поддержки), барьеров системы здравоохранения (отсутствие помещений или обученного персонала). безопасные аборты при наличии обученного персонала, хорошей социальной поддержки и доступа к медицинским учреждениям могут улучшить материнское здоровье и улучшить репродуктивное здоровье в более позднем возрасте [63] .
Мапутский протокол , который был принят Африканским союзом в форме протокола к Африканской хартии прав человека и народов , в статье 14 (Здоровье и репродуктивные права) гласит: «(2). Государства-участники принимают все соответствующие меры для: [...] c) защиты репродуктивных прав женщин путем разрешения медикаментозного аборта в случаях сексуального насилия, изнасилования, инцеста, а также в тех случаях, когда продолжающаяся беременность ставит под угрозу психическое и физическое здоровье матери или жизнь ребенка. мать или плод». [64] Протокол Мапуту является первым международным договором, признающим аборт, при определенных условиях, как право человека женщины. [65]
Замечание общего порядка № 36 (2018 г.) по статье 6 Международного пакта о гражданских и политических правах о праве на жизнь , принятое Комитетом по правам человека в 2018 году, впервые определяет право человека на аборт. - при определенных обстоятельствах (однако эти общие комментарии ООН считаются мягким правом , [66] и, как таковые, не имеют юридической силы).
"Хотя государства-участники могут принимать меры, призванные регулировать добровольное прерывание беременности, такие меры не должны приводить к нарушению права на жизнь беременной женщины или девочки или других ее прав, предусмотренных Пактом. Таким образом, ограничения возможностей женщин или девочки, желающие сделать аборт, не должны, среди прочего, ставить под угрозу свою жизнь, подвергать их физической или психической боли или страданиям, что нарушает статью 7, дискриминировать их или произвольно вмешиваться в их частную жизнь. Государства-участники должны обеспечивать безопасный, законный и эффективный доступ к аборт, когда жизнь и здоровье беременной женщины или девочки находятся под угрозой и когда вынашивание беременности до срока причиняет беременной женщине или девушке значительную боль или страдания, особенно если беременность является результатом изнасилования или инцеста или не является [8] Кроме того, государства-участники не могут регулировать беременность или аборты во всех других случаях таким образом, который противоречит их обязанности гарантировать, что женщинам и девочкам не придется делать небезопасные аборты, и им следует пересмотреть свои законы об абортах . соответственно. [9] Например, им не следует принимать такие меры, как криминализация беременности незамужних женщин или применять уголовные санкции к женщинам и девочкам, делающим аборт [10] или к поставщикам медицинских услуг, помогающих им в этом, поскольку принятие таких мер вынуждает женщин и девочек прибегнуть к небезопасному аборту. Государствам-участникам не следует вводить новые барьеры, а следует устранять существующие барьеры [11], которые лишают женщин и девочек эффективного доступа к безопасным и легальным абортам [12], включая барьеры, возникающие в результате отказа от военной службы по соображениям совести со стороны отдельных медицинских работников. [13]" [67]
При обсуждении Каирской программы действий на Международной конференции по народонаселению и развитию (МКНР) 1994 года этот вопрос был настолько спорным, что делегаты в конечном итоге решили опустить какие-либо рекомендации по легализации абортов, вместо этого посоветовав правительствам обеспечить надлежащий уход после аборта и инвестировать средства. в программах, которые уменьшат количество нежелательных беременностей. [68]
Комитет по ликвидации дискриминации в отношении женщин считает криминализацию абортов «нарушением сексуального и репродуктивного здоровья и прав женщин» и формой «гендерного насилия»; В пункте 18 Общей рекомендации № 35 о гендерном насилии в отношении женщин, обновляющей общую рекомендацию № 19, говорится: «Нарушения сексуального и репродуктивного здоровья и прав женщин, такие как принудительная стерилизация, принудительный аборт, принудительная беременность, криминализация абортов». , отказ или отсрочка безопасного аборта и ухода после аборта, принудительное продолжение беременности, жестокое обращение и жестокое обращение с женщинами и девочками, ищущими информацию, товары и услуги в области сексуального и репродуктивного здоровья, являются формами гендерного насилия , которое, в зависимости от обстоятельств, может приравниваться к пыткам или жестокому, бесчеловечному или унижающему достоинство обращению ». [69] В пункте 31 той же Общей рекомендации также содержится призыв к странам [...] В частности, отменить: a) положения, которые допускают, допускают или оправдывают формы гендерного насилия в отношении женщин, включая [...] законодательство, устанавливающее уголовную ответственность аборт». [69]
В 2008 году Парламентская ассамблея Совета Европы , группа, состоящая из представителей 47 европейских стран, приняла резолюцию, призывающую к декриминализации абортов в разумных пределах беременности и гарантированному доступу к безопасным процедурам аборта. Необязывающая резолюция была принята 16 апреля 102 голосами против 69. [70]
Доступ к абортам – это не только вопрос законности, но и вопрос преодоления фактических барьеров , таких как отказ от военной службы со стороны медицинского персонала, высокие цены, незнание закона, отсутствие доступа к медицинской помощи (особенно в сельской местности ). . Фактическая неспособность женщин получить доступ к абортам даже в странах, где они легальны, вызывает большие споры, поскольку приводит к ситуации, когда женщины имеют права только на бумаге, а не на практике ; ООН в своей резолюции 2017 года « Активизация усилий по предотвращению и ликвидации всех форм насилия в отношении женщин и девочек: насилие в семье» призвала государства гарантировать доступ к «безопасному аборту, если такие услуги разрешены национальным законодательством». [71]
Сегодня в США есть два основных аргумента в пользу легализации абортов. Первый – признание полного гражданства женщин. [72] [73] В судебном деле Роу против Уэйда об абортах сравнивалось гражданство женщины и плода . [72] Поскольку Конституция определяет рожденных людей как граждан, судья Гарри Блэкмун постановил, что плоды не являются гражданами. [72] Гражданство женщины подчеркивается, поскольку плод не является индивидуальной сущностью, которая может существовать без женщины. [73] Еще одна причина, по которой сторонники абортов определяют полное гражданство женщин, заключается в том, что оно признает право женщин распоряжаться своим собственным телом. [73] Фертильность влияет на женский организм. Аргументы в пользу абортов не позволяют другим принимать решения, которые изменяют тело женщины. [73] Сторонники выбора также пытаются подтвердить, что государственное образование или другие внешние предубеждения не пытаются повлиять на эти решения. [73] Феминистки утверждают, что женщинам на протяжении всей истории приходилось оправдывать свое гражданство политически и социально. [72] Право распоряжаться своим телом является вопросом здоровья, безопасности и уважения. [73] Гражданство женщин и право распоряжаться своим телом являются социальным подтверждением, которое феминистки подчеркивают как оправдание выбора. [73]
Вторым основным аргументом в пользу легализации абортов и улучшения доступа к ним является необходимость абортов, а также здоровье и безопасность беременных женщин. [74] [75] Есть два события, которые во многом изменили ход общественного мнения об абортах в США. [72] [73] Первое — это Шерри Финкбайн, которой совет акушеров-гинекологов отказал в доступе к аборту. ее местная больница. [72] Хотя Финкбайн имела достаточно привилегий, чтобы позволить себе поездку, она была вынуждена поехать в Швецию для аборта, чтобы избежать ухода за поврежденным плодом и четырьмя детьми. [72] Другим событием, изменившим общественное мнение, стала вспышка краснухи в 1950-х и 60-х годах. [72] [73] Поскольку краснуха нарушала рост плода и вызывала уродства во время беременности, в 1967 году был подписан Калифорнийский закон о терапевтических абортах, разрешающий врачам на законных основаниях прерывать беременность, которая представляет риск для физического или психического здоровья беременной женщины. [72] Эти два события обычно используются, чтобы показать, как здоровье и безопасность беременных женщин зависят от абортов, а также от способности родить ребенка и адекватно заботиться о нем. Еще одним аргументом в пользу легализации абортов по служебной необходимости являются причины, по которым аборт может быть необходим. Почти половина всех беременностей в Соединенных Штатах являются непреднамеренными, и более половины всех нежелательных беременностей в Соединенных Штатах заканчиваются абортами. [72] Непреднамеренная беременность может нанести серьезный вред женщинам и детям по таким причинам, как неспособность позволить себе воспитывать ребенка, недоступность свободного времени, трудности, с которыми сталкивается одинокое материнство, тяжелые социально-экономические условия для женщин. [72] Непреднамеренная беременность также имеет больший потенциал для подвергания цветных женщин риску из-за систематически создаваемых экологических опасностей из-за близости к загрязнению, доступа к средствам существования и доступной здоровой пище. [72] [76] Эти факторы, представляющие собой угрозу здоровью и безопасности беременных женщин, совпадают с данными, которые показывают, что количество абортов в Соединенных Штатах не снизилось, пока действовали законы, ограничивающие законный доступ к абортам. [75]
На глобальном уровне регионом с самыми строгими законами об абортах считается Латинская Америка (см. Репродуктивные права в Латинской Америке ), регион, находящийся под сильным влиянием Католической церкви в Латинской Америке .

Калечащие операции на женских половых органах (КОЖПО), также известные как обрезание или обрезание женских половых органов, представляют собой традиционную немедицинскую практику изменения или повреждения женских репродуктивных органов, часто путем удаления всех или частей наружных половых органов. [78] В основном это практикуется в 30 странах Африки, Ближнего Востока и Азии и затрагивает более 200 миллионов женщин и девочек во всем мире. Более тяжелые формы КЖПО сконцентрированы в Джибути, Эритрее, Эфиопии, Сомали и Судане. [79]
ВОЗ делит КО на четыре типа:
КОЖПО часто принимает форму традиционного праздника, проводимого старейшиной или общественным лидером. Возраст, в котором женщины подвергаются процедуре, варьируется в зависимости от культуры, хотя чаще всего ее проводят девочкам препубертатного возраста. В некоторых культурах КОЖПО считается ритуалом совершеннолетия девочек и используется для сохранения девственности женщины и верности мужу после замужества. Оно также тесно связано с некоторыми традиционными идеалами женской красоты и гигиены. [80] КОЖПО может иметь или не иметь религиозный подтекст в зависимости от обстоятельств. [78]

КОЖПО не приносит никакой пользы для здоровья, поскольку оно нарушает естественные функции организма женщин и девочек, например, вызывая сильную боль, шок, кровотечение, столбняк или сепсис (бактериальная инфекция), задержку мочи, открытые язвы в области половых органов. и повреждение близлежащих половых тканей, рецидивирующие инфекции мочевого пузыря и мочевыводящих путей, кисты, повышенный риск бесплодия, осложнений при родах и смертности новорожденных. Сексуальные проблемы в 1,5 раза чаще возникают у женщин, подвергшихся КОЖПО, они могут испытывать болезненные половые сношения, иметь меньшее сексуальное удовлетворение и в два раза чаще сообщать об отсутствии сексуального влечения. Кроме того, значительно выше уровень материнской и внутриутробной смертности из-за осложнений при родах. [81]
КОЖПО может иметь серьезные негативные психологические последствия для женщин как во время, так и после процедуры. К ним могут относиться долговременные симптомы депрессии, тревоги, посттравматического стрессового расстройства и низкой самооценки. [78] Некоторые женщины сообщают, что процедура была проведена без их согласия и ведома, и описывают чувство страха и беспомощности во время процедуры. Исследование 2018 года показало, что большее количество гормона кортизола секретируется у женщин, перенесших КОЖПО, особенно у тех, кто пережил более тяжелые формы процедуры и в раннем возрасте. Это указывает на химическую реакцию организма на травму и стресс и может указывать на больший риск развития симптомов посттравматического стрессового расстройства и других травматических расстройств, хотя исследования, показывающие прямую корреляцию, ограничены. [82]
Стамбульская конвенция запрещает КОЖПО (статья 38). [83] В некоторых странах было принято законодательство для предотвращения КЖПО. Опрос, проведенный в 2016 году в 30 странах, показал, что в 24 странах существует политика по управлению и предотвращению КОЖПО, хотя процесс предоставления финансирования, образования и ресурсов часто был непоследовательным и отсутствовал. В некоторых странах наблюдается небольшое снижение показателей КЖПО, в то время как в других изменения практически отсутствуют. [80] [84]
.jpg/440px-Girl_Summit_-_22nd_July_in_London_(14498368279).jpg)
Практика принуждения молодых девушек к раннему браку, распространенная во многих частях мира, ставит под угрозу их репродуктивное здоровье. По данным Всемирной организации здравоохранения: [85]
Сексуальное и репродуктивное здоровье женщины в детском браке, вероятно, окажется под угрозой, поскольку этих молодых девушек часто принуждают к половому сношению с супругом-мужчиной старшего возраста, имеющим больший сексуальный опыт. Супруге-женщине часто не хватает статуса и знаний, чтобы вести переговоры о безопасном сексе и методах контрацепции, что увеличивает риск заражения ВИЧ или другими инфекциями, передающимися половым путем, а также вероятность беременности в раннем возрасте.
В Нигере самая высокая распространенность детских браков в возрасте до 18 лет в мире, а в Бангладеш самый высокий уровень браков среди девочек в возрасте до 15 лет. [86] Такие практики, как выкуп за невесту и приданое , могут способствовать детским и принудительным бракам.
Международная конференция по народонаселению и развитию (МКНР) проходила в Каире , Египет, с 5 по 13 сентября 1994 года. Делегации из 179 государств приняли участие в переговорах по завершению разработки Программы действий в области народонаселения и развития на следующие 20 лет. Около 20 000 делегатов от различных правительств, агентств ООН , НПО и средств массовой информации собрались для обсуждения различных вопросов народонаселения, включая иммиграцию , детскую смертность , контроль над рождаемостью , планирование семьи и образование женщин.
В Программе действий МКНР [87] «репродуктивное здоровье» определяется как: [88]
состояние полного физического, психического и социального благополучия, а не просто отсутствие болезней или недугов во всех вопросах, касающихся репродуктивной системы, ее функций и процессов. Таким образом, репродуктивное здоровье подразумевает, что люди могут вести приносящую удовлетворение и безопасную сексуальную жизнь, иметь возможность воспроизводить потомство и свободу решать, следует ли, когда и как часто это делать. В этом последнем условии подразумевается право мужчин и женщин быть информированными и иметь доступ к безопасным, эффективным, доступным и приемлемым методам планирования семьи по их выбору, а также к другим методам контроля над рождаемостью, которые не против закона, а также право на доступ к соответствующим медицинским услугам, которые позволят женщинам безопасно пережить беременность и роды и предоставят парам наилучшие шансы на рождение здорового ребенка.
Это определение термина также отражено в Четвертой Всемирной конференции ООН по положению женщин [89] или в так называемой Пекинской декларации 1995 года . [90] Однако Программа действий МКНР, хотя и получила поддержку подавляющее большинство государств-членов ООН не имеет статуса международно-правового документа; поэтому он не имеет юридической силы.
Программа действий поддерживает новую стратегию, которая подчеркивает многочисленные связи между народонаселением и развитием и фокусируется на удовлетворении потребностей отдельных женщин и мужчин, а не на достижении демографических целей . [91] МКНР достигла консенсуса по четырем качественным и количественным целям международного сообщества, последние две из которых имеют особое значение для репродуктивного здоровья:
Ключом к этому новому подходу является расширение прав и возможностей женщин, предоставление им большего выбора за счет расширения доступа к образованию и медицинским услугам, а также содействие развитию навыков и трудоустройству. Программа выступает за то, чтобы сделать планирование семьи общедоступным к 2015 году или раньше, как часть расширенного подхода к репродуктивному здоровью и правам, дает оценки уровней национальных ресурсов и международной помощи, которые потребуются, и призывает правительства сделать эти ресурсы доступными. .
Половина целей развития, поставленных Организацией Объединенных Наций, началась в 2000–2015 годах с Целей развития тысячелетия (ЦРТ). Репродуктивное здоровье было целью 5 из 8. Для мониторинга прогресса ООН согласовала четыре показателя: [92]
Прогресс был медленным, и, по данным ВОЗ , в 2005 году около 55% женщин не имели достаточного дородового ухода, а 24% не имели доступа к услугам по планированию семьи. [93] Срок действия ЦРТ истек в 2015 году, и они были заменены более комплексным набором целей, охватывающим период 2016–2030 годов и состоящим в общей сложности из 17 целей, называемых Целями устойчивого развития . Все 17 целей носят комплексный характер и дополняют друг друга, но цель 3 — «Обеспечить здоровый образ жизни и способствовать благополучию для всех в любом возрасте». Конкретными целями являются снижение глобального коэффициента материнской смертности до менее 70 на 100 000 живорождений, прекращение предотвратимой смертности новорожденных и детей, сокращение на 50% числа случайных смертей во всем мире, усиление программ лечения и профилактики злоупотребления психоактивными веществами и алкоголем. [94] Цель 4 подчеркивает тот факт, что никто не должен быть обойден в обеспечении качественного образования. В задаче 4 конкретно упоминается включение людей с ограниченными возможностями, коренных народов и детей, находящихся в уязвимом положении. Кроме того, одной из задач Цели устойчивого развития 5 является обеспечение всеобщего доступа к сексуальному и репродуктивному здоровью. [95]
По оценкам Центров по контролю и профилактике заболеваний ( CDC ) , каждый пятый человек в США был заражен инфекцией, передающейся половым путем (ИППП), всего около 68 миллионов случаев заражения в 2018 году. в США. Прямые медицинские расходы на новые ИППП составляют 16 миллиардов долларов. [97]
Оральный секс может нести риск заражения инфекциями, передающимися половым путем (ИППП). [98]
ВИЧ/СПИД

ВИЧ/СПИД в Африке является серьезной проблемой общественного здравоохранения. Население стран Африки к югу от Сахары является наиболее пострадавшим регионом, где болезнь особенно поражает молодое женское население. По данным Национальной медицинской библиотеки, «в Африке к югу от Сахары (АЮС) проживает 12% мирового населения, но в ней непропорционально более 90% детей младше 15 лет и 68% взрослых, живущих с ВИЧ2. ." [99] В частности, в Нигерии «в возрасте от 9 до 15 лет наблюдается ранняя половая зрелость и значительная сексуальная активность». [100] ВИЧ также передается через грудное молоко, что доказывает, что женщинам, инфицированным ВИЧ/СПИДом, приходится сталкиваться с более серьезными последствиями для здоровья. К югу от Сахары эпидемия СПИДа является основной причиной смертности.
.jpg/440px-Kenya2006-_worldaidsday-_contesto-_COSV_(3).jpg)
Причины широкого распространения ВИЧ/СПИДа можно разделить на 7 основных подразделов: бедность, неадекватное медицинское обслуживание, отсутствие профилактики и образования, табу и стигма, сексуальное поведение, проституция и сексуальное насилие в отношении женщин. [101] Из-за большого количества людей, живущих в крайней нищете, презервативы, тесты на ВИЧ и другие формы скрининга не являются приоритетными, в результате чего у многих людей отсутствуют все необходимое для защиты от этой болезни. По данным Международной финансовой корпорации, «здравоохранение в странах Африки к югу от Сахары остается худшим в мире, и лишь немногие страны могут тратить от 34 до 40 долларов в год на человека, которые Всемирная организация здравоохранения считает минимумом для базового медицинского обслуживания». [102] Примечательно, что, несмотря на широко распространенную бедность, «поразительные 50 процентов расходов на здравоохранение в регионе финансируются за счет личных платежей частных лиц». [102] Это свидетельствует об отсутствии финансовой и доступности системы здравоохранения в странах Африки к югу от Сахары. По данным ООН, страны Африки к югу от Сахары борются с самым высоким уровнем изоляции от образования в мире; 60% молодежи в возрасте от 15 до 17 лет не ходят в школу. [103] Из-за отсутствия образования информация о ВИЧ/СПИДе и методах профилактики не передается ряду людей, что приводит к тому, что все больше граждан не знают о серьезности заболевания. Стигма вокруг ВИЧ/СПИДа еще больше способствует высокому уровню инфицирования. В африканских деревнях жизнь человека тесно переплетена с его друзьями, семьями и соседями. Люди, инфицированные ВИЧ/СПИДом, склонны хранить это в секрете из-за страха изоляции и отчуждения. Крайность этой стигмы выражается в некоторых диалогах: людей, живущих с ВИЧ, часто высмеивают как «ходячие трупы», называют «ВИЧ», а в Танзании даже называют «ньямбизи» или подводной лодкой, что подразумевает, что ВИЧ-положительный человек «угрожает и смертельно опасен». [104] Сексуальное поведение и проституция также играют определенную роль в повышении уровня передачи ВИЧ/СПИДа в Африке. Из-за высокого уровня бедности широко распространена проституция, а сексуальные партнеры часто меняются, что увеличивает вероятность передачи инфекции. В Африке один из самых высоких показателей изнасилований в мире: многие женщины заражаются СПИДом из-за изнасилования и сексуального насилия со стороны ВИЧ-инфицированного преступника. Аналогичным образом этому способствуют гендерные роли во многих африканских странах, поскольку «в большей части стран Африки к югу от Сахары женщины представляют собой подчиненную группу, от которой ожидается, что она забеременеет, родит детей и без колебаний удовлетворит сексуальные желания своих мужей». [104]
Уровень рождаемости и контрацептивы
В большинстве африканских стран общий уровень рождаемости очень высок, часто из-за отсутствия доступа к противозачаточным средствам, планированию семьи и такой практике, как принудительные детские браки. Например, в Нигере, Анголе, Мали, Бурунди, Сомали и Уганде очень высокий уровень рождаемости. По данным Департамента по экономическим и социальным вопросам ООН, «в Африке самый низкий уровень использования противозачаточных средств (33%) и самый высокий уровень неудовлетворенной потребности в противозачаточных средствах (22%)». [105] В Мозамбике, несмотря на усилия по улучшению доступа к современным методам контрацепции, общий коэффициент рождаемости «по-прежнему высок – 5,3, а неудовлетворенная потребность в противозачаточных средствах также высока – 26%». Среди молодых женщин коэффициент рождаемости резко увеличился со 167 рождений на 1000 в возрасте от 15 до 19 лет в 2011 году до 194 в 2015 году, при этом в сельской местности произошел значительный рост со 183 до 230. Распространенность контрацепции среди (15–19 лет) остается низким – 14% в 2015 году по сравнению с общенациональной распространенностью среди группы репродуктивного возраста (15–49 лет) – 25% в том же году. [106]
Виды контрацептивов
Медьсодержащая ВМС применялась реже, чем другие методы контрацепции, но в большинстве зарегистрированных провинций наблюдались признаки увеличения этого показателя. Наиболее часто применяемыми методами являются имплантаты и инъекции прогестерона, что не так идеально, как использование презервативов, которые по-прежнему необходимы при этом методе для снижения риска заражения ВИЧ. В частности, в Нигерии люди, имеющие нескольких партнеров, часто не желают защищать себя презервативами. «В исследовании, проведенном в сельской местности на юго-западе Нигерии в 1993 году, было обнаружено, что, хотя 94,7% из 302 кандидатов в возрасте от 20 до 54 лет признались, что слышали о презервативе, только 51,3% признались, что когда-либо его использовали». [100] По данным организации International Family Planning Perspective, «эти инъекционные прогестероновые препараты составляют 49% использования противозачаточных средств в Южной Африке и до 90% в некоторых провинциях». [107] Хотя использование противозачаточных средств в африканских странах растет, уровень прекращения их использования также высок. Слабые системы здравоохранения бросают вызов странам Африки к югу от Сахары в расширении охвата, продвижения и обслуживания противозачаточных средств.
Доступность контрацептивов
Обновленные рекомендации по контрацепции в Южной Африке направлены на улучшение доступности путем предоставления специальных услуг и повышения осведомленности подростков, лесбиянок, геев, бисексуалов, трансгендеров, интерсексуалов, людей с ограниченными возможностями, хронических больных, женщин в перименопаузе, секс-работников, мигрантов и мужчины. Они также стремятся расширить доступ к методам контрацепции длительного действия, таким как медная ВМС, одностержневой имплантат прогестагена в сочетании с инъекционными препаратами эстрогена и прогестерона. [108] Представители танзанийских поставщиков также осознали самое большое препятствие в поддержании здоровой контрацептивной помощи в своих сообществах: отсутствие последовательности. Противозачаточные диспансеры обнаружили, что возможности оказания услуг пациентам были непоследовательными и некачественными. Это привело к неудовлетворенным репродуктивным целям, низкому уровню образования, неправильному информированию о побочных эффектах некоторых противозачаточных средств. [109]
Доступность также затруднена из-за недостаточного количества должным образом подготовленного медицинского персонала. По данным Африканского журнала репродуктивного здоровья: «Нехватка медицинского персонала... является проблемой, мы не в состоянии обслуживать большое количество клиентов, а также у нас недостаточно образования, что делает нас неспособными предоставить женщинам методы, которые они хотят». [110] В большинстве медицинских центров работают люди без медицинского образования и мало врачей и медсестер, несмотря на федеральные постановления, из-за нехватки ресурсов. В одном центре была всего одна женщина, которая умела вставлять и удалять имплантаты, и без нее они не могли обслуживать людей, нуждающихся в этом методе контрацептивной помощи. Другой диспансер, в котором продавались два метода контроля над рождаемостью, сообщил, что иногда у них заканчиваются оба материала одновременно, что затрудняет соблюдение цепочки спроса и предложения.
Влияние социальных факторов на контрацептивы
Несбалансированная гендерная динамика, супружеская динамика, экономические условия, религиозные нормы, культурные нормы и ограничения в цепочках поставок – все это способствует повышению уровня и использования противозачаточных средств. Одним из примеров этого является поставщик медицинских услуг, который сослался на вредную пропаганду о побочных эффектах использования противозачаточных средств. Распространение этой пропаганды является одним из многих примеров того, как влиятельные люди в обществе, такие как старейшины и религиозные лидеры, препятствуют надлежащему обеспечению противозачаточным средством/здоровью. В некоторых случаях влиятельные члены сообщества часто убеждают других, что презервативы и противозачаточные таблетки содержат микроорганизмы, вызывающие рак.
Что касается супружеской и гендерной динамики, многие женщины часто сталкивались с давлением со стороны своего супруга или членов семьи с требованием избегать противозачаточных средств, в результате чего они использовали их тайно. Это также одна из многих причин, по которой женщины часто предпочитают необнаружимые методы контрацепции, что может привести к снижению эффективности противозачаточных средств. [111]
Другие распространенные инфекции, передающиеся половым путем, в странах Африки к югу от Сахары
Африка к югу от Сахары занимает первое место по ежегодной заболеваемости ИППП по сравнению с другими регионами мира, что еще раз подчеркивает серьезную проблему общественного здравоохранения в африканских странах. [112] В странах Африки к югу от Сахары ИППП являются наиболее распространенной причиной обращения людей за медицинской помощью. По данным Всемирной организации здравоохранения, ежегодно в Африке «выявляется 3,5 миллиона случаев сифилиса, 15 миллионов случаев хламидиоза, 16 миллионов случаев гонореи и 30 миллионов случаев трихомониаза». [112]
Инфекции, передающиеся половым путем, и женщины
Большинство ВИЧ-инфекций, рисков и других инфекций, передающихся половым путем, в странах Африки к югу от Сахары непропорционально сильно затрагивают женщин. На женщин, особенно в возрасте до 30 лет, приходится более половины новых случаев заражения на африканском континенте, причем показатели заболеваемости зачастую вдвое выше, чем у их коллег-мужчин. [113] Мало того, что женщины подвержены большему риску заражения, но и последствия этих заболеваний часто значительно хуже для женщин, поскольку они также могут повлиять на репродуктивное здоровье. Некоторые последствия бактериальных ИППП включают «воспалительные заболевания органов малого таза, хронические боли в области таза, трубное бесплодие, осложнения беременности, гибель плода и новорожденного». [113] ВИЧ-инфекция менее несбалансирована среди гендерных инфекций, но другие ИППП непропорционально поражают женщин, «которые несут 80 процентов инвалидности». [114] Как уже говорилось ранее, женщины также более восприимчивы к инфекции из-за социальной стигмы и гендерных ожиданий. «Большинство женщин с ЗППП вообще не обращаются за медицинской помощью или обращаются за лечением поздно, когда уже развились осложнения, которые имеют разрушительные физические, психологические и социальные последствия, особенно для женщин и их детей». [114] Женщины с низким доходом часто представляют собой подгруппу с наименьшей вероятностью получить какую-либо медицинскую помощь.
Подробнее о здоровье ЛГБТК+
Лица, идентифицирующие себя как трансгендеры, часто имеют значительно более высокий уровень заражения ВИЧ по сравнению с другими подгруппами. Африканские политики и правительство хранят молчание по вопросам ЛГБТК+ в политической сфере, что отчасти объясняется их доступностью и приоритетностью в здравоохранении. «Вполне возможно, что невидимость трансгендеров в эпидемиологических данных из Африки связана с криминализацией однополого поведения во многих странах», [115] является показателем того, как традиционные взгляды формируют способность человека аналогичным образом участвовать в жизни общества. Дальнейшие исследования, проведенные среди трансгендерных женщин в Южной Африке, показывают еще больше «неравенств в отношении здоровья и плохой доступ к соответствующим услугам в области психического, сексуального и репродуктивного здоровья». [116] Тем не менее, данные о трансгендерах в африканских странах ограничены.
Согласно исследованию, проведенному BMC International Health and Human Rights, лица, идентифицирующие себя как часть сообщества ЛГБТК+, столкнулись с той или иной дискриминацией со стороны медицинских работников на основании их сексуальной ориентации и/или гендерной идентичности. Нарушения принимали четыре различные формы: наличие, доступность, приемлемость и качество. [117] В учреждениях Южной Африки отсутствуют услуги по решению конкретных проблем ЛГБТ, поставщики услуг отказываются оказывать помощь пациентам, принадлежащим к сообществу, а если и оказывают, то выражают моральное неодобрение. Наконец, отсутствие качества и знаний об идентичности ЛГБТК+ и медицинских потребностях приводит к непропорциональному негативному вреду, из-за которого избегание или отсрочка обращения за медицинской помощью приводит к таким последствиям. [117]
На репродуктивное здоровье могут повлиять воздействия на рабочем месте. Как женщины, так и мужчины, работающие в репродуктивном возрасте, могут подвергаться воздействию различных химических, физических и психологических опасностей на работе, которые могут повлиять на их фертильность. Многие женщины продолжают работать во время беременности, что увеличивает вероятность заражения и матери, и ребенка. [118] [119]
Вредные вещества могут попасть в организм женщины при вдыхании (вдыхании), контакте с кожей или при проглатывании (проглатывании). [118] [120] Беременные работницы и те, кто планирует забеременеть, должны быть особенно обеспокоены воздействием репродуктивных рисков. Некоторые химические вещества (например, алкоголь) могут циркулировать в крови матери, проходить через плаценту и достигать развивающегося плода. Другие опасные агенты могут повлиять на общее состояние здоровья женщины и снизить доставку питательных веществ к плоду. Радиация может пройти непосредственно через тело матери и нанести вред ее яйцеклеткам или плоду. Некоторые лекарства и химические вещества также могут проникать через организм матери к кормящемуся ребенку через грудное молоко. [120] [121]
Репродуктивные риски не затрагивают каждую женщину или каждую беременность. Пострадает ли женщина или ее ребенок, зависит от степени опасности, которой они подвергаются, когда они подвергаются воздействию, как долго они подвергаются воздействию, как они подвергаются воздействию, а также от личных факторов, таких как возраст, стадия менструального цикла , стадия беременности. или когда происходит воздействие. Например, воздействие опасного фактора может блокировать овуляцию и беременность только в определенные моменты менструального цикла. Воздействие в течение первых 3 месяцев беременности может вызвать врожденный дефект или выкидыш. Воздействие в течение последних 6 месяцев беременности может замедлить рост ребенка, повлиять на развитие его мозга или вызвать преждевременные роды. [120]
Вещества на рабочем месте, которые влияют на работниц и их беременность, также могут нанести вред их семьям. Сами того не подозревая, работники могут принести домой вредные вещества, которые могут отразиться на здоровье других членов семьи — как взрослых, так и детей. Например, свинец, принесенный домой с рабочего места на коже, волосах, одежде, обуви, ящике для инструментов или автомобиле, может вызвать отравление свинцом у членов семьи, особенно у маленьких детей. [120]
Ряд профессиональных рисков может повлиять на репродуктивное здоровье и, как следствие, на репродуктивные результаты, включая химические, физические и психосоциальные опасности. Хотя было доказано, что более 1000 химических веществ на рабочем месте оказывают репродуктивное воздействие на животных, большинство из них не изучалось на людях. Кроме того, большая часть из 4 миллионов других химических смесей, находящихся в коммерческом использовании, остается непроверенной.
Некоторые репродуктивные опасности включают: [122] [118]
Многие химические вещества не проходят оценку репродуктивной токсичности, а пределы профессионального воздействия разрабатываются на основе небеременных взрослых. Уровни воздействия, считающиеся безопасными для взрослого, могут быть безопасными или небезопасными для плода.
Опасности на рабочем месте могут привести к определенным проблемам репродуктивного здоровья, таким как:
Некоторые опасности на рабочем месте могут повлиять на репродуктивное здоровье, возможность забеременеть и здоровье будущих детей. Большинство женщин могут спокойно продолжать работать на своей работе во время беременности. Однако некоторые виды работ связаны с воздействиями, вредными для беременных и кормящих женщин. Некоторые проблемы со здоровьем женщин, которые могут быть вызваны репродуктивными рисками на рабочем месте, включают следующее: [141]
Высокий уровень физического или эмоционального стресса или воздействие химических веществ, таких как пестициды, полихлорированные бифенилы (ПХБ), органические растворители и сероуглерод, могут нарушить баланс между мозгом, гипофизом и яичниками. Это нарушение может привести к дисбалансу эстрогена и прогестерона и привести к изменениям продолжительности и регулярности менструального цикла, а также овуляции. Поскольку эти половые гормоны оказывают воздействие на весь организм женщины, серьезный или длительный гормональный дисбаланс может повлиять на общее состояние здоровья женщины. [120]
К факторам риска, которые могут нарушить менструальный цикл и/или выработку половых гормонов, относятся: [142]
Около 10–15% всех пар бесплодны или имеют субфертильность, что означает, что они не могут зачать ребенка после 1 года попыток забеременеть. Многие факторы могут влиять на фертильность, и эти факторы могут влиять на одного или обоих партнеров. Повреждение яйцеклеток женщины или спермы мужчины или изменение гормонов, необходимых для регуляции нормального менструального цикла, — это лишь некоторые вещи, которые могут вызвать проблемы с фертильностью. Более распространенные причины бесплодия включают: [120]
Бесплодие может быть вызвано изменением гормонов, необходимых для регуляции нормального менструального цикла и роста матки. [120] К факторам риска, которые могут снизить фертильность у женщин, относятся: [142]
Примерно одна из шести беременностей заканчивается выкидышем – незапланированным прерыванием беременности. Выкидыш может произойти на очень ранних сроках беременности, даже до того, как женщина узнает, что беременна. Выкидыши и мертворождения происходят по многим причинам, например: [120]
Врожденный дефект – это физическая аномалия, присутствующая при рождении, но может быть обнаружена позже. Около 2–3% детей рождаются с серьезными врожденными дефектами. В большинстве случаев причина врожденного дефекта неизвестна. Первые 3 месяца беременности – очень чувствительный период развития, поскольку в этот период формируются внутренние органы и конечности. Многие женщины не подозревают, что они беременны в течение большей части этого критического периода. [120]
Около 7% детей, рожденных в США, рождаются с недостаточным весом или недоношенными. Считается, что причиной большинства этих случаев является плохое питание матери, курение и употребление алкоголя во время беременности. Хотя улучшение медицинского обслуживания помогло многим детям с недостаточным весом или недоношенным детям нормально развиваться и расти, они с большей вероятностью, чем другие дети, заболеют или даже умрут в течение первого года жизни. [120]
Иногда мозг плода не развивается нормально, что приводит к задержке развития или неспособности к обучению в более позднем возрасте. Около 10% детей в США имеют ту или иную форму отклонения в развитии. Такие проблемы часто не заметны при рождении. Их может быть трудно измерить, они могут быть временными или постоянными и варьироваться от легких до тяжелых. Проблемы развития могут проявляться в виде гиперактивности, нехватки внимания, снижения способности к обучению или (в тяжелых случаях) умственной отсталости. [120]
Даже если женщина не пытается забеременеть, ее общему здоровью могут нанести вред репродуктивные опасности, которые изменяют выработку половых гормонов. Половые гормоны оказывают воздействие на весь организм женщины. Некоторые воздействия на рабочем месте могут вызвать дисбаланс уровней эстрогена и прогестерона в крови. Это нарушение может повысить уязвимость к: [120]
Ряд веществ на рабочем месте были идентифицированы как опасные для репродуктивной функции мужчин [143], такие как:
Воздействие профессиональных рисков может повлиять на: [143]
репродуктивные права.