Травма спинного мозга ( ТСМ ) – это повреждение спинного мозга , которое вызывает временные или постоянные изменения в его функции. Симптомы могут включать потерю мышечной функции, чувствительности или вегетативной функции в частях тела, обслуживаемых спинным мозгом, ниже уровня травмы. Травма может возникнуть на любом уровне спинного мозга и может быть полной , с полной потерей чувствительности и мышечной функции в нижних крестцовых сегментах, или неполной , что означает, что некоторые нервные сигналы могут проходить мимо поврежденного участка спинного мозга до самого спинного мозга. Крестцовые S4-5 сегменты спинного мозга. В зависимости от локализации и тяжести повреждения симптомы варьируются: от онемения до паралича , включая недержание кишечника или мочевого пузыря . Долгосрочные результаты также широко варьируются: от полного выздоровления до постоянной тетраплегии (также называемой квадриплегией) или параплегии . Осложнения могут включать мышечную атрофию , потерю произвольного двигательного контроля, спастичность , пролежни , инфекции и проблемы с дыханием .
В большинстве случаев повреждение возникает в результате физической травмы , такой как автомобильная авария , огнестрельное ранение , падение или спортивная травма , но оно также может быть результатом нетравматических причин, таких как инфекция , недостаточный кровоток и опухоли . Чуть более половины травм затрагивают шейный отдел позвоночника , а 15% приходится на каждый грудной отдел позвоночника , границу между грудным и поясничным отделами позвоночника и только поясничный отдел позвоночника. [1] Диагноз обычно ставится на основании симптомов и медицинских изображений . [1]
Усилия по предотвращению ТСМ включают индивидуальные меры, такие как использование защитного оборудования, социальные меры, такие как правила безопасности в спорте и дорожном движении, а также усовершенствование оборудования. Лечение начинается с ограничения дальнейшего движения позвоночника и поддержания адекватного артериального давления . [1] Кортикостероиды не оказались полезными. [1] Другие вмешательства варьируются в зависимости от места и степени травмы: от постельного режима до хирургического вмешательства. Во многих случаях травмы спинного мозга требуют длительной физической и трудовой терапии , особенно если они мешают повседневной жизни .
В Соединенных Штатах около 12 000 человек в год переживают травму спинного мозга. [2] Чаще всего страдают молодые взрослые мужчины. [2] С середины 20 века в лечении ТСМ наблюдаются значительные улучшения. Исследования потенциальных методов лечения включают имплантацию стволовых клеток , гипотермию, специальные материалы для поддержки тканей, эпидуральную стимуляцию позвоночника и носимые роботизированные экзоскелеты . [3]
Повреждение спинного мозга может быть травматическим или нетравматическим [4] и подразделяться на три типа в зависимости от причины: механическое воздействие, токсическое и ишемическое (из-за отсутствия кровотока). [5] Повреждение также можно разделить на первичное и вторичное повреждение : гибель клеток, которая происходит сразу же при первоначальном повреждении, и биохимические каскады , которые инициируются первоначальным повреждением и вызывают дальнейшее повреждение тканей. [6] Эти пути вторичного повреждения включают ишемический каскад , воспаление , отек , самоубийство клеток и дисбаланс нейротрансмиттеров . [6] Они могут возникать в течение нескольких минут или недель после травмы. [7]
На каждом уровне позвоночника спинномозговые нервы ответвляются с обеих сторон спинного мозга и выходят между парой позвонков , чтобы иннервировать определенную часть тела. Область кожи, иннервируемая определенным спинномозговым нервом, называется дерматомом , а группа мышц, иннервируемая одним спинномозговым нервом, называется миотомом . Часть спинного мозга, которая была повреждена, соответствует спинномозговым нервам на этом уровне и ниже. Травмы могут быть шейными 1–8 (C1–C8), грудными 1–12 (T1–T12), поясничными 1–5 (L1–L5), [8] или крестцовыми (S1–S5). [9] Уровень травмы человека определяется как самый низкий уровень полной чувствительности и функционирования. [10] Параплегия возникает при поражении ног в результате повреждения спинного мозга (при травмах грудного, поясничного или крестцового отделов), а тетраплегия возникает при поражении всех четырех конечностей (повреждение шейного отдела). [11]
ТСМ также классифицируют по степени поражения. Международные стандарты неврологической классификации травм спинного мозга (ISNCSCI), опубликованные Американской ассоциацией травм спинного мозга (ASIA), широко используются для документирования сенсорных и двигательных нарушений после травмы спинного мозга. [12] Он основан на неврологических реакциях, ощущениях прикосновения и уколов, тестируемых в каждом дерматоме, а также силе мышц, которые контролируют ключевые движения на обеих сторонах тела. [13] Мышечная сила оценивается по шкале от 0 до 5 в соответствии с таблицей справа, а чувствительность оценивается по шкале от 0 до 2: 0 — ощущение отсутствует, 1 — ощущение изменено или снижено, 2 — полное ощущение. ощущение. [14] Каждая сторона тела оценивается независимо. [14]
При «полной» травме позвоночника все функции ниже травмированной области теряются, независимо от того, поврежден спинной мозг или нет. [9] «Неполное» повреждение спинного мозга предполагает сохранение двигательной или сенсорной функции ниже уровня повреждения спинного мозга. [18] Чтобы классифицироваться как неполный, необходимо некоторое сохранение чувствительности или движения в областях, иннервируемых S4–S5, [19] например, произвольное сокращение наружного анального сфинктера . [18] Нервы в этой области связаны с самой нижней частью спинного мозга, и сохранение чувствительности и функций в этих частях тела указывает на то, что спинной мозг поврежден лишь частично. Неполное повреждение по определению включает в себя феномен, известный как сохранение сакральной зоны: некоторая степень чувствительности сохраняется в сакральных дерматомах, хотя чувствительность может быть более нарушена в других, более высоких дерматомах, расположенных ниже уровня поражения. [20] Сохранение крестцового отдела объясняется тем фактом, что крестцовые спинальные пути не так склонны, как другие спинальные пути, сдавливаться после травмы из-за расслоения волокон внутри спинного мозга. [20]
Повреждение спинного мозга без рентгенологических отклонений наблюдается при наличии ТСМ, но на рентгенограммах нет признаков повреждения позвоночника . [21] Травма позвоночника — это травма , которая вызывает перелом кости или нестабильность связок позвоночника ; это может сосуществовать с повреждением спинного мозга или вызывать его, но каждое повреждение может возникать без другого. [22] Аномалии могут обнаруживаться при магнитно-резонансной томографии (МРТ), но этот термин был придуман до того, как МРТ стала широко использоваться. [23]

Синдром центрального мозга , почти всегда возникающий в результате повреждения шейного отдела спинного мозга, характеризуется слабостью в руках с относительной сохранностью ног и сохранностью чувствительности в областях, обслуживаемых крестцовыми сегментами. [24] Потеря чувствительности боли, температуры, легкого прикосновения и давления ниже уровня травмы. [25] Спинномозговые пути, обслуживающие руки, поражаются больше из-за их центрального расположения в спинном мозге, в то время как кортикоспинальные волокна, предназначенные для ног, сохраняются из-за их более внешнего расположения. [25] Самый распространенный из неполных синдромов ТСМ, синдром центрального спинного мозга обычно возникает в результате переразгибания шеи у пожилых людей со стенозом позвоночного канала . У молодых людей это чаще всего возникает в результате сгибания шеи. [26] Наиболее распространенными причинами являются падения и дорожно-транспортные происшествия; однако другие возможные причины включают стеноз позвоночника и поражение спинного мозга опухолью или межпозвоночным диском . [27]
Синдром передней спинальной артерии , также известный как синдром передней спинного мозга , возникает из-за повреждения передней части спинного мозга или уменьшения кровоснабжения из передней спинальной артерии и может быть вызван переломами или вывихами позвонков или грыжами межпозвоночных дисков. [25] Ниже уровня травмы двигательная функция, болевая и температурная чувствительность утрачиваются, при этом осязание и проприоцепция (чувство положения в пространстве) остаются неизменными. [28] [26] Эти различия обусловлены относительным расположением спинномозговых путей, ответственных за каждый тип функции.
Синдром Брауна-Секара возникает, когда спинной мозг повреждается с одной стороны значительно сильнее, чем с другой. [29] Спинной мозг редко бывает по-настоящему гемисекционным (разрезанным с одной стороны), но часто встречаются частичные повреждения из-за проникающих ранений (например, огнестрельных или ножевых ранений), переломов позвонков или опухолей. [30] На ипсилатеральной стороне травмы (той же стороне) тело теряет двигательную функцию, проприоцепцию , а также чувство вибрации и осязания. [29] На контралатеральной (противоположной стороне) травмы наблюдается утрата болевой и температурной чувствительности. [27] [29] Спиноталамические тракты отвечают за болевые и температурные ощущения, и поскольку эти тракты пересекаются на противоположную сторону и над спинным мозгом, на контрлатеральной стороне происходит поражение. [31]
Синдром задней спинальной артерии (ПСАС), при котором поражаются только дорсальные столбы спинного мозга, обычно наблюдается в случаях хронической миелопатии , но может возникнуть и при инфаркте задней спинальной артерии . [32] Этот редкий синдром приводит к потере проприоцепции и чувства вибрации ниже уровня травмы [26] , в то время как двигательная функция и ощущение боли, температуры и прикосновения остаются неизменными. [33] Обычно травмы заднего отдела спинного мозга возникают в результате таких травм, как заболевание или дефицит витаминов, а не травмы. [34] Tabes dorsalis из-за повреждения задней части спинного мозга, вызванного сифилисом, приводит к потере осязания и проприоцептивной чувствительности. [35]
Синдром мозгового конуса — это повреждение окончания спинного мозга, мозгового конуса , расположенного примерно на уровне позвонков T12–L2 у взрослых. [29] Эта область содержит сегменты позвоночника S4–S5, отвечающие за кишечник, мочевой пузырь и некоторые сексуальные функции , поэтому при этом типе травмы они могут быть нарушены. [29] Кроме того, могут быть нарушены чувствительность и ахиллов рефлекс . [29] Причины включают опухоли , физическую травму и ишемию . [36] Синдром конского хвоста также может быть вызван пролапсом центрального диска или смещением диска, такими инфекциями, как эпидуральный абсцесс, спинальные кровоизлияния, вторичными по отношению к медицинским процедурам и врожденными аномалиями. [37]
Синдром конского хвоста (CES) возникает в результате поражения ниже уровня окончания спинного мозга. Нисходящие нервные корешки продолжаются в виде конского хвоста [34] на уровнях L2–S5 ниже мозгового конуса, а затем выходят через межпозвонковые отверстия. [38] Таким образом, это не настоящий синдром спинного мозга, поскольку повреждаются нервные корешки, а не сам спинной мозг; однако несколько из этих нервов обычно повреждаются одновременно из-за их близости. [36] CES может возникать сам по себе или вместе с синдромом мозгового конуса. [38] Это может вызвать боль в пояснице, слабость или паралич нижних конечностей, потерю чувствительности, дисфункцию кишечника и мочевого пузыря, а также потерю рефлексов. [38] Возможен двусторонний ишиас с пролапсом центрального диска и изменением походки. [37] В отличие от синдрома мозгового конуса, симптомы часто возникают только на одной стороне тела. [36] Причиной часто является компрессия, например, разрывом межпозвоночного диска или опухолью. [36] Поскольку нервы, поврежденные при CES, на самом деле являются периферическими нервами , поскольку они уже ответвляются от спинного мозга, травма имеет лучший прогноз для восстановления функции: периферическая нервная система имеет большую способность к заживлению, чем центральная нервная система . [38]
Признаки (наблюдаемые врачом) и симптомы (испытываемые пациентом) различаются в зависимости от места повреждения позвоночника и степени травмы. Участок кожи, иннервируемый определенной частью позвоночника, называется дерматомом , и травма этой части позвоночника может вызвать боль, онемение или потерю чувствительности в соответствующих областях. Еще одним симптомом является парестезия , покалывание или жжение на пораженных участках кожи. [39] Человек с пониженным уровнем сознания может проявлять реакцию на болевой раздражитель выше определенной точки, но не ниже нее. [40] Группа мышц, иннервируемых определенной частью позвоночника, называется миотомом , и повреждение этой части спинного мозга может вызвать проблемы с движениями, в которых задействованы эти мышцы. Мышцы могут бесконтрольно сокращаться ( спастичность ), становиться слабыми или полностью парализованными . Спинальный шок , потеря нервной активности, включая рефлексы ниже уровня травмы, возникает вскоре после травмы и обычно проходит в течение дня. [41] Приапизм , эрекция полового члена, может быть признаком острого повреждения спинного мозга. [42]
Конкретные части тела, пораженные потерей функции, определяются уровнем травмы. Некоторые признаки, такие как дисфункция кишечника и мочевого пузыря, могут возникать на любом уровне. Нейрогенный мочевой пузырь предполагает нарушение способности опорожнять мочевой пузырь и является частым симптомом повреждения спинного мозга. Это может привести к повышению давления в мочевом пузыре, что может привести к повреждению почек. [43]
Последствия травм в поясничном или крестцовом отделе спинного мозга или над ним (нижняя часть спины и таз) включают снижение контроля над ногами и бедрами , мочеполовой системой и анусом. Люди, получившие травму ниже уровня L2, могут продолжать использовать мышцы-сгибатели бедра и разгибатели колена. [44] Функция кишечника и мочевого пузыря регулируется крестцовой областью. После травмы часто возникают сексуальные дисфункции , а также дисфункции кишечника и мочевого пузыря, включая недержание кала и мочи . [9]
Помимо проблем, возникающих при травмах нижнего уровня, поражения грудного отдела позвоночника (на высоте груди) могут поражать мышцы туловища. Травмы на уровне Т1–Т8 приводят к неспособности контролировать мышцы живота. Стабильность багажника может быть нарушена; тем более при травмах более высокого уровня. [45] Чем ниже уровень травмы, тем менее обширны ее последствия. Травмы от Т9 до Т12 приводят к частичной потере контроля над мышцами туловища и живота. Травмы грудного отдела позвоночника приводят к параплегии , но функции кистей, рук и шеи не нарушаются. [46]
Одним из состояний, которое обычно возникает при поражениях выше уровня Т6, является вегетативная дисрефлексия (АД), при которой артериальное давление повышается до опасного уровня, достаточно высокого, чтобы вызвать потенциально смертельный инсульт . [8] [47] Это происходит в результате чрезмерной реакции системы на такой раздражитель, как боль ниже уровня травмы, поскольку тормозные сигналы из мозга не могут пройти через повреждение, чтобы ослабить возбуждающую реакцию симпатической нервной системы . [5] Признаки и симптомы АД включают беспокойство, головную боль , тошноту , звон в ушах , помутнение зрения, покраснение кожи и заложенность носа . [5] Это может произойти вскоре после травмы или спустя годы. [5]
Другие вегетативные функции также могут быть нарушены. Например, проблемы с регуляцией температуры тела чаще всего возникают при травмах на уровне Т8 и выше. [44] Еще одним серьезным осложнением, которое может возникнуть в результате поражения выше уровня Т6, является нейрогенный шок , который возникает в результате прерывания работы симпатической нервной системы , ответственной за поддержание мышечного тонуса в кровеносных сосудах. [5] [47] Без участия симпатической нервной системы сосуды расслабляются и расширяются. [5] [47] Нейрогенный шок проявляется опасно низким кровяным давлением, низкой частотой сердечных сокращений и скоплением крови в конечностях, что приводит к недостаточному притоку крови к спинному мозгу и потенциально к его дальнейшему повреждению. [48]
Травмы спинного мозга на уровне шейного отдела (шеи) приводят к полной или частичной тетраплегии (также называемой квадриплегией). [24] В зависимости от конкретной локализации и тяжести травмы ограниченная функция может быть сохранена. Дополнительные симптомы травм шейного отдела включают низкую частоту сердечных сокращений , низкое кровяное давление , проблемы с регулированием температуры тела и дисфункцию дыхания. [49] Если травма шеи достаточно высокая и приводит к повреждению мышц, участвующих в дыхании, человек может оказаться не в состоянии дышать без помощи эндотрахеальной трубки и аппарата искусственной вентиляции легких. [9]
Осложнения травм спинного мозга включают отек легких , дыхательную недостаточность , нейрогенный шок и паралич ниже места повреждения.
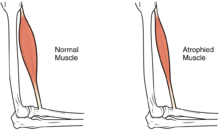
В долгосрочной перспективе потеря мышечной функции может иметь дополнительные последствия от неиспользования, включая атрофию мышц. Неподвижность может привести к образованию пролежней , особенно в костных областях, что требует таких мер предосторожности, как дополнительная амортизация и переворачивание в постели каждые два часа (в острой ситуации), чтобы уменьшить давление. [51] В долгосрочной перспективе людям в инвалидных колясках придется периодически передвигаться, чтобы снизить давление. [52] Другим осложнением является боль, в том числе ноцицептивная боль (указанная на потенциальное или фактическое повреждение тканей) и нейропатическая боль , когда нервы, пораженные повреждением, передают ошибочные болевые сигналы в отсутствие вредных раздражителей. [53] Спастичность , неконтролируемое напряжение мышц ниже уровня травмы, встречается в 65–78% случаев хронической травмы спинного мозга. [54] Это происходит из-за отсутствия сигнала от мозга, который подавляет мышечные реакции на рефлексы растяжения. [55] Его можно лечить с помощью лекарств и физиотерапии. [55] Спастичность увеличивает риск контрактур ( укорочение мышц , сухожилий или связок, возникающее в результате недостаточного использования конечности); Эту проблему можно предотвратить, совершая конечностью полный диапазон движений несколько раз в день. [56] Еще одна проблема, которую может вызвать отсутствие подвижности, — это потеря плотности костей и изменения в костной структуре. [57] [58] Потеря плотности костной ткани ( деминерализация костей ), которая, как полагают, происходит из-за недостаточной активности ослабленных или парализованных мышц, может увеличить риск переломов. [59] И наоборот, плохо изученным явлением является разрастание костной ткани в областях мягких тканей, называемое гетеротопической оссификацией . [60] Оно возникает ниже уровня травмы, возможно, в результате воспаления, и в клинически значимой степени встречается у 27% людей. [60]
Люди с травмой спинного мозга подвергаются особенно высокому риску возникновения респираторных и сердечно-сосудистых заболеваний, поэтому персонал больницы должен проявлять бдительность, чтобы избежать таких проблем. [61] Респираторные проблемы (особенно пневмония) являются основной причиной смерти людей с ТСМ, за ними следуют инфекции, обычно пролежни, инфекции мочевыводящих путей и респираторные инфекции . [62] Пневмония может сопровождаться одышкой , лихорадкой и беспокойством. [24]
Другой потенциально смертельной угрозой дыханию является тромбоз глубоких вен (ТГВ), при котором кровь образует сгусток в неподвижных конечностях; тромб может оторваться и образовать легочную эмболию , застревающую в легком и перекрывающую его кровоснабжение. [63] ТГВ представляет собой особенно высокий риск при ТСМ, особенно в течение 10 дней после травмы, и встречается более чем в 13% случаев в отделениях неотложной помощи. [64] Профилактические меры включают применение антикоагулянтов , использование шланга высокого давления и перемещение конечностей пациента. [64] Обычные признаки и симптомы ТГВ и тромбоэмболии легочной артерии могут быть замаскированы в случаях ТСМ из-за таких эффектов, как изменения восприятия боли и функционирования нервной системы. [64]
Инфекция мочевыводящих путей (ИМП) — еще один риск, который может не проявлять обычных симптомов (боль, позывы и частота); вместо этого это может быть связано с усилением спастичности. [24] Риск ИМВП, вероятно, самого распространенного осложнения в долгосрочной перспективе, повышается при использовании постоянных мочевых катетеров . [51] Может потребоваться катетеризация, поскольку ТСМ препятствует опорожнению мочевого пузыря, когда он становится слишком полным, что может вызвать вегетативную дисрефлексию или необратимое повреждение мочевого пузыря. [51] Использование периодической катетеризации для опорожнения мочевого пузыря через регулярные промежутки времени в течение дня снизило смертность из-за почечной недостаточности от ИМВП в странах первого мира, но это все еще остается серьезной проблемой в развивающихся странах. [59]
По оценкам, 24–45% людей с ТСМ страдают депрессивными расстройствами , а уровень самоубийств в шесть раз выше, чем у остального населения. [65] Риск самоубийства наиболее высок в первые пять лет после травмы. [66] У молодых людей с ТСМ самоубийство является основной причиной смерти. [67] Депрессия связана с повышенным риском других осложнений, таких как ИМП и пролежни, которые чаще возникают, когда пренебрегают уходом за собой. [67]

Повреждения спинного мозга чаще всего возникают в результате физической травмы . [21] Задействованными силами могут быть гиперфлексия (движение головы вперед); гиперэкстензия (движение назад); боковое напряжение (движение вбок); вращение (поворот головы); компрессия (сила вдоль оси позвоночника вниз от головы или вверх от таза); или отвлечение (разрыв позвонков). [68] Травматическая травма спинного мозга может привести к ушибу , сдавлению или растяжению. [4] Это основной риск многих типов переломов позвонков . [69] Ранее существовавшие бессимптомные врожденные аномалии могут стать причиной серьезных неврологических нарушений, таких как гемипарез , в результате незначительной травмы. [70]
В США автомобильные аварии являются наиболее распространенной причиной ТСМ; на втором месте идут падения , затем насилие, например огнестрельные ранения, затем спортивные травмы . [71] Другое исследование, проведенное в Азии, показало, что наиболее распространенной причиной ТСМ является падение (31,70%) с различных мест, таких как падение с крыши (9,75%), с электрического столба (7,31%), падение с дерева (7,31%). %) и т. д. Тогда как дорожно-транспортные происшествия составляют 19,51%, огнестрельные травмы (12,19%), поскользнувшиеся ноги (7,31%) и спортивные травмы (4,87%). В результате травм - 26,82% [72] . В некоторых странах падения встречаются чаще, даже превосходя автомобильные аварии в качестве основной причины ТСМ. [73] Уровень травм, связанных с насилием, сильно зависит от места и времени. [73] Из всех травм спинного мозга, связанных со спортом, наиболее распространенной причиной являются погружения на мелководье; Зимние виды спорта и водные виды спорта становятся все более распространенными причинами, в то время как количество травм в футболе и прыжках на батуте снижается. [74] Повешение может привести к травме шейного отдела позвоночника, как это может произойти при попытке самоубийства . [75] Военные конфликты являются еще одной причиной, и когда они происходят, они связаны с увеличением показателей ТСМ. [76] Другой потенциальной причиной ТСМ является ятрогенная травма, вызванная неправильно выполненной медицинской процедурой, такой как инъекция в позвоночник. [77]
ТСМ может иметь и нетравматическое происхождение. Нетравматические поражения вызывают от 30 до 80% всех ТСМ; [78] процент варьируется в зависимости от региона, на что влияют усилия по предотвращению травм. [79] В развитых странах процент ТСМ из-за дегенеративных состояний и опухолей выше, чем в развивающихся странах. [80] В развитых странах наиболее распространенной причиной нетравматической ТСМ являются дегенеративные заболевания, за которыми следуют опухоли; во многих развивающихся странах основной причиной являются такие инфекции, как ВИЧ и туберкулез. [81] ТСМ может возникнуть при заболевании межпозвоночных дисков и сосудистых заболеваниях спинного мозга. [82] Спонтанное кровотечение может возникать внутри или снаружи защитных мембран, выстилающих спинной мозг, а межпозвонковые диски могут образовывать грыжи. [11] Повреждение может возникнуть в результате дисфункции кровеносных сосудов, например, при артериовенозной мальформации , или когда сгусток крови застревает в кровеносном сосуде и перекрывает кровоснабжение пуповины. [83] Когда системное кровяное давление падает, приток крови к спинному мозгу может уменьшиться, что может привести к потере чувствительности и произвольных движений в областях, снабжаемых пораженным уровнем спинного мозга. [84] Врожденные состояния и опухоли , которые сдавливают спинной мозг, также могут вызывать ТСМ, а также спондилез и ишемию позвонков . [4] Рассеянный склероз — это заболевание, которое может повредить спинной мозг, а также инфекционные или воспалительные состояния, такие как туберкулез , опоясывающий герпес или простой герпес , менингит , миелит и сифилис . [11]
ТСМ, связанная с транспортным средством, предотвращается с помощью мер, включающих общественные и индивидуальные усилия по снижению вождения под воздействием наркотиков или алкоголя, отвлеченного вождения и вождения в сонном состоянии . [85] Другие усилия включают повышение безопасности дорожного движения (например, маркировка опасностей и добавление освещения) и безопасности транспортных средств, как для предотвращения несчастных случаев (например, регулярное техническое обслуживание и антиблокировочная система тормозов ), так и для смягчения ущерба от аварий (например, подголовники, подушки безопасности). , ремни безопасности и детские сиденья). [85] Падения можно предотвратить, внося изменения в окружающую среду, например, используя нескользящие материалы и поручни в ваннах и душевых, перила на лестницах, детские и защитные ворота на окнах. [86] Травмы, связанные с огнестрельным оружием, можно предотвратить с помощью обучения разрешению конфликтов , кампаний по просвещению по вопросам безопасности обращения с оружием и внесения изменений в технологию огнестрельного оружия (например, спусковые замки ) для повышения его безопасности. [86] Спортивные травмы можно предотвратить с помощью изменений в спортивных правилах и оборудовании для повышения безопасности, а также образовательных кампаний по снижению рискованных практик, таких как ныряние в воду неизвестной глубины или борьба головой вперед в футбольном союзе. [87]
Представление человека на фоне травмы или нетравматического фона определяет подозрение на повреждение спинного мозга. Характерными чертами являются паралич, потеря чувствительности или и то, и другое на любом уровне. Другие симптомы могут включать недержание. [89]
Рентгенологическая оценка с использованием рентгена , компьютерной томографии или МРТ может определить, есть ли повреждение позвоночного столба и где оно расположено. [9] Рентгеновские снимки широко доступны [88] и могут обнаружить нестабильность или смещение позвоночного столба, но не дают очень детальных изображений и могут пропустить травмы спинного мозга или смещение связок или дисков, не сопровождающееся повреждением позвоночника. повреждение колонки. [9] Таким образом, когда рентгенологические данные в норме, но подозревается ТСМ из-за боли или симптомов ТСМ, используются КТ или МРТ. [88] КТ дает больше деталей, чем рентген, но подвергает пациента большему облучению , [90] и по-прежнему не дает изображений спинного мозга или связок; МРТ показывает структуры тела в мельчайших подробностях. [9] Таким образом, это стандарт для всех, у кого есть неврологические нарушения, обнаруженные при ТСМ, или у кого считается нестабильное повреждение позвоночника. [91]
Неврологическое обследование, помогающее определить степень нарушения, проводится первоначально и неоднократно на ранних стадиях лечения; это определяет скорость улучшения или ухудшения и определяет лечение и прогноз. [92] [93] Описанная выше шкала нарушений ASIA используется для определения уровня и тяжести травмы. [9]
Первый этап лечения подозреваемой травмы спинного мозга направлен на базовое жизнеобеспечение и предотвращение дальнейших травм: поддержание проходимости дыхательных путей, дыхания и кровообращения и ограничение дальнейшего движения позвоночника. [23] В условиях неотложной помощи большинство людей, подвергшихся воздействию сил, достаточно сильных, чтобы вызвать травму спинного мозга, лечатся так, как если бы у них была нестабильность позвоночника и движения позвоночника были ограничены , чтобы предотвратить повреждение спинного мозга. [94] Предполагается, что травмы или переломы головы, шеи или таза, а также проникающие травмы вблизи позвоночника и падения с высоты связаны с нестабильностью позвоночника, пока это не будет исключено в больнице. [9] Аварии на высокоскоростных транспортных средствах, спортивные травмы головы или шеи и травмы при нырянии — это другие механизмы, указывающие на высокий риск травмы спинного мозга. [95] Поскольку травмы головы и позвоночника часто сосуществуют, у любого, кто находится без сознания или имеет пониженный уровень сознания в результате травмы головы, движения позвоночника ограничены. [96]
На шею надевают жесткий шейный воротник , голову удерживают блоками с обеих сторон и привязывают человека к щиту . [94] Устройства для эвакуации используются для перемещения людей без чрезмерного смещения позвоночника [97], если они все еще находятся внутри транспортного средства или другого замкнутого пространства. Было показано, что использование шейного воротника увеличивает смертность у людей с проникающей травмой и поэтому обычно не рекомендуется в этой группе. [98]
Современная травматологическая помощь включает в себя этап, называемый очищением шейного отдела позвоночника , исключающий повреждение спинного мозга, если пациент находится в полном сознании и не находится под воздействием наркотиков или алкоголя, не имеет неврологических нарушений, не испытывает болей в середине шеи и других симптомов. болезненные травмы, которые могут отвлечь внимание от боли в шее. [34] Если все это отсутствует, ограничение движений позвоночника не требуется. [97]
Если переместить нестабильную травму позвоночника, может произойти повреждение спинного мозга. [99] От 3 до 25% ТСМ возникают не во время первоначальной травмы, а позже, во время лечения или транспортировки. [23] Хотя отчасти это связано с характером самой травмы, особенно в случае множественной или массивной травмы, отчасти это отражает неспособность адекватно ограничить движение позвоночника. ТСМ может ухудшить способность организма сохранять тепло, поэтому могут потребоваться согревающие одеяла. [96]
Первичная помощь в больнице, как и на догоспитальном этапе, направлена на обеспечение адекватной проходимости дыхательных путей, дыхания, сердечно-сосудистой функции и ограничение движений позвоночника. [100] С визуализацией позвоночника для определения наличия травмы спинного мозга, возможно, придется подождать, если потребуется неотложная операция для стабилизации других опасных для жизни травм. [101] Острая ТСМ заслуживает лечения в отделении интенсивной терапии , особенно при травмах шейного отдела спинного мозга. [100] Людям с ТСМ необходимо повторное неврологическое обследование и лечение у нейрохирургов. [102] Людей следует снимать с доски для позвоночника как можно быстрее, чтобы предотвратить осложнения, связанные с ее использованием. [103]
Если систолическое артериальное давление упадет ниже 90 мм рт. ст. в течение нескольких дней после травмы, кровоснабжение спинного мозга может ухудшиться, что приведет к дальнейшему повреждению. [48] Таким образом, важно поддерживать кровяное давление, что можно сделать с помощью внутривенных жидкостей и вазопрессоров . [104] Используемые вазопрессоры включают фенилэфрин , дофамин или норадреналин . [1] Среднее артериальное давление измеряется и поддерживается на уровне 85–90 мм рт. ст. в течение семи дней после травмы. [105]
Исследование CAMPER под руководством доктора Квона и последующие исследования группы UCSF TRACK-SCI (Дхалл) показали, что целевые значения перфузионного давления спинного мозга (SCPP) более тесно связаны с лучшим неврологическим восстановлением, чем целевые показатели MAP. Некоторые учреждения приняли эти цели SCPP и установку дренажа спинномозговой жидкости в поясничный отдел в качестве стандарта лечения. [106] Лечение шока, вызванного кровопотерей, отличается от лечения нейрогенного шока и может нанести вред людям с последним типом шока, поэтому необходимо определить, почему кто-то находится в состоянии шока. [104] Однако обе причины могут существовать одновременно. [1] Еще одним важным аспектом лечения является предотвращение недостаточного поступления кислорода в кровоток , что может привести к лишению спинного мозга кислорода. [107] У людей с травмами шейного отдела или верхней части грудной клетки может наблюдаться опасное замедление сердечного ритма ; Лечение для ускорения его может включать атропин . [1]
Кортикостероидный препарат метилпреднизолон изучался для применения при травмах спинного мозга с надеждой ограничить отек и вторичное повреждение . [108] Поскольку долгосрочных преимуществ не наблюдается, а препарат связан с такими рисками, как желудочно-кишечное кровотечение и инфекция, с 2018 года его использование не рекомендуется. [1] [108] Его использование при черепно-мозговой травме также не рекомендуется. рекомендуемые. [103]
Может потребоваться хирургическое вмешательство, например, чтобы уменьшить избыточное давление на спинной мозг, стабилизировать позвоночник или вернуть позвонки на правильное место. [105] В случаях нестабильности или сжатия бездействие может привести к ухудшению состояния. [105] Хирургическое вмешательство также необходимо, когда что-то давит на пуповину, например, фрагменты костей, кровь, материал связок или межпозвоночных дисков , [109] или застрявший предмет в результате проникающей травмы . [88] Хотя идеальные сроки операции все еще обсуждаются, исследования показали, что более раннее хирургическое вмешательство (в течение 12 часов после травмы) связано с лучшими результатами. [110] Этот тип хирургического вмешательства часто называют «ультраранним», предложенным Burke et al. в UCSF. Иногда у пациента слишком много других травм, чтобы стать кандидатом на операцию на такой ранней стадии. [105] Хирургическое вмешательство является спорным, поскольку оно чревато потенциальными осложнениями (например, инфекцией), поэтому в случаях, когда в нем нет явной необходимости (например, сдавливание пуповины), врачи должны решить, следует ли проводить операцию, исходя из аспектов состояния пациента и их собственные убеждения о его рисках и преимуществах. [111] Недавние крупномасштабные исследования показали, что у пациентов, перенесших хирургическое вмешательство раньше (в течение 12–24 часов), наблюдается значительно меньший уровень опасных для жизни осложнений и они проводят меньше времени в больнице и отделениях интенсивной терапии. [112] [113]Однако в случаях, когда выбран более консервативный подход, используются постельный режим , шейные воротники, устройства ограничения движения и, при необходимости, вытяжение . [114] Хирурги могут выбрать вытяжение позвоночника, чтобы снять давление со спинного мозга, возвращая вывихнутые позвонки в правильное положение, но грыжа межпозвонковых дисков может помешать этому методу снизить давление. [115] Щипцы Гарднера-Уэллса — один из инструментов, используемых для вытяжения позвоночника с целью уменьшения перелома или вывиха , а также уменьшения движения в пораженных участках. [116]
Пациенты с ТСМ часто требуют длительного лечения в специализированном спинальном отделении или отделении интенсивной терапии . [117] Процесс реабилитации обычно начинается в отделении неотложной помощи. Обычно стационарный этап длится 8–12 недель, а затем амбулаторный этап реабилитации длится 3–12 месяцев, после чего проводится ежегодная медицинская и функциональная оценка. [8] Физиотерапевты , эрготерапевты , рекреационные терапевты , медсестры, социальные работники, психологи и другие специалисты здравоохранения работают в команде под руководством физиотерапевта [9] для определения целей вместе с пациентом и разработки плана выписки. это соответствует состоянию человека.

В острой фазе физиотерапевты сосредотачиваются на респираторном статусе пациента, предотвращении косвенных осложнений (таких как пролежни ), поддержании диапазона движений и поддержании активности доступной мускулатуры. [118]
Для людей, чьи травмы настолько серьезны, что мешают дыханию, на этом этапе восстановления большое внимание уделяется очистке дыхательных путей. [119] Слабость дыхательных мышц ухудшает способность эффективно кашлять, что приводит к накоплению секрета в легких. [120] Поскольку у пациентов с ТСМ снижена общая емкость легких и дыхательный объем , [121] физиотерапевты обучают их дополнительным методам дыхания (например, верхушечному дыханию, языкоглоточному дыханию ), которым обычно не учат здоровых людей. Физиотерапевтическое лечение очистки дыхательных путей может включать перкуссию и вибрацию, постуральный дренаж , [119] тренировку дыхательных мышц и вспомогательные методы кашля. [120] Пациентов учат повышать внутрибрюшное давление, наклоняясь вперед, чтобы вызвать кашель и очистить легкие выделения. [120] Техника четверного кашля выполняется лежа на спине, при этом терапевт оказывает давление на живот в ритме кашля, чтобы максимизировать поток выдоха и мобилизовать секрет. [120] Ручная компрессия живота — еще один метод, используемый для увеличения потока выдоха, что впоследствии облегчает кашель. [119] Другие методы, используемые для лечения респираторной дисфункции, включают кардиостимуляцию дыхательных мышц, использование сжимающего брюшного бандажа, речь с помощью аппарата искусственной вентиляции легких и механическую вентиляцию легких . [120]
Степень функционального восстановления и независимости, достигнутая в повседневной жизни, рекреационных мероприятиях и трудоустройстве, зависит от уровня и тяжести травмы. [122] Показатель функциональной независимости (FIM) — это инструмент оценки, целью которого является оценка функций пациентов на протяжении всего процесса реабилитации после травмы спинного мозга или другого серьезного заболевания или травмы. [123] Он может отслеживать прогресс пациента и степень его независимости во время реабилитации. [123] Людям с травмой спинного мозга может потребоваться использование специализированных устройств и внесение изменений в окружающую среду, чтобы справляться с повседневной деятельностью и функционировать независимо. Слабые суставы можно стабилизировать с помощью таких устройств, как ортезы голеностопного сустава (AFO) или ортезы колено-голеностопный сустав (KAFO) , но ходьба все равно может потребовать больших усилий. [124] Увеличение активности повысит шансы на выздоровление. [125]

Для лечения уровней паралича в нижнегрудном отделе позвоночника и ниже перспективно начинать терапию ортезом с промежуточной фазы (2–26 недель после инцидента). [126] [127] [128] У пациентов с полной параплегией (ASIA A) это относится к высоте поражения между T12 и S5. У пациентов с неполной параплегией (ASIA BD) ортезы подходят даже при высоте поражения выше Т12. Однако в обоих случаях необходимо провести детальное исследование функции мышц, чтобы точно спланировать конструкцию ортеза. [129]
.jpg/440px-Holly_Koester,_2007_Chevron_Houston_Marathon_(357322273).jpg)
Травмы спинного мозга обычно приводят к неизлечимым нарушениям даже при самом лучшем лечении. Лучшим предиктором прогноза является уровень и полнота повреждения, измеряемые по шкале нарушений ASIA. [130] Неврологический показатель при первоначальном обследовании, проведенном через 72 часа после травмы, является лучшим показателем того, насколько восстановятся функции. [78] У большинства людей с оценкой А по шкале ASIA (полные травмы) функциональное двигательное восстановление не восстанавливается, но улучшение может произойти. [130] [131] У большинства пациентов с неполными травмами восстанавливаются хотя бы некоторые функции. [131] Шансы на восстановление способности ходить повышаются с каждой оценкой AIS, полученной при первичном осмотре; например, оценка ASIA D дает больше шансов ходить, чем оценка C. [78] Симптомы неполных травм могут различаться, и трудно сделать точный прогноз результата. У человека с легкой неполной травмой позвонка Т5 гораздо больше шансов пользоваться ногами, чем у человека с тяжелой полной травмой точно в том же месте. Из неполных синдромов ТСМ наилучший прогноз на выздоровление имеют синдромы Брауна-Секара и центрального канатика, а наихудший – синдром переднего канатика. [28]
Было обнаружено, что у людей с нетравматическими причинами ТСМ реже развиваются полные травмы и некоторые осложнения, такие как пролежни и тромбоз глубоких вен, а также сокращается срок пребывания в больнице. [11] Их результаты по функциональным тестам были лучше, чем у людей с травматической травмой спинного мозга при поступлении в больницу, но когда они прошли тестирование после выписки, у пациентов с травматической травмой спинного мозга улучшились такие результаты, что результаты обеих групп были одинаковыми. [11] Помимо полноты и уровня травмы, возраст и сопутствующие проблемы со здоровьем влияют на то, в какой степени человек с ТСМ сможет жить самостоятельно и ходить. [8] Однако в целом люди с травмами уровня L3 или ниже, скорее всего, смогут функционально ходить, люди с травмами уровня T10 и ниже могут ходить по дому с фиксацией, а люди уровня C7 и ниже могут жить самостоятельно. [8] Новые методы лечения начинают давать надежду на лучшие результаты у пациентов с ТСМ, но большинство из них находятся на экспериментальной/трансляционной стадии. [3]
Одним из важных показателей восстановления моторики в определенной области является наличие там ощущений, особенно восприятия боли. [38] Чаще всего восстановление моторики происходит в первый год после травмы, но скромные улучшения могут продолжаться годами; сенсорное восстановление более ограничено. [132] Восстановление обычно происходит быстрее всего в течение первых шести месяцев. [133] Спинальный шок , при котором рефлексы подавляются, возникает сразу после травмы и проходит в основном в течение трех месяцев, но продолжает постепенно проходить еще в течение 15 месяцев. [134]
Сексуальная дисфункция после травмы позвоночника встречается часто. Проблемы, которые могут возникнуть, включают эректильную дисфункцию , потерю способности к эякуляции , недостаточную смазку влагалища, а также снижение чувствительности и нарушение способности к оргазму . [54] Несмотря на это, многие люди учатся адаптировать свою сексуальную практику так, чтобы вести приносящую удовлетворение сексуальную жизнь. [135]
Хотя ожидаемая продолжительность жизни улучшилась благодаря улучшению условий ухода, она все еще не так хороша, как у непострадавшего населения. Чем выше уровень травмы и чем полнее травма, тем значительнее сокращение продолжительности жизни. [83] Смертность очень высока в течение года после травмы. [83]
Распределение по возрасту на момент получения травмы в США в 1995–1999 гг. [136]
Во всем мире число новых случаев ТСМ с 1995 г. колеблется от 10,4 до 83 человек на миллион в год. [105] Столь широкий разброс цифр, вероятно, отчасти объясняется различиями между регионами в том, следует ли и каким образом сообщать о травмах. [105] В Северной Америке около 39 человек на каждый миллион ежегодно страдают от травм спинного мозга, а в Западной Европе заболеваемость составляет 16 на миллион. [137] [138] В Соединенных Штатах частота повреждений спинного мозга оценивается примерно в 40 случаев на 1 миллион человек в год или около 12 000 случаев в год. [139] В Китае заболеваемость составляет примерно 60 000 в год. [140] Оценочное количество людей, живущих с ТСМ в мире, колеблется от 236 до 4187 на миллион. [105] Оценки сильно различаются из-за различий в том, как собираются данные и какие методы используются для экстраполяции цифр. [141] Мало информации доступно из Азии и еще меньше из Африки и Южной Америки. [105] В Западной Европе предполагаемая распространенность составляет 300 на миллион человек, а в Северной Америке — 853 на миллион. [138] По оценкам, этот показатель составляет 440 на миллион в Иране, 526 на миллион в Исландии и 681 на миллион в Австралии. [141] В Соединенных Штатах от 225 000 до 296 000 человек живут с травмами спинного мозга, [142] и различные исследования оценивают распространенность от 525 до 906 на миллион. [141]
ТСМ встречается примерно в 2% всех случаев тупой травмы. [99] Любой, кто подвергся воздействию силы, достаточной для того, чтобы вызвать травму грудного отдела позвоночника, также подвергается высокому риску других травм. [101] В 44% случаев ТСМ одновременно получаются и другие серьезные травмы ; У 14% пациентов с ТСМ также имеется травма головы или лица . [21] Другие часто сопутствующие травмы включают травму грудной клетки , травму живота , переломы таза и переломы длинных костей . [93]
На мужчин приходится четыре из пяти травматических повреждений спинного мозга. [24] Большинство этих травм происходит у мужчин в возрасте до 30 лет. [9] Средний возраст на момент травмы медленно увеличивался примерно с 29 лет в 1970-х годах до 41 года. [24] В Пакистане травмы спинного мозга чаще встречаются у мужчин (92,68%) по сравнению с женщинами в возрасте 20 лет. Возрастная группа 30 лет со средним возрастом 40 лет, хотя люди в возрасте от 12 до 70 лет страдают от травм спинного мозга [72]. Самый низкий уровень травм наблюдается у детей, а самый высокий — в подростковом возрасте и начале двадцатых годов. , затем постепенно снижается в старших возрастных группах; однако показатели могут повышаться у пожилых людей. [143] В Швеции от 50 до 70% всех случаев ТСМ встречаются у людей в возрасте до 30 лет, а 25% — у людей старше 50 лет. [73] Хотя частота ТСМ является самой высокой среди людей в возрасте 15–20 лет, [144] менее 3% случаев ТСМ встречаются у людей в возрасте до 15 лет. [145] Неонатальная ТСМ встречается у одного из 60 000 новорожденных, например, в результате тазового предлежания или травм щипцами. [146] Разница в показателях между полами уменьшается при травмах в возрасте 3 лет и младше; столько же девочек получают травмы, сколько и мальчики, а возможно, и больше. [147] Другой причиной детского травматизма является жестокое обращение с детьми , такое как синдром тряски ребенка . [146] У детей наиболее распространенной причиной ТСМ (56%) являются автомобильные аварии. [148] Большое количество подросткового травматизма в значительной степени объясняется дорожно-транспортными происшествиями и спортивными травмами. [149] Для людей старше 65 лет падения являются наиболее распространенной причиной травматической травмы спинного мозга. [4] Пожилые люди и люди с тяжелым артритом подвергаются высокому риску ТСМ из-за дефектов позвоночника. [150] При нетравматической ТСМ гендерные различия меньше, средний возраст возникновения выше, а неполные поражения встречаются чаще. [78]

На протяжении тысячелетий известно, что ТСМ оказывает разрушительное воздействие; В древнеегипетском папирусе Эдвина Смита 2500 г. до н.э., первом известном описании травмы, говорится, что ее «не следует лечить». [151] Индуистские тексты, датируемые 1800 годом до нашей эры, также упоминают травму спинного мозга и описывают методы вытяжения для выпрямления позвоночника. [151] Греческий врач Гиппократ , родившийся в пятом веке до нашей эры, описал травму спинного мозга в своем «Корпусе Гиппократа» и изобрел тяговые устройства для выпрямления вывихнутых позвонков. [152] Но только после того, как Авл Корнелий Цельс , родившийся в 30 г. до н.э., заметил, что травма шейного отдела позвоночника привела к быстрой смерти, сам спинной мозг был вовлечен в это состояние. [151] Во втором веке нашей эры греческий врач Гален экспериментировал на обезьянах и сообщил, что горизонтальный разрез спинного мозга заставил их потерять всякую чувствительность и движение ниже уровня разреза. [153] Греческий врач седьмого века Павел Эгинский описал хирургические методы лечения сломанных позвонков путем удаления фрагментов костей, а также хирургическое вмешательство для снятия давления на позвоночник. [151] В средние века в Европе был достигнут небольшой медицинский прогресс ; только в эпоху Возрождения позвоночник и нервы были точно изображены на рисунках по анатомии человека Леонардо да Винчи и Андреаса Везалия . [153]
В 1762 году хирург Андре Луи удалил пулю из поясничного отдела позвоночника пациента, у которого восстановилась подвижность ног. [153] В 1829 году хирург Гилпин Смит выполнил успешную ламинэктомию , которая улучшила ощущения пациента. [154] Однако идея о том, что ТСМ неизлечима, оставалась преобладающей до начала 20 века. [155] В 1934 году уровень смертности в первые два года после травмы составлял более 80%, в основном из-за инфекций мочевыводящих путей и пролежней, [156] последние из которых считались присущими ТСМ, а не пролежнями. Результат постоянного постельного режима. [157] Лишь во второй половине столетия прорывы в области визуализации, хирургии, медицинской помощи и реабилитационной медицины способствовали существенному улучшению лечения ТСМ. [155] Относительная частота неполных травм по сравнению с полными улучшилась с середины 20-го века, главным образом благодаря акценту на более быстрое и лучшее начальное лечение и стабилизацию пациентов с травмами спинного мозга. [158] Создание служб неотложной медицинской помощи для профессиональной транспортировки людей в больницы частично объясняется улучшением результатов лечения с 1970-х годов. [159] Улучшения в уходе сопровождались увеличением продолжительности жизни людей с ТСМ; время выживания улучшилось примерно на 2000% с 1940 года. [160] В 2015/2016 году 23% людей в девяти центрах травм позвоночника в Англии отложили выписку из-за споров о том, кто должен платить за необходимое им оборудование. [161]
Ученые исследуют различные способы лечения травм спинного мозга. Терапевтические исследования сосредоточены на двух основных областях: нейропротекция и нейрорегенерация . [76] Первый направлен на предотвращение вреда, причиняемого вторичной травмой в течение нескольких минут или недель после инсульта, а второй направлен на повторное соединение разорванных цепей в спинном мозге, чтобы позволить функциям вернуться. [76] Нейропротекторы воздействуют на эффекты вторичного повреждения, включая воспаление, повреждение свободными радикалами , эксайтотоксичность (повреждение нейронов из-за чрезмерной передачи сигналов глутамата ) и апоптоз (самоубийство клеток). [76] Несколько потенциально нейропротекторных агентов, воздействующих на подобные пути, находятся на стадии клинических испытаний на людях . [76]
Трансплантация стволовых клеток является важным направлением исследований ТСМ: цель состоит в том, чтобы заменить утраченные клетки спинного мозга, обеспечить восстановление связей в разорванных нервных цепях за счет повторного роста аксонов и создать в тканях среду, благоприятную для роста. [76] Ключевым направлением исследований ТСМ являются исследования стволовых клеток , которые могут дифференцироваться в другие типы клеток, в том числе утраченные после ТСМ. [76] Типы клеток, которые исследуются для использования при ТСМ, включают эмбриональные стволовые клетки , нервные стволовые клетки , мезенхимальные стволовые клетки , клетки обонятельной оболочки , шванновские клетки , активированные макрофаги и индуцированные плюрипотентные стволовые клетки . [162] Сотни исследований стволовых клеток на людях дали многообещающие, но неубедительные результаты. [149] Продолжающееся исследование фазы 2 в 2016 году представило данные [163], показывающие, что через 90 дней у 2 из 4 субъектов уже улучшились два уровня моторики и, таким образом, уже достигли конечной точки: у 2/5 пациентов улучшились два уровня в пределах 6–6 12 месяцев. Данные за шесть месяцев ожидаются в январе 2017 года. [164]
Другой тип подхода — тканевая инженерия, использующая биоматериалы для создания каркаса и восстановления поврежденных тканей. [76] Исследуемые биоматериалы включают природные вещества, такие как коллаген или агароза , и синтетические, такие как полимеры и нитроцеллюлоза . [76] Они делятся на две категории: гидрогели и нановолокна . [76] Эти материалы также можно использовать в качестве средства доставки генной терапии в ткани. [76]
Одним из способов, который изучается для того, чтобы позволить парализованным людям ходить и помочь в реабилитации людей с некоторой способностью к ходьбе, является использование носимых роботизированных экзоскелетов с электроприводом . [165] Устройства с моторизованными суставами надеваются на ноги и служат источником энергии для движения и ходьбы. [165] Несколько таких устройств уже доступны для продажи, но все еще ведется исследование того, как их можно сделать более полезными. [165]
Предварительные исследования применения эпидуральных стимуляторов спинного мозга при полных двигательных травмах продемонстрировали некоторое улучшение [166] и в некоторых случаях возможность ходьбы в некоторой степени в обход травмы. [167] [168]
В 2014 году Дарек Фидика перенес новаторскую операцию на позвоночнике, в ходе которой использовались нервные трансплантаты из лодыжки, чтобы «ликвидировать разрыв» в разорванном спинном мозге, а также обонятельные обонятельные клетки (OEC) для стимуляции клеток спинного мозга. Операция была проведена в Польше в сотрудничестве с профессором Джеффом Райсманом, заведующим кафедрой нервной регенерации Института неврологии Университетского колледжа Лондона, и его исследовательской группой. ОЭК были взяты из обонятельных луковиц в его мозгу, а затем выращены в лаборатории. Затем эти клетки были введены выше и ниже поврежденной ткани позвоночника. [169] [170]
Был достигнут ряд достижений в технологическом лечении травм спинного мозга, включая использование имплантатов, которые обеспечивали «цифровой мост» между головным и спинным мозгом. В исследовании, опубликованном в мае 2023 года в журнале Nature , исследователи из Швейцарии описали такие имплантаты, которые позволили 40-летнему мужчине, парализованному ниже бедер на 12 лет, стоять, ходить и подниматься по крутому пандусу только с помощью ходок. Спустя более года после установки имплантата он сохранил эти способности и ходил на костылях, даже когда имплантат был отключен. [171]
{{cite web}}: CS1 maint: неподходящий URL ( ссылка ){{cite book}}: CS1 maint: несколько имен: список авторов ( ссылка ){{cite web}}: CS1 maint: несколько имен: список авторов ( ссылка )