Васкулопатия аллотрансплантата сердца (CAV) — это прогрессирующий тип ишемической болезни сердца у людей, перенесших трансплантацию сердца . [1] Поскольку донорское сердце утратило иннервацию, боли в груди обычно не возникает, а CAV обычно обнаруживается при обычном тестировании. [2] Она может проявляться такими симптомами, как усталость и одышка. [2]
Он возникает, когда кровеносные сосуды, питающие пересаженное сердце, изменяют свою структуру. [3] Они постепенно сужаются и ограничивают приток крови , что впоследствии приводит к нарушению работы сердечной мышцы или внезапной смерти. [4] В дополнение к тем же факторам риска ишемической болезни сердца из-за накопления бляшек , CAV чаще возникает, если донор был старше или умер от взрывной смерти мозга , а также если есть цитомегаловирусная инфекция . [2] Его механизм включает иммунологические ( врожденные и адаптивные ) и неиммунологические факторы с отчетливыми особенностями в гистологических образцах коронарных артерий . [2] Другие основные причины смерти после трансплантации сердца включают отторжение трансплантата, отторжение органа и инфекцию. [5]
Диагностика осуществляется путем регулярного наблюдения и мониторинга пересаженного сердца на предмет ранних признаков заболевания. [2] Тесты включают коронарную ангиографию , внутрисосудистое ультразвуковое исследование , стресс-эхокардиографию с добутамином , позитронно-эмиссионную томографию , компьютерную томографическую ангиографию (КТ-ангиографию) и несколько биомаркеров . [2]
Статины и аспирин начинают принимать вскоре после трансплантации и при обнаружении CAV. [2] Лекарства, включая сиролимус и эверолимус, могут замедлить прогрессирование заболевания. [2] Может потребоваться повторная трансплантация сердца. [6]
CAV поражает около половины реципиентов сердца в течение 10 лет. [2] Он является причиной смерти 11–13% в течение года после трансплантации сердца. [1]
Васкулопатия аллотрансплантата сердца — это ускоренный тип ишемической болезни сердца у людей, перенесших трансплантацию сердца. [7]
В отличие от стеснения в груди при стенокардии у тех, кому не пересаживали сердце, люди с CAV обычно не испытывают боли в груди, поскольку донорское сердце утратило иннервацию . [2] У некоторых людей нервы восстанавливаются через несколько лет, и у них может развиться необычная боль в груди. [8] У людей с CAV может наблюдаться широкий спектр симптомов, включая усталость, тошноту или дискомфорт в животе, или симптомы могут отсутствовать вообще. [2] Также могут наблюдаться одышка и аритмии . [8]
Подобно ишемической болезни сердца у тех, кто не перенес трансплантацию сердца, факторы риска CAV включают высокое кровяное давление , высокий уровень холестерина и сахарный диабет . [2] Другие факторы риска, присущие исключительно CAV, включают пожилых доноров , цитомегаловирусную инфекцию и циркулирующие антитела после трансплантации сердца. [2] Механизм смерти мозга донора, [8] в частности, взрывная смерть мозга у донора, как было показано, является значимым фактором. Вероятно, именно сочетание повреждений аллотрансплантата определяет риск развития CAV. [2]
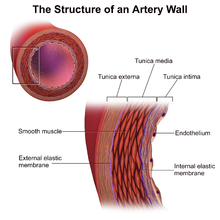
Иммунологические ( врожденные и адаптивные ) и неиммунологические факторы способствуют сложному патогенезу CAV. [2]
У тех нетрансплантированных людей, у которых развивается ишемическая болезнь сердца из-за атеросклероза, прогрессирование заболевания происходит медленно, гистологические изменения ограничиваются в основном главными коронарными артериями, а артериальная дилатация наблюдается как форма компенсаторного ремоделирования. [8] Однако при CAV гистологические образцы обычно показывают концентрическое утолщение интимального слоя главных коронарных артерий на поверхности сердца и в интрамиокардиальных артериях, которые могут исчезнуть в течение нескольких лет. [2] [8] Наблюдается миграция гладкомышечных клеток , пенистые макрофаги и лимфоцитарные инфильтраты. Можно увидеть, что это затрагивает всю длину коронарных артерий и часто более мелкие артерии. [2] Кальцификация не всегда происходит при CAV, а если и появляется, то поздно. [8] Компенсаторная артериальная дилатация не происходит при CAV. [8] В отличие от нетрансплантированных людей с ишемической болезнью сердца, вызванной атеросклерозом , при БАК окклюзия просвета сосуда тромбом встречается редко. [2]
Воспаление и повреждение эндотелия могут быть вызваны остановкой донорства , забором органов , а также ишемией и реперфузией аллотрансплантата . [2]
Поскольку симптомы столь изменчивы и часто отсутствуют, диагностика была сложной задачей. Поэтому рекомендуется регулярное наблюдение и мониторинг аллотрансплантата на предмет ранних признаков заболевания. [2]
Наблюдение осуществляется путем регулярного повторения коронарной ангиографии в лаборатории катетеризации сердца , диагностического теста выбора. [2] Обычно это делается ежегодно в течение первых пяти лет после трансплантации. [8] Ангиография при CAV характерно демонстрирует диффузные стенозы в крупных коронарных артериях и уменьшенное количество более мелких коронарных артерий, также известное как «периферическое сокращение». [2] [6] Однако, поскольку CAV часто поражает всю длину коронарной артерии, CAV может быть не очевиден с помощью одной лишь ангиографии. [2]
Внутрисосудистое ультразвуковое исследование (ВСУЗИ) более чувствительно для надежного обнаружения тонких изменений в толщине интимального слоя стенок артерий и обеспечивает измерения просвета артерии. После трансплантации последовательные измерения сравниваются с исходным уровнем. Увеличение толщины интимы более чем на 0,5 мм через год после трансплантации является предиктором изменений CAV на ангиографии в течение пяти лет. Парадоксальное уменьшение количества кровеносных сосудов также может быть обнаружено с помощью внутрисосудистого ультразвукового исследования. [2] [8]
Однако ВСУЗИ, как правило, используется в исследовательских целях из-за его недостатков: инвазивности, необходимости использования контрастного вещества и высокой стоимости. [8]
В качестве альтернативы обычно выполняется стресс-эхокардиография с добутамином (DSE), которая имеет 85% чувствительность к наличию CAV. Отрицательный результат DSE коррелирует с хорошим прогнозом. [8]
Другие неинвазивные методы диагностики включают позитронно-эмиссионную томографию и компьютерную томографическую ангиографию (КТ-ангиографию). [2] Кроме того, ЭКГ могут показывать нетипичные признаки ишемии. [8]
Биомаркеры повышенного риска КАИ включают С-реактивный белок , сывороточный мозговой натрийуретический пептид и тропонин I. [2]
Степень CAV после трансплантации сердца была получена из различных источников, включая базу данных исследований трансплантации сердца, реестр ISHLT и реестр Объединенной сети по обмену органами. [8]
Международное общество по трансплантации сердца и легких (ISHLT) сформулировало и стандартизировало терминологию, основанную на диагностических данных, для определения наличия и тяжести CAV, которая, в свою очередь, отражает прогноз. [8] [10] Тяжесть CAV определяется степенью сужения коронарных артерий и наличием рестриктивного заболевания сердца. [8]
Профилактика прогрессирования CAV важна, поскольку после развития CAV существующие методы лечения часто оказываются неэффективными. [2] Начало приема статинов правастатина и симвастатина вскоре после трансплантации снижает частоту и тяжесть CAV. [2] [8]
В сочетании с иммунодепрессантами прогрессирование CAV, вероятно, можно замедлить с помощью витаминов C и E. [8]
Поскольку роль аспирина при ишемической болезни сердца у тех, кому не проводилась трансплантация сердца, уже установлена, его обычно назначают и после трансплантации сердца. [2]
При обнаружении CAV было показано , что лекарственные препараты, включая ингибиторы mTOR сиролимус и эверолимус, замедляют прогрессирование заболевания. [2]
Клинически значимый CAV может потребовать чрескожного коронарного вмешательства при очаговом заболевании, но вероятность рестеноза высока. [2] Можно рассмотреть повторную трансплантацию сердца. [2]
При снижении фракции выброса левого желудочка и появлении симптомов сердечной недостаточности исход обычно неблагоприятный. [2] Риск серьезных неблагоприятных сердечно-сосудистых событий увеличивается в 3,4 раза, если CAV присутствует на ангиографии. [8]
Частота CAV после трансплантации сердца была получена из различных источников, включая базу данных исследований трансплантации сердца, реестр ISHLT и реестр Объединенной сети по обмену органами. [8] По сравнению с периодом 1994–2001 гг., в период с 2001 по 2007 гг. наблюдалось снижение заболеваемости CAV. [8] Данные ISHLT показывают, что заболеваемость CAV составляет около 50% через 10 лет после трансплантации сердца. [8]
CAV является основной причиной поздней смертности после трансплантации сердца. [2] Большинство из них не являются серьезными, но они приводят к смерти 11–13% в течение года после трансплантации сердца. [1]
В отличие от отторжения и инфекции, CAV в пересаженном сердце изначально не был прогнозируемым результатом. [12] У первых выживших после трансплантации сердца вскоре развилась эта форма васкулопатии коронарных артерий, первоначально выявленная при вскрытии. [12] Были ранние предположения, что профилактика заражения цитомегаловирусом (ЦМВ) может снизить распространенность CAV. [12] Влияние CAV со временем изменилось, так как первые реципиенты были моложе, имели больше факторов отторжения и сердечно-сосудистого риска и реже использовали статины. [12] Более поздние реципиенты использовали статины регулярно и были введены иммунодепрессант микофенолата мофетил (ММФ) и профилактика ЦМВ. [12] Кроме того, более поздние реципиенты контролировались на предмет отторжения сердечного аллотрансплантата, опосредованного антителами (AMR). [12]
До 2010 года не существовало единых международных стандартов для номенклатуры CAV. [4] Консенсусное заявление о стандартном языке для CAV было впервые опубликовано в 2010 году ISHLT. [4] Оно было разработано аналогично более ранней системе классификации острого отторжения с помощью эндомиокардиальной биопсии . [10] [13]
Антитело-опосредованное отторжение сердечного аллотрансплантата (AMR) является существенным фактором, ведущим к быстрому прогрессированию CAV. [12] Будущие направления исследований в этой области могут включать перспективные базы данных, которые коррелируют клинические факторы с наблюдением за частотой и тяжестью AMR, частотой заражения ЦМВ и использованием иммунодепрессантов. Роль индукции иммунной толерантности еще предстоит установить. [12]