Шок — это состояние недостаточного притока крови к тканям организма в результате проблем с системой кровообращения . [1] [2] Первоначальные симптомы шока могут включать слабость, учащенное сердцебиение , учащенное дыхание , потливость , беспокойство и повышенную жажду. [1] За этим может последовать спутанность сознания, потеря сознания или остановка сердца по мере ухудшения осложнений. [1]
Шок разделяют на четыре основных типа в зависимости от основной причины: гиповолемический , кардиогенный , обструктивный и распределительный шок . [2] Гиповолемический шок, также известный как шок малого объема, может быть вызван кровотечением, диареей или рвотой. [1] Кардиогенный шок может быть следствием сердечного приступа или ушиба сердца . [1] Обструктивный шок может быть следствием тампонады сердца или напряженного пневмоторакса . [1] Распределительный шок может быть следствием сепсиса , анафилаксии , повреждения верхних отделов спинного мозга или некоторых передозировок . [1] [4]
Диагноз обычно основывается на сочетании симптомов, физического осмотра и лабораторных исследований. [2] Снижение пульсового давления ( систолическое артериальное давление минус диастолическое артериальное давление ) или учащенное сердцебиение вызывают беспокойство. [1] Частота сердечных сокращений, разделенная на систолическое артериальное давление, известная как индекс шока (SI), более 0,8, подтверждает диагноз в большей степени, чем низкое кровяное давление или учащенное сердцебиение в отдельности. [5] [6]
Лечение шока основано на вероятной основной причине. [2] Должны быть обеспечены свободные дыхательные пути и достаточное дыхание . [2] Любое продолжающееся кровотечение должно быть остановлено, что может потребовать хирургического вмешательства или эмболизации . [2] Часто вводят внутривенно жидкость , такую как лактат Рингера или эритроциты . [2] Также важны усилия по поддержанию нормальной температуры тела . [2] В некоторых случаях могут быть полезны вазопрессоры . [2] Шок является распространенным явлением и сопряжен с высоким риском смерти. [3] В Соединенных Штатах около 1,2 миллиона человек ежегодно обращаются в отделения неотложной помощи с шоком, и риск смерти для них составляет от 20 до 50%. [3]
Проявление шока варьируется: у некоторых людей наблюдаются лишь минимальные симптомы, такие как спутанность сознания и слабость. [7] Хотя общими признаками всех типов шока являются низкое кровяное давление , снижение диуреза и спутанность сознания, они могут присутствовать не всегда. [7] Хотя учащенное сердцебиение является обычным явлением, у тех, кто принимает β-блокаторы , у людей, занимающихся спортом, а также в 30% случаев у людей с шоком из-за внутрибрюшного кровотечения, частота сердечных сокращений может быть нормальной или замедленной. [8] Определенные подтипы шока могут иметь дополнительные симптомы.
Сухость слизистой оболочки , снижение тургора кожи , длительное время наполнения капилляров , слабый периферический пульс и холодные конечности могут быть ранними признаками шока. [9]
Гиповолемический шок является наиболее распространенным типом шока и вызван недостаточным объемом циркулирующей крови . [7] Наиболее распространенной причиной гиповолемического шока является кровотечение (внутреннее или внешнее); однако рвота и диарея являются более распространенными причинами у детей. [10] Другие причины включают ожоги, а также чрезмерную потерю мочи из-за диабетического кетоацидоза и несахарного диабета . [10]
Признаки и симптомы гиповолемического шока включают:
Тяжесть геморрагического шока можно оценить по шкале от 1 до 4 по физическим признакам. Индекс шока (частота сердечных сокращений, деленная на систолическое артериальное давление) является более сильным предиктором последствий кровопотери, чем частота сердечных сокращений и артериальное давление по отдельности. [5] Эта связь не была четко установлена при кровотечениях, связанных с беременностью. [12]
Кардиогенный шок вызван неспособностью сердца эффективно перекачивать кровь. [7] Это может быть связано с повреждением сердечной мышцы, чаще всего в результате обширного инфаркта миокарда . Другие причины кардиогенного шока включают аритмию , кардиомиопатию / миокардит , застойную сердечную недостаточность (ЗСН), ушиб миокарда или проблемы с клапанами сердца . [10]
К симптомам кардиогенного шока относятся:
Обструктивный шок — это форма шока, связанная с физической обструкцией магистральных сосудов большого или малого круга кровообращения. [13] К такой форме шока могут привести несколько условий.
Многие признаки обструктивного шока аналогичны кардиогенному шоку, однако методы лечения различаются. К симптомам обструктивного шока относятся:
Распределительный шок – это низкое кровяное давление из-за расширения кровеносных сосудов в организме. [7] [17] Это может быть вызвано системной инфекцией ( септический шок ), тяжелой аллергической реакцией ( анафилаксия ) или травмой спинного мозга ( нейрогенный шок ).

Хотя официально это не классифицируется как подкатегория шока, многие эндокринологические нарушения в тяжелой форме могут привести к шоку. [ нужна цитата ]
Шок является общей конечной точкой многих заболеваний. [10] Шок, вызванный серьезной аллергической реакцией , известен как анафилактический шок , шок, вызванный тяжелым обезвоживанием или кровопотерей , известен как гиповолемический шок , шок, вызванный сепсисом, известен как септический шок и т. д. Шок сам по себе является опасным для жизни состоянием. в результате нарушения кровообращения в организме . [22] В зависимости от основной причины его можно разделить на четыре основных типа: гиповолемический, дистрибутивный, кардиогенный и обструктивный. [23] Иногда используются несколько дополнительных классификаций, например, эндокринологический шок. [10]
Выделяют четыре стадии шока. Шок — сложное и продолжительное состояние, в котором не бывает внезапного перехода от одной стадии к другой. [24] На клеточном уровне шок — это процесс, когда потребность в кислороде превышает его поступление. [7]
Одна из ключевых опасностей шока заключается в том, что он развивается по принципу положительной обратной связи . Плохое кровоснабжение приводит к повреждению клеток, что приводит к воспалительной реакции, увеличивающей приток крови к пораженному участку. Обычно это приводит к тому, что уровень кровоснабжения соответствует потребности тканей в питательных веществах. Однако если в некоторых регионах наблюдается достаточно повышенный спрос, это может лишить другие районы достаточного предложения, которые затем начнут требовать большего. Это приводит к постоянно возрастающему каскаду.
По сути, шок представляет собой безудержное состояние гомеостатической недостаточности, при котором обычные корректирующие механизмы, связанные с оксигенацией организма, больше не функционируют стабильно. Когда это происходит, немедленное лечение имеет решающее значение, чтобы вернуть метаболизм человека на стабильную, самокорректирующуюся траекторию. В противном случае состояние может стать все труднее исправить, причем на удивление быстро, а затем привести к летальному исходу. В конкретном случае анафилактического шока наступление смерти может занять всего несколько минут. [6]
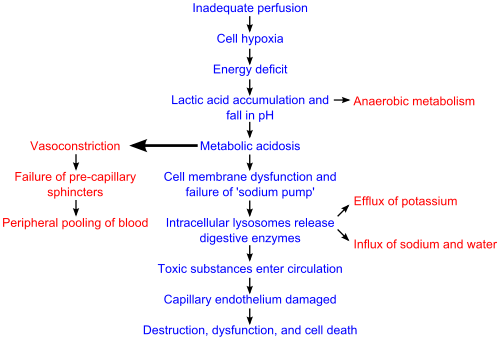
На начальном этапе (стадия 1) состояние гипоперфузии вызывает гипоксию . Из-за недостатка кислорода в клетках происходит молочнокислое брожение . Поскольку кислорода, конечного акцептора электронов в цепи переноса электронов , не хватает, это замедляет вход пирувата в цикл Кребса , что приводит к его накоплению. Накапливающийся пируват превращается в лактат (молочную кислоту) под действием лактатдегидрогеназы . Накапливающийся лактат вызывает лактоацидоз .
Компенсаторная стадия (стадия 2) характеризуется тем, что организм использует физиологические механизмы, в том числе нервные, гормональные и биохимические, в попытке обратить вспять состояние. В результате ацидоза у человека начинается гипервентиляция , чтобы избавить организм от углекислого газа (CO 2 ). CO 2 косвенно подкисляет кровь, поэтому организм пытается вернуться к кислотно-щелочному гомеостазу , удаляя этот подкисляющий агент. Барорецепторы артерий обнаруживают гипотонию , возникающую в результате перенаправления большого количества крови в отдаленные ткани, и вызывают выброс адреналина и норадреналина . Норадреналин вызывает преимущественно вазоконстрикцию с умеренным увеличением частоты сердечных сокращений , тогда как адреналин преимущественно вызывает увеличение частоты сердечных сокращений с небольшим влиянием на тонус сосудов ; Совокупный эффект приводит к повышению артериального давления . Активируется ось ренин-ангиотензин, и аргинин - вазопрессин (антидиуретический гормон) высвобождается для сохранения жидкости за счет уменьшения ее выведения через почечную систему. Эти гормоны вызывают сужение сосудов почек , желудочно-кишечного тракта и других органов, отводя кровь к сердцу, легким и мозгу . Недостаток крови в почечной системе вызывает характерное низкое выделение мочи . Однако влияние оси ренин-ангиотензин требует времени и не имеет большого значения для непосредственной гомеостатической медиации шока. [ нужна цитата ]
Прогрессирующая стадия (стадия 3) возникает, если основную причину шока не удалось вылечить. На этом этапе компенсаторные механизмы начинают давать сбой. Из-за снижения перфузии клеток организма ионы натрия накапливаются во внутриклеточном пространстве, а ионы калия выходят наружу. Из-за недостатка кислорода клеточное дыхание ослабевает и преобладает анаэробный метаболизм . По мере продолжения анаэробного метаболизма гладкие мышцы артериол и прекапиллярные сфинктеры расслабляются, так что кровь остается в капиллярах . [18] Из-за этого гидростатическое давление увеличится и в сочетании с выбросом гистамина приведет к утечке жидкости и белка в окружающие ткани. По мере потери этой жидкости концентрация и вязкость крови увеличиваются, что приводит к застою микроциркуляции. Длительная вазоконстрикция также приведет к нарушению работы жизненно важных органов из-за снижения перфузии . [18] Если кишечник становится достаточно ишемизированным , бактерии могут попасть в кровоток, что приводит к увеличению осложнений эндотоксического шока . [6] [18]
На рефрактерной стадии (стадия 4) жизненно важные органы отказывают , и шок уже невозможно повернуть вспять. Происходит повреждение головного мозга и гибель клеток, и смерть наступит неизбежно. Одна из основных причин необратимости шока на этом этапе заключается в том, что большая часть клеточного АТФ (основного источника энергии для клеток) разложилась до аденозина в отсутствие кислорода в качестве электронного рецептора в митохондриальном матриксе . Аденозин легко перфузируется из клеточных мембран во внеклеточную жидкость, способствуя расширению капилляров , а затем трансформируется в мочевую кислоту . Поскольку клетки могут производить аденозин только со скоростью около 2% от общей потребности клетки в час, даже восстановление кислорода на данном этапе бесполезно, поскольку нет аденозина, который можно фосфорилировать в АТФ. [6]
Диагностика шока обычно основывается на сочетании симптомов, физикального обследования и лабораторных исследований. Многие признаки и симптомы не являются чувствительными или специфичными для шока, поэтому было разработано множество инструментов принятия клинических решений для выявления шока на ранней стадии. [25] Для правильной диагностики шока необходима высокая степень подозрения.
Первым изменением, наблюдаемым при шоке, является увеличение сердечного выброса , за которым следует снижение насыщения кислородом смешанной венозной крови (SmvO2), измеренное в легочной артерии через катетер легочной артерии . [26] Насыщение кислородом центральной венозной крови (ScvO2), измеренное с помощью центральной линии, хорошо коррелирует с SmvO2, и его легче измерить. Если шок прогрессирует, начнется анаэробный метаболизм , в результате которого в крови увеличится уровень молочной кислоты . Хотя обычно проводится множество лабораторных тестов, не существует теста, который бы окончательно поставил или исключил диагноз. Рентгенография грудной клетки или УЗИ в отделении неотложной помощи могут быть полезны для определения объема объема. [7] [8]
Существуют наилучшие доказательства лечения септического шока у взрослых. Однако патофизиология шока у детей, по-видимому, аналогична, поэтому методы лечения были экстраполированы на детей. [10] Лечение может включать обеспечение проходимости дыхательных путей посредством интубации , если необходимо уменьшить работу дыхания и предотвратить остановку дыхания. При тяжелой кровопотере следует начать добавку кислорода , внутривенное введение жидкостей , пассивное поднятие ног (не положение Тренделенбурга ) и добавить переливание крови. [7] В отдельных случаях можно использовать компрессионные устройства, такие как непневматическая противошоковая одежда (или устаревшие военные противошоковые брюки ), чтобы предотвратить дальнейшую кровопотерю и сконцентрировать жидкость в голове и теле. [27] Важно держать человека в тепле, чтобы избежать переохлаждения [28] , а также адекватно справляться с болью и тревогой, поскольку они могут увеличить потребление кислорода. [7] Негативное воздействие шока обратимо, если его вовремя распознать и начать лечение. [22]
Агрессивное внутривенное введение жидкостей рекомендуется при большинстве типов шока (например, 1–2 литра физиологического раствора болюсно в течение 10 минут или 20 мл/кг у ребенка), которое обычно назначают при дальнейшем обследовании человека. [29] Коллоиды и кристаллоиды одинаково эффективны в отношении исходов. [30] Сбалансированные кристаллоиды и физиологический раствор также одинаково эффективны у пациентов в критическом состоянии. [31] Если человек остается в состоянии шока после первоначальной реанимации, следует ввести эритроциты , чтобы поддерживать уровень гемоглобина выше 100 г/л. [7]
Имеющиеся данные свидетельствуют в пользу ограничения использования жидкостей у пациентов с геморрагическим шоком при проникающих ранениях грудной клетки и живота, что позволяет сохранять легкую гипотензию (известную как разрешительная гипотензия ). [32] Целевые значения включают среднее артериальное давление 60 мм рт.ст., систолическое артериальное давление 70–90 мм рт.ст., [7] [33] или до тех пор, пока у пациента не будет адекватного мышления и периферического пульса. [33] Гипертоническая жидкость также может быть вариантом в этой группе. [34]

Вазопрессоры можно использовать, если кровяное давление не улучшается при приеме жидкости. Общие вазопрессоры, используемые при шоке, включают: норадреналин , фенилэфрин , дофамин и добутамин .
Нет никаких доказательств существенного преимущества одного вазопрессора перед другим; [35] , однако использование дофамина приводит к повышенному риску аритмии по сравнению с норадреналином. [36] Вазопрессоры не улучшают результаты лечения геморрагического шока , вызванного травмой [37] , но могут быть полезны при нейрогенном шоке . [20] Активированный протеин C (Xigris), который когда-то активно рекламировался для лечения септического шока , не улучшает выживаемость и связан с рядом осложнений. [38] Активированный протеин С был изъят из продажи в 2011 году, а клинические испытания были прекращены. [38] Использование бикарбоната натрия является спорным, поскольку не было доказано, что он улучшает результаты. [39] Если вообще использовать, его следует рассматривать только в том случае, если pH крови меньше 7,0. [39]
Людей с анафилактическим шоком обычно лечат адреналином . Также часто назначают антигистаминные препараты , такие как бенадрил ( дифенгидрамин ) или ранитидин . Также обычно назначают альбутерол , физиологический раствор и стероиды.
Целью лечения является достижение диуреза более 0,5 мл/кг/ч, центрального венозного давления 8–12 мм рт. ст. и среднего артериального давления 65–95 мм рт. ст. При травмах целью является остановка кровотечения, что во многих случаях требует хирургического вмешательства. Хороший диурез указывает на то, что почки получают достаточный приток крови.
Септический шок (разновидность распределительного шока) является наиболее распространенной формой шока. Шок от кровопотери возникает примерно в 1–2% случаев травм. [33] В целом, до одной трети людей, поступивших в отделения интенсивной терапии (ОИТ), страдают сердечно-сосудистым шоком. [41] Из них кардиогенный шок составляет примерно 20%, гиповолемический — около 20%, а септический шок — около 60% случаев. [42]

Прогноз шока зависит от основной причины, а также характера и степени сопутствующих проблем. Малообъемный, анафилактический и нейрогенный шок легко поддаются лечению и хорошо поддаются медикаментозной терапии. Септический шок , особенно септический шок, когда лечение отложено или противомикробные препараты неэффективны, однако имеет уровень смертности от 30% до 80%; Уровень смертности от кардиогенного шока составляет от 70% до 90%, хотя быстрое лечение вазопрессорами и инотропными препаратами, кардиохирургия и использование вспомогательных устройств могут снизить смертность. [43]
Нет никаких свидетельств того, что слово «шок» использовалось в его современной форме до 1743 года. Однако есть свидетельства того, что Гиппократ использовал слово « эксемия» для обозначения состояния «обескровления». [44] Шок или «шок» был впервые описан у жертвы травмы в английском переводе текста Анри-Франсуа ЛеДрана 1740 года «Трактат о размышлениях». или размышления, почерпнутые из практики по огнестрельным ранениям .) [45] В этом тексте он описывает «чок» как реакцию на внезапное попадание снаряда. Однако первым английским писателем, который использовал слово «шок» в его современном значении, был Джеймс Латта в 1795 году.
До Первой мировой войны существовало несколько конкурирующих гипотез патофизиологии шока . Из различных теорий наиболее известной была теория, написанная Джорджем Крайлом , который в своей монографии 1899 года « Экспериментальное исследование хирургического шока» предположил, что шок, по сути, определяется как состояние кровообращения ( вазодилатация ), вызванное чрезмерное нервное возбуждение. [46] Другие конкурирующие теории на рубеже веков включали теорию, написанную Малкомом в 1907 году, в которой утверждалось, что длительная вазоконстрикция приводит к патофизиологическим признакам и симптомам шока. [47] Во время последующей Первой мировой войны исследования шока привели к экспериментам Уолтера Б. Кэннона из Гарварда и Уильяма М. Бэйлисса из Лондона в 1919 году, которые показали, что причиной этого было увеличение проницаемости капилляров в ответ на травму или токсины. для многих клинических проявлений шока. [48] [49] В 1972 году Хиншоу и Кокс предложили систему классификации шока, которая используется до сих пор. [50] [43]
{{cite book}}: |website=игнорируется ( помощь ){{cite book}}: CS1 maint: дата и год ( ссылка )