

Тиреоидит Хашимото , также известный как хронический лимфоцитарный тиреоидит и болезнь Хашимото , представляет собой аутоиммунное заболевание , при котором щитовидная железа постепенно разрушается. [1] [6] Немного более широкий термин — аутоиммунный тиреоидит , идентичный ему за исключением того, что он также используется для описания аналогичного состояния без зоба. [7] [8]
На ранних стадиях симптомы могут быть незамечены. [1] Со временем щитовидная железа может увеличиться, образуя безболезненный зоб . [1] У некоторых людей со временем развивается гипотиреоз , сопровождающийся увеличением веса , усталостью , запорами , депрессией , выпадением волос и общими болями. [1] Через много лет щитовидная железа обычно уменьшается в размерах. [1] Потенциальные осложнения включают лимфому щитовидной железы . [2] Кроме того, поскольку у нелеченных пациентов с Хашимото часто развивается гипотиреоз, дальнейшие осложнения могут включать, помимо прочего, высокий уровень холестерина , болезни сердца , сердечную недостаточность , высокое кровяное давление , микседему и потенциальные проблемы с беременностью. [9]
Считается, что тиреоидит Хашимото обусловлен сочетанием генетических факторов и факторов окружающей среды . [4] Факторы риска включают семейный анамнез этого заболевания и наличие другого аутоиммунного заболевания. [1] Диагноз подтверждается анализами крови на ТТГ , Т4 и антитиреоидные аутоантитела . [1] Другие состояния, которые могут вызывать подобные симптомы, включают болезнь Грейвса и нетоксический узловой зоб . [5]
Тиреоидит Хашимото обычно лечат левотироксином . [1] [10] Если гипотиреоза нет, некоторые могут рекомендовать не лечить, в то время как другие могут лечить, чтобы попытаться уменьшить размер зоба. [1] [11] Пострадавшим следует избегать употребления большого количества йода ; однако достаточное количество йода требуется, особенно во время беременности. [1] Для лечения зоба редко требуется хирургическое вмешательство. [5]
Тиреоидит Хашимото в какой-то момент жизни поражает около 5% европеоидов . [4] Это наиболее распространенная причина гипотиреоза в регионах мира, богатых йодом. [12] Обычно оно начинается в возрасте от 30 до 50 лет и гораздо чаще встречается у женщин, чем у мужчин. [1] [3] Показатели заболеваемости, по-видимому, растут. [5] Впервые оно было описано японским врачом Хакару Хашимото в 1912 году. [13] В 1957 году оно было признано аутоиммунным заболеванием. [14]

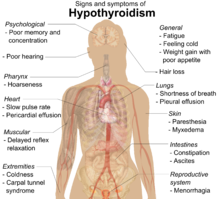
Многие симптомы связывают с развитием тиреоидита Хашимото. Наиболее распространенные симптомы включают: усталость , увеличение веса, бледное или одутловатое лицо, ощущение холода, боль в суставах и мышцах , запор , сухость и истончение волос, обильные менструальные выделения или нерегулярные менструации , депрессию , паническое расстройство , замедление сердечного ритма и проблемы . беременность и выкидыши . [15]
У некоторых пациентов на ранней стадии заболевания могут наблюдаться симптомы гипертиреоза из-за высвобождения гормонов щитовидной железы в результате периодического разрушения щитовидной железы. [16]
Болезнь Хашимото встречается примерно в семь раз чаще у женщин, чем у мужчин. Это может произойти у подростков и молодых женщин, но чаще встречается в среднем возрасте , особенно у мужчин. У людей, у которых развивается болезнь Хашимото, часто есть члены семьи, которые страдают щитовидной железой или другими аутоиммунными заболеваниями, а иногда и сами страдают другими аутоиммунными заболеваниями. [17]
На ранних стадиях аутоиммунного тиреоидита при физическом осмотре можно обнаружить нормальный зоб, наличие зоба или его отсутствие. [18] Зоб — это диффузная, часто симметричная опухоль щитовидной железы, видимая в передней части шеи, которая может развиться. [18] При тиреоидите Хашимото щитовидная железа может стать твердой, большой и дольчатой , но изменения в щитовидной железе также могут быть непальпируемыми. [19] Увеличение щитовидной железы обусловлено лимфоцитарной инфильтрацией и фиброзом , а не гипертрофией ткани . Хотя их роль в первоначальном разрушении фолликулов неясна , антитела против тироидной пероксидазы или тиреоглобулина актуальны, поскольку они служат маркерами для выявления заболевания и его тяжести. [20] Считается, что они являются вторичными продуктами разрушения железы, опосредованного Т-клетками . [21]
По мере прогрессирования лимфоцитарной инфильтрации у пациентов могут проявляться признаки гипотиреоза во многих системах организма, включая, помимо прочего, увеличение зоба, увеличение веса, непереносимость холода, утомляемость, микседему, запор, нарушения менструального цикла, бледность или сухость кожи и сухость кожи. ломкость волос, депрессия, атаксия и мышечная слабость. [18] [12]
У пациентов с зобом, страдающих аутоиммунным тиреоидитом в течение многих лет, на более поздних стадиях заболевания может наблюдаться уменьшение зоба из-за разрушения щитовидной железы. [16]
Хотя и редко, но более серьезными осложнениями гипотиреоза, возникающего в результате аутоиммунного тиреоидита, являются перикардиальный выпот , плевральный выпот , оба из которых требуют дальнейшей медицинской помощи, и микседемная кома , которая требует неотложной эндокринной помощи. [12] Кататония — редкое проявление тиреоидита Хашимото. Однако эту причину следует помнить при дифференциальной диагностике, поскольку лечение стероидами приводит к полному разрешению кататонических симптомов. [22]
Аутоиммунный тиреоидит является наиболее распространенной причиной гипотиреоза в условиях достаточного количества йода . [12] По оценкам, от него страдают 2% населения мира. [23] Это может затронуть до 5% населения США. [24] Это заболевание может развиться у любого человека, однако аутоиммунный тиреоидит поражает женщин чаще, чем мужчин, примерно в 10 раз. [23] Разница в распространенности среди полов обусловлена воздействием половых гормонов . [25] Пик заболеваемости приходится на пятое десятилетие жизни, но диагноз обычно ставится в возрасте от 30 до 50 лет. [16] [24]
Аутоиммунитет щитовидной железы может быть семейным. [7] Многие пациенты сообщают о семейном анамнезе аутоиммунного тиреоидита или болезни Грейвса . [18] Исследования близнецов выявили конкордантность болезни Хашимото у монозиготных близнецов. [12]
Аутоиммунный тиреоидит более распространен в странах с более высоким потреблением йода в рационе, например в США и Японии. Это наиболее распространенная причина гипотиреоза в регионах с достаточным содержанием йода. [12] Кроме того, скорость лимфоцитарной инфильтрации увеличилась в районах, где потребление йода когда-то было низким, но увеличилось из-за добавок йода. [7]
Было показано, что «распространенность положительных тестов на антитела к щитовидной железе увеличивается с возрастом, причем частота достигает 33 процентов у женщин 70 лет и старше». [7] Пик заболеваемости приходится на пятое десятилетие жизни, а распространенность увеличивается с возрастом. [12] [24]
Болезнь Грейвса может возникнуть до или после развития аутоиммунного тиреоидита. [25] Пациенты также могут иметь сопутствующие аутоиммунные заболевания других органов. К ним могут относиться болезнь Аддисона , диабет 1 типа , синдром Шегрена , целиакия и ревматоидный артрит . [18] [16] Аутоиммунный тиреоидит также наблюдался у пациентов с аутоиммунными полиэндокринными синдромами 1 и 2 типа. [25]
Сильный генетический компонент подтверждается исследованиями монозиготных близнецов с конкордантностью 38–55%, с еще более высокой конкордантностью циркулирующих антител к щитовидной железе, не зависящей от клинической картины (до 80% у монозиготных близнецов). Ни один из результатов не наблюдался в одинаковой степени у дизиготных близнецов , что свидетельствует в пользу высокой генетической этиологии . [26]
Некоторые лекарства или препараты связаны с изменением и вмешательством в функцию щитовидной железы. У этих препаратов есть два основных механизма взаимодействия. [ нужна цитата ]
Один из механизмов вмешательства заключается в том, что лекарство изменяет сывороточные белки-переносчики гормонов щитовидной железы. [27] Эстроген , тамоксифен , героин , метадон , клофибрат , 5-флуурацил , митотан и перфеназин повышают концентрацию тиреоидсвязывающего глобулина (ТСГ). [27] Андрогены , анаболические стероиды , такие как даназол , глюкокортикоиды и никотиновая кислота медленного высвобождения снижают концентрацию ТБГ. Фуросемид , фенофленак, мефенаминовая кислота , салицилаты , фенитоин , диазепам , сульфонилмочевины , свободные жирные кислоты и гепарин препятствуют связыванию гормонов щитовидной железы с ТБГ и/или транстиретином . [ нужна цитата ]
Другой механизм, с помощью которого лекарства могут влиять на функцию щитовидной железы, — это изменение экстратиреоидного метаболизма гормонов щитовидной железы. Пропилтиоурацил, глюкокортикоиды, пропранолол, ионизированные контрастные вещества, амиодарон и кломипрамин ингибируют превращение Т4 и Т3. [27] Фенобарбитал, рифампицин, фенитоин и карбамазепин усиливают метаболизм в печени. [27] Наконец, холестриамин, колестипол, гидроксид алюминия, сульфат железа и сукральфат — все это препараты, которые уменьшают абсорбцию Т4 или усиливают выведение. [27]
Первым генным локусом, связанным с аутоиммунным заболеванием щитовидной железы, была область главного комплекса гистосовместимости (MHC) на хромосоме 6p21. Он кодирует HLA. Специфические аллели HLA обладают более высоким сродством к аутоантигенным пептидам щитовидной железы и могут способствовать развитию аутоиммунных заболеваний щитовидной железы. В частности, при болезни Хашимото была продемонстрирована аберрантная экспрессия HLA II на тироцитах. Они могут презентировать аутоантигены щитовидной железы и инициировать аутоиммунное заболевание щитовидной железы. [28] Аллели восприимчивости при болезни Хашимото неодинаковы. Сообщается, что у европеоидов с этим заболеванием связаны различные аллели, включая DR3, DR5 и DQ7. [29] [30]
Этот ген является вторым основным иммунорегуляторным геном, связанным с аутоиммунным заболеванием щитовидной железы. Полиморфизм гена CTLA-4 может способствовать снижению ингибирования пролиферации Т-клеток и повышению восприимчивости к аутоиммунному ответу. [31] CTLA-4 является основным геном чувствительности к аутоантителам щитовидной железы. Связь региона CTLA-4 с наличием аутоантител к щитовидной железе была продемонстрирована с помощью анализа сцепления всего генома. [32] Было подтверждено, что CTLA-4 является основным локусом аутоантител щитовидной железы. [33]
PTPN22 является последним выявленным иммунорегуляторным геном, связанным с аутоиммунным заболеванием щитовидной железы. Он расположен на хромосоме 1p13 и экспрессируется в лимфоцитах. Он действует как негативный регулятор активации Т-клеток. Мутация этого гена является фактором риска многих аутоиммунных заболеваний. Ослабление передачи сигналов Т-клеток может привести к нарушению делеции аутореактивных Т-клеток в тимусе, а усиление функции PTPN22 может привести к ингибированию регуляторных Т-клеток, которые защищают от аутоиммунитета. [34]
IFN-γ способствует клеточно-опосредованной цитотоксичности в отношении мутаций щитовидной железы, вызывающих повышенную выработку IFN-γ, что связано с тяжестью гипотиреоза. [35] Тяжелый гипотиреоз связан с мутациями, приводящими к снижению продукции IL-4 (цитокин Th2, подавляющий клеточный аутоиммунитет), [36] снижению секреции TGF-β (ингибитор продукции цитокинов) [37] и мутациями FoxP3. , важный регуляторный фактор для развития Tregs. [38] Развитие болезни Хашимото было связано с мутацией гена TNF-α (стимулятора продукции IFN-γ), вызывающей его более высокую концентрацию. [39]
Предотвратимые факторы окружающей среды, в том числе высокое потребление йода, дефицит селена , а также инфекционные заболевания и некоторые лекарства, вовлечены в развитие аутоиммунных заболеваний щитовидной железы у генетически предрасположенных людей. [40]
Чрезмерное потребление йода является общепризнанным фактором окружающей среды, вызывающим аутоиммунитет щитовидной железы. Более высокая распространенность аутоантител к щитовидной железе наблюдается в районах с более высоким содержанием йода. Было предложено несколько механизмов, с помощью которых йод может стимулировать аутоиммунитет щитовидной железы. Воздействие йода приводит к более высокому йодированию тиреоглобулина, повышая его иммуногенность за счет создания новых йодсодержащих эпитопов или обнажения криптических эпитопов. Он может облегчить презентацию APC, повысить аффинность связывания рецептора Т-клеток и активировать специфические Т-клетки. [41]
Было показано, что воздействие йода увеличивает уровень активных форм кислорода. Они усиливают экспрессию молекулы внутриклеточной адгезии-1 на фолликулярных клетках щитовидной железы, что может привлекать иммунокомпетентные клетки в щитовидную железу. [42]
Йод токсичен для тироцитов, поскольку высокоактивные формы кислорода могут связываться с мембранными липидами и белками. Это вызывает повреждение тироцитов и высвобождение аутоантигенов. Йод также способствует апоптозу фолликулярных клеток и оказывает влияние на иммунные клетки (усиленное созревание дендритных клеток, увеличение количества Т-клеток, стимуляция выработки иммуноглобулина В-клетками). [43] [44]
Данные датского исследования потребления йода и заболеваний щитовидной железы показывают, что в двух когортах (мужчины и женщины) с умеренным и легким дефицитом йода уровни антител к тироидной пероксидазе и тиреоглобулину выше у женщин, а уровень распространенности обоих антител увеличивается с увеличением возраста. возраст. [45]
Исследование здоровых датских близнецов, разделенных на три группы (монозиготные и дизиготные однополые пары и пары близнецов противоположного пола), показало, что генетический вклад в чувствительность к антителам к тиреопероксидазе составил 61% у мужчин и 72% у женщин, а вклад в чувствительность к антителам к тиреоглобулину составил 39%. % у мужчин и 75% у женщин. [46]
Высокое преобладание женщин в аутоиммунитете щитовидной железы может быть связано с Х-хромосомой. Он содержит гены, связанные с полом и иммунитетом, отвечающие за иммунную толерантность. [47] Более высокая частота аутоиммунитета щитовидной железы была зарегистрирована у пациентов с более высоким уровнем моносомии Х-хромосомы в периферических лейкоцитах. [48]
Другим потенциальным механизмом может быть искаженная инактивация Х-хромосомы, приводящая к ускользанию Х-связанных аутоантигенов от презентации в тимусе и потере толерантности Т-клеток. [ нужна цитата ]
Наличие других аутоиммунных заболеваний является фактором риска развития тиреоидита Хашимото, но верно и обратное. [1] Аутоиммунные заболевания, наиболее часто связанные с тиреоидитом Хашимото, включают целиакию , диабет 1 типа , витилиго и алопецию . [49]
Причастные к этому гены различаются в разных этнических группах, и заболеваемость увеличивается у людей с хромосомными нарушениями, включая синдромы Тернера , Дауна и Клайнфельтера , обычно связанные с аутоантителами против тиреоглобулина и тиреопероксидазы . Прогрессирующее истощение этих клеток в результате цитотоксического иммунного ответа приводит к более высокой степени первичного гипотиреоза, проявляющегося низкими уровнями Т3/Т4 и компенсаторным повышением ТТГ. [ нужна цитата ]
Механизм аутоиммунного тиреоидита не совсем понятен, но считается, что он развивается в результате сложного взаимодействия генетики и факторов окружающей среды. [23] Аутоантитела к щитовидной железе появляются в основном при наличии лимфоцитов в органе-мишени. [7] [50] Лимфоциты вырабатывают антитела, нацеленные на три различных белка щитовидной железы: антитела к тироидной пероксидазе (TPOAb), антитела к тиреоглобулину (TgAb) и антитела к рецептору тиреотропного гормона (TRAb). [7] [51] Атаки антител в конечном итоге приводят к гипотиреозу, который вызван заменой фолликулярных клеток паренхиматозной тканью. [52]
Два антитела, которые чаще всего участвуют в аутоиммунном тиреоидите, — это антитела против тироидной пероксидазы (TPOAb) и тиреоглобулина (TgAb). [23] Предполагается, что они развиваются в результате повреждения щитовидной железы, когда Т-лимфоциты становятся сенсибилизированными к остаточной тироидной пероксидазе и тиреоглобулину, а не являются причиной повреждения щитовидной железы. [23] Однако они могут усугубить дальнейшее разрушение щитовидной железы, связывая систему комплемента и вызывая апоптоз клеток щитовидной железы. [23] Факторы окружающей среды, которые могут предрасполагать пациентов к этому типу иммунной дисрегуляции, включают токсины, лекарства, диетические факторы и инфекционные агенты. [25]
Некоторые здоровые пациенты или пациенты без симптомов могут иметь положительный результат на более чем одно из этих антител. Врачи, которые лечат таких пациентов, скорее всего, будут наблюдать за этими пациентами, поскольку есть вероятность, что со временем у них разовьется тот или иной тип дисфункции. [51]
Грубые морфологические изменения в щитовидной железе проявляются в общем увеличении, которое является гораздо более локально-узловым и неравномерным, чем более диффузные формы (например, при гипертиреозе ). Хотя капсула цела и сама железа по-прежнему отличается от окружающей ткани, микроскопическое исследование может дать более достоверную информацию об уровне повреждения. [53]

При грубой патологии щитовидной железы при аутоиммунном тиреоидите может наблюдаться симметричное увеличение щитовидной железы. [23] Часто она бледнее по цвету по сравнению с нормальной тканью щитовидной железы, которая имеет красновато-коричневый цвет. [23] Микроскопическое исследование покажет инфильтрацию лимфоцитов и плазматических клеток. Лимфоциты представляют собой преимущественно Т-лимфоциты с представительством как CD4-положительных, так и CD8-положительных клеток. [23] Плазматические клетки поликлональны, с присутствующими зародышевыми центрами, напоминающими структуру лимфатического узла. [23] Фиброзная ткань также может быть обнаружена по всей пораженной щитовидной железе. [23] Как правило, патологические изменения щитовидной железы связаны с уровнем существующей функции щитовидной железы: чем больше инфильтрация и фиброз, тем меньше вероятность того, что у пациента будет нормальная функция щитовидной железы. [23] На поздних стадиях заболевания щитовидная железа может быть атрофичной. [12]
Гистологически гиперчувствительность проявляется как диффузная паренхиматозная инфильтрация лимфоцитами, особенно В-клетками плазмы , которые часто можно рассматривать как вторичные лимфоидные фолликулы (зародышевые центры, не путать с обычно присутствующими коллоидными фолликулами , составляющими щитовидную железу). Атрофия коллоидных тел выстлана клетками Гюртле , клетками с интенсивно эозинофильной , зернистой цитоплазмой, метаплазией нормальных кубовидных клеток, составляющих выстилку тироидных фолликулов. Тяжелая атрофия щитовидной железы часто проявляется более плотными фиброзными полосами коллагена , которые остаются в пределах капсулы щитовидной железы. [53]
Характеризуется также инвазией ткани щитовидной железы лейкоцитами , преимущественно Т-лимфоцитами . Редким, но серьезным осложнением является лимфома щитовидной железы , обычно В-клеточного типа, неходжкинская лимфома . [54]

Диагноз обычно ставят при обнаружении повышенного уровня антител к тироидной пероксидазе в сыворотке, но возможен и серонегативный (без циркулирующих аутоантител) тиреоидит. [55] Ультразвук может быть полезен при выявлении тиреоидита Хашимото, особенно у пациентов с серонегативным тиреоидитом, из-за ключевых особенностей, обнаруженных при ультразвуковом исследовании человека с тиреоидитом Хашимото, таких как «эхогенность, гетерогенность, гиперваскуляризация и наличие небольших кист». " [56]
В зависимости от имеющихся симптомов могут быть выбраны различные тесты. Что касается пациентов с аутоиммунным тиреоидитом, хотя известно, что у многих пациентов могут быть циркулирующие антитела до того, как у них появятся какие-либо симптомы, пациенты могут обратиться к врачу для обследования с симптомами гипотиреоза. [12] Врачи часто начинают с оценки сообщаемых симптомов и проведения тщательного медицинского осмотра, включая осмотр шеи. [12]
Учитывая относительно неспецифические симптомы начального гипотиреоза, тиреоидит Хашимото часто ошибочно диагностируют как депрессию , циклотимию , предменструальный синдром , синдром хронической усталости , фибромиалгию и реже — как эректильную дисфункцию или тревожное расстройство . При общем осмотре часто выявляют твердый зоб , безболезненный на ощупь; [53] другие симптомы, наблюдаемые при гипотиреозе, такие как периорбитальная микседема , зависят от текущего состояния прогрессирования ответа, особенно с учетом обычно постепенного развития клинически значимого гипотиреоза. Тестирование на тиреотропный гормон (ТТГ), свободный Т3, свободный Т4 , антитела к тиреоглобулину (анти-ТГ), антитела к тироидной пероксидазе (анти-ТПО или ТПОАт) и антимикросомальные антитела могут помочь поставить точный диагноз. [57] При более раннем обследовании человека может быть выявлен повышенный уровень тиреоглобулина из-за преходящего тиреотоксикоза , поскольку воспаление в щитовидной железе вызывает повреждение целостности хранилища тиреоглобулина в тироидных фолликулах; Секреция ТТГ передней долей гипофиза увеличивается в ответ на уменьшение торможения по отрицательной обратной связи вследствие снижения уровня гормонов щитовидной железы в сыворотке. Обычно Т4 является предпочтительным тестом на гормоны щитовидной железы при гипотиреозе. [58] Считается, что воздействие на организм значительного количества ранее выделенных ферментов щитовидной железы способствует обострению нарушения толерантности, вызывая более выраженные симптомы, наблюдаемые на более поздних стадиях заболевания. Лимфоцитарная инфильтрация тироцитарно - ассоциированных тканей часто приводит к гистологически значимому обнаружению развития зародышевого центра внутри щитовидной железы. [ нужна цитата ]
Хашимото, когда оно проявляется как мания, известно как синдром Прасада в честь Ашока Прасада, психиатра, который первым описал его. [59]
Первоначальная диагностическая оценка начнется с определения концентрации тиреотропного гормона (ТТГ) в плазме. [16] Если уровень повышен, это означает гипотиреоз. [16] Повышение обычно представляет собой заметное увеличение по сравнению с нормальным диапазоном и обычно превышает 20 мг/дл. [18] Уровни свободного Т4 обычно снижены, но иногда могут быть нормальными. [60]
Врачи могут проверять антитела к тиреоглобулину (TgAb) каждый раз, когда проводится тест на тиреоглобулин, чтобы увидеть, не мешают ли антитела. TgAb также можно назначать через определенные промежутки времени после того, как у человека был диагностирован рак щитовидной железы, и, как и TPOAb, он может быть связан с тиреоидитом Хашимото. [51] Наиболее распространенными лабораторными показателями у пациентов с аутоиммунным тиреоидитом являются высокий уровень ТТГ, низкий уровень Т4 и положительные антитела к ТПО. [60]

Когда у пациентов нормальные лабораторные показатели, но имеются симптомы аутоиммунного тиреоидита, ультразвуковое исследование играет роль в диагностике. [16] Изображения, полученные с помощью ультразвука, могут оценить размер щитовидной железы и дополнительно подтвердить диагноз аутоиммунного тиреоидита, выявить наличие узлов или дать ключ к диагностике других заболеваний щитовидной железы. [16]

Гипотиреоз , вызванный тиреоидитом Хашимото, лечат заместительными гормонами щитовидной железы, такими как левотироксин , трийодтиронин или высушенный экстракт щитовидной железы . Таблетка, принимаемая один раз в день, обычно поддерживает нормальный уровень гормонов щитовидной железы. В большинстве случаев лечение необходимо принимать всю оставшуюся жизнь человека. Если гипотиреоз вызван тиреоидитом Хашимото, уровень ТТГ можно рекомендовать поддерживать на уровне ниже 3,0 м МЕ /л. [61]
Стандартом лечения является терапия левотироксином , который представляет собой пероральный препарат, структурированный как эндогенный Т4. [23] Левотироксин можно дозировать в зависимости от веса (чаще всего) или уровня ТТГ. [23] Обычно назначаемая доза колеблется от 1,6 до 1,8 мкг/кг, но может быть скорректирована в зависимости от каждого пациента. [12] Например, доза может быть снижена для пожилых пациентов или пациентов с определенными заболеваниями сердца, но ее следует увеличить у беременных. [12] Его следует вводить по последовательному графику. [23] Некоторые пациенты выбирают комбинированную терапию с левотироксином и лиотиронином , который представляет собой синтетический Т3, однако исследования комбинированной терапии ограничены. [23]
Побочные эффекты заместительной терапии щитовидной железы связаны с ятрогенным гипертиреозом . [23] Симптомы, на которые следует обратить внимание, включают, помимо прочего, беспокойство, тремор, потерю веса, чувствительность к теплу, диарею и одышку. Более тревожные симптомы включают фибрилляцию предсердий и потерю плотности костной ткани. [23]
ТТГ является предпочтительным лабораторным показателем для мониторинга ответа на лечение левотиройксином. [60] Когда лечение только начинается, уровень ТТГ можно контролировать каждые 6–8 недель. [60] Каждый раз, когда корректируется доза, уровни ТТГ можно измерять с этой частотой до тех пор, пока не будет определена правильная доза. [60] После подбора правильной дозы уровень ТТГ будет контролироваться ежегодно. [60]
Хирургическое вмешательство не является методом выбора при аутоиммунных заболеваниях и не является показанием к тиреоидэктомии. [23] Пациенты, как правило, могут начать обсуждать операцию со своим врачом, если они испытывают значительные симптомы давления, косметические проблемы или обнаруживают узелки на УЗИ. [23]
Явная симптоматическая дисфункция щитовидной железы является наиболее частым осложнением: около 5% людей с субклиническим гипотиреозом и хроническим аутоиммунным тиреоидитом ежегодно прогрессируют до недостаточности щитовидной железы. Иногда наблюдаются транзиторные периоды тиреотоксикоза (чрезмерной активности щитовидной железы), и редко заболевание может прогрессировать до полной гипертиреоидной болезни Грейвса с активной орбитопатией (выпуклыми, воспаленными глазами). Редкие случаи фиброзного аутоиммунного тиреоидита проявляются тяжелой одышкой и затруднением глотания , напоминающими агрессивные опухоли щитовидной железы, но такие симптомы всегда улучшаются при хирургическом вмешательстве или терапии кортикостероидами. Хотя первичная В-клеточная лимфома щитовидной железы поражает менее одного человека из 1000, она чаще поражает людей с длительным аутоиммунным тиреоидитом [62] , поскольку риск развития первичной лимфомы щитовидной железы увеличивается в 67–80 раз. Больные тиреоидитом Хашимото. [63]
Считается, что тиреоидит Хашимото является наиболее распространенной причиной первичного гипотиреоза в Северной Америке. [53] В рамках описательных тенденций эпидемиологии человека, места и времени становится более ясным, как тиреоидит Хашимото развивается и влияет на различные группы населения.
В целом тиреоидит Хашимото поражает до 2% населения в целом. [26] Около 5% европейцев в какой-то момент жизни заболевают Хашимото. [4] В США афроамериканское население страдает от этого заболевания реже, но имеет более высокую смертность. [64] Это также менее часто встречается в азиатском населении. [65] Примерно от 1,0 до 1,5 из 1000 человек страдают этим заболеванием в любое время. [53] У женщин это встречается в 8–15 раз чаще, чем у мужчин. Некоторые исследования предполагают связь с ролью плаценты как объяснение половых различий. [66] Хотя это может произойти в любом возрасте, в том числе у детей, чаще всего оно наблюдается у женщин в возрасте от 30 до 60 лет. [62] По данным одного исследования, самая высокая распространенность была обнаружена среди пожилых членов сообщества. [67]
Те, у кого уже есть аутоиммунное заболевание, подвергаются большему риску развития болезни Хашимото, поскольку заболевания обычно сосуществуют друг с другом. [26] Распространенные заболевания, сосуществующие с болезнью Хашимото, включают целиакию , рассеянный склероз , диабет 1 типа , витилиго и ревматоидный артрит . [ нужна цитата ]
Врожденный гипотиреоз поражает 1 из 3500-4000 новорожденных при рождении и представляет собой разновидность умственной отсталости, которую можно вылечить, если ее выявить на ранней стадии, но ее трудно диагностировать, поскольку симптомы в молодом возрасте минимальны. [67] Врожденный гипотиреоз обычно вызван дефектами щитовидной железы, но в большинстве случаев в Европе, Азии и Африке прием йода может вызвать гипотиреоз у новорожденных.
Диеты с низким или высоким потреблением йода определяют риск развития заболеваний, связанных с щитовидной железой. [68] Это чаще встречается в регионах с высоким содержанием йода в рационе, а также среди людей, которые генетически предрасположены. [62] Большую роль играет географическое положение, в котором регионы имеют доступ к диетам с низким или высоким содержанием йода. Уровень йода как в воде, так и в соли следует тщательно контролировать, чтобы защитить группы риска от развития гипотиреоза. [69]
Географические тенденции развития гипотиреоза различаются по всему миру, поскольку в разных местах существуют разные способы определения заболевания и регистрации случаев. Популяции, которые разбросаны или плохо определены, могут неожиданным образом искажать данные. [26]
Йододефицитное расстройство (ЙДЗ) борется с помощью увеличения содержания йода в рационе человека. Когда в рационе человека происходят резкие изменения, он становится более подвержен риску развития гипотиреоза и других заболеваний щитовидной железы. Борьбу с ЙДЗ с высоким потреблением соли следует проводить осторожно и осторожно, поскольку риск развития болезни Хашимото может возрасти. [68] При внесении изменений в свой рацион важно по усмотрению врача убедиться, что изменения в рационе являются лучшим вариантом, поскольку рекомендации могут варьироваться от человека к человеку. [ нужна цитата ]
Долговременные тенденции развития гипотиреоза показывают, как заболевание менялось с течением времени с учетом изменений в технологиях и вариантах лечения. Несмотря на то, что ультразвуковые технологии и варианты лечения улучшились, заболеваемость гипотиреозом увеличилась, согласно данным, собранным в США и Европе. В период с 1993 по 2001 год на 1000 женщин частота заболевания колебалась от 3,9 до 4,89. С 1994 по 2001 год на 1000 мужчин заболеваемость увеличилась с 0,65 до 1,01. [67]
Изменения в определении гипотиреоза и вариантах лечения изменяют заболеваемость и распространенность заболевания в целом. Лечение с использованием левотироксина индивидуализировано и, следовательно, позволяет со временем стать более управляемым, но не является излечением от заболевания. [26]
Тиреоидит Хашимото, также известный как болезнь Хашимото, назван в честь японского врача Хакару Хашимото (1881–1934) из медицинской школы Университета Кюсю [70] , который первым описал симптомы людей с лимфоматозным зобом , интенсивной инфильтрацией лимфоцитов в щитовидной железе. в 1912 году в немецком журнале Archiv für Klinische Chirurgie . [3] [71] Эта статья состояла из 30 страниц и 5 иллюстраций, описывающих гистологические изменения в ткани щитовидной железы. Более того, все результаты его первого исследования были получены от четырех женщин. Эти результаты объяснили патологические характеристики, наблюдаемые у этих женщин, особенно инфильтрацию лимфоидных и плазматических клеток, а также образование лимфоидных фолликулов с зародышевыми центрами, фиброз, дегенерацию эпителиальных клеток щитовидной железы и лейкоцитов в просвете. [3] Он описал эти черты как гистологически схожие с таковыми при болезни Микулича. Как упоминалось выше, как только он обнаружил эти черты в этом новом заболевании, он назвал заболевание лимфоматозным струмом. При этом заболевании отмечалась инфильтрация лимфоидными клетками и образование лимфоидных фолликулов с зародышевыми центрами, о которых ранее никогда не сообщалось. [3]
Несмотря на открытие и публикацию доктора Хашимото, это заболевание не отличалось от тиреоидита Рейделя , который в то время был распространенным заболеванием в Европе. Хотя многие другие статьи были опубликованы другими исследователями, лимфоматозный зоб Хашимото был признан ранней фазой тиреоидита Рейделя только в начале 1900-х годов. Лишь в 1931 году болезнь была признана самостоятельной болезнью, когда исследователи Аллен Грэм и соавт. из Кливленда описал свои симптомы и проявления так же подробно, как и Хакару. [3]
В 1956 году д-р. Роуз и Витебски смогли продемонстрировать, как иммунизация некоторых грызунов экстрактами щитовидной железы других грызунов напоминает болезнь, которую Хакару и другие исследователи пытались описать. [3] Этим врачам также удалось описать антитела к тиреоглобулину в образцах сыворотки крови тех же животных. [ нужна цитата ]
Позже в том же году исследователи из больницы Миддлсекс в Лондоне смогли провести эксперименты на людях с пациентами с похожими симптомами. Они выделили антитела против тиреоглобулина из сыворотки и смогли сделать вывод, что у этих больных пациентов была иммунологическая реакция на человеческий тиреоглобулин. [3] На основании этих данных было высказано предположение, что зоб Хашимото может быть аутоиммунным заболеванием щитовидной железы.
В 1957 году оно было признано аутоиммунным заболеванием и стало первым выявленным органоспецифическим аутоиммунным заболеванием. [14]
После этого признания те же исследователи из больницы Миддлсекса опубликовали в 1962 году в The Lancet статью , в которой был опубликован портрет Хакару Хашимото. [3] С этого момента болезнь стала более известна, и болезнь Хашимото стала чаще появляться в учебниках. [ нужна цитата ]
После этих открытий был обнаружен ряд аутоиммунных заболеваний, некоторые из которых связаны с антителами, специфичными к щитовидной железе. [ нужна цитата ]
У беременных женщин с положительным диагнозом тиреоидита Хашимото может наблюдаться снижение функции щитовидной железы или ее полная недостаточность. [72] Если у женщины есть ТПОАт-положительный результат, врачи могут проинформировать ее о рисках для нее самой и ее ребенка, если заболевание не лечить. «Антитела к тироидной пероксидазе (ТПОАт) выявляются у 10% беременных женщин», что представляет риск для таких беременностей. [72] Женщины, у которых низкая функция щитовидной железы, которая не была стабилизирована, подвергаются большему риску рождения ребенка с: низким весом при рождении, неонатальным респираторным дистрессом, гидроцефалией , гипоспадией , выкидышем и преждевременными родами. [72] [73] Частота трансплантации эмбрионов и успешные исходы беременности улучшаются при лечении Хашимото. [73] Рекомендации заключаются в том, чтобы лечить беременных женщин только в том случае, если они являются TPOAb-положительными на протяжении всей беременности, и проверять всех беременных женщин на уровень щитовидной железы. [72] Тесное сотрудничество между эндокринологом и акушером приносит пользу женщине и ребенку. [72] [74] [75] Эндокринное общество рекомендует проводить скрининг беременным женщинам, у которых считается высокий риск аутоиммунных заболеваний щитовидной железы. [76]
Тестирование на антитела к перекиси щитовидной железы рекомендуется женщинам, которые когда-либо были беременны, независимо от исхода беременности. «Предыдущая беременность играет важную роль в развитии аутоиммунного явного гипотиреоза у женщин в пременопаузе, и количество предыдущих беременностей следует учитывать при оценке риска гипотиреоза у молодых женщин [sic] » . [77]
Гормональные изменения и экспрессия трофобластами ключевых иммуномодулирующих молекул приводят к иммуносупрессии и толерантности плода. Основными участниками регуляции иммунного ответа являются Трег. Ослабляются как клеточно-опосредованные, так и гуморальные иммунные реакции, что приводит к иммунной толерантности и подавлению аутоиммунитета. Сообщалось, что во время беременности снижается уровень антител к тиреоидной пероксидазе и тиреоглобулину. После родов количество Трегов быстро снижается, и иммунные реакции восстанавливаются. Это может привести к возникновению или обострению аутоиммунного заболевания щитовидной железы. [78] До 50% женщин с антителами к тироидной пероксидазе на ранних сроках беременности аутоиммунитет щитовидной железы в послеродовом периоде обостряется в виде послеродового тиреоидита. [79] Сообщалось о более высокой секреции IFN-γ и IL-4 и более низкой концентрации кортизола в плазме во время беременности у женщин с послеродовым тиреоидитом, чем у здоровых женщин. Это указывает на то, что более слабая иммуносупрессия во время беременности может способствовать послеродовой дисфункции щитовидной железы. [80]
Через несколько лет после родов химерные мужские клетки можно обнаружить в периферической крови матери, щитовидной железе, легких, коже или лимфатических узлах. Иммунные клетки плода в щитовидной железе матери могут активироваться и действовать как триггер, который может инициировать или усугубить аутоиммунное заболевание щитовидной железы. У пациентов с болезнью Хашимото фетальные микрохимерные клетки обнаруживались в щитовидной железе в значительно большем количестве, чем у здоровых женщин. [81]
Болезнь Хашимото также известна у кур ( Gallus Domesticus ), [82] [83] крыс ( Rattus rattus ), [83] мышей ( Mus musculus ), [83] собак ( Canis Familiris ), [83] и игрунок (Callitrichidae). . [83]
{{cite journal}}: CS1 maint: несколько имен: список авторов ( ссылка )