
Группа крови (также известная как группа крови ) — это классификация крови , основанная на наличии и отсутствии антител и наследственных антигенных веществ на поверхности эритроцитов (эритроцитов). Эти антигены могут быть белками , углеводами , гликопротеинами или гликолипидами , в зависимости от системы групп крови. Некоторые из этих антигенов присутствуют также на поверхности других типов клеток различных тканей . Некоторые из этих поверхностных антигенов эритроцитов могут происходить от одного аллеля (или альтернативной версии гена) и вместе образовывать систему групп крови. [1]
Группы крови передаются по наследству и представляют собой вклад обоих родителей человека. По состоянию на декабрь 2023 года Международным обществом переливания крови (ISBT) признано [обновлять]в общей сложности 45 [2] систем групп крови человека . [3] Двумя наиболее важными системами групп крови являются ABO и Rh ; они определяют чью-либо группу крови (A, B, AB и O, где + или – обозначает статус RhD ) на предмет пригодности для переливания крови .
Полная группа крови описывает каждую из 45 групп крови, а группа крови человека является одной из многих возможных комбинаций антигенов группы крови. [3] Почти всегда человек имеет одну и ту же группу крови на всю жизнь, но очень редко группа крови человека меняется в результате добавления или подавления антигена при инфекции , злокачественном новообразовании или аутоиммунном заболевании . [4] [5] [6] [7] Еще одной более распространенной причиной изменения группы крови является трансплантация костного мозга . Трансплантация костного мозга проводится при многих лейкозах и лимфомах , а также при других заболеваниях. Если человек получает костный мозг от человека другого типа АВО (например, пациент с типом О получает костный мозг типа А), группа крови пациента в конечном итоге должна стать группой крови донора, поскольку гемопоэтические стволовые клетки (ЗСК) пациента разрушаются. , либо путем абляции костного мозга, либо с помощью Т-клеток донора. Как только все исходные эритроциты пациента погибнут, они будут полностью заменены новыми клетками, полученными из донорских ЗКП. Если у донора был другой тип АВО, поверхностные антигены новых клеток будут отличаться от антигенов на поверхности исходных эритроцитов пациента. [ нужна цитата ]
Некоторые группы крови связаны с наследованием других заболеваний; например, антиген Келла иногда связан с синдромом МакЛеода . [8] Определенные группы крови могут влиять на восприимчивость к инфекциям, примером может служить устойчивость к определенным видам малярии , наблюдаемая у людей, не имеющих антигена Даффи . [9] Антиген Даффи, предположительно в результате естественного отбора , реже встречается в группах населения из районов с высокой заболеваемостью малярией. [10]


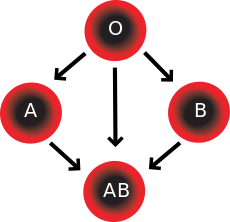
Система групп крови АВО включает два антигена и два антитела, обнаруженные в крови человека. Два антигена — это антиген А и антиген B. Два антитела — это антитело A и антитело B. Антигены присутствуют на эритроцитах и антителах в сыворотке . Что касается антигенных свойств крови, всех людей можно разделить на четыре группы: те, у кого есть антиген А (группа А), те, у кого есть антиген В (группа В), те, у кого есть и антиген А, и В (группа АВ), и те, у кого нет ни одного из них. антиген (группа О). Антитела, присутствующие вместе с антигенами, обнаруживаются следующим образом: [ нужна ссылка ]
Между сходными антигеном и антителом происходит реакция агглютинации (например, антиген А агглютинирует антитело А, а антиген В агглютинирует антитело В). Таким образом, переливание можно считать безопасным до тех пор, пока сыворотка реципиента не содержит антител к антигенам клеток крови донора. [ нужна цитата ]
Система АВО является наиболее важной системой определения группы крови при переливании крови человека. Сопутствующие антитела анти-А и анти-В обычно представляют собой иммуноглобулин М , сокращенно IgM , антитела. Было высказано предположение, что антитела ABO IgM вырабатываются в первые годы жизни в результате сенсибилизации к веществам окружающей среды, таким как пища, бактерии и вирусы , хотя на практике правила совместимости групп крови применяются к новорожденным и младенцам. [11] Первоначальная терминология, использованная Карлом Ландштейнером в 1901 году для классификации, была A/B/C; в более поздних публикациях «С» превратилось в «О». [12] Тип O часто называется 0 ( ноль или ноль ) на других языках. [12] [13]
Система резус-фактора (Rh означает резус ) является второй по значимости системой группы крови при переливании крови человека и в настоящее время насчитывает 50 антигенов. Наиболее значимым резус-антигеном является антиген D, поскольку он с наибольшей вероятностью провоцирует ответ иммунной системы на пять основных резус-антигенов. У D-отрицательных людей обычно нет антител против D IgG или IgM, поскольку антитела против D обычно не вырабатываются в результате сенсибилизации к веществам окружающей среды. Тем не менее, D-отрицательные люди могут вырабатывать анти-D-антитела IgG после сенсибилизирующего события: возможно, фетоматеринскому переливанию крови плода во время беременности или иногда переливанию крови с D-положительными эритроцитами . [14] В этих случаях может развиться резус-болезнь . [15] Резус-отрицательные группы крови гораздо реже встречаются в азиатском населении (0,3%), чем в европейском населении (15%). [16]
Присутствие или отсутствие антигена Rh(D) обозначается знаком + или -, так что, например, группа A- относится к типу А АВО и не содержит антигена Rh(D). [ нужна цитата ]
Как и в случае со многими другими генетическими особенностями, распределение групп крови ABO и Rh значительно варьируется между популяциями. [ нужна цитата ] [17] Хотя в научном сообществе все еще обсуждаются теории о том, почему группы крови различаются географически и почему они вообще возникли, данные свидетельствуют о том, что эволюция групп крови может быть обусловлена генетическим отбором тех типов, у которых антигены придают устойчивость к определенным заболеваниям в определенных регионах – например, распространенность группы крови O в эндемичных по малярии странах, где люди с группой крови O демонстрируют самые высокие показатели выживаемости. [18]
По состоянию на декабрь 2022 года [обновлять]Международное общество переливания крови идентифицировало 42 системы групп крови в дополнение к системам АВО и Rh. [3] Таким образом, помимо антигенов АВО и антигенов Rh, на поверхностной мембране эритроцитов экспрессируются многие другие антигены. Например, индивид может быть AB, D положительным и одновременно M и N положительным ( система MNS ), K положительным ( система Келла ), Le a или Le b отрицательным ( система Льюиса ) и так далее, будучи положительным или отрицательный для каждого системного антигена группы крови. Многие системы групп крови были названы в честь пациентов, у которых впервые были обнаружены соответствующие антитела. Системы групп крови, отличные от ABO и Rh, представляют потенциальный, но относительно низкий риск осложнений при смешивании крови разных людей. [19]
Ниже приводится сравнение клинически значимых характеристик антител против основных систем групп крови человека: [20]
Трансфузиология — это специализированная отрасль гематологии , которая занимается изучением групп крови, а также работой банка крови по оказанию услуг по переливанию крови и других продуктов крови. Во всем мире продукты крови должны назначаться врачом (лицензированным врачом или хирургом ) так же, как и лекарства. [ нужна цитата ]

Большая часть рутинной работы банка крови включает в себя тестирование крови как доноров, так и реципиентов, чтобы гарантировать, что каждому отдельному реципиенту передаётся совместимая и максимально безопасная кровь. Если между донором и реципиентом переливается порция несовместимой крови , вероятно развитие тяжелой острой гемолитической реакции с гемолизом (разрушение эритроцитов), почечной недостаточности и шока , а также возможной смертью. [23] Антитела могут быть высокоактивными и могут атаковать эритроциты и связывать компоненты системы комплемента , вызывая массивный гемолиз перелитой крови. [24]
В идеале пациенты должны получать собственную кровь или препараты крови определенного типа, чтобы свести к минимуму вероятность трансфузионной реакции . Также для переливания можно использовать собственную кровь пациента. Это называется переливанием аутологичной крови , которая всегда совместима с пациентом. Процедура отмывания собственных эритроцитов пациента происходит следующим образом: потерянную кровь пациента собирают и промывают физиологическим раствором. Процедура промывания дает концентрированные промытые эритроциты. Последний шаг — реинфузия упакованных эритроцитов пациенту. Существует несколько способов промывания эритроцитов. Двумя основными способами являются методы центрифугирования и фильтрации. Эту процедуру можно выполнить с помощью устройств микрофильтрации, таких как фильтр Hemoclear. Риски можно еще больше снизить путем перекрестного сопоставления крови, но это можно пропустить, если кровь требуется в экстренных случаях. Перекрестное сопоставление включает смешивание образца сыворотки реципиента с образцом эритроцитов донора и проверку агглютинации смеси или образования комков. Если агглютинация не очевидна при визуальном осмотре, технолог банка крови обычно проверяет агглютинацию с помощью микроскопа . Если происходит агглютинация, кровь этого конкретного донора не может быть перелита этому конкретному реципиенту. В банке крови очень важно, чтобы все образцы крови были правильно идентифицированы, поэтому маркировка была стандартизирована с использованием системы штрих-кодов , известной как ISBT 128 .
Группа крови может быть указана на идентификационных бирках или татуировках , которые носят военнослужащие, на случай, если им понадобится экстренное переливание крови. Фронтовые немецкие войска СС во время Второй мировой войны имели татуировки с группами крови .
Редкие группы крови могут вызвать проблемы с поставками крови в банки крови и больницы. Например, Даффи -отрицательная кровь гораздо чаще встречается у людей африканского происхождения [25] , а редкость этой группы крови у остальной части населения может привести к нехватке Даффи-отрицательной крови у этих пациентов. Аналогичным образом, для людей с отрицательным резус-фактором существует риск, связанный с поездками в те части мира, где поставки резус-отрицательной крови редки, особенно в Восточную Азию , где службы крови могут пытаться побудить жителей Запада сдавать кровь. [26]
Беременная женщина может выносить плод с группой крови , отличной от ее собственной. Как правило, это проблема, если у матери с резус-фактором Rh- ребенок родился от отца с резус-фактором Rh+, а плод в конечном итоге становится резус-фактором, как и отец. [27] В таких случаях мать может вырабатывать антитела IgG к группе крови. Это может произойти, если часть клеток крови плода попадает в кровообращение матери (например, небольшое фетоматеринское кровотечение во время родов или акушерского вмешательства), а иногда и после лечебного переливания крови . Это может вызвать резус-болезнь или другие формы гемолитической болезни новорожденного (ГБН) при текущей беременности и/или последующих беременностях. Иногда это смертельно для плода; в этих случаях это называется водянкой плода . [28] Если известно, что у беременной женщины имеются анти-D-антитела, резус-группу крови плода можно определить путем анализа ДНК плода в плазме матери, чтобы оценить риск резус-заболевания для плода. [29] Одним из главных достижений медицины двадцатого века было предотвращение этого заболевания путем остановки образования анти-D-антител у D-отрицательных матерей с помощью инъекционного препарата под названием Rho(D) иммуноглобулин . [30] [31] Антитела, связанные с некоторыми группами крови, могут вызывать тяжелую ГБН, другие могут вызывать только легкую ГБН, а третьи, как известно, не вызывают ГБН. [28]
Чтобы обеспечить максимальную пользу от каждой сдачи крови и продлить срок хранения, банки крови фракционируют часть цельной крови на несколько продуктов. Наиболее распространенными из этих продуктов являются эритроциты, плазма , тромбоциты , криопреципитат и свежезамороженная плазма (СЗП). СЗП быстро замораживают, чтобы сохранить лабильные факторы свертывания крови V и VIII , которые обычно назначают пациентам с потенциально фатальными проблемами свертывания крови, вызванными такими заболеваниями, как прогрессирующее заболевание печени , передозировка антикоагулянтов или диссеминированное внутрисосудистое свертывание (ДВС-синдром). [ нужна цитата ]
Единицы упакованных эритроцитов производятся путем удаления как можно большего количества плазмы из единиц цельной крови.
Факторы свертывания крови , синтезированные современными рекомбинантными методами, в настоящее время широко используются в клинической практике при гемофилии , поскольку можно избежать рисков передачи инфекции, возникающих при использовании объединенных продуктов крови.
Примечание к таблице
1. Предполагается отсутствие атипичных антител, которые могли бы вызвать несовместимость между кровью донора и реципиента, как это обычно бывает с кровью, отобранной путем перекрестного сопоставления.
Резус-D-отрицательному пациенту, у которого нет анти-D-антител (никогда ранее не сенсибилизированному к D-положительным эритроцитам), можно однократно перелить D-положительную кровь, но это вызовет сенсибилизацию к D-антигену, а у женщины Пациент подвергнется риску гемолитической болезни новорожденного . Если у D-отрицательного пациента выработались анти-D-антитела, последующий контакт с D-положительной кровью может привести к потенциально опасной трансфузионной реакции. Резус-D-положительную кровь никогда не следует переливать D-отрицательным женщинам детородного возраста или пациентам с D-антителами, поэтому банки крови должны сохранять для этих пациентов резус-отрицательную кровь. В чрезвычайных обстоятельствах, например, при большом кровотечении, когда запасы D-отрицательных единиц крови в банке крови очень малы, D-положительная кровь может быть сдана D-отрицательным женщинам старше детородного возраста или резус-отрицательным мужчинам. при условии, что у них нет анти-D-антител, чтобы сохранить D-отрицательную кровь в банке крови. Обратное неверно; Резус-D-положительные пациенты не реагируют на D-отрицательную кровь.
Такое же сопоставление проводится для других антигенов системы Rh, таких как C, c, E и e, а также для других систем групп крови с известным риском иммунизации, таких как система Kell, в частности, для женщин детородного возраста или пациентов с известным риском иммунизации. потребность во многих переливаниях.
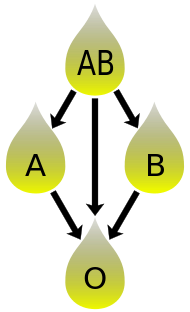
Совместимость с плазмой крови обратна совместимости эритроцитов. [35] Плазма типа АВ не содержит ни антител анти-А, ни анти-В и может быть перелита лицам с любой группой крови; но пациенты типа AB могут получать только плазму типа AB. Тип O несет оба антитела, поэтому люди с группой крови O могут получать плазму любой группы крови, но плазму типа O могут использовать только реципиенты типа O.
Примечание к таблице
1. При условии отсутствия сильных атипичных антител в донорской плазме.
Антитела Rh D встречаются редко, поэтому обычно ни D-отрицательная, ни D-положительная кровь не содержат антитела против D. Если при скрининге на антитела в банке крови у потенциального донора обнаруживаются антитела анти-D или какие-либо сильные атипичные антитела группы крови, его не примут в качестве донора (или в некоторых банках крови возьмут кровь, но продукт не будет должны иметь соответствующую маркировку); следовательно, плазма донорской крови, выдаваемая банком крови, может быть выбрана свободной от D-антител и других атипичных антител, и такая донорская плазма, выдаваемая из банка крови, будет подходящей для реципиента, который может быть D-положительным или D-отрицательным, при условии, что плазма крови и реципиент совместимы по системе АВО. [ нужна цитата ]
При переливании эритроцитов лиц с кровью типа O Rh D отрицательной часто называют универсальными донорами. Людей с положительной кровью типа AB Rh D называют универсальными реципиентами. Однако эти термины справедливы только в целом в отношении возможных реакций анти-А и анти-В-антител реципиента на переливаемые эритроциты, а также возможной сенсибилизации к Rh-D-антигенам. Единственным исключением являются люди с антигенной системой hh (также известной как бомбейский фенотип), которые могут безопасно получать кровь только от других доноров hh, поскольку они образуют антитела против антигена H, присутствующего на всех эритроцитах. [37] [38]
Доноры крови с исключительно сильными антителами анти-А, анти-В или любыми атипичными антителами группы крови могут быть исключены из сдачи крови. В целом, хотя фракция плазмы при переливании крови может содержать донорские антитела, не обнаруженные у реципиента, значительная реакция маловероятна из-за разведения.
Кроме того, поверхностные антигены эритроцитов, кроме A, B и Rh D, могут вызывать побочные реакции и сенсибилизацию, если они могут связываться с соответствующими антителами для генерации иммунного ответа. Переливание крови еще более осложняется тем, что тромбоциты и лейкоциты (лейкоциты) имеют свои собственные системы поверхностных антигенов, и в результате переливания может возникнуть сенсибилизация к антигенам тромбоцитов или лейкоцитов.
При переливании плазмы ситуация обратная. Плазма типа O, содержащая антитела как против A, так и против B, может вводиться только реципиентам O. Антитела будут атаковать антигены любой другой группы крови. И наоборот, плазму АВ можно назначать пациентам любой группы крови АВО, поскольку она не содержит антител анти-А или анти-В.
Обычно тесты на группу крови проводятся путем добавления образца крови к раствору, содержащему антитела, соответствующие каждому антигену. О наличии антигена на поверхности клеток крови свидетельствует агглютинация .
Помимо современной практики серологического тестирования групп крови, прогресс молекулярной диагностики позволяет все чаще использовать генотипирование групп крови. В отличие от серологических тестов, сообщающих о прямом фенотипе группы крови, генотипирование позволяет прогнозировать фенотип на основе знания молекулярной основы известных в настоящее время антигенов. Это позволяет более детально определить группу крови и, следовательно, лучше подобрать кровь для переливания, что может иметь решающее значение, в частности, для пациентов, нуждающихся во многих переливаниях крови для предотвращения аллоиммунизации. [39] [40]
Группы крови впервые обнаружил австрийский врач Карл Ландштейнер , работавший в Патолого-анатомическом институте Венского университета (ныне Венский медицинский университет ). В 1900 году он обнаружил, что сыворотки крови разных людей слипаются (агглютинируются) при смешивании в пробирках, и не только это: часть человеческой крови также агглютинируется с кровью животных. [41] Он написал сноску из двух предложений:
Сыворотка здоровых людей агглютинирует не только эритроциты животных, но также часто и эритроциты человеческого происхождения, полученные от других людей. Еще неизвестно, связано ли это появление с врожденными различиями между людьми или это результат некоторого повреждения бактериального типа. [42]
Это было первое свидетельство существования изменчивости крови у людей. В следующем, 1901 году, он сделал окончательное наблюдение, что сыворотка крови человека агглютинирует только с сывороткой крови определенных людей. На основании этого он разделил человеческую кровь на три группы: группу А, группу Б и группу С. Он определил, что кровь группы А агглютинирует с группой Б, но никогда со своей собственной группой. Точно так же кровь группы B агглютинирует с группой A. Кровь группы C отличается тем, что она агглютинирует как с A, так и с B. [43] Это открытие групп крови, за которое Ландштейнер был удостоен Нобелевской премии по физиологии и медицине в 1930 году. (C был позже переименован в O после немецкого Ohne , что означает «без», или «ноль», или «ноль». [44] ) Другая группа (позже названная AB) была открыта годом позже учениками Ландштейнера Адриано Стурли и Альфредом фон Декастелло без указания названия. (просто называя это «нет определенного типа»). [45] [46] Таким образом, после Ландштейнера первоначально были признаны три группы крови, а именно A, B и C. [46]
Чешский серолог Ян Янский был первым, кто распознал и обозначил четыре группы крови в 1907 году, которые он опубликовал в местном журнале [47] , используя римские цифры I, II, III и IV (соответствующие современным O, A, B и IV). АБ соответственно). [48] Неизвестный Янскому, американский врач Уильям Л. Мосс ввел почти идентичную классификацию в 1910 году; [49] , но его I и IV соответствовали IV и I Янского. [50] Мосс наткнулся на статью Янского, когда его печаталась, и упомянул ее в сноске. [46] Таким образом, существование двух систем сразу же создало путаницу и потенциальную опасность в медицинской практике. Система Мосса была принята в Великобритании, Франции и США, тогда как система Янского предпочиталась в большинстве других европейских стран и некоторых частях США. Сообщалось, что «практически повсеместное использование классификации Мосса в то время было полностью и намеренно отвергнуто. Поэтому вместо того, чтобы навести порядок из хаоса, хаос увеличился в крупных городах». [51] Чтобы разрешить путаницу, Американская ассоциация иммунологов , Общество американских бактериологов и Ассоциация патологов и бактериологов в 1921 году вынесли совместную рекомендацию о том, чтобы классификация Янского была принята на основе приоритета. [52] Но там, где использовалась система Мосса, этого особенно не наблюдалось. [53]
В 1927 году Ландштейнер, перешедший в Институт медицинских исследований Рокфеллера в Нью-Йорке и являвшийся членом комитета Национального исследовательского совета, занимавшегося вопросами групп крови, предложил заменить системы Янского и Мосса буквами O, A, B. и АБ. Была еще одна путаница в использовании буквы О, которую ввели польские врачи Людвик Хиршфельд и немецкий врач Эмиль фон Дунгерн в 1910 году. Никогда не было ясно, предназначалось ли оно для цифры 0, немецкого нуля для нуля или для верхнего регистра. буква О означает «он» , что означает «без»; Ландштейнер выбрал последнее. [55]
В 1928 году Постоянная комиссия по биологической стандартизации приняла предложение Ландштейнера и заявила:
Комиссия с удовлетворением узнает, что по инициативе Организации здравоохранения Лиги Наций номенклатура, предложенная фон Дюнгерном и Хиршфельдом для классификации групп крови, получила общее признание, и рекомендует принять эту номенклатуру для международного использования. следующим образом: 0 AB AB. Для облегчения перехода от использовавшейся до сих пор номенклатуры предлагается следующее:
- Янский ....0(I) A(II) B(III) AB(IV)
- Мосс ... О(IV) А(II) Б(III) AB(I) [56]
Эта классификация получила широкое признание, и с начала 1950-х годов ей стали повсеместно следовать. [57]
Хиршфельд и Дангерн открыли наследование групп крови как менделевскую генетику в 1910 году и существование подтипов А в 1911 году. [54] [58] В 1927 году Ландштейнер вместе с Филипом Левином открыл систему групп крови MN , [59] ] и система P. [60] Разработка теста Кумбса в 1945 году, [61] появление трансфузионной медицины и понимание гемолитической болезни АВО новорожденных привели к открытию большего количества групп крови. По состоянию на сентябрь 2022 года [обновлять]Международное общество переливания крови (ISBT) признает 43 группы крови. [3]
Популярное псевдонаучное убеждение в странах Восточной Азии (особенно в Японии и Южной Корее [62] ), известное как 血液型ketsuekigata/hyeoraekhyeong , заключается в том, что группа крови человека по системе ABO предсказывает его личность , характер и совместимость с другими людьми . [63] Исследователи установили, что не существует научной основы для классификации личности по группе крови, а исследования не обнаружили «значимой связи между личностью и группой крови», что делает теорию «устаревшей» и делает вывод, что не существует никаких оснований предполагать, что личность - это нечто большее, чем случайно связан с группой крови». [62]
Различное географическое распространение α-талассемии, дефицита G6PD, овалоцитоза и группы крови Даффи-отрицательной группы крови являются еще одним примером общего принципа, согласно которому в разных популяциях развились разные генетические варианты для защиты от малярии.
Поскольку резус-отрицательная кровь редко встречается среди местных граждан, настоящее Соглашение будет иметь особую ценность для резус-отрицательных эмигрантов и путешественников.