Сердечная недостаточность с сохраненной фракцией выброса ( HFpEF ) — это форма сердечной недостаточности , при которой фракция выброса — процент объема крови, выбрасываемой из левого желудочка при каждом сердечном сокращении, деленный на объем крови при максимальном заполнении левого желудочка — является нормальной, определяемой как превышающая 50%; [1] это можно измерить с помощью эхокардиографии или катетеризации сердца . Примерно у половины людей с сердечной недостаточностью фракция выброса сохранена, в то время как у другой половины наблюдается снижение фракции выброса, называемое сердечной недостаточностью со сниженной фракцией выброса (HFrEF). [1]
Факторы риска HFpEF включают гипертонию , гиперлипидемию , диабет , курение и обструктивное апноэ сна .
HFpEF характеризуется аномальной диастолической функцией: увеличивается жесткость левого желудочка , что приводит к снижению релаксации левого желудочка во время диастолы, что приводит к повышению давления и/или ухудшению наполнения. [2] Существует повышенный риск фибрилляции предсердий и легочной гипертензии .
Существуют разногласия относительно связи между диастолической сердечной недостаточностью и HFpEF. [3] [4]
Клинические проявления HFpEF аналогичны тем, которые наблюдаются при HFrEF, и включают одышку, включая одышку , вызванную физической нагрузкой , пароксизмальную ночную одышку и ортопноэ , непереносимость физической нагрузки, утомляемость, повышенное давление в яремных венах и отеки . [5]
Пациенты с HFpEF плохо переносят стресс, особенно гемодинамические изменения желудочковой нагрузки или повышенное диастолическое давление. Часто наблюдается более резкое повышение систолического артериального давления при HFpEF, чем типично для HFrEF. [6]
Различные механизмы способствуют развитию HFpEF, многие из которых недостаточно изучены и остаются неясными. Несмотря на это, существуют четкие факторы риска, способствующие развитию HFpEF. [7]
Гипертония , ожирение , метаболический синдром и малоподвижный образ жизни были определены как важные факторы риска для различных типов заболеваний сердца, включая HFpEF. Существуют механистические и эпидемиологические доказательства связи между резистентностью к инсулину и HFpEF. [8]
Это провоспалительное состояние может также вызывать изменения в сосудистом эндотелии сердца. В частности, за счет снижения доступности оксида азота , важного вазодилататора и регулятора активности протеинкиназы G. По мере снижения активности протеинкиназы G кардиомиоциты претерпевают гипертрофические изменения. Эндотелиальные клетки также отвечают за выработку E-селектина , который привлекает лимфоциты в ткань под эндотелием, которые впоследствии высвобождают трансформирующий фактор роста бета , способствуя фиброзу и, таким образом, жесткости желудочков. Считается, что сердечные макрофаги играют важную роль в развитии фиброза, поскольку они увеличиваются при HFpEF и высвобождают профиброзные цитокины , такие как IL-10. [9] [10] Необходимо дальнейшее исследование роли воспаления при HFpEF. [11]
Такие состояния, как гипертония, которые способствуют увеличению постнагрузки левого желудочка , могут привести к структурным изменениям в сердце как на макроскопическом , так и на микроскопическом уровне. Считается, что повышенное давление в сочетании с провоспалительным состоянием (резистентность к инсулину, ожирение) способствуют повышению жесткости и ремоделированию желудочков, что приводит к низкому сердечному выбросу, наблюдаемому при HFpEF. Эти изменения являются результатом гипертрофии мышц левого желудочка , вызванной высоким давлением, что приводит к повышению жесткости левого желудочка. [ необходима цитата ]
Ишемия , или недостаточная оксигенация миокарда, наблюдается у большого количества пациентов с HFpEF. Эта ишемия может быть вторичной по отношению к ишемической болезни сердца или результатом ранее описанных изменений в микроциркуляторном русле . [12] Ишемия может привести к нарушению релаксации сердца; когда миоциты не расслабляются должным образом, миозиновые поперечные мостики остаются нетронутыми и создают напряжение на протяжении всей диастолы и, таким образом, увеличивают нагрузку на сердце. Это называется частичной персистирующей систолой . Ишемия может проявляться различными способами, либо в результате увеличения потребности тканей в кислороде, либо в результате снижения способности сердца поставлять кислород тканям. Первое является результатом стресса, такого как физические упражнения, в то время как последнее является результатом снижения коронарного кровотока. [ необходима цитата ]
Сердечное старение или клеточная деградация, которая происходит как часть нормального старения, очень напоминает проявления HFpEF. В частности, потеря сердечного резерва , снижение сосудистой податливости и диастолическая дисфункция характерны для обоих процессов. Было высказано предположение [13] [14] , что HFpEF просто представляет собой ускорение нормального процесса старения.
Старческий системный амилоидоз , возникающий в результате накопления агрегированного дикого типа транстиретина в ходе дегенеративного процесса старения , становится важным и недостаточно диагностируемым фактором, способствующим HFpEF с возрастом. [15] [16]
Предполагается, что снижение уровня эстрогена , происходящее при менопаузе, способствует увеличению HFpEF, наблюдаемому среди женщин в постменопаузе. [17] Исследования на животных показывают, что даже в молодом возрасте снижение уровня эстрогена приводит к изменениям в экспрессии генов, связанных с фиброзом в сердце. [18]
Любое состояние или процесс, который приводит к жесткости левого желудочка, может привести к диастолической дисфункции. Другие причины жесткости левого желудочка включают: [ необходима цитата ]
Причины изолированной правожелудочковой диастолической недостаточности встречаются редко. К этим причинам относятся: [ необходимая цитата ]
Структурные изменения, возникающие при HFpEF, часто радикально отличаются от изменений, связанных с сердечной недостаточностью со сниженной фракцией выброса (HFrEF). [19] У многих пациентов наблюдается повышенное утолщение стенки желудочка по сравнению с размером камеры, называемое концентрической гипертрофией . Это приводит к увеличению массы левого желудочка и обычно сопровождается нормальным или слегка уменьшенным конечным диастолическим объемом наполнения. Наоборот, HFrEF обычно ассоциируется с эксцентрической гипертрофией , характеризующейся увеличением размера камеры сердца без сопутствующего увеличения толщины стенки. Это приводит к соответствующему увеличению конечного диастолического объема левого желудочка. [20]
Клеточные изменения обычно лежат в основе изменений в структуре сердца. При HFpEF кардиомиоциты демонстрируют увеличенный диаметр без увеличения длины; это согласуется с наблюдаемой концентрической желудочковой гипертрофией и увеличенной массой левого желудочка. Кардиомиоциты при HFrEF демонстрируют противоположную морфологию: увеличенную длину без увеличенного клеточного диаметра. Это также согласуется с эксцентрической гипертрофией, наблюдаемой при этом состоянии. [ необходима цитата ]
Изменения во внеклеточной среде имеют важное значение при сердечных заболеваниях. [21] [22] В частности, регуляция генов, которые изменяют фиброз, способствует развитию и прогрессированию HFrEF. Эта регуляция является динамической и включает изменения в фибриллярных коллагенах за счет повышенного отложения, а также ингибирования ферментов, которые расщепляют компоненты внеклеточного матрикса (матриксные металлопротеиназы , коллагеназы ). В то время как ранняя стадия HFrEF изначально связана со значительным нарушением белков внеклеточного матрикса, по мере ее прогрессирования может происходить фиброзное замещение миокарда , что приводит к рубцеванию и увеличению интерстициального коллагена. [23] Фиброзные изменения при HFpEF более изменчивы. Хотя у этих пациентов обычно наблюдается повышенное количество коллагена, оно обычно не сильно отличается от такового у здоровых людей. [24]
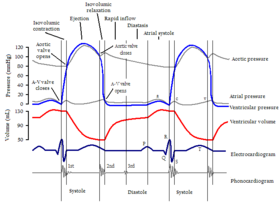
Диастолические изменения при HFpEF являются преобладающим фактором нарушения функции сердца и последующей клинической картины. [25] Диастолическая дисфункция многогранна, и у конкретного пациента могут проявляться различные комбинации следующих признаков: неполное расслабление миокарда, нарушение скорости наполнения желудочков, повышенное давление в левом предсердии при заполнении, повышенная пассивная жесткость и сниженная растяжимость желудочка, ограниченная способность использовать механизм Франка-Старлинга с повышенными требованиями к выходу , повышенное диастолическое давление в левых отделах сердца или легочных венах. [25] [26] [27]
Диастолическая недостаточность возникает, когда желудочек не может быть заполнен должным образом, поскольку он не может расслабиться из-за толстой или жесткой стенки. Такая ситуация обычно представляет собой концентрическую гипертрофию . Напротив, систолическая сердечная недостаточность обычно имеет эксцентрическую гипертрофию . [28]
Диастолическая недостаточность характеризуется повышенным диастолическим давлением в левом желудочке, несмотря на по существу нормальный/физиологический конечный диастолический объем (КДО). Гистологические доказательства, подтверждающие диастолическую дисфункцию, демонстрируют гипертрофию желудочков , повышенное отложение интерстициального коллагена и инфильтрацию миокарда. Эти влияния в совокупности приводят к снижению растяжимости и эластичности (способности растягиваться) миокарда. Как следствие, сердечный выброс уменьшается. Когда диастолическое давление левого желудочка повышается, венозное давление в легких также должно повышаться: жесткость левого желудочка затрудняет поступление в него крови из левого предсердия. В результате давление в предсердии повышается и передается обратно в легочную венозную систему, тем самым увеличивая его гидростатическое давление и способствуя отеку легких . [29]

Может быть ошибочно классифицировать перегруженное объемом сердце как имеющее диастолическую дисфункцию, если оно ведет себя жестко и некомплаентно. Термин диастолическая дисфункция не следует применять к расширенному сердцу. Расширенные («ремоделированные») сердца имеют увеличенный объем относительно величины диастолического давления и, следовательно, имеют повышенную ( а не пониженную) растяжимость. Термин диастолическая дисфункция иногда ошибочно применяется в этом случае, когда повышенная задержка объема жидкости приводит к переполнению сердца ( высоковыбросовая сердечная недостаточность ). [29]
Хотя термин «диастолическая сердечная недостаточность» часто используется, когда есть признаки и симптомы сердечной недостаточности с нормальной систолической функцией левого желудочка, это не всегда уместно. Диастолическая функция определяется относительным конечным диастолическим объемом по отношению к конечному диастолическому давлению и, следовательно, не зависит от систолической функции левого желудочка. Сдвиг влево соотношения конечного диастолического давления и объема (т. е. снижение растяжимости левого желудочка) может происходить как у людей с нормальной, так и у людей со сниженной систолической функцией левого желудочка. Аналогичным образом, сердечная недостаточность может возникать у людей с расширенным левым желудочком и нормальной систолической функцией. Это часто наблюдается при клапанном пороке сердца и сердечной недостаточности с высоким выбросом. Ни одна из этих ситуаций не представляет собой диастолическую сердечную недостаточность. [29]
Усиление жесткости левого желудочка приводит к сердечной недостаточности с сохраненной фракцией выброса, состоянию, которое можно предотвратить, выполняя четыре сеанса упражнений в неделю или больше (больше, чем обычные упражнения) в течение всей взрослой жизни. [30]
При диастолической сердечной недостаточности объем крови, содержащейся в желудочках во время диастолы, ниже, чем должен быть, а давление крови внутри камер повышено. [31]
Во время диастолы давление в желудочках падает с пика, достигнутого в конце систолы . Когда это давление падает ниже давления в предсердиях, открываются атриовентрикулярные клапаны ( митральный клапан с левой стороны и трехстворчатый клапан с правой стороны), и кровь проходит из предсердий в желудочки. Сначала желудочки заполняются градиентом давления, но ближе к концу предсердия сокращаются (предсердный толчок) и заставляют больше крови проходить в желудочки. Сокращение предсердий отвечает за около 20% от общего объема заполнения кровью. (При мерцательной аритмии эти дополнительные 20% объема заполнения теряются, и у пациента могут возникнуть симптомы систолической сердечной недостаточности). [32] Полное заполнение левого желудочка необходимо для поддержания максимального сердечного выброса. Заполнение левого желудочка зависит от расслабления и податливости желудочков , площади митрального клапана, атриовентрикулярного градиента, сокращения предсердий и конечного систолического объема. Диастола имеет четыре фазы: изоволюметрическое расслабление, быстрое наполнение, диастаз и сокращение предсердий. Все эти фазы можно оценить с помощью допплеровской эхокардиографии . [29]
Хотя HFpEF характеризуется нормальной фракцией выброса, этот параметр является довольно плохим показателем сократительной функции сердца. [33] Некоторые исследования показали, что показатели сократимости, не зависящие от нагрузки (например, жесткость левого желудочка), показывают сниженную систолическую функцию у пациентов с HFpEF по сравнению со здоровыми людьми [20] и подтверждаются результатами тканевой допплерографии, которые показывают изменения в продольном сокращении и аномалии движения. [34] Хотя эти систолические нарушения могут быть минимальными в состоянии покоя, они становятся более преувеличенными при увеличении нагрузки, как это наблюдается при физических упражнениях. [35]
У большинства пациентов с HFpEF наблюдается легочная гипертензия , которая в значительной степени связана с повышенной заболеваемостью и смертностью. [36] Давление в левом предсердии и легочных венах увеличивается при HFpEF из-за диастолической недостаточности, тем самым увеличивая давление в легочной артерии. У пациентов с выраженной HFpEF могут развиться изменения в легочной сосудистой сети, что приводит к прекапиллярной легочной гипертензии. [37] Дисфункция правого желудочка также распространена у пациентов с HFpEF, встречаясь у 20-35% пациентов. Эта дисфункция правого желудочка чаще встречается у пациентов с более выраженной HFpEF, а также у пациентов с легочной гипертензией и более низкой фракцией выброса. [38]
Сердечный выброс зависит от ударного объема и частоты сердечных сокращений . Значительная часть (55-77%) пациентов с HFpEF неспособны увеличить частоту сердечных сокращений, чтобы компенсировать возросшую потребность в выбросе (как в условиях физических упражнений); это называется хронотропной некомпетентностью. [39] В сочетании с характерным дефицитом ударного объема, наблюдаемым у пациентов с HFpEF, многие люди демонстрируют плохую переносимость физических упражнений. [40]
Неодновременное сокращение левого и правого желудочка, диссинхрония , присутствует у 58% пациентов с HFpEF. [41] Однако диссинхрония также распространена при HFrEF, и ее роль при HFpEF в частности остается неясной. Хотя методы лечения диссинхронии, такие как бивентрикулярная стимуляция , приносят пользу пациентам с HFrEF, на данный момент никакой пользы для пациентов с HFpEF не наблюдается. [42]
Пациенты с HFpEF, в дополнение к сердечным аномалиям, демонстрируют изменения в (эндотелиальной) микрососудистой функции , метаболизме скелетных мышц и распределении и характере жира по всему телу. [43] Важность этих изменений продемонстрирована в том, что стабильные, недекомпенсированные пациенты, по-видимому, получают пользу от упражнений; в частности, увеличивается максимальный объем кислорода и толерантность к физическим нагрузкам. Однако эта польза, по-видимому, обусловлена изменениями в мышцах и сосудистой системе, а не непосредственно в сердце, которое демонстрирует минимальное изменение выходной мощности после тренировки. [44]
HFpEF обычно диагностируется с помощью эхокардиографии . Такие методы, как катетеризация, являются инвазивными процедурами и, таким образом, предназначены для пациентов с сопутствующими заболеваниями или тех, у кого подозревается HFpEF, но отсутствуют четкие неинвазивные результаты. Катетеризация действительно представляет собой более определенную диагностическую оценку, поскольку измерения давления и объема проводятся одновременно и напрямую. В любом из методов оценивается диастолическая функция левого желудочка сердца. Важные параметры включают скорость изоволюмической релаксации, скорость наполнения желудочка и жесткость. [ необходима цитата ]
Часто пациенты подвергаются стресс-эхокардиографии, которая включает в себя указанную выше оценку диастолической функции во время упражнений. [45] Это делается, потому что нарушения в диастоле преувеличены во время повышенных требований упражнений. Упражнения требуют повышенного наполнения левого желудочка и последующего выброса. Обычно сердце реагирует увеличением частоты сердечных сокращений и времени релаксации. [35] Однако у пациентов с HFpEF оба ответа снижены из-за повышенной жесткости желудочков. Тестирование во время этого требовательного состояния может выявить отклонения, которые не так заметны в состоянии покоя. [46]
Диастолическую дисфункцию необходимо дифференцировать от диастолической сердечной недостаточности. Диастолическая дисфункция может быть обнаружена у пожилых и, по-видимому, вполне здоровых пациентов. Если диастолическая дисфункция описывает аномальное механическое свойство, то диастолическая сердечная недостаточность описывает клинический синдром. Математическое описание взаимосвязи между отношением систолы к диастоле в принятых терминах конечного систолического объема к конечному диастолическому объему подразумевает множество математических решений прямой и обратной сердечной недостаточности. [ необходима цитата ]
Критерии диагностики диастолической дисфункции или диастолической сердечной недостаточности остаются неточными. Это затрудняет проведение достоверных клинических испытаний методов лечения диастолической сердечной недостаточности. Проблема усугубляется тем, что систолическая и диастолическая сердечная недостаточность часто сосуществуют, когда у пациентов наблюдается множество ишемических и неишемических этиологий сердечной недостаточности. В узком смысле диастолическая недостаточность часто определяется как «сердечная недостаточность с нормальной систолической функцией» (т. е. фракция выброса левого желудочка 60% или более). Болезнь Шагаса может представлять собой оптимальную академическую модель диастолической сердечной недостаточности, которая сохраняет систолическую функцию. [ необходима цитата ]
Говорят, что у пациента есть диастолическая дисфункция, если у него есть признаки и симптомы сердечной недостаточности, но фракция выброса левого желудочка нормальная. Второй подход заключается в использовании повышенного уровня BNP при нормальной фракции выброса для диагностики диастолической сердечной недостаточности. Согласованность как объемных, так и биохимических измерений и маркеров дает еще более сильную терминологию в отношении научного/математического выражения диастолической сердечной недостаточности. Оба эти определения, вероятно, слишком широкие для диастолической сердечной недостаточности, и эта группа пациентов более точно описывается как имеющая сердечную недостаточность с нормальной систолической функцией. Эхокардиография может использоваться для диагностики диастолической дисфункции, но является ограниченным методом, если она не дополнена стресс-визуализацией . MUGA -визуализация является более ранней математической попыткой отличить систолическую от диастолической сердечной недостаточности. [ необходима цитата ]
Ни один из эхокардиографических параметров не может подтвердить диагноз диастолической сердечной недостаточности. Было предложено несколько эхокардиографических параметров как достаточно чувствительных и специфичных, включая модели скорости притока митрального клапана, модели потока легочных вен, реверсию E/A, измерения тканевого допплера и измерения эхо в М-режиме (например, размера левого предсердия). Также были разработаны алгоритмы, которые объединяют несколько эхокардиографических параметров для диагностики диастолической сердечной недостаточности. [ необходима цитата ]
Существует четыре основных эхокардиографических модели диастолической сердечной недостаточности, которые классифицируются от I до IV. [ необходима цитата ] Диастолическая дисфункция III и IV степени называется «ограничительной динамикой наполнения»; обе они являются тяжелыми формами диастолической дисфункции, и у пациентов, как правило, наблюдаются выраженные симптомы сердечной недостаточности. [ необходима цитата ]
Наличие диастолической дисфункции класса [ необходимо разъяснение ] III и IV связано со значительно худшим прогнозом. У этих пациентов будет увеличение левого предсердия, и у многих будет сниженная фракция выброса левого желудочка, что указывает на сочетание систолической и диастолической дисфункции. [ необходимо цитирование ]
Визуализированное объемное определение систолической работы сердца обычно принимается как фракция выброса . Объемное определение сердца в систоле было впервые описано Адольфом Фиком как сердечный выброс . Фика можно [ требуется разъяснение ] легко и недорого инвертировать в сердечный выброс и фракцию выброса, чтобы математически описать диастолу . Снижение фракции выброса в сочетании со снижением отношения E/A кажется более сильным аргументом в поддержку математического определения диастолической сердечной недостаточности. [ требуется цитата ]
Другим параметром оценки диастолической функции являетсяОтношение E/E' , которое представляет собой отношение пиковой скорости митрального клапана раннего наполнения (E) к ранней диастолической скорости митрального кольца (E'). Диастолическая дисфункция предполагается, когда отношение E/E' превышает 15. [47]
Для диагностики СНсФВ все чаще используются новые методы эхокардиографии, такие как спекл-трекинг для измерения деформации, особенно левого предсердия [48] .
Несмотря на рост заболеваемости HFpEF, эффективные попытки лечения в значительной степени не увенчались успехом. [49] В настоящее время [ когда? ] рекомендации по лечению направлены на облегчение симптомов и сопутствующих заболеваний. Часто это включает в себя прием диуретиков для облегчения осложнений, связанных с перегрузкой объемом, таких как отек ног и высокое кровяное давление. [ необходима цитата ]
Часто встречающиеся состояния, которые необходимо лечить и которые имеют независимые рекомендации по стандарту лечения, включают мерцательную аритмию , ишемическую болезнь сердца, гипертонию и гиперлипидемию. Существуют особые факторы, уникальные для HFpEF, которые необходимо учитывать при терапии. Рандомизированные клинические испытания, посвященные терапевтическому приключению для этих состояний при HFpEF, обнаружили противоречивые или ограниченные доказательства. [50]
Конкретные аспекты терапии следует избегать при HFpEF, чтобы предотвратить ухудшение состояния. Соображения, которые можно обобщить для сердечной недостаточности, включают в себя избежание учащенного сердцебиения, повышения артериального давления, развития ишемии и мерцательной аритмии. Соображения, более специфичные для HFpEF, включают в себя избежание снижения преднагрузки . Поскольку у пациентов наблюдается нормальная фракция выброса, но сниженный сердечный выброс, они особенно чувствительны к изменениям преднагрузки и могут быстро проявлять признаки недостаточности выброса. Это означает, что прием диуретиков и вазодилататоров должен тщательно контролироваться. [ необходима цитата ]
HFrEF и HFpEF представляют собой различные сущности с точки зрения развития и эффективного терапевтического управления. В частности, сердечная ресинхронизация, введение бета-блокаторов и ингибиторов ангиотензинпревращающего фермента применяются с хорошим эффектом при HFrEF, но в значительной степени неэффективны для снижения заболеваемости и смертности при HFpEF. [49] [51] Многие из этих методов лечения эффективны для снижения степени расширения сердца и увеличения фракции выброса у пациентов с HFrEF. Неудивительно, что они не приводят к улучшению у пациентов с HFpEF, учитывая их недилатированный фенотип и относительно нормальную фракцию выброса. Таким образом, понимание и нацеливание механизмов, уникальных для HFpEF, имеют важное значение для разработки терапевтических средств. [52]
Рандомизированные исследования пациентов с HFpEF показали, что физические упражнения улучшают диастолическую функцию левого желудочка , способность сердца расслабляться и связаны с улучшением аэробной работоспособности . [53] Преимущества, которые пациенты, по-видимому, получают от физических упражнений, по-видимому, не являются прямым сердечным эффектом, а скорее обусловлены изменениями в периферической сосудистой системе и скелетных мышцах, которые демонстрируют отклонения у пациентов с HFpEF. [ необходима цитата ] Двухлетнее исследование физических упражнений на в остальном здоровых взрослых людях среднего возраста с HFpEF показало улучшение сердечной функции, и регулярные физические упражнения были рекомендованы для предотвращения будущего риска HFpEF. [54]
Регулярная оценка состояния пациентов позволяет определить прогрессирование состояния, реакцию на вмешательства и необходимость изменения терапии. Способность выполнять ежедневные задачи, гемодинамический статус, функция почек, баланс электролитов и уровень натрийуретического пептида в сыворотке являются важными параметрами. Поведенческое управление важно для этих пациентов, и рекомендуется, чтобы люди с HFpEF избегали алкоголя, курения и высокого потребления натрия. [55]
Лечение HFpEF в первую очередь зависит от лечения симптомов и обостряющихся состояний. Роль специфических методов лечения диастолической дисфункции как таковой пока неясна. [ необходима цитата ]
В настоящее время применяется лечение ингибиторами АПФ, блокаторами кальциевых каналов, бета-блокаторами и блокаторами рецепторов ангиотензина , но не имеет доказанной пользы для пациентов с СНсФВ. Требуется осторожность при использовании диуретиков или других методов лечения, которые могут изменить условия нагрузки или артериальное давление. Не рекомендуется лечить пациентов ингибиторами фосфодиэстеразы-5 или дигоксином . [5]
АМР ( спиронолактон , финеренон ) рекомендуются для соответствующим образом отобранных пациентов с симптоматической СНсФВ (ФВЛЖ >= 45%, повышенный уровень BNP или госпитализация по поводу сердечной недостаточности в течение 1 года, рСКФ > 30 мл/мин/1,73 м2, креатинин < 2,5 мл/дл, калий < 5,0 мЭкв/л). [56] Во время лечения необходим мониторинг уровня калия в сыворотке и функции почек, в частности скорости клубочковой фильтрации .
Бета-блокаторы играют довольно неясную роль в лечении HFpEF, хотя есть предположение о полезной роли в лечении пациентов. [57] Данные метаанализа продемонстрировали значительное снижение смертности от всех причин при терапии бета-блокаторами, хотя общие эффекты были обусловлены в основном небольшими, более старыми испытаниями пациентов после инфаркта миокарда. [49] Некоторые данные свидетельствуют о том, что вазодилатирующие бета-блокаторы, такие как небиволол , могут обеспечить пользу для пациентов с сердечной недостаточностью независимо от фракции выброса. [58] Кроме того, из-за хронотропного возмущения и уменьшенного наполнения ЛЖ, наблюдаемого при HFpEF, брадикардический эффект бета-блокаторов может обеспечить улучшение наполнения, снижение потребности миокарда в кислороде и снижение артериального давления. Однако этот эффект также может способствовать снижению ответа на требования к физической нагрузке и может привести к чрезмерному снижению частоты сердечных сокращений. [59] [60]
Бета-блокаторы являются терапией первой линии: они снижают частоту сердечных сокращений и, таким образом, дают больше времени желудочкам для заполнения. Они также могут улучшить выживаемость. [49]
Аналогичным образом, лечение ингибиторами ангиотензинпревращающего фермента , такими как эналаприл , рамиприл и многими другими, может быть полезным из-за их эффекта на предотвращение ремоделирования желудочков , но под контролем, чтобы избежать гипотонии. [61] Ингибиторы АПФ, по-видимому, не улучшают заболеваемость или смертность, связанную только с HFpEF. [60] Однако они важны в лечении гипертонии , которая играет важную роль в патофизиологии HFpEF. [62]
Лечение БРА приводит к улучшению диастолической дисфункции и гипертонии, что сопоставимо с другими антигипертензивными препаратами. [63]
Есть некоторые доказательства того, что блокаторы кальциевых каналов могут быть полезны для снижения жесткости желудочков. В некоторых случаях ( верапамил имеет преимущество, снижая частоту сердечных сокращений) [ необходимо разъяснение ] .
Диуретики могут быть полезны, если развивается значительная заложенность, но пациенты должны находиться под наблюдением, поскольку у них часто развивается низкое артериальное давление . [61]
У пациентов с СНсФВ ингибиторы SGLT2 имеют класс рекомендаций 2a в соответствии с Руководством ACC/AHA/HFSA по лечению сердечной недостаточности 2022 года как потенциально полезное лечение для снижения госпитализаций по поводу СН и смертности от сердечно-сосудистых заболеваний. [64]
Было предложено использовать саморасширяющееся устройство, которое прикрепляется к внешней поверхности левого желудочка. Когда сердечная мышца сокращается, энергия загружается в устройство, которое поглощает энергию и высвобождает ее в левый желудочек в диастолической фазе. Это помогает сохранить эластичность мышц. Это не было одобрено FDA по состоянию на 2008 год [обновлять]. [65] Испытания проводились для ImCardia (имплантируется на уровне перикарда) и устройства трансапикального доступа CORolla (CORolla TAA; имплантируется на уровне эндокарда) по состоянию на 2023 год [66][обновлять]
Прогрессирование HFpEF и ее клиническое течение плохо изучены по сравнению с HFrEF. Несмотря на это, пациенты с HFrEF и HFpEF, по-видимому, имеют сопоставимые результаты с точки зрения госпитализации и смертности. [1] [67] Причины смерти у пациентов существенно различаются. Однако среди пациентов с более выраженной сердечной недостаточностью (классы II-IV по NYHA) сердечно-сосудистая смерть, включая сердечные приступы и внезапную сердечную смерть , была преобладающей причиной в популяционных исследованиях. [68]
До недавнего времени считалось, что прогноз для людей с диастолической дисфункцией и сопутствующим перемежающимся отеком легких лучше, чем у людей с систолической дисфункцией. Однако в двух исследованиях в New England Journal of Medicine в 2006 году были представлены доказательства, позволяющие предположить, что прогноз при диастолической дисфункции такой же, как и при систолической дисфункции . [1]
При этом состоянии, называемом диастолической сердечной недостаточностью, объем крови, содержащейся в желудочках во время диастолы, ниже, чем должен быть, а давление крови внутри камер повышено.